Что следует предпринять в начальной стадии образования пролежней следует
Лечение пролежней
Что такое пролежни?
Пролежни, как правило, возникают у тяжелобольных пациентов, длительное время прикованных к постели, или людей в инвалидном кресле. Пролежни – повреждения кожи, подлежащих тканей, которые возникают из-за нарушения их питания, длительного давления на конкретную область тела. Пролежни часто возникают на участках кожи, расположенных над костными выступами: локти, колени, бедра, ягодицы, крестец.
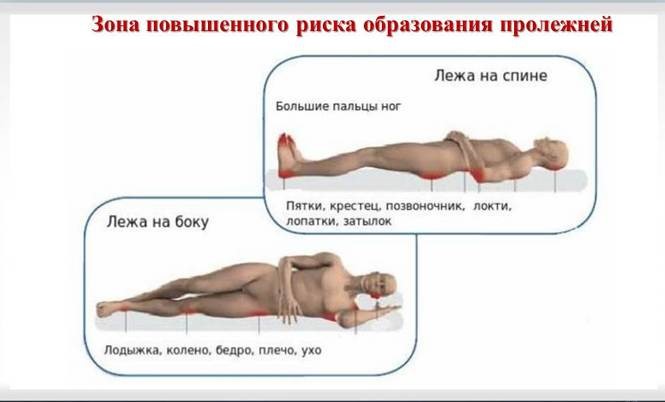
У тех, кто использует инвалидное кресло, повреждения имеют следующую локализацию:
• Ягодицы, крестец;
• Лопатки, позвоночник;
• Задняя часть ног, рук – места, которыми опираются на кресло.
У лежачих больных, повреждения могут быть на:
• Затылке, висках;
• Ушных раковинах;
• Плечах, лопатках;
• Бёдрах, пояснице, крестце;
• Пятках, коленях, подколенной области.
Причины возникновения пролежней
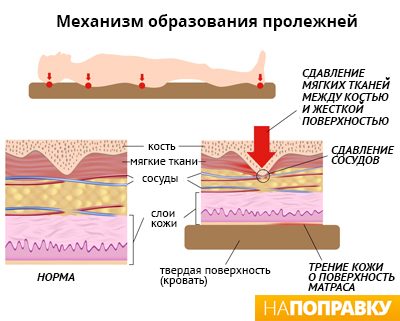
Основная причина возникновения патологии кожи – сдавление тканей между костью, а также твёрдой поверхностью, которой касается тело человека. Например, мягкие ткани сдавливаются между костью – инвалидным креслом или костью – кроватью, что приводит к нарушению циркуляции крови в мелких сосудах. В результате – к клеткам сдавленной зоны перестают поступать кислород, питательные вещества. Участок ткани мертвеет, погибает.
Иными причинами пролежней становятся трение, скольжение. Трение об одежду, простыни возникает, если пациент меняет позу самостоятельно, либо его пересаживают, переворачивают члены семьи, медицинский работник.
Скольжению способствует высокий подъем кровати в области головы. Тогда пациент соскальзывает вниз. Также причина – попытка удержаться в полусидячем, сидячем положении без опоры.
Факторы, связанные с некорректным уходом за больным:
• Неопрятная постель;
• Несвоевременная смена нательного белья;
• Твёрдая, неровная поверхность кровати;
• Бёдрах, пояснице, крестце;
• Пренебрежение гигиеническими процедурами.
Факторы, которые связаны с индивидуальными особенностями больного:
• Истощение, тучность больного;
• Пожилой возраст;
• Заболевания сердечно-сосудистой системы;
• Нарушения иннервации тела (например, инсульты);
• Нарушения обменных процессов организма (водно-солевого обмена, ограничение в питье, сахарный диабет);
• Несбалансированное питание, недостаток белковой пищи, нарушения белкового обмена;
• Неконтролируемые процессы дефекации, мочеотделения.
Также к факторам, провоцирующим пролежни, относят лишний/недостаточный вес, курение, аллергическую реакцию на препараты по уходу за кожей, швы, складки, пуговицы на белье, травмы и заболевания головного, спинного мозга, потоотделение из-за повышенной температуры тела.
Степени и симптомы пролежней
Первые субъективные ощущения, которые может испытывать больной:
• Покалывание на коже там, где вероятно может развиться пролежень. Это связано с застоем крови, лимфы, питающих нервные окончания;
• Онемение (потеря чувствительности). Наступает на поражённом участке тела примерно через 3 часа.
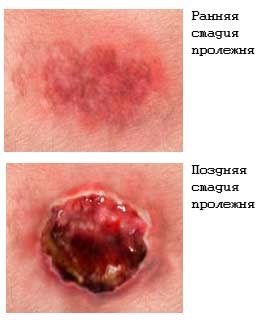
Видимые признаки пролежня:
• Застой периферической крови, лимфы. Вначале проявляется в форме венозной эритемы сине-красного цвета, не имеет чётких границ. Места локализации – участки костных, мышечных выступов, соприкасающиеся с ложем. Интенсивность окрашивания кожи постепенно нарастает;
• Слущивание эпидермиса с предварительным образованием пузырьков с гноем или без них.
Это основные признаки начинающегося пролежня. Нужно срочно принимать меры, которые не допустят дальнейшего усугубления патологии.
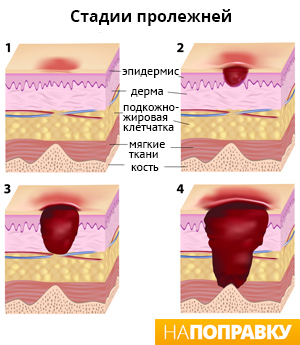
Развитие пролежней проходит в 4 стадии, которые сопровождаются разными симптомами.
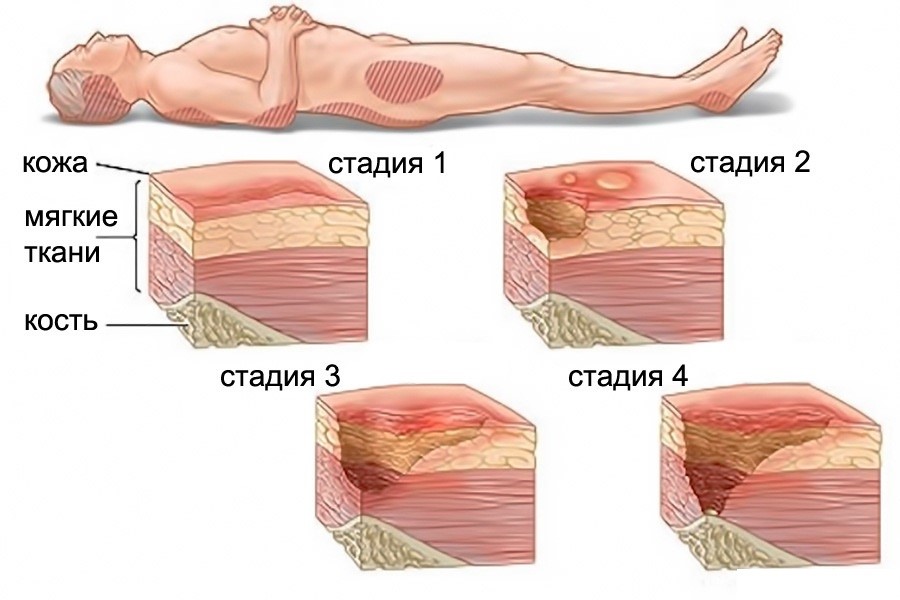
Стадия I – начальная. Её признаки следующие:
• Кожа не повреждена;
• Есть покраснения (светлая кожа). Кожа при надавливании не меняет цвет;
• Цвет темной кожи зачастую не меняется. Кожа при надавливании не белеет. Иногда выглядит раздражённой, цианотичной или багровой;
• Поражённый участок кожи может быть чувствительным, болезненным, быть мягче, прохладнее/теплее по сравнению с иными участками.
Стадия II – пролежень превращается в открытую рану. Признаки:
• Эпидермис, часть дермы или повреждаются, или отсутствуют;
• Пролежень – отёчная, красно-розовая рана (похож на язву);
• Может иметь внешний вид неповреждённого или лопнувшего пузыря с жидкостью.
Стадия III – глубокая рана. Внешний вид:
• Некроз, как правило, достигает не только кожи, но и жировой ткани;
• Язва становится похожей кратер;
• Дно раны может иметь омертвевшую желтоватую ткань;
• Повреждение может распространяться между слоями ещё здоровой дермы.
Стадия IV – обширный некроз тканей. Внешний вид:
• В ране могут выступать сухожилия, мышцы, кости;
• Дно раны тёмное, твёрдая омертвевшая ткань;
• Поражение распространено далеко за пределы очага.
Лечение пролежней с учётом стадий их развития
Стадия I
Лечение пролежней на первой (начальной) стадии включает, проведение мероприятий, препятствующих развитию дальнейшего поражения кожи:
• Защита от давления на ткани, с применением специальных матрацев, поролоновых вкладышей, подушек;
• Контроль состояния поражённых областей кожи, смена позы больного 1 раз в 2 часа;
• Использование препаратов, которые стимулируют кровообращение, а также иммуностимуляторов;
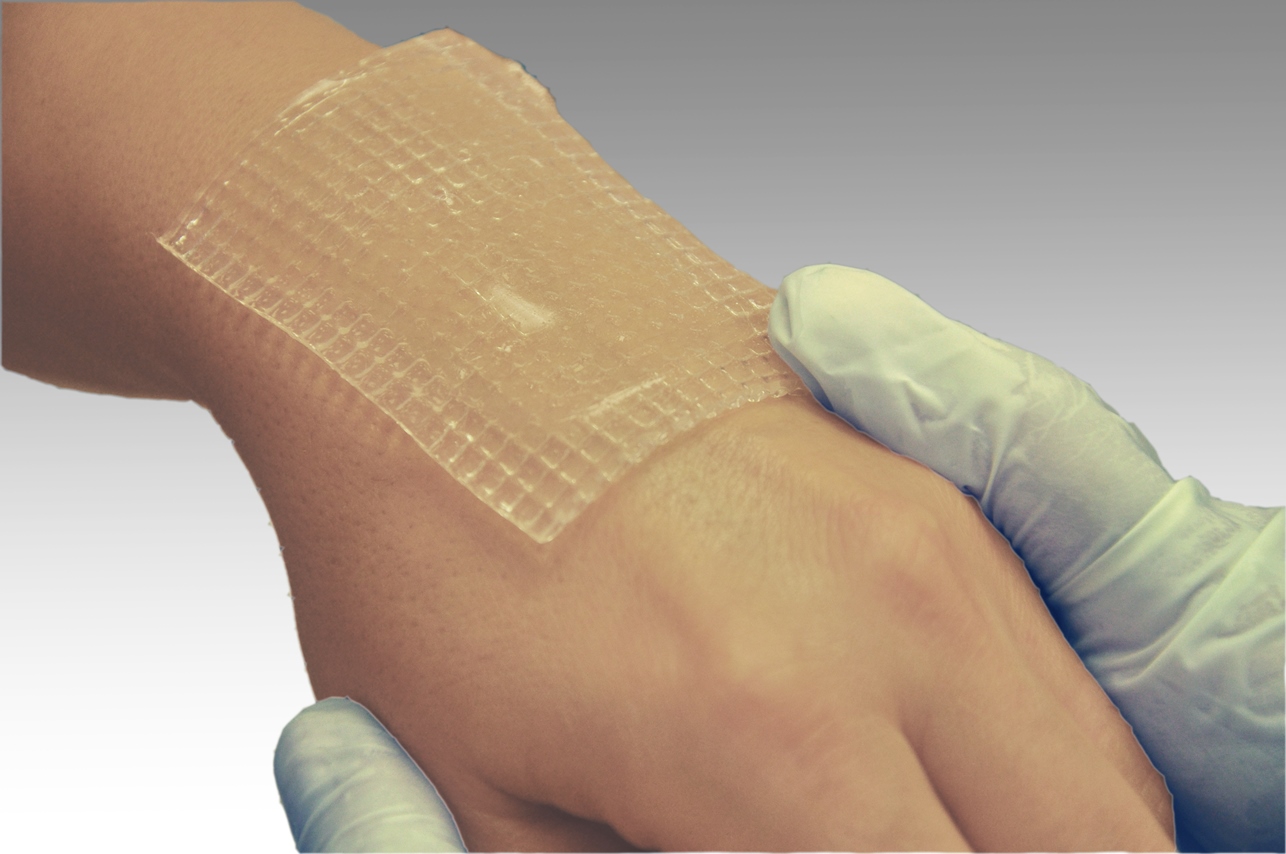
• Местная обработка тканей 3 раза в день. На воспалённые зоны наносятся мази, гидрогелевые покрытия.
Стадия II
Считается переходной. На этой стадии:
• Производят обработку образовавшейся раны, изъязвления;
• Ежедневно выполняются перевязки;
• Используются средства, содержащие антибиотики, антибактериальные повязки;
• После санации раны применяют повязки с мазью, способствующие регенерации дермы. Важно – не допустить возникновение гноя.
Поражённый участок кожи должен оставаться чистым. В этом случае произойдёт купирование процесса, наступит выздоровление.
Стадия III
Требует уже хирургического лечения, что позволит иссечь омертвевшие ткани. Используют средства комбинированной терапии – обезболивающие, противовоспалительные препараты, стимулирующие местный иммунитет, регенерацию тканей. Также применяют ферментные мази, способствующие очищению поверхности кожи. Требуется постоянный контроль врачей.
Стадия IV
На этой стадии необходимо хирургическое вмешательство. Выполняется глубокая санация пролежня, очищение от гноя. После делают перевязки. Для глубокого очищения применяются анестезирующие средства, так как оно может вызвать кровотечение. После удаления некротической ткани, гноя, главная задача – уход, с учётом особенностей течения заболевания.
Больного укладывают на специальное сооружение, а не на постель. Это необходимо, чтобы исключить давление, трение поражённого участка. Если рана длительное время не затягивается, то отсутствующие участки можно реконструировать путём пластической операции, с применением кожи и тканей пациента. Для того, чтобы ускорить регенерацию тканей применяют инновационные методики. Например, лазерное лечение, вакуум-терапия. Применение гидроактивных, гидрогелиевых повязок даёт качественный лечебный эффект.
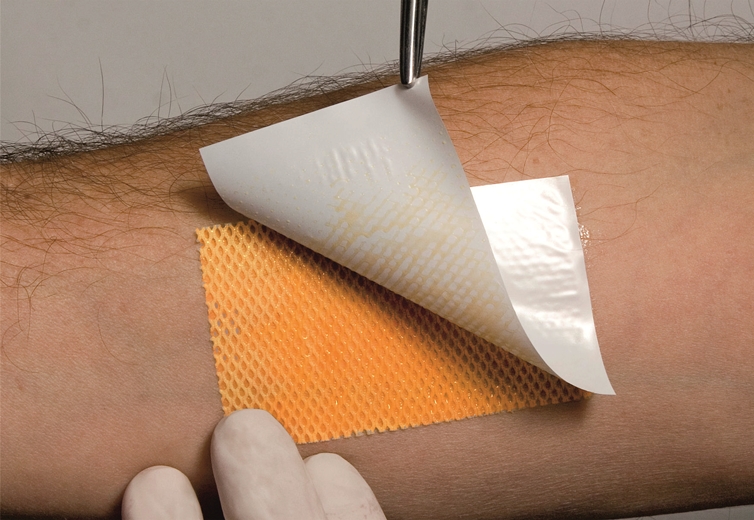
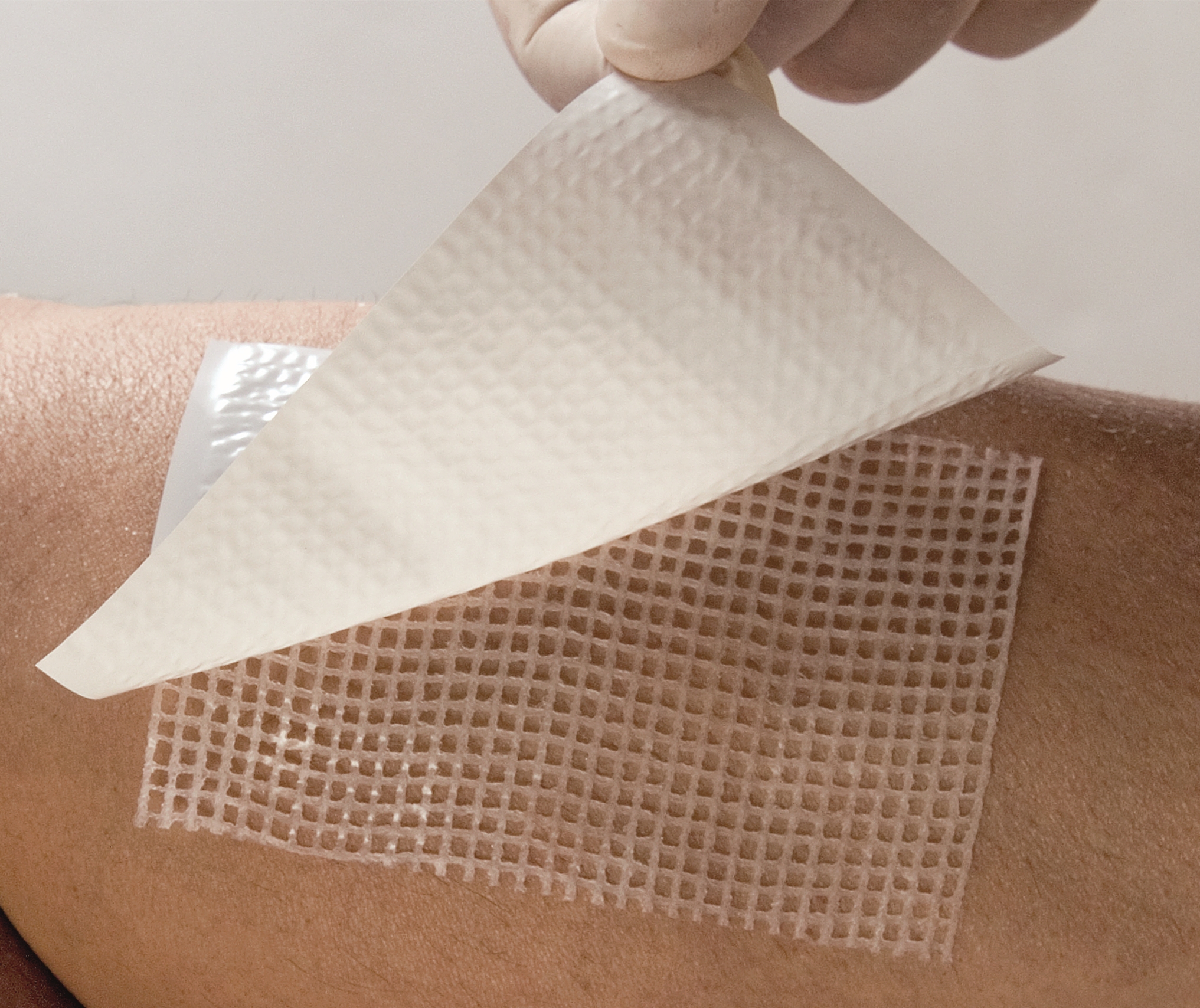
Перевязочные средства для лечения пролежней
Для очищения и заживления ран применяют специальные лечебные повязки.
Вид повязки зависит от стадии развития пролежня.
Различают четыре стадии:
• Первая стадия.Поверхность кожи не повреждена, отмечается ее покраснение, место пролежня может быть отечным, возможна болезненность, особенно при надавливании. Гидрогелевые покрытия ГелеПран с лидокаином защищают кожу, обладают отличными увлажняющими и воздухообменными свойствами. Прозрачность позволяет контролировать состояние пораженного участка.
• Вторая стадия. Имеются нарушения целостности кожного покрова, пролежни выглядят как маленькая язвочка или волдырь.
При возникновении глубоких пролежней необходимо обратиться к врачу-хирургу.
Только специалист определяет стадию развития пролежней!Имеются противопоказания.
Проконсультируйтесь со специалистом!
Профилактика пролежней
Для устранения первых признаков пролежня необходимо:
• Менять позы больного 1 раз в 2 часа. Если отсутствуют противопоказания, рекомендовано применять специальные подушки, которые изменят положения конечностей, тела относительно поверхности ложа и образуют зазоры между постелью и кожей;
• Следить за изголовьем кровати больного. Оно должно быть вровень или ниже с ним;
• Контролировать влажность кожи больного с помощью гигиенических средств – моющий крем, раствор, пенка, спрей, тёплые ванны (запрещено применять горячую воду). Эти процедуры следует делать минимум 2 раза в сутки. Если есть неконтролируемая дефекация, то удалять загрязнения необходимо максимально быстро;
• Своевременно удалять излишнюю влагу с эпидермиса, кожных складок (остатки жидкой пищи, вода, моча, пот, раневой экссудат). Для этого применяют специальные адсорбирующие прокладки, салфетки, полотенца;
• Регулярно перестилать постель. Менять постельное белье нужно не реже 1 раза в сутки;
• Использовать противопролежневые матрасы ячеистого или баллонного типа. Они оснащены бесшумными компрессорами, что нужно для поддержания, смены жёсткости основания. Матрасы также имеют регулируемое и программируемое надувание разных участков.
• Не проводить интенсивный массаж. Допускается исключительно лёгкое поглаживание области кожи с признаками пролежня. В процессе массажа не должно быть трения;
• Применять для пациентов в инвалидных креслах специальные подушки, которые могут быть заполнены гелем, воздухом, пеной. Также важно следить за изменением положения тела в кресле.
Пролежни – патологии, возникновение которых лучше избежать. Но если этого сделать не удалось, то при возникновении поражённых очагов кожи развитие происходит очень быстро и характеризуется длительным лечением раны. Исходы пролежней достаточно опасны.
Образовавшиеся дефекты, а также последствия пролежней лечат исключительно в условиях стационара.
Профилактика пролежней: алгоритм действий
Пролежни – это дистрофический процесс на коже и в мышечном слое, появляющийся вследствие нарушенного кровотока и лимфотока в тканях. Пролежни появляются вследствие сдавливания костных выступов твердой поверхностью извне. Наиболее подвержены их появлению люди с ограниченной подвижностью, которые вследствие своего недуга находятся в статичном лежачем положении.
Своевременная диагностика и лечение пролежней обеспечит комфортную жизнь без тяжелого процесса реабилитации. Врачи Юсуповской больницы подходят к разработке плана терапии индивидуально и комплексно, основываясь на последних достижениях медицины.
Причины появления пролежней
Профилактика и лечение пролежней: алгоритм
Лечение пролежней, как правило, состоит из регулярных перевязок имеющихся ран и предупреждения появления новых пролежней. Терапию подбирает лечащий врач, ссылаясь на индивидуальные потребности пациента, непереносимость им определенных лекарственных препаратов и стадии самого заболевания. Самостоятельно подбирать препараты не желательно, поскольку неумелый подход может лишь усугубить ситуацию. Обработка раны происходит один-два раза в день неагрессивными препаратами, такими как, например, хлоргексидин, после чего накладывается повязка с ранозаживляющими мазями. Если уход за лежачим больным происходит дома без участия специалиста, перед обеззараживающими манипуляциями сначала следует оценить общее состояние пролежня – установить, имеется ли в ране наличие некроза (серо-желтые или черные мягкие ткани по краям раны), а также классифицировать степень пролежня. Современная медицина определяет несколько видов пролежней:
Пролежни любой стадии желательно лечить под контролем опытного врача. Медицинский персонал Юсуповской больницы регулярно проводит повышение квалификации, что позволяет всегда лечить наших пациентов самыми современными методиками и препаратами.
Профилактика пролежней у лежачих больных: алгоритм действий
Лечением пролежней в Юсуповской больнице занимаются лучшие хирурги столицы. Наши врачи подбирают специализированное комплексное лечение, основываясь на последних достижениях современной медицины. Лежачим пациентам Юсуповской клиники оказывается качественный уход за пролежнями. Алгоритм действий медицинского персонала согласовывается с высококвалифицированными врачами. В своей работе мы используем проверенные и надёжные средства, прошедшие многоэтапную проверку в европейских лабораториях. Для того чтобы записаться на прием к врачу, следует обратиться к координатору на нашем сайте, либо позвонить по телефону Юсуповской больницы.
Пролежни
Обзор
Пролежни — это омертвевшие участки кожи и мягких тканей под ней, образующиеся при длительном сдавливании или трении. Пролежни обычно появляются у лежачих больных.
Пролежни различаются по степени тяжести. Процесс образования пролежня начинается с пятна на коже и заканчивается открытыми ранами, в которых видны кости или мышцы.
Чаще всего пролежни образуются у людей с хроническими заболеваниями, ограничивающими их подвижность. По статистике пролежни развиваются у 2,7-29% людей, которых госпитализируют в больницу. Особенно высок риск повреждений кожи от сдавливания у людей старше 70 лет, что связано со старением кожи, общим ухудшением состояния здоровья и низкой двигательной активностью.
Для одних людей пролежни — неудобство, требующее простого ухода. Для других —тяжелое состояние, которое может привести к потенциально смертельным осложнениям, таким как заражение крови или гангрена. Известно, что смертность пожилых людей, которые поступают с пролежнями в дома престарелых, достигает 21-88%.
Существует ряд приемов для предотвращения пролежней, а именно:
Но, к сожалению, даже при соблюдении высочайших стандартов медицинской помощи, предотвратить образование пролежней у особенно уязвимых людей удается не всегда.
Признаки пролежней
Чаще всего пролежни образуются над костными выступами тела, которые прикрыты небольшим слоем мягких тканей, в том числе подкожной жировой клетчатки. Они образуются на тех частях тела, которые непосредственно соприкасаются с кроватью или инвалидным креслом и испытывают наибольшее давление.
Например, у людей, прикованных к постели, наиболее часто появляются пролежни на следующих частях тела:
У людей в инвалидном кресле пролежни чаще всего образуются на следующих частях тела:
Стадии пролежней
Степень тяжести пролежней оценивают по специальной шкале. Наиболее распространенной является шкала Европейской экспертной комиссии по пролежням (EPUAP). Чем выше степень, тем тяжелее поражение кожи и мягких тканей под ней.
I стадия — наиболее поверхностный пролежень. Пораженный участок кожи меняет цвет — у людей с белой кожей он становится красным, со смуглой — приобретает фиолетовый или синий оттенок. При надавливании пролежень не бледнеет. Целостность кожи не нарушается, но пораженный участок может зудеть или болеть. Он также может быть горячим и нетипично мягким или твердым на ощупь.
II стадия — поражен участок верхнего слоя кожи — эпидермиса — или более глубокого слоя — дермы, — что приводит к ее повреждению. Пролежень похож на открытую рану или пузырь, заполненный жидкостью.
III стадия — разрушение всех слоев кожи. Также страдает подкожная жировая клетчатка, но мышцы не повреждаются. Пролежень похож на глубокую полую рану.
IV стадия — наиболее тяжелый пролежень. Полное разрушение всех слоев кожи, подкожной клетчатки, мышц, сухожилий. Могут быть поражены кости и суставы. У людей с пролежнями четвертой степени высок риск смерти от инфекционных осложнений.
Причины пролежней
Здоровые люди не сталкиваются с пролежнями, так как постоянно находятся в движении. Даже во время крепкого сна мы неосознанно меняем свое положение, чтобы избежать длительного сдавливания одних и тех же частей тела. За ночь человек до 20 раз ворочается в кровати.
Пролежни образуются у лежачих или сидячих больных при длительном давлении на мягкие ткани тела. Из-за давления в пораженный участок кожи перестает поступать кровь, содержащая кислород и питательные вещества, необходимые для здоровья тканей. Без постоянного кровоснабжения ткань повреждается и со временем отмирает. Нарушение кровоснабжения также влечет за собой нехватку лейкоцитов — белых кровяных телец, которые борются с инфекцией. После того, как пролежень образовался, его заражают бактерии.
Возможные причины появления пролежней:
Кроме того, выделяют разные типы механического воздействия, которые вызывают повреждение кожи:
Скорость образования повреждений зависит от силы сдавливания и чувствительности кожи. Например, у людей с предрасположенностью пролежень, поражающий все слои кожи, может сформироваться всего за один-два часа. Однако в некоторых случаях повреждение становится заметным лишь спустя несколько дней. Существуют различные факторы риска образования пролежней. Они описаны ниже.
Ограничение подвижности — любые причины, мешающие шевелить всем телом или отдельными его частями. Это могут быть:
Неправильное питание — для здоровья коже необходимы питательные вещества, которые можно получить лишь из еды. Причины возможной нехватки питательных веществ в рационе:
Хроническое заболевание, нарушающее кровообращение или усиливающее предрасположенность кожи к травмам и повреждению. Например:
Возраст старше 70 лет. Существует ряд причин, почему стареющая кожа более уязвима перед пролежнями, а именно:
Недержание мочи и (или) кала может привести к тому, что определенные участки кожи становятся влажными и уязвимыми для бактерий.
Тяжелые психические заболевания. Люди с тяжелыми психическими заболеваниями, такими как шизофрения (когда человек не способен отличить реальность от вымысла) или тяжелая депрессия, имеют повышенный риск появления пролежней по ряду причин, а именно:
Диагностика пролежней
Пролежни легко диагностируются по их внешнему виду. Однако врачи стараются предотвратить их образование, поэтому важно оценить предрасположенность человека к ним. При оценке предрасположенности учитываются следующие факторы:
Также могут назначаться анализы крови и мочи. Анализ крови отражает общее состояние здоровья и то, получает ли организм достаточно питательных веществ. Анализ мочи показывает, хорошо ли работают почки, и нет ли инфекции мочевыводящих путей, что может быть причиной для беспокойства при недержании мочи или травме спинного мозга.
Если у человека повышенная предрасположенность к повреждениям кожи, ему следует регулярно осматривать себя на предмет первых признаков пролежней. Нужно искать участки кожи, изменившие цвет, ставшие очень мягкими или жесткими на ощупь. Труднодоступные части тела, например, спину и ягодицы, можно осматривать при помощи зеркала. При обнаружении признаков поражения следует обратиться к врачу.
Как лечить пролежни
Лечение выбирается в зависимости от степени тяжести пролежня и может заключаться в регулярной смене положения тела или использовании специального противопролежневого матраса и повязок для облегчения давления или защиты кожи. В некоторых случаях может потребоваться хирургическая операция.
Лечением пролежней занимаются врачи хирурги. Уходом за больными с пролежнями и ежедневными обработками кожи занимаются медицинские сестры.
Большое значение в лечении пролежней играет правильное питание. Определенные элементы, такие как белок, цинк и витамин С, ускоряют заживление ран. Если организм не получает достаточного количества этих витаминов и минералов, кожа становится более ранимой. Для составления правильного рациона может потребоваться консультация диетолога.
Важно избегать давления на области, склонные к появлению пролежней, и на места, где они уже образовались. Движение и регулярная смена положения помогает предотвратить развитие пролежней и облегчить давление на уже имеющиеся. Лежачих больных в постели необходимо постоянно перемещать. Обычно это делают раз в 2 часа, по рекомендации врача (если высокий риск образования пролежней) — чаще, вплоть до одного раза в 15 минут.
Противопролежневые матрасы и подушки
Существую различные специальные матрасы и подушки, помогающие снять давление с уязвимых частей тела. Противопролежневые матрасы и подушки следует выбрать вместе с лечащим врачом. Людям с предрасположенностью к пролежням и тем, у кого уже есть пролежни первой или второй стадии, стоит приобрести сделанный по индивидуальному заказу матрас, наполненный пеной, который помогает облегчить давление на тело.
Людям с пролежнями третьей или четвертой стадии потребуется более сложный матрас или система. Например, существуют матрасы, подключаемые к постоянному току воздуха, который по необходимости автоматически регулирует давление.
Повязки и мази от пролежней
Специальные повязки помогают защитить пролежни и ускорить заживление. Существуют следующие типы повязок:
Для ускорения заживления и профилактики дальнейшего повреждения тканей могут использоваться специальные кремы и мази от пролежней. Непосредственно на пролежень иногда наносят обеззараживающий крем, который убивает бактерии. Антибиотики в таблетках назначают только при инфицированных пролежнях, чтобы предотвратить развитие инфекции.
Обработка пролежней — санация
В некоторых случаях, чтобы ускорить заживление пролежня, нужно удалить мертвые ткани. Это называется санацией — очищением. Если мертвых тканей немного, обработка пролежня проводится с помощью специальных повязок и пасты. Большие участки омертвевшей ткани приходится удалять механически. Механические методы обработки пролежней включают в себя:
Перед обработкой пролежень и ткани вокруг него обрабатываются местным обезболивающим, чтобы санация не причиняла боли и дискомфорта.
Лечение личинками
Альтернативный метод санации. Личинки идеально подходят для санации раны, так как они питаются мертвыми и зараженными тканями, не трогая здоровые. Они также помогают бороться с инфекцией, выделяя вещества, убивающие бактерии и стимулирующие заживление.
В ходе процедуры личинки прикрепляются к повязке, которая накладывается на рану, а затем эта область забинтовывается. Через несколько дней повязку снимают, а личинок удаляют. Идея лечения личинками кажется отвратительной, но результаты некоторых исследований показали, что этот метод санации может оказаться эффективнее традиционных. Однако такой способ обработки пролежней официально не применяется в России.
Хирургическая операция для лечения пролежней
Пролежни третьей или четвертой степени редко заживают самостоятельно. В таком случае требуется операция, которая заключается в очистке раны и ее закрытии путем сшивания краев (прямое закрытие) или при помощи ткани, взятой с соседнего участка тела (пластика кожным лоскутом).
Операция по закрытию пролежня может быть непростой, особенно учитывая, что у людей с пролежнями чаще всего и так слабое здоровье. Операция сопряжена с риском осложнений, например, следующих:
Несмотря на риски операция зачастую необходима, чтобы избежать угрожающих жизни осложнений, таких как заражение крови и гангрена (гниение живых тканей).
Чем опасны пролежни?
Несмотря на хороший уход и лечение, при пролежнях III и IV стадии могут развиваться осложнения, опасные для жизни. Они описаны ниже.
Гнойные заболевания мягких тканей, такие как панникулит — воспаление подкожной жировой клетчатки в области пролежня и близлежащих тканей, некротический фасциит — в гнойное воспаление вовлекаются фасции мышц, газовая гангрена — разрушение мягких тканей под действием бактерий, которые живут без доступа кислорода. Все эти осложнения очень опасны, проявляются повышением температуры тела, сильными болями в месте поражения, отеком и покраснением. При гнойных осложнениях требуется срочная медицинская помощь: хирургическая обработка раны, курс антибиотиков. В особо тяжелых случаях может возникнуть необходимость в ампутации конечностей.
Заражение крови (сепсис) — распространение инфекции в кровь и по всему организму. Такое возможно при тяжелых пролежнях у людей со слабым иммунитетом. В наиболее тяжелых случаях множественное инфекционно-токсическое поражение органов может привести к резкому падению кровяного давления (септическому шоку) — смертельно опасному осложнению. Заражение крови — это неотложное состояние, требующее немедленного лечения в условиях реанимации, где функции организма будут поддерживаться с помощью медицинских аппаратов, пока не удастся избавиться от инфекции.
Инфекция суставов и кости — септический артрит и остеомиелит. Эти осложнения могут вызывать разрушение суставов и костей. Для лечения используют антибиотики. Однако в наиболее тяжелых случаях может потребоваться хирургическое удаление поврежденных тканей.
Профилактика пролежней
Один из наиболее эффективных методов профилактики пролежней у лежачих больных — регулярно и часто менять положение тела. Если пролежень уже появился, регулярные перемещения помогут уменьшить давление на него и ускорят заживление раны. Лежачим больным следует менять положение тела не реже, чем один раз в 2 часа. Людям, прикованным к инвалидному креслу, следует менять позу хотя бы раз в 15–30 минут.
При появлении пролежня важно стараться максимально уменьшить давление на него, чтобы рана быстрее заживала. Если человек сам не в состоянии перемещаться, ему должен помогать родственник или сиделка.
Для лежачих больных используют противопролежневые матрасы. Под те части тела, которые наиболее подвержены сдавливанию, подкладывают поролоновые подушки различной толщины от 3 до 10 см. Постель должна быть заправлена чистым хлопчатобумажным бельем. Необходимо следить, чтобы простынь не собиралась в складки, в кровати не было крошек и других предметов, которые оказывают трение и давление на тело. Нижнее белье лежачего больного должно быть из натуральных тканей, без грубых швов и резинок.
Необходимо строго следить за гигиеной кожи, ежедневно принимать водные процедуры с жидким мылом. Во время мытья нельзя тереть кожу. При необходимости используют подгузники или впитывающие пеленки, чтобы сохранить тело сухим и чистым.
Людям, склонным к появлению пролежней, необходимо каждый день проверять кожу на наличие признаков их появления, таких как пятна. Труднодоступные части тела, например, ягодицы и подошвы стоп, можно осматривать при помощи зеркала. При обнаружении каких-либо признаков поражения следует обратиться к врачу.
Питание при пролежнях
Здоровый сбалансированный рацион, включающий должное количество белка и разнообразные витамины и минералы, поможет избежать поражения кожи и ускорить заживление. При отсутствии аппетита из-за какого-либо заболевания следует воспользоваться приведенными ниже советами:
Один из наиболее эффективных методов профилактики пролежней для курильщиков — отказ от курения. Курение приводит к снижению содержания кислорода в крови, а также ослабляет иммунитет, что повышает риск образования пролежней.
К какому врачу обратиться при пролежнях?
Если у вас или вашего родственника появились признаки пролежней, найдите хорошего хирурга. Врач осмотрит кожу и предложит вам варианты лечения. Возможно, потребуется госпитализация в хирургический стационар. С помощью сервиса НаПоправку вы можете вызвать хирурга на дом.