Чем опасна кардиомиопатия сердца
Кардиомиопатия
“Клиника АВС” оказывает медицинскую помощь кардиохирургического профиля. Здесь работают высококвалифицированные специалисты с внушительным практическим опытом, а новейшее оборудование и современные технологии позволяют выполнить операцию на сердце любой сложности.
Общие сведения
Что такое кардиомиопатия? В основе развития патологии — склеротические и дистрофические процессы в кардиомиоцитах (мышечных клетках сердца). Заболевание сопровождается нарушением функционирования желудочков сердца.
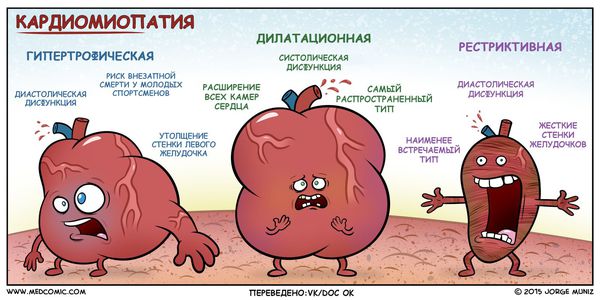
Существует несколько разновидностей кардиомиопатий: реструктивная, гипертрофическая, дилатационная, аритмогенная. Вне зависимости от вида необходимо комплексное своевременное лечение, в противном случае возможны тяжелые осложнения.
Причины
Спровоцировать развитие патологии могут следующие факторы:
Классификация
По функциональным и анатомическим изменениям тканей сердечной мышцы выделяют следующие виды патологии:
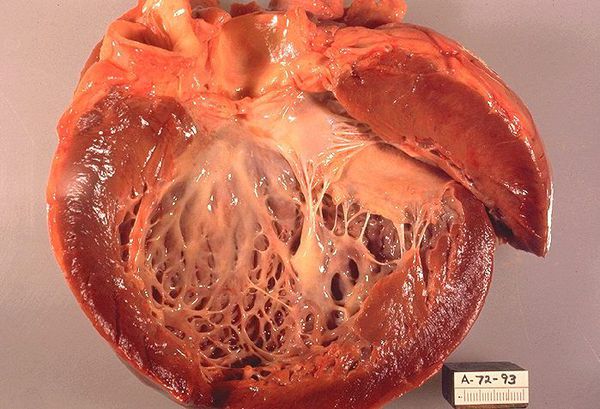
Дилатационная (застойная) кардиомиопатия
Симптомы
Характеризуется дилатацией — расширением полостей сердца. В результате развивается систолическая дисфункция левого желудочка, ухудшение сократительной функции миокарда. Уже после 30 лет можно заметить следующие симптомы:
Диагностика
Ранняя стадия обычно определяется случайно при флюорографии или ЭхоКГ. Более поздние формы имеют выраженные внешние изменения на теле человека — деформируется грудина. При выслушивании определяется глухость сердечных тонов, аритмия, систолический шум. У пациента наблюдается стойкое снижение АД. Электрокардиография — основной метод диагностики. Она фиксирует гипертрофию левого желудочка, нарушение сердечного ритма, проводимости.
Гипертрофическая кардиомиопатия
Характеристика
Болезнь передается генетически. Сердечные или системные болезни отсутствуют при этом наблюдается диффузное или ограниченное утолщение среднего мышечного слоя сердца, уменьшение камер желудочков.
Кардиомиопатия бывает двух видов: необструктивная и обструктивная. В первом случае отсутствует стеноз путей оттока крови из полости левого желудочка, во втором — нарушен отток.
Симптомы
Острая кардиомиопатия имеет следующие проявления: кардиалгический синдром, головокружение, бледная кожа, потеря сознания, болезненность в области сердца при минимальных физических нагрузках. В дальнейшем признаки беспокоят даже в состоянии покоя, развивается сердечная недостаточность.
Диагностика
Во время физиакальной диагностики врач определяет глухие тоны сердца, аритмию, систолические шумы. Пульс замедлен. Электрокардиография позволяет выявить утолщенный миокард чаще левого отдела, уменьшенные полости сердца, ухудшение сократительной способности мышечной ткани. Характерный признак патологии — структурное изменение митрального клапана. С течением времени он начинает препятствовать кровотоку.
Рестриктивная кардиоиопатия
Характеристика
Встречается редко. Характеризуется утолщением внутренней оболочки камеры сердца, а также различные изменения в миокарде (инфильтрация, некроз, фиброз).
Развивается патология в 3 этапа:
Симптомы
Протекает патология с облитерацией полостей желудочков, а также без нее. Данная форма быстро прогрессирует и провоцирует недостаточность кровообращения. Вместе с этим развивается тяжелая симптоматика: сильная отдышка, быстрая утомляемость даже при небольших нагрузках, отечность тканей, скопление жидкости в брюшной полости увеличение печени.
Диагностика
Аритмогенная правожелудочковая кардиомиопатия
Характеристика
Мышечные клетки сердца заменяются жировой или фиброзной тканью, что приводит к желудочковой тахиаритмии. Встречается заболевание редко и изучено недостаточно, чтобы установить его первопричину. Но предполагается, что этиология связана с отягощенной наследственностью, воздействием вирусов, токсических веществ.
Симптомы
Аритмогенная миокардиопатия что это такое, симптомы:
Диагностика
Размер сердца часто остается без изменений. ЭКГ визуализирует гипертрофию правого желудочка. При помощи МРТ можно определить изменения в структуре мышечной ткани: истончение стенки, выпячивание.
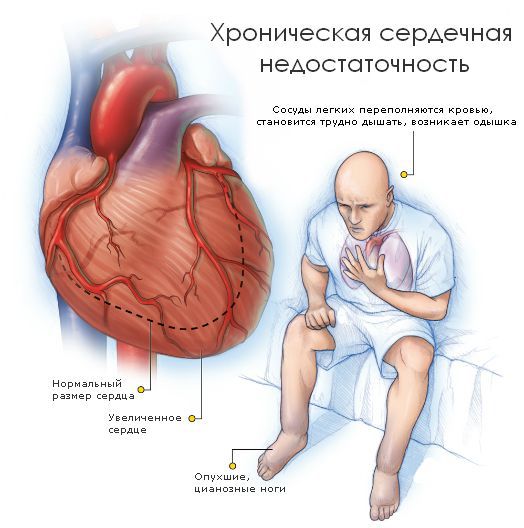
Осложнения кардиомиопатий
Кардиомиопатии нередко осложняются сердечной недостаточностью, нарушением проводимости и ритма сердца, окклюзий сосудов, внезапной сердечной смертью.
Диагностика
Диагностика заболевания комплексная. Она включает изучение симптоматики, а также инструментальные методы обследования. Электрокардиография фиксирует расширение мышечной ткани сердца, нарушения проводимости, ритма.
Хорошей информативностью обладают показатели эхокардиографии. Данная методика позволяет определить тип недостаточности: диастолическая или систолическая, выявить гипертрофию, внутрисердечные аневризмы, тромбы.
Лечение кардиомиопатии
Важный и обязательный этап лечения каждого пациента с данной патологией — коррекция образа жизни. Необходимо ограничить занятия спортом, поскольку при физических нагрузках организм нуждается в большей порции кислорода, чем в спокойном состоянии, а значит сердце должно работать в усиленном режиме. Учитывая специфику кардиомиопатий и клиническую картину, — это пойдет во вред.
Требуется коррекция питания. Больному нужно ограничить соленые, жареные, жирные, острые, копченые блюда — это предотвратит задержку жидкости, отеки и лишнюю нагрузку на сердце. Также нужно исключить вредные привычки.
Кардиомиопатия сердца имеет комплексное лечение кардиомиопатии. Поэтому дополнительно назначается медикаментозная терапия:
Прогноз
Прогноз кардиомиопатии сердца неутешительный. Патология со временем прогрессирует, нарастает симптоматика, вместе с этим возрастают риски для жизни и здоровья.
Поэтому если возникают дискомфортные ощущения в сердце, беспокоит плохое самочувствие, не нужно ждать, пока они самостоятельно пройдут. Обращайтесь в “Клинику АВС”. Лучшие кардиологи и врачи-терапевты помогут установить правильный диагноз и назначить схему лечения. Не забывайте, что своевременное обращение к врачу — это первый шаг к сохранению здоровья.
Что такое кардиомиопатия
Кардиомиопатия — это группа сердечных заболеваний, которые вызывают дисфункцию сердца, не позволяя ему снабжать организм кровью. Вначале заболевание может протекать бессимптомно, но по мере прогрессирования возникает недостаточность кровообращения. У 50–60 человек из 100 000 населения развивается кардиопатия. Возникновение болезни может формироваться как первичная патология, когда причина изменений в сердце не полностью известна, и вторичная — на фоне другого заболевания.
Классификация кардиомиопатий
Согласно классификации Всемирной организации здравоохранения, выделяются такие виды кардиомиопатий:
Этиология заболевания
Основные причины кардиомиопатии:
Другие признаки кардиомиопатии:
Патогенез
В результате развития кардиомиопатии сила сокращения сердца снижается и нарушается работа сердечной мышцы как насоса. Это приводит к недостаточному снабжению организма кислородом. Прогноз зависит от формы заболевания.
Кардиомиопатия: симптомы, причины, клинические проявления
Заболевание чаще всего не проявляется характерными признаками в начальном периоде заболевания.
Только запущенная стадия имеет типичные симптомы кардиомиопатии:
Симптомы кардиомиопатии могут сопровождаться «болью в сердце». Появляется мучительная, давящая, жгучая боль над грудиной, которая отдает в левую руку и лопатку. Длится несколько минут.
Особенности течения заболевания при беременности
Послеродовая кардиомиопатия — редкое, но потенциально смертельное заболевание молодых женщин, которые ранее не получали кардиологическое лечение. Проявляется сердечной недостаточностью, диагностированной в конце беременности или в первые месяцы после родов. Лечение не отличается от стандартной терапии сердечной недостаточности, за исключением ограничений фармакотерапии, характерных для беременности. Необходимо проведение инструментальной диагностики, в основном магнитно-резонансной томографии. Требуется точность в оценке размера полостей сердца для обнаружения тромбов в левом желудочке.
Особенности кардиомиопатий у детей
Что такое кардиомиопатия в детском возрасте? Это прогрессирующая сердечная недостаточность с видимыми симптомами: слабость, снижение толерантности к физической нагрузке, одышка, кашель, боль в груди и обмороки. Наблюдается повышенная склонность к аритмиям сердца и образованию тромбов. При медицинском осмотре обнаруживается увеличение печени, учащенное сердцебиение, учащенное дыхание, похолодание конечностей, гипергидроз, отек и увеличение яремных вен. Детский кардиолог может назначить консервативное лечение. Если оно не дает результата, нужно проводить оперативное лечение.
Осложнения кардиомиопатии
Среди последствий заболевания чаще всего встречаются:
Высока вероятность наступления сердечной смерти.
Диагностика заболевания
При установлении диагноза крайне важно отличать кардиомиопатию от других сердечных заболеваний, таких как ишемическая болезнь сердца, гипертония, врожденные аномалии, порок клапана сердца и перикардит. Диагноз ставится на основании клинического обследования, истории болезни и дополнительных анализов.
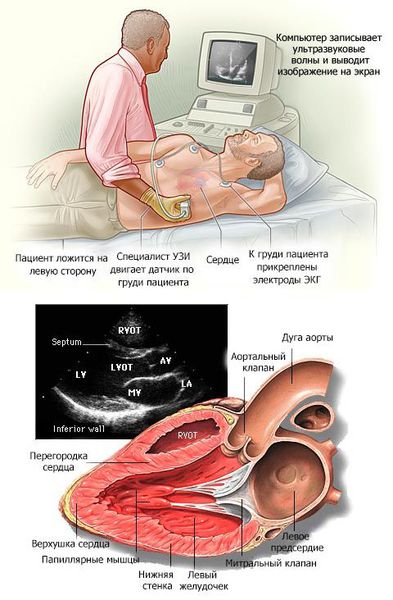
Подтвердить диагноз помогает эхокардиографическое исследование, которое предоставляет информацию о структуре и функции сердечной мышцы.
Диагностика кардиомиопатии дополнительно базируется на таких исследованиях:
Лечение кардиомиопатий
В начальный период диагностики и лечения кардиомиопатии необходимо пребывание в стационаре. Дальнейшая терапия, в зависимости от тяжести заболевания, может проводиться в амбулаторных условиях.
Физическая активность зависит от типа и степени тяжести: варьируется от почти неограниченной до постельного режима.
Больной должен придерживаться специальной диеты: сократить количество употребляемой поваренной соли, жиров животного происхождения, увеличить количество продуктов, богатых витаминами и минералами.
Медикаментозное лечение кардиомиопатии зависит от формы заболевания.
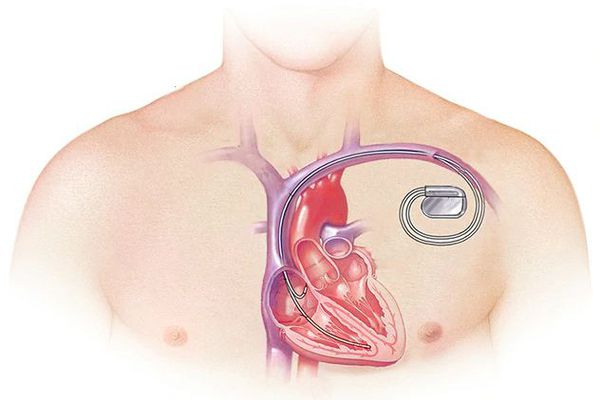
Иногда имплантируют такие устройства, как кардиостимулятор, или в крайнем случае осуществляют пересадку сердца.
Операции при кардиомиопатии
При запущенных кардиомиопатиях, которые сопровождаются тяжелыми симптомами сердечной недостаточности, трансплантация сердца может быть единственным эффективным методом лечения.
Проблемой хирургического вмешательства есть отсутствие доноров. Поэтому хирургическое лечение кардиомиопатии часто ограничивается уменьшением размера стенок камеры. Операция необходима, когда нужно восстановить или заменить поврежденные клапаны или удалить очень толстую часть сердечной мышцы.
Контроль излеченности
Кардиомиопатия полностью не вылечится, но для уменьшения симптомов необходимо постоянное наблюдение у кардиолога. При некоторых формах болезни можно контролировать процесс и поддерживать хорошее качество жизни. Другие формы трудно поддаются лечению и могут привести к развитию сердечной недостаточности. Тем не менее правильно проведенное лечение и постоянное наблюдение позволяют отложить этот момент во времени.
Профилактика кардиомиопатии
Чтобы исключить риск появления патологии, требуется соблюдение определенных мер:
Важно предотвратить ишемическую болезнь сердца. Своевременная установка кардиостимулятора при сердечных заболеваниях поможет предотвратить вероятность наступления внезапной смерти.
Советы и рекомендации
Выживаемость пациентов с кардиомиопатией может быть улучшена за счет раннего выявления заболевания и лечения членов семьи из группы риска, у которых еще нет симптомов. Пациентам, генетически подверженным риску возникновения патологии, рекомендуется соблюдать здоровый образ жизни.
После установления диагноза дилатационной кардиомиопатии пациентам следует избегать физических нагрузок и употребления алкоголя.
Что такое кардиомиопатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кузнецова Т. Н., кардиолога со стажем в 26 лет.
Определение болезни. Причины заболевания
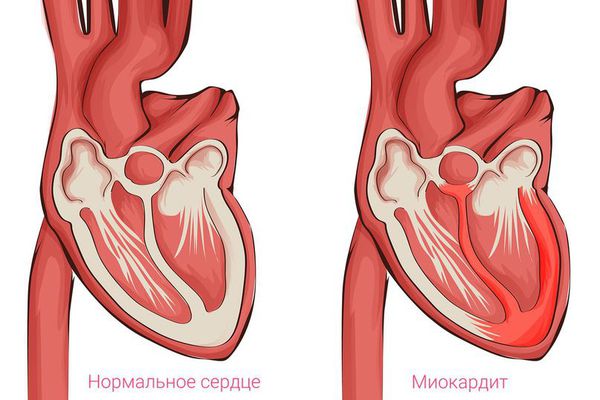
Пусковым механизмом возникновения кардиомиопатии поначалу считали процесс воспаления в сердце, который мог быть спровоцирован вирусными, бактериальными и аутоиммунными повреждениями клеток. Исходя из этой теории, назначение антибиотиков, противовирусных и противовоспалительных препаратов должно было привести к регрессии повреждения и восстановлению функции сердца. Однако практика это не подтвердила.
Риск развития кардиомиопатий повышен у лиц с отягощённой наследственностью, а также после перенесённых острых инфекционных заболеваний. Для появления вторичных кардиомиопатий важно наличие системных аутоиммунных заболеваний, эндокринной патологии (сахарный диабет, тиреотоксикоз) и токсических факторов.
Первичные кардиомиопатии чаще выявляют в детском и молодом возрасте, вторичные же возможны в любом возрасте.
Симптомы кардиомиопатии
Специфических, характерных только для кардиомиопатии симптомов не существует. Именно эта особенность и затрудняет раннюю диагностику заболевания. Кардиомиопатия длительно протекает бессимптомно или малосимптомно, в развёрнутой стадии похожа по клинике на проявления ишемической болезни сердца, различных пороков сердца.
Первыми жалобами, с которыми пациенты обращаются к врачу, являются:
Патогенез кардиомиопатии
За последние годы благодаря возможностям генетики было установлено, что причиной многих кардиомиопатий являются генетические мутации, которые приводят к выработке дефектных белков кардиомиоцита. От того, какой белок рабочей клетки миокарда (кардиомиоцита) изменился, зависит развитие определённого вида кардиомиопатии.
Подобные изменения бывают также при наследственных нарушениях обмена веществ и лизосомальных болезнях накопления (редких заболеваниях, при которых нарушается функция внутриклеточных органелл лизосом). Из-за врождённой нехватки ферментов, перерабатывающих углеводсодержащие продукты, в организме накапливаются крупные молекулы гликогена, гликопротеина и др., которые повреждают организм. Таких заболеваний известно более сотни, но их распространённость невелика. Как правило, проявляются они в детском и молодом возрасте и помимо поражения сердца затрагивают практически весь организм: кости, мышцы, нервную систему, зрение и слух. Самыми изученными болезнями накопления являются гемохроматоз, болезнь Пике и болезнь Фабри.
Классификация и стадии развития кардиомиопатии
По мере накопления информации были выявлены самые распространённые типы кардиомиопатии и их семейные формы:
К редким формам кардиомиопатии относят также системные заболевания и патологические состояния, при которых возникают так называемые вторичные кардиомиопатии: диабетическая, тиреотоксическая, алкогольная, аутоиммунная и другие.
Исходя из причины развития болезни, становится ясным, что кардиомиопатии могут быть как изолированными – первичными, так и являться частью системного заболевания, т. е. быть вторичными.
В России традиционно применяется клинико-морфологическая классификация первичных кардиомиопатий, где кардиомиопатии разделяются на:
Анатомическая классификация гипертрофической кардиомиопатии в зависимости от локализации:
I. Гипертрофия левого желудочка:
В зависимости от наличия обструкции выносного тракта левого желудочка (область между межжелудочковой перегородкой и передней створкой митрального клапана) в покое и при нагрузке выделяют два типа гипертрофической кардиомиопатии :
К тяжело выявляемым видам относится аритмогенная дисплазия правого желудочка, при которой происходят структурные изменения в строении стенки правого желудочка — замещение кардиомиоцитов фиброзно-жировой тканью и развитие аритмии.
Неклассифицируемые кардиомиопатии: некомпактный миокард, стресс-индуцированная кардиомиопатия.
Вторичные (специфические) кардиомиопатии: при имеющемся известном заболевании тяжесть поражения сердца более выражена и не соответствует причине:
Осложнения кардиомиопатии
Особенности течения кардиомиопатии представляют угрозу для жизни. Болезнь может дебютировать сразу внезапной смертью или жизнеугрожающими аритмиями : фибрилляцей желудочков, желудочковой тахикардией. Высокий риск внезапной сердечной смерти связан с такими факторами риска, как:
С утяжелением недостаточности все симптомы становятся более выраженными. Выделяют пять стадий сердечной недостаточности:
Диагностика кардиомиопатии
Особых признаков, характерных для этого заболевания, при сборе жалоб и осмотре пациента выявить не удаётся.
При клиническом осмотре обращают на себя внимание признаки сердечной недостаточности различной степени выраженности, аритмии, возможны тромбоэмболические осложнения.
В основном кардиомиопатии выявляются при проведении эхокардиографии (ЭХОКГ) и электрокардиографии (ЭКГ). Дополнительно применяются рентгеноконтрастная вентрикулография и магнитно-резонансная томография (МРТ) с контрастированием гадолинием.
В современной кардиологии всё больше распространяются новые методы визуализации сердца и сосудов — например, магнитно-резонансная томография (МРТ). Но её недостатком является дороговизна оборудования и малая доступность методики из-за отсутствия качественного оборудовании и специалистов.
На стандартной ЭКГ также могут быть зарегистрированы изменения в виде признаков гипертрофии миокарда левого желудочка, а также признаки его перегрузки и различные нарушения ритма сердца.
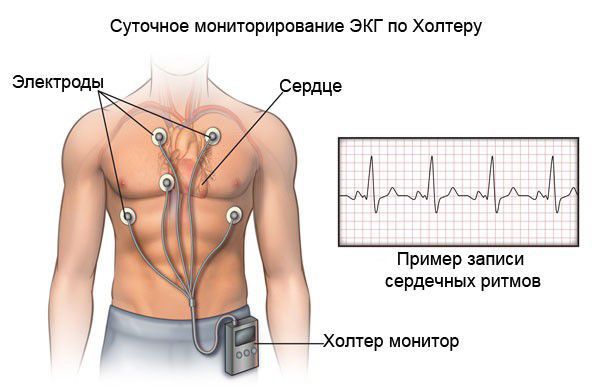
При холтеровском мониторировании ЭКГ также фиксируются нарушения ритма и проводимости практически в 100 % случаях. Выявление таких нарушении ритма сказывается на подборе базисной терапии кардиомиопатии.
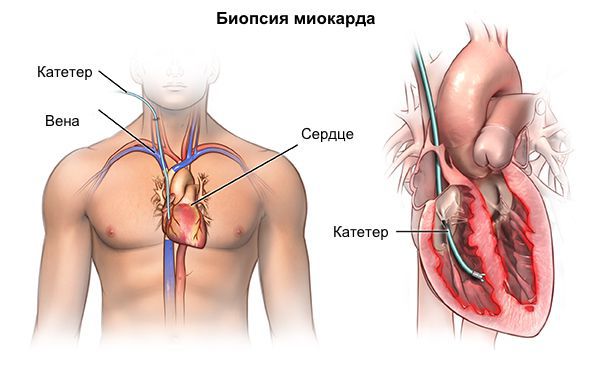
В особых случаях для уточнения диагноза редких форм кардиомиопатии (например, при амилоидозе) возможна прижизненная биопсия миокарда. Методика инвазивная, потенциально опасная для пациента, требует использования уникального комплекса аппаратуры и высочайшей квалификации специалистов, что возможно только в нескольких научных кардиологических центрах РФ.
Из лабораторных методов диагностики помимо стандартных анализов крови (клинического и биохимического), необходимо отметить ДНК-диагностику. Она является «золотым стандартом» при подозрении на кардиомиопатию согласно мировым (европейским и американским) руководствам. Этот подход на данный момент является практически единственным, который применим для раннего выявления и прогнозирования риска развития семейных форм кардиомиопатии. В России такой уровень диагностики возможен в единичных лабораториях и является дорогостоящей процедурой из-за своей уникальности.
Лечение кардиомиопатии
По современным представлениям стратегия лечения пациента определяется в процессе разделения больных на категории в зависимости от типа кардиомиопатии.
Все больные с выявленной кардиомиопатией, независимо от течения заболевания (в том числе и бессимптомные), нуждаются в динамическом наблюдении. Кратность наблюдения и объём обследований определяются индивидуально. В обязательный перечень входят стандартные анализы (клинический и биохимический анализ крови), ЭКГ, ЭХОКГ и холтеровское мониторирование ЭКГ.
Лечебная тактика зависит от множества факторов и подбирается индивидуально. При этом учитываются анатомические особенности — обструкция выносного тракта левого желудочка, растяжение полостей сердца, наличие клапанной патологи, стадия сердечной недостаточности и также сопутствующие заболевания. Необходимо выявлять факторы, повышающие риск внезапной смерти и жизнеугрожающих аритмий [15]
При дилатационной кардиомиопатии необходимо лечить причину развития растяжения полостей сердца, если это возможно. В медикаментозной терапии сердечной недостаточности применяют все стандартные группы лекарств:
Помимо лекарств в ряде случаев прибегают к хирургическим методам лечения кардиомиопатии.
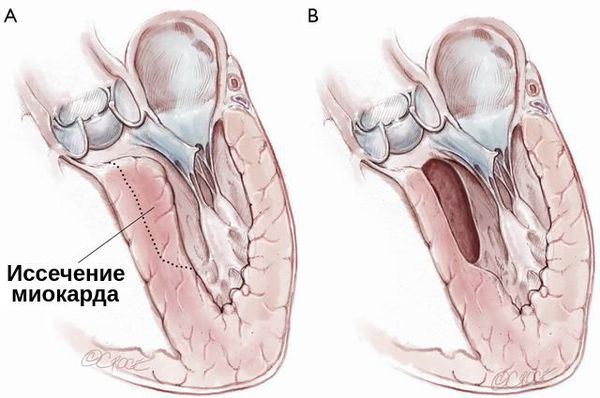
При гипертрофической кардиомиопатии применяется септальная миэктомия — иссечение миокарда, расположенного в основании межжелудочковой перегородки. Она может быть дополнена и вмешательством на изменённом митральном клапане: вальвулопластикой, протезированием митрального клапана и коррекцией кольца митрального клапана.
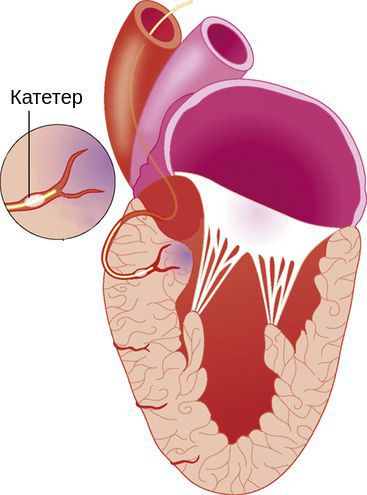
При тяжёлой обструктивной гипертрофической кардиомиопатии рассматривается проведение операции — иссечения части сердечной мышцы или более щадящая методика — чрескожная транслюминальная алкогольная абляция. При ней через катетер вводится до 3 мл 96 % спирта в зону максимальной гипертрофии миокарда и вызывается его инфаркт. Из-за этого мышца уменьшается в размере, исчезает препятствие (обструкция) току крови через митральное кольцо. Далее проводится установка кардиостимулятора для синхронизации работы всех отделов сердца. Эта процедура проводится кардиохирургами в специализированных отделениях.
Прогноз. Профилактика
Прогноз при гипертрофической кардиомиопатии также неблагоприятный, но смертность не такая высокая — в первый год умирают 1 % заболевших, чаще от внезапной смерти, обусловленной факторами риска (наследственностью, тахикардией, предшествующим обмороками, понижением давления).
При рестриктивной кардиомиопатии прогноз неблагоприятный, так как заболевание часто находят уже на поздней стадии развития. Лечение только симптоматическое и поддерживающее.
Для человека с выявленной кардиомиопатии частота посещений и обследований устанавливается индивидуально.
Кардиомиопатия: особенности протекания, лечения болезни. Прогноз выживаемости больных
Кардиомиопатия: особенности протекания, лечения болезни. Прогноз выживаемости больных
Диагноз кардиомиопатия подтверждается у пациента, когда мышцы его сердца подвергаются патологическим изменениям – дистрофическим и склеротическим. Особенности, позволяющие точно диагностировать заболевание и перейти к его терапии, – отсутствие других пороков сердца и его сосудов, воспалительных и опухолевых процессов, имеющих ишемический генез. Кардиомиопатия может быть нескольких видов, каждый из которых определяют изменения миокарда — функциональные и анатомические. Патология развивается при наличии первичных или вторичных причин. Заболевание требует медикаментозной терапии, иногда хирургического вмешательства. Лечение сопровождается щадящим режимом.
Виды патологии
Кардиомиопатия – это сердечная патология, которая имеет классификацию. В зависимости от причины, запустившей процесс изменения ткани миокарда, выделяют её первичную и вторичную формы. Болезнь подразделяется на несколько видов, определяющим фактором, позволяющим её классифицировать, является один из 4-х основных типов поражения сердечной мышцы:
Причины возникновения
Специалисты, проводящие исследования природы кардиомиопатии, в настоящее время не могут утвердить полный, исчерпывающий список причин, вызывающих патологической изменение ткани сердечной мышцы. Наиболее вероятными считают:
Симптомы
В зависимости от того какой из видов кардиомиопатии развивается у больного, проявление симптомы будет иметь некоторые особенности.
Дилатационная форма патологии сопровождается признаками:
Такие симптомы возникают и сохраняются по причине нарастания сердечной недостаточности у больного – камеры органа расширяются, при этом утрачивается способность мышц сокращаться. Такое состояние становится смертельно опасным, требует регулярного лечения.
Развитие гипертрофической кардиомиопатии врач может заподозрить, если у пациента проявляются симптомы, связанные с постепенным прогрессированием сердечной недостаточности:
Если больной будет игнорировать признаки, не пройдет диагностические исследования и не получит качественного лечения – велика вероятность его внезапной смерти.
Другая форма патологии – рестриктивная, сопровождается функциональными нарушениями:
Аритмогенная кардиомиопатия может быть заподозрена у пациента в случаях, если он испытывает нарушения сердечного ритма, часто это значительное учащение сердцебиения при увеличении физической нагрузки.
Диагностика
Симптомы – боли в области грудины и за ней, сильная утомляемость, головная боль, одышка, возникающий по ночам кашель, отеки, тяжесть в ногах могут вызвать подозрение на развитие кардиомиопатии. При первичном осмотре больного врач:
Для подтверждения диагноза пациенту необходимо комплексное обследование организма. Его проводят с помощью инструментальной диагностики:
Комплексный подход предполагает проведение сразу нескольких исследований для выявления признаков кардиомиопатии сердца. Выбор конкретного метода зависит от наличия оборудования в клинике, наличия очереди для поведения диагностики, так как во многих случаях требуется оперативная информация для подтверждения диагноза для пациента.
Лечение
При сердечной недостаточности кардиомиопатия – это состояние, требующее наблюдения в медицинском учреждении, назначения качественного лечения. Исходя из того, что кардиомиопатия нередко имеет неизвестную этиологию, к терапии подходят комплексно. Основными методами борьбы с патологией после подтверждения диагноза являются:
Выбор медикаментозного лечения зависит от вида кардиомиопатии, диагностированной у больного, особенностей его состояния. Для терапии назначают:
Если медикаментозное лечение кардиомиопатии нерезультативно, состояние пациента стабильно ухудшается, врачи принимают решение о проведении хирургического лечения. Применимы методы:
Последующая жизнь больного должна проходить в особом режиме. В медицинском учреждении ему рекомендуют ответственно относиться к физическим нагрузкам, исключить:
Если пациент до постановки диагноза имел вредные привычки – курил или регулярно употреблял алкоголь, отказ от них может существенно улучшить прогноз. Следует пересмотреть рацион питания. Здоровое меню при кардиомиопатии предполагает:
Прогноз
При подтверждении кардиомиопатии прогноз часто зависит от того, как быстро обратился больной за медицинской помощью и начал лечение. Медицинская статистика обладает данными о пятилетней выживаемости пациентов с указанным диагнозом:
Кардиомиопатия – опасная патология, требующая скорейшего обращения за медицинской помощью. Игнорирование симптомов часто приводит к неожиданному летальному исходу.