Что значит физическая боль
Что значит физическая боль
Боль — это неприятное, дискомфортное ощущение, которое может возникать из-за множества причин. Неважно, является ли она слабой и почти незаметной или острой, изнурительной — практически всегда чувство боли указывает на проблему в организме. При сильном или регулярном болевом синдроме важно найти его причину и устранить ее.
Какой бывает боль: классификация
Существует много видов боли, и для их систематизации используется несколько классификаций.
Острая или хроническая
При острой боли ощущения сильные, появляются быстро и обычно связаны с травмой или повреждением ткани. Такая боль может возникать на коже или в мягких тканях под нею, во внутренних органах. Иногда ощущения могут быть отраженными и появляются не там, где повреждены ткани: например, когда при сердечном приступе у человека болит рука.
Хроническая боль сохраняется надолго. Она может быть постоянной, может проходить и вновь появляться при обострении болезни. Ощущения могут быть и слабыми, и сильными. При некоторых заболеваниях они нарастают по мере того, как состояние человека ухудшается.[1]
Физическая или психологическая
Физическая боль возникает в теле и связана с физическими травмами, заболеваниями, повреждением тканей. Психологическая боль вызвана эмоциональным переживанием. Она может возникать из-за утраты, горя, сожаления, сложной личной ситуации, плохого психического состояния — например, развития тревоги или депрессии. Иногда такие эмоции влияют и на самочувствие человека, и тогда появляются соматические симптомы, не связанные с физическими болезнями. Это может быть слабость, недомогание, болевой синдром и другие проявления.[2]
По локализации
Болеть может любая часть тела, любой орган (рис. 1), но чаще других встречаются болевые синдромы следующих видов:
По интенсивности
Для оценки болевого синдрома используют шкалы боли нескольких видов:
Откуда берется болевой синдром: причины возникновения
Существует много состояний, расстройств, заболеваний, способных вызывать болезненность. Связанные с ней неприятные ощущения возникают, если при передаче нервных импульсов раздражаются болевые рецепторы. Сигнал об этом мгновенно передается головному мозгу, и человек испытывает дискомфорт. По механизму возникновения боль может быть ноцицептивной или нейропатической.[5]
Ноцицептивная боль
Ноцицептивная боль возникает при повреждении тканей — например, из-за травм, воспаления, инфекции. Ее называют соматической, если болевые ощущения связаны с повреждением мышц, сухожилий, связок, суставов или костей, кожи. Если повреждаются ткани внутренних органов, связанная с этим боль является висцеральной. Чаще всего ощущения сильные, выраженные, человек легко может показать или сказать, что именно у него болит. Ноцицептивная боль быстро проходит, если прекращается повреждение тканей.[6]
Нейропатическая боль
Нейропатическую боль вызывает повреждение нервов из-за заболеваний или травм. Например, болевой синдром при защемлении нерва сместившимся позвоночным диском будет нейропатическим. Эта боль также может появляться при некоторых заболеваниях (невропатиях, невралгиях, туннельном синдроме и других). Ощущения при этом могут быть почти любыми: сильно или слабо выраженными, колющими, стреляющими, жгущими, ноющими. Они чаще являются длительными, не снимаются обезболивающими препаратами, могут дополняться высокой чувствительностью к температурным или тактильным раздражителям.[6]
Симптоматика
Боль может быть разной. Это зависит как от причины, вызвавшей ее, так и от индивидуальной чувствительности, от того, как человек воспринимает и переносит болевой синдром. При нем могут возникать следующие ощущения:
Болезненность может сопровождаться разными симптомами:
Следующие симптомы указывают на опасное состояние и требуют срочной медицинской помощи:
Диагностика
К врачу нужно обращаться, если болевой синдром не проходит в течение двух-трех недель, беспокоит человека, мешает ему спать, работать, сохранять физическую активность. Врач проведет опрос и осмотр, назначит обследование. Диагностику можно начать с консультации у терапевта или врача общей практики. Он попросит описать ощущения, обстоятельства, при которых они возникают, сопутствующие симптомы. Если у вас есть хронические заболевания или другие особенности здоровья, недавно были травмы, если есть триггеры, которые вызывают или усиливают болезненность, нужно сообщить врачу об этом. После осмотра врач может назначить следующие исследования:
При болевом синдроме диагностика нужна, чтобы найти его причину и устранить ее. Боль — сигнал организма о проблеме, и если она появляется регулярно, усиливается, сопровождается другими симптомами, важно понять, с чем это связано.[7]
Особенности терапии болевого синдрома
При появлении боли лечение ведут в двух направлениях:
Если боли регулярные, сильные, связаны с определенными ситуациями, раздражителями, нужно понять, почему они появляются, и решить проблему. Для снятия болевых ощущений чаще всего используются безрецептурные обезболивающие препараты (анальгетики, нестероидные противовоспалительные средства). При сильной боли врач может назначать опиоидные анальгетики, кортикостероиды, противосудорожные средства и другие препараты. Назначения зависят от причин болевого синдрома, характера ощущений, общего состояния здоровья.
Важно! Любые, даже безрецептурные обезболивающие средства можно принимать только по рекомендации врача. Нельзя превышать максимально допустимую дозировку. Это может вызывать тяжелые побочные эффекты: повреждение пищеварительных органов или почек, внутреннее кровотечение и другие опасные состояния.
Чтобы снять боль, можно использовать не лекарственные методы:
Важно! Даже если обезболивание помогает, и неприятные ощущения проходят, это не значит, что вызвавшая их проблема решена. Если болевой синдром возвращается, нужно проконсультироваться с врачом.
Профилактические меры
Каждый человек иногда испытывает боль из-за травм, инфекций и по другим причинам. Снизить вероятность ее появления можно несколькими способами:
Если есть ситуации или факторы, вызывающие появление болевого синдрома, важно избегать их.[8]
Заключение
Боль — это предупреждение, сигнал от организма о том, что есть проблема или угроза. Она может быть связана с травмами, инфекциями, болезнями внутренних органов. При появлении болевого синдрома недостаточно просто принимать обезболивающие, чтобы избавиться от неприятных ощущений. Важно определить, что именно вызывает боль, и устранить причину.
Соматоформное болевое расстройство: боль, как симптом утраты психического равновесия

Различают такие виды соматоформных расстройств как:
Одной из часто встречаемых разновидностей считается соматоформное болевое расстройство.
История болезни
Женщина, 67 лет. Проживает одна, двое взрослых сыновей живут в соседнем городе. Связь поддерживают в основном по телефону. Отношения хорошие, но видятся редко.
Не работает, на пенсии. Год назад уволилась с работы. В детстве развивалась нормально, без особенностей. Случаи психопатологии в роду не наблюдались. Получила высшее музыкальное образование. Работала в школе преподавателем музыки.
9 месяцев назад появились боли в нижней части спины, которые присутствуют постоянно. Такие ощущения не распространяются за пределы поясничного отдела. Носят ноющий характер. Периодически возникает чувство жжения. Усиливаются, по её словам, когда понервничает. Боль бывает просто нестерпимой. В таких случаях пациентка не может находиться в вертикальном положении. На действие анальгетических препаратов откликается слабо. Из-за нестерпимых ощущений женщине пришлось бросить любимое занятие – садоводство.
Объективно: сознание – ясное, продуктивная симптоматика в виде бреда или галлюцинаций отсутствует. Настроение снижено, астеничная. Выявляет недовольство по поводу того, что «уже полгода ходит по врачам, но диагноз никто поставить не может». Уверена в том, что страдает заболеванием позвоночника. Удивлена, почему его до сих пор не диагностировали.
На основании анамнеза, объективных данных, имеющихся и дополнительных анализов, женщине был выставлен диагноз «соматоформное болевое расстройство».
Симптомы расстройства
Главный признак такого рода патологии – это боль, имеющая четкую локализацию. Со временем она не меняется, сохраняясь в одной части тела, но при тщательном, многостороннем обследовании морфологических изменений того или иного органа не определяется.
Даже если у больного выявляется патологический процесс в организме, он никак не связан с предъявляемой болью.
Боль носит интенсивный, изматывающий характер. Она настолько сильная, что порой пациенты реагируют на нее сильнее тех людей, у которых действительно выявляется подобная патология. Такие ощущения носят название идиопатическая алгия. Они возникают внезапно и могут сохраняться годами.
Когда боль приобретает стойкий, интенсивный, пугающий характер, состояние называют устойчивым соматоформным болевым расстройством. Если симптомы сохраняются свыше 6 месяцев, оно становится хроническим соматоформным болевым расстройством.
Болезненные ощущения «вмешиваются» в жизнь пациента, привнося в нее заметный разлад. Для него они настолько сильны и значимы, что порой нарушают привычное существование.

Особенностью болезненных симптомов при данном расстройстве является:
Боль, как правило, привязана к одному органу, и терроризирует его все время. Она очень напоминает таковую при настоящем заболевании. На фоне этого у больного появляется стойкая уверенность в том, что у него имеется патология этого органа, скорее всего, тяжелая. Такое явление характеризуют термином органный невроз. Согласно тому, в каком органе появляются боли, различают:
Пациентов выводит из равновесия не место концентрации болевых ощущений, а их выраженность и сила по сравнению с ранее переносимой болью.
По статистике чаще всего пациенты предъявляют жалобы по поводу сердечно-сосудистой системы, на втором месте находится пищеварительная, а на третьем – дыхательная.
Установлено, что патология чаще диагностируется у женщин. Как правило, она захватывает возраст от 40 до 70 лет, когда снижается порог болевой чувствительности.
Как расстройство влияет на психику больного
Боль – главный, но не единственный симптом СБР. Ее присутствие не может не сказаться на психическом и эмоциональном фоне больного.
Длительная, изматывающая боль приводит к повышенной раздражительности и перенапряжению. Настроение становится неустойчивым, случаются вспышки гнева или развивается апатия. Человек обессилен. Он не может сконцентрироваться на нужном объекте, страдает и память.
Частыми симптомами СБР становятся анергия – отсутствие жизненной энергии, и ангедония – утрата способности получать удовольствие. На фоне психоэмоционального напряжения, конечно, страдает и сон. Появляются проблемы с засыпанием, частый спутник таких больных – бессонница. Расстройство захватывает и половую сферу: снижается сексуальное влечение. Впоследствии сниженное либидо способно перерасти в импотенцию.
У больных также может наблюдаться потеря массы тела.
Нередко таких больных сопровождают фобии, связанные с неврозом отдельного органа. Например, кардиалгии с присоединенными к ним одышкой и чувством удушья, провоцируют формирование страха смерти или инфаркта.
Патологические ощущения в области желудка приводят к развитию канцерофобии. Изменения в кишечнике вызывают дисморфоманию по типу боязни недержания газов, а проблемы с мочевым пузырем способны привести к страху недержания мочи. Такие больные стремятся всегда находиться в тех местах, где можно воспользоваться туалетом, и очень переживают, если отдаляются от них.

Подводя итоги, можно выделить такие отличительные черты соматоформного болевого расстройства:
Что провоцирует СБР
В поддержку больных соматоформным болевым расстройством хочется сказать, что они отнюдь не симулянты. Их болезнь имеет вполне обоснованную причину, только она носит психологический характер. В первую очередь, это хронический стресс. Просто у каждого больного он проявляется в своей ипостаси. Для кого-то это может быть переутомление и недостаток сна, для других – негативные эмоции.
Постоянные стрессы приводят к разбалансированию работы гипоталамо-гипофизарной системы, регулирующей выработку кортизола. Под воздействием стрессора его синтез увеличивается, что повышает наш порог чувствительности, и мы можем достойно противостоять стрессорному фактору.
Постоянные стрессы вынуждают увеличивать выработку кортизола. В один «прекрасный» момент система истощается, и его уровень сходит на нет. Порог болевой чувствительности снижается, в результате чего у человека появляется гипертрофированное ощущение боли.
Следует отметить, что особенно предрасположены к развитию СБР люди, неспособные давать должный выход своим эмоциям, сдержанные и скрытные. Накапливая в себе негативные переживания, они также способствуют усилению стрессовой концентрации.
СБР может развиваться, как бессознательная защитная реакция, чтобы получить любовь или избежать наказания. В этом случае боль выступает способом манипуляции. К примеру, ребенок воспитывался в семье, где испытывал дефицит внимания по причине болезни второго ребенка. С детства подсознательно он усвоил, что, если человек болеет, то ему уделяют много внимания, многое позволяют и многое прощают. Вполне возможно, что во взрослом возрасте он может подсознательно использовать такую установку, которая выражается в болевом расстройстве.
Не стоит путать это состояние с намеренными, сознательными манипуляциями на фоне притворства. Данная патология развивается помимо воли больного, основываясь на его подсознательных установках.
У людей зрелого возраста нередко расстройство возникает на почве одиночества, субъективного ощущения ненужности и страха остаться никому не нужным. В примере нашей истории болезни, скорее всего, именно это и послужило к формированию признаков СБР.
Таким образом, причиной появления соматоформного болевого расстройства становится хронический стресс либо психологическая травма, полученная в детском возрасте. Однако больные полностью отрицают наличие психологических и социальных причин патологии.
Как избавиться от заболевания
СБР хорошо поддается лечению. Проблема заключается в том, что пройдет немало времени, прежде чем пациент попадет к психиатру. До этого он долгое время будет ходить по узким специалистам, уверенный в том, что тяжело болен, требуя обследовать его повторно, даже если предыдущий анализ ничего не показал.
Такие люди тратят годы на поиски несуществующей болезни. Они неистово доказывают врачам, что больны, и жалуются на то, что их не хотят лечить.
Их мучения продолжаются до тех пор, пока их не направят к психиатру. Только этот специалист способен помочь им распрощаться с их мучительной спутницей.
Современный подход к психотерапевтическому лечению СБР сводится к комбинированию психотерапии и медикаментозных методов терапии.

Психотерапия является неотъемлемой частью успешного избавления от СБР. В первую очередь с этой целью применяют когнитивно-поведенческий подход. Его методы позволяют объяснить больному природу его состояния, причину появления мучительных и тягостных болезненных ощущений. Он помогает научиться справляться со своими эмоциями, распознавать тревожные, негативные установки и правильно взаимодействовать с ними, не нарушая психического баланса. В итоге пациент учится противостоять стрессам и адекватно воспринимать свое тело.
С помощью метода биологически обратной связи больной осваивает навыки гармонизации физиологии своего тела. БОС-терапия позволяет человеку обучиться методам восстановления спокойного дыхания, нормализации сердечного ритма, помогает расслабиться, снять напряжение.
Применяется также гипнотерапия, групповая терапия.
Нелеченое соматоформное болевое расстройство чревато для человека потерей социальных связей и положением в обществе, семейными конфликтами и развитием вторичных психических нарушений. Нередко такие больные становятся заложниками депрессивных веяний. Чтобы разорвать побочный круг, не стоит зацикливать внимание исключительно на физических ощущениях. Возможно, стоит посмотреть на проблему шире, чтобы суметь разрешить ее.
Молекулярная биология боли
Они знают, что такое боль.
Автор
Редакторы
Конкурс «био/мол/текст»-2019
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2019.
Генеральный спонсор конкурса и партнер номинации «Сколтех» — Центр наук о жизни Сколтеха.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Спонсором приза зрительских симпатий выступила компания BioVitrum.
Какая бывает боль?
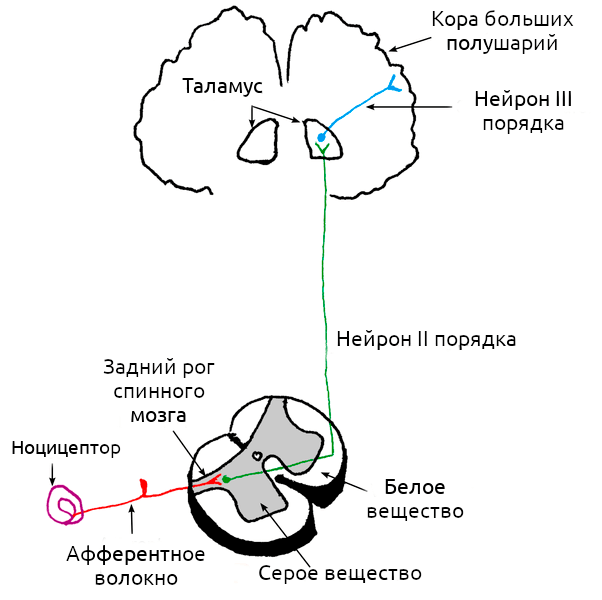
Ни для кого не секрет, что за ощущение боли отвечает нервная система. В общем виде работу этой системы можно представить так: рецепторы улавливают внешний сигнал и преобразуют его в нервный импульс (трансдукция), передают информацию по нерву (кондукция), а далее она обрабатывается в спинном мозге и «отсылается» в головной мозг (проекция) для генерации болезненных ощущений (восприятие) (рис. 1). Почти все помнят, что боль — это реакция на внешний раздражитель, но на самом деле это не всегда так: она может возникать и при поломке самой нервной системы.
Рисунок 1. Схема работы болевого импульса. В простейшем пути передачи сигнала участвуют три группы нейронов, чьи волокна обозначены на схеме разными цветами. За трансдукцию боли отвечает ноцицептор (обозначен на схеме фиолетовым), трансдукция происходит по нервным волокнам, обозначенным красным цветом, в спинном мозге происходит проекция боли на «зеленый» участок схемы, восприятие же боли начинается тогда, когда нейроны третьего порядка передадут нервный импульс от таламуса к коре больших полушарий.
Стоит отметить, что эволюционно боль появилась в качестве полезной адаптации, и на самом деле, до сих пор продолжает играть важную роль в нашей жизни. Задумайтесь, какой бы была жизнь без боли — мы не могли бы отдергивать руку, касаясь горячей поверхности, не замечали бы наносимых ран, а уж как осложнилась бы жизнь врачей, ставящих диагноз — сложно представить. Однако это не вся польза, которую приносит нам наша система восприятия боли. Рука об руку с ощущением боли идут ощущения давления, холода и тепла (то есть осязание) — и возможность организма в ответ на стимул из внешней среды изменить свои параметры. Существует ряд болезней (в основном генетически обусловленных), при которых восприятие боли нарушается. Их тяжесть варьирует в зависимости от того, какой именно рецептор или канал «поломан». Самые тяжелые формы (например, наследственная сенсорно-вегетативная невропатия IV типа) характеризуются полной потерей болевой чувствительности в конечностях и нарушением способности организма регулировать температуру тела. Но обо всем по порядку.
Классификация боли, предложенная Клиффордом Вульфом [1], включает в себя четыре типа: ноцицептивная, воспалительная, невропатическая и функциональная. Кроме того, стоит отметить и психогенную боль.
Поскольку мы решили остановиться на «нормальной» ноцицептивной боли, давайте разберемся поподробнее с каждым из этапов ее появления.
Эпизод I: Пойманная угроза
Чтобы определить любой сигнал, наш организм использует внушительный арсенал белков-рецепторов. Их задача заключается в том, что они реагируют на строго определенный внешний фактор и передают сигнал об этом связывании при помощи конформационных изменений [2], влекущих за собой и изменение биохимических свойств этого рецептора. Переданные от рецептора сигналы усиливаются каскадом белковых взаимодействий в клетке, могут передаваться с помощью нервной или эндокринной систем и, в конечном итоге, приводят к физиологическому ответу.
Нейроны, работающие в ноцицептивной системе, различаются по набору рецепторов. Среди этих нейронов выделяются четыре группы: несущие рецепторы температуры, химического воздействия, механического воздействия и полимодальные (с рецепторами всех раздражителей).
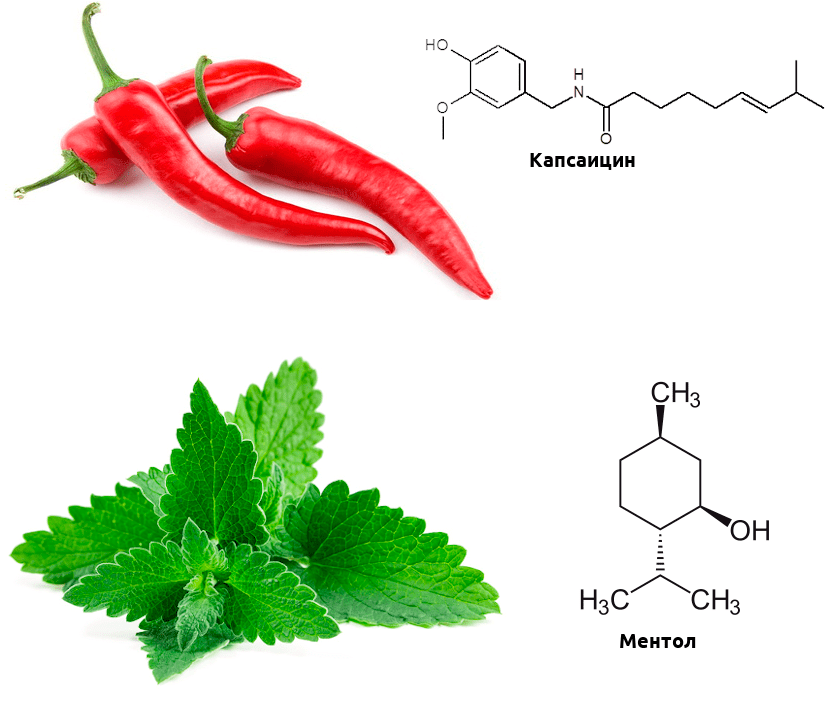
Одни из важнейших рецепторов, реагирующих на тепло, — белки группы TRP. Это ионные каналы, неспецифичные к катиону, — при открытии они пропускают в клетку натрий, магний и кальций, в результате чего в клетке возникает потенциал действия, необходимый для передачи нервного импульса. Этих доблестных воинов термочувствительности несколько: TRPV1–TRPV4 и TRPM8. Первые активируются при повышенной температуре, второй же реагирует на холод. Эти каналы обладают интересной особенностью — помимо температуры, они могут активироваться химическими стимулами.
Биохимические механизмы этой активации отличаются от температурной, но в мозге возникают в ответ на эти химические стимулы практически те же ощущения, что и на изменение температуры. А теперь вспомните, какие продукты питания вызывают ощущение обжигания, а какие — холода? Думаю, почти каждый читатель сталкивался с этими продуктами. Острота перца чили обусловлена тем, что содержащийся в нем капсаицин активирует рецептор TRPV1 (такие вещества называются агонистами) [3]. А ментол, содержащийся в мяте, — агонист TRPM8, и вызывает чувство прохлады (рис. 2) [4].
Рисунок 2. Связывание рецепторами TRP капсаицина и ментола приводит к активации «температурной» ноцицепции. Интересно, что при определенных условиях капсаицин может не только вызывать боль, но и ослаблять ее — он десенсибилизирует (то есть делает менее чувствительными к стимулам) другие каналы семейства TRP, кроме того, провоцирует выброс эндорфинов, а вкупе с другими лекарственными средствами может оказаться. перспективным обезболивающим.
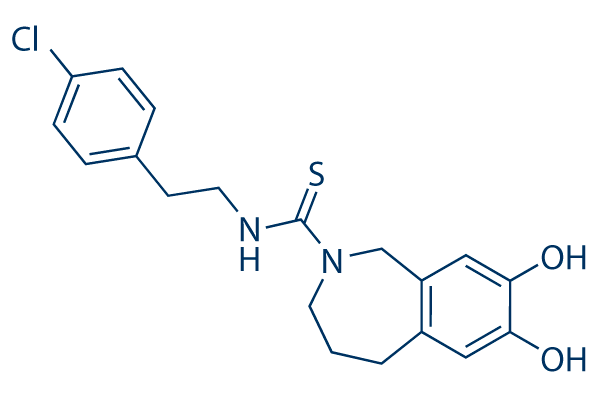
Но если можно с помощью небольших молекул заставить нас чувствовать эффект ноцицепции, то, может, с помощью других молекул можно этот рецептор заблокировать? Да! Разработка антагонистов TRPV1 [3], которые, блокируя рецептор, могут снижать болевые ощущения, например, от капсаицина, ведется с 1990-х годов, однако большинство препаратов пока не достигли рынка (рис. 3). Интересно, что эти препараты предлагается применять для лечения невропатической боли, то есть той, когда рецепторы активируются без внешней причины. Достигнут ли фармкомпании успеха — покажет время.
Рисунок 3. Один из первых разработанных антагонистов TPRV1 — капсазепин. Этот препарат находится сейчас на стадии клинических испытаний. Вообще, успех подобного рода лекарств может стать новой вехой в истории фармакологии анальгетиков — блокирование ноцицепторов вместо ослабления болевого импульса на более поздних стадиях.
Механоноцицепторы — куда более разнородная и многообразная группа рецепторов, чем терморецепторы. Среди них стоит отдельно выделить рецепторы, активируемые, помимо давления, сигнальным олигопептидом брадикинином. Его рецептор В-1 синтезируется в поврежденных клетках — например, при получении травмы. Связывая брадикинин, он активирует сигнальный каскад, приводящий к возникновению боли. Интересно, что в число прямых эффектов от связывания рецептора входит усиление воспаления — то есть поддержание стимула для дальнейшей активации болевых рецепторов: чем больше боли, тем больше боли. Поэтому частая активация В-1 (например, постоянным воспалением при аутоиммунных заболеваниях) может стать причиной развития хронической боли [5].
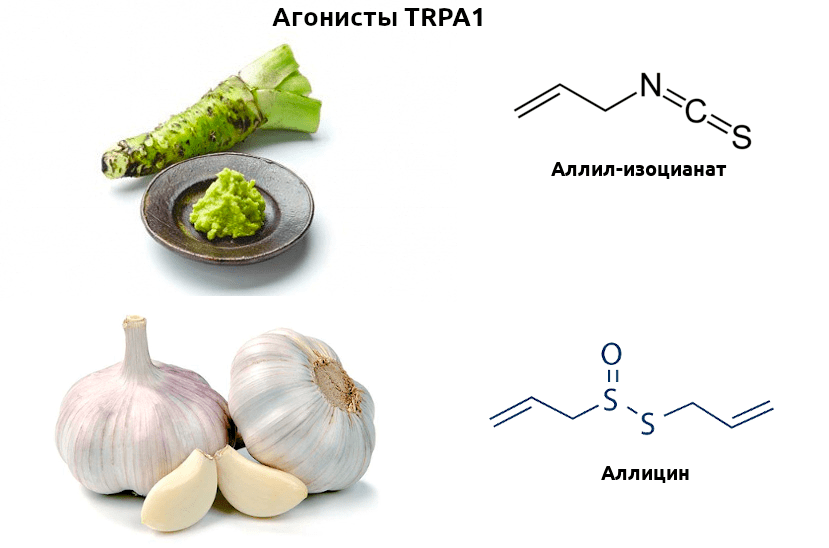
Рецепторы, воспринимающие различные химические раздражители (ирританты), тоже разнообразная, а местами малоизученная группа. Среди них особо примечателен член уже знакомого нам семейства TRP — TRPA1. Этот рецептор активируется совершенно разными молекулами, зачастую, вступая с ними в реакцию, что приводит к необратимости эффекта. В числе широко известных ирринантов, активирующих TRPA1, — аллилизоцианат, содержащийся в знаменитой японской приправе васаби, и аллицин, содержащийся в чесноке (рис. 4).
Рисунок 4. Вкус васаби сильно отличается от чесночного, однако за восприятие остроты этих приправ отвечает один рецептор — TRPA1. Серосодержащие летучие вещества этих растений способны активировать рецептор и дальнейшую ноцицептивную передачу. Эти агенты пригождаются ученым при изучении химических основ работы рецепторов.
Отдельно стоит упомянуть боль, возникающую при воспалении. Ключевое вещество, на которое реагируют ноцицепторы, — гистамин, который некоторые клетки нашей иммунной системы (например тучные) выбрасывают в кровь в ответ на стимулы к воспалению. Гистамин связывается со своими рецепторами (из семейства GPCR). Активация гистаминового рецептора 1 типа (H1) приводит к активации фосфолипазы С (PLC) и гидролизу фосфатидилинозитолбисфосфата (PIP2) с образованием инозитолтрифосфата (IP3), который затем запускает высвобождение Ca 2+ из эндоплазматической сети. Кальций, связавшись с кальмодулином, активирует протеинкиназу С, которая, при помощи дальнейшего фосфорилирования регуляторных киназ, подавляет экспрессию потенциал-зависимых калиевых каналов 7 типа (Kv1.7), что приводит к деполяризации мембраны и проведению болевого импульса [7]. Интересно, что гистаминовые рецепторы 3 типа, которые локализованы в ЦНС, могут ингибировать проведение определенных ноцицептивных импульсов [8].
Стоит отметить, что другие активные игроки воспалительного процесса — простагландины — действуют похоже: в результате связывания простагландина Е2 с рецептором PTGER2 активируется протеинкиназа А, которая, в свою очередь, увеличивает экспрессию уже знакомого нам TRPV1 [9].
Эпизод II: Атака нервных волокон | Кондукция
На примерах мы разобрались, как работают ноцицептивные рецепторы, но ведь они расположены «на переднем крае», близко к раздражителю, а приказ о болевых ощущениях отдается из мозга. Значит, необходимо донести сигнал до верховных инстанций. Для этого только что полученный потенциал действия рецептора активирует множество потенциал-управляемых ионных каналов. Натриевые и калиевые каналы необходимы для генерации потенциалов действия, которые передают ноцицепторные сигналы синапсам в дорсальном роге спинного мозга. Они — еще одна потенциальная терапевтическая мишень для новых групп анальгетиков. Кальциевые же каналы играют ключевую роль в высвобождении нейромедиаторов из центральных или периферических ноцицепторных синапсов, вызывая боль или воспаление соответственно.
В этом месте важно отметить, что нервные волокна, по которым ноцицепторный сигнал идет до спинного мозга, бывают трех типов — Aδ (а-дельта), Aβ (а-бета) и C. Эти волокна отличаются друг от друга по толщине, наличию или отсутствию «изолирующей» миелиновой оболочки и, как следствие, по скорости проведения нервного импульса и типу импульса, который по ним проводится.
Аδ-волокна проводят импульс быстро (10–30 м/с) и «специализируются» на сигналах о сильной механической боли и изменении температуры.
Aβ-волокна работают еще быстрее (30–100 м/с) и сильно миелинизированы. Механорецепторы, расположенные в этих волокнах, крайне чувствительны, поэтому функция этих волокон — проведение сигналов о слабых раздражителях. Избыточная активация волокон Aβ вызывает аллодинию — боль, возникающую от причин, обычно ее не вызывающих, — например, от сидения на стуле.
Волокна типа C проводят нервный импульс медленно (0,5–2 м/с); в основном это сигналы от высокочувствительных механорецепторов и хеморецепторов.
Волокна C и Aδ работают синергично, обеспечивая основную массу болевых ощущений.
Эпизод III: Месть эндорфинов
Сигнал о боли достиг нейронов задних рогов спинного мозга, и уже очень скоро будет жарко. Хотя постойте, может, можно что-нибудь сделать? Может, сигнал несет организму чрезмерные страдания, превышающие пользу? А может, наоборот, сигнал недостаточен для осознания всей беды? В спинном мозге происходит модуляция ноцицептивного сигнала. Это поле для нейрохимической битвы двух сил — тормозящей и усиливающей.
По своей природе опиоидные рецепторы тоже являются GPCR, однако — ингибиторными. Будучи активированными, они подавляют работу аденилатциклазы, снижают уровень внутриклеточного цАМФ и, через киназных посредников активируют работу калиевых каналов, которая приводит к реполяризации клеточной мембраны. В конечном итоге эти меры замедляют проведение нервного импульса.
Кроме описанной системы, в ослаблении боли принимают участие всем известные тормозные нейромедиаторы — гамма-аминомаслянная кислота (ГАМК) [11] и глицин [12]; а опосредованно — многие другие сигнальные молекулы.
Помимо «голубей», тормозящих проведение импульса, есть в спинном мозге и «ястребы», его усиливающие. Самый известный из них — глутамат [13]. В случае проведения ноцицептивного импульса, работа глутамата осуществляется через рецепторы NMDA и AMPA.
Глутамат действует хитро: связываясь с рецепторами АMPA, он вызывает в нейроне активацию уже знакомой нам протеинкиназы С, которая, в свою очередь, приводит к возрастанию уровня внутриклеточного кальция и поляризации мембраны. Помимо того, что это ускоряет проведение болевого импульса, это влияет на NMDA-рецепторы. В норме потенциал-зависимый канал закрыт магниевой «пробкой» и не открывается даже при связанном глутамате. Когда мембрана деполяризируется, магниевая пробка вылетает, и NMDA-рецептор запускает внутрь клетки катионы натрия и кальция, а наружу — калия, что способствует дальнейшей деполяризации мембраны. Самый известный антагонист NDMA-рецепторов — кетамин. Он нашел обширное применение в качестве операционного анестетика, но в последние годы из-за многочисленных нежелательных эффектов (в том числе наркотических), его применяют все реже. В ветеринарной же медицине кетамин, напротив, один из самых широко применяемых анестетиков.
То, в каком виде сигнал дойдет до головного мозга, определяется балансом между противоборствующими сторонами и силой изначального сигнала.
Часть IV: Новая проекция
В сером веществе спинного мозга различают 10 слоев (пластин Рекседа), каждый из которых отличается от других функционалом входящих в его состав нейронов, и, как следствие, — выполняемыми функциями. Чтобы нервный импульс попал на кору больших полушарий, сначала он должен пройти по восходящим путям этих пластин.
Синапс волокон Aδ и C со вторичными афферентными нейронами находится в дорсальном роге спинного мозга. Волокна Aδ и C передают информацию ноцицептивно-специфическим нейронам в I и II пластинах. Кроме того, импульс проецируется и на нейроны других пластин. Это нужно для того, чтобы впоследствии задействовать вторичные системы реакции мозга на боль (благодаря этому боль запоминается).
После того, как импульс проходит модуляцию в задних рогах, он передается нейронам восходящих трактов спинного мозга, каждый из которых имеет определенную функцию в распознавании боли.
Наиболее важны среди них спиноталамический тракт, участвующий в узнавании боли, спинопарабрахиальный тракт, участвующий в вегетативной и мотивационной регуляции реакции на боль, и спиномезенцефалический тракт, участвующий в активации нисходящих анальгетических путей, о действии которых мы говорили раньше.
Часть V: Головной мозг наносит ответный удар
Обработка информации о боли в головном мозге — самая разнообразная и индивидуальная для каждого человека часть работы ноцицепторной системы.
Сначала таламус и парабрахиальное ядро получают информацию от проекционных нейронов в различных пластинах, а затем передают эту сенсорную информацию в корковые и миндалевидные области, где информация расшифровывается как «болезненный стимул».
Стоит отметить, что у боли есть два разных компонента, за восприятие которых отвечают разные области мозга. Сенсорно-дискриминационные аспекты включают силу боли и ее локализацию, в то время как аффективно-эмоциональный компонент боли включает неприятный характер восприятия.
Для того чтобы мозг правильно локализовал источник боли, нервный импульс затем обрабатывается соматосенсорной корой.
Аффективно-мотивационный аспект боли опосредуется медиальным болевым путем, включающим внутриламинарные ядра таламуса, которые проецируются на соматосенсорные структуры коры и лимбической системы. Пластина V же передает ноцицептивные сообщения парабрахиальному внутреннему латеральному ядру. Нервные волокна этого ядра связаны с областями коры, отвечающими за когнитивные функции (например, поведенческую реакцию на боль) и агрессивное поведение [16].
Помимо «осознания боли» ответом часто является реакция «бей или беги», связанная с активацией норадреналинергических нейронов в голубом пятне. Кроме того, после «обработки» болевого сигнала соматосенсорной корой, информация о болевом сигнале передается в гиппокамп — чтобы затем отправиться в долговременную память.
На данный момент мы не можем с точностью сказать, какие молекулярные процессы, происходящие в мозге, отвечают за «субъективное восприятие» боли, поэтому вмешиваться с помощью лекарств на этом уровне восприятия боли никто не решается — слишком опасно.
Часть VI: Возвращение к наболевшему
С помощью одних и вопреки другим нейробиохимическим механизмам, болевой импульс дошел до мозга. На некоторое время организм ждут ощущения от неприятных до ужасающих. Сейчас кажется, что человечество овладело огромным количеством фармакологических методов для остановки боли — однако это лишь иллюзия, и как только противовоспалительные средства — ингибиторы циклооксигеназы — перестают снимать боль, врачам приходится применять «тяжелую артиллерию» опиоидных анальгетиков.
Как мы уже выяснили, сейчас выявлено очень много рецепторов, которые вовлечены в процесс передачи боли, но еще большее количество факторов пока ускользает от всевидящего взгляда ученых. Другой печальный факт заключается в том, что у многих из известных нам болевых рецепторов есть и другие физиологические функции, блокировка которых приведет к значительным побочным эффектам. Разработка антагонистов TRP, а также «опиоидов нового поколения», не вызывающих зависимость, может оказаться настоящим прорывом — но может и повлечь новые невзгоды. Сегодня нам ясно одно — в борьбе за повышение качества жизни боль рано или поздно должна быть взята под контроль, а для того чтобы оседлать этого страшного зверя, его нужно узнать.