Что сильнее герпес или коронавирус
Обострение герпеса — защита от ковида? Интерферон действительно вырабатывается, но как он поможет
Страдающие от герпеса люди менее подвержены заражению коронавирусом во время обострения болезни. Проникновению инфекции в организм препятствует вырабатывающийся интерферон. Об этом заявил генетик Андрей Исаев. По словам врачей, интерферон действительно используют для профилактики ковида, но герпес к делу отношения не имеет.
«После любого вирусного заболевания у человека компенсаторно увеличивается количество интерферона — он выделяется на слизистых, чтобы справляться с текущим вирусом. Этот интерферон может препятствовать внедрению коронавируса в клетки на слизистых», — заявил ТАСС основатель и генеральный директор научного центра молекулярно-генетических исследований ДНКОМ Андрей Исаев.
При этом он добавил, что не видел большого числа исследований, доказывающих эффективность интерферона против коронавируса. Но есть исследования, согласно которым пациенты с обострением герпеса менее подвержены заболеванию ковидом.
Ранее о возможности заражения коронавирусом высказывался завлабораторией пролиферации клеток Института молекулярной биологии имени Энгельгардта Петр Чумаков. Он говорил, что болеющий ОРВИ или простудой не может подхватить коронавирус. Но заболеть ковидом можно после выздоровления из-за ослабления иммунитета.
«Герпес далек от ковида»
Как пояснил «360» профессор кафедры инфекционных болезней и эпидемиологии Юрий Венгеров, интерферон является неспецифическим защитным фактором, который есть у всех.
«Во время инфекционной болезни его выработка усиливается, но для ковида нет никакой специфики. Это не тот показатель, по которому можно судить, восприимчив человек к коронавирусу или нет, тяжело он заболеет, если мало у него интерферона, или легко. То, что он не может заболеть, такого нет», — отметил эксперт.
По его словам, герпес — вирус, очень далекий от ковида. Герпесом переболевают все люди, и вирус остается в организме пожизненно. Если иммунитет ослабевает, то появляются герпетические высыпания.
«У некоторых это становится привычным, то есть рецидивирующим. В этом случае помогает только специфическое лечение. Противогерпетические препараты не помогут, потому что они действуют несколько часов или сутки. Как только их не будет в организме, вирус опять активизируется. Здесь существует только один метод профилактики введением вакцины», — рассказал Венгеров.
При этом он подчеркнул, что вакцина тоже может не дать желаемого эффекта, если у человека ослаблен иммунитет. Чтобы вакцина была более действенной, перед уколом принимают препараты, усиливающие иммунитет.
Венгеров предупредил, что во время острой фазы герпеса нельзя проходить вакцинацию, так как это может спровоцировать обострение. Также профессор отметил, что препараты самого интерферона и те, что способствуют повышению его уровня, действуют недолго.
«Параллельные вещи»
С мнением Венгерова согласилась врач-инфекционист Маргарита Нагибина, считающая герпес и коронавирус абсолютно разными вещами.
«Мне кажется, что это вообще параллельные какие-то вещи. Интерфероны действительно могут быть использованы профилактически для того, чтобы не заболеть коронавирусной инфекцией, потому что она в любом случае попадает к нам воздушно-капельным путем. Интерфероны, как правило, — это назальные, оральные спреи», — пояснила медик.
Она добавила, что интерфероны работают только в момент проникновения возбудителя в организм, когда он еще не попал в клетки.
«То есть это препараты, которые должны приниматься профилактически на постоянной основе, тогда действительно, попадающий в полость рта или носа вирус будет убит вот этими интерферонами», — подчеркнула Нагибина.
Врач отметила, что противопоказанием к вакцинации является не только острая фаза герпеса, но и любое острое воспаление. Прививаться можно только спустя 10 дней после острого состояния. Также стоит помнить, что иммунитет ослабевает после любых инфекционных заболеваний. После выздоровления необходима общая профилактика. Это значит, что нужно принимать интерфероны, пройти вакцинацию и не забывать об использовании средств индивидуальной защиты.
Как отличить COVID-19 от ОРВИ, простуды и гриппа?
Статью подготовила врач-валеолог Борисовской ЦРБ
В. И. Коновалова
Статья предоставлена «Борисовской больницей №2»
Основным отличием коронавируса от гриппа и ОРВИ является инкубационный период (время от инфицирования до проявления первых признаков). Респираторные вирусы и грипп дают о себе знать уже на 1–4 сутки. В среднем их инкубационный период составляет 2–3 дня.
Коронавирус размножается в организме больше времени. Его инкубационный период может достигать до 14 дней. Выраженные симптомы у большинства пациентов заметны уже на 5 день, но могут появиться значительно позже.
Разница между простудными заболеваниями и коронавирусом в лёгкой форме незначительна:
Главные признаки коронавируса, которые чаще всего наблюдаются у тяжело заболевших людей — это сухой кашель и боль в груди. Кашель может быть длительным, не прекращающимся по часу и более. При этом каждый новый приступ ощущается сильнее предыдущего.
На 5–7 день возникает ещё один тревожный симптом — одышка и трудности с дыханием. На 8 день и позже при особо сложной форме недуга может накапливаться жидкость в лёгких, что приводит к нарушению дыхания. Таких больных подключают к аппарату ИВЛ, чтобы обеспечить искусственную вентиляцию лёгких.
Главные симптомы, свойственные исключительно коронавирусу:
Отличие ОРВИ от коронавируса и гриппа — невысокая температура, обильный насморк, слезотечение, чихание. Болезнь развивается уже через 2–3 дня после инфицирования.
При поражении организма вирусами гриппа А и В самочувствие ухудшается внезапно. Ещё утром человек может чувствовать себя отлично, а вечером — слечь с лихорадкой. Среди симптомов болезни выделяют жар, озноб, усталость, приступы головной боли, кашель с першением в области горла, мышечную ломоту, ринит.
В чем состоит главное отличие данного заболевания от ковида — это в нарастании симптоматики. Если сильная головная боль, ломота в теле и суставах через 3–5 дней идут на убыль, то коронавирусная инфекция тяжёлой формы только усиливается, требуя срочной госпитализации пациента.
Гриппом зачастую болеют дети и подростки возрастом 1–14 лет. На эту возрастную категорию приходится 37% всех случаев недуга.
Если запустить болезнь и не принять необходимых мер по борьбе с инфекцией, симптомы могут перейти в хроническую форму. Часто на фоне простуды и гриппа развиваются синусит, ринит, ларингит, отит, гайморит, ангина. Если не лечить ангину, может привести к началу заболевания ревматизмом и нефритом.
Что делать если в семье кто-то заболел вирусной инфекцией?
Соблюдайте все меры профилактики, ведите здоровый образ жизни, вы оградите себя и своих близких от вирусных инфекций!
Установлена связь постковидных недомоганий с герпесом
COVID-19 может реактивировать вирус Эпштейна-Барра
Вслед за словом «ковид» в нашу жизнь прочно вошло слово «постковид». Примерно каждый третий пациент, инфицированный SARS-CoV-2, выздоровев, месяцами страдает от массы других неприятных симптомов. Как их лечить, не ясно, а на вопрос, почему одни сталкиваются с постковидом, а другие – нет, ответ пока не получен. Впрочем, на него попытался ответить международный коллектив исследователей, изучив истории 185 пациентов с коронавирусом.
Как выяснили ученые, у большинства из тех, кто столкнулся с постковидом, анализы показали реактивацию одного из представителей семьи герпесов – вируса Эпштейна-Барра.
Про SARS-CoV-2 сегодня слышали все, а вот о вирусе Эпштейна-Барра (ВЭБ) осведомлены немногие. Хотя, по экспертным оценкам, носителями этого вируса к 40-летнему возрасту является не менее 97% населения планеты. В большинстве случаев это «соседство» остается незамеченным (носительство латентное), но у некоторых людей вирус реактивируется (просыпается под воздействием стресса, вирусных инфекций и пр.) и вызывает массу неприятных симптомов. Кроме того, его подозревают в развитии синдрома хронической усталости и ряде злокачественных заболеваний крови. Например, описываемая в XIX веке меланхолия была ни чем иным, как результатом герпеса.
Получив ВЭБ, человек становится вирусоносителем на всю оставшуюся жизнь — вирусы герпеса прячутся в нервных тканях. Наличие антител при любом герпесе говорит не о защищенности (как, например, при краснухе), а об инфицированности: в этой ситуации любое ослабление иммунитета может обернуться развитием даже хронических заболеваний.
Ученые, опубликовавшие результаты своих исследований, изначально обратили внимание на то, что многие продолжительные симптомы COVID-19 сходны с теми, которыми проявляет себя «проснувшийся» по тем или иным причинам ВЭБ. Пациенты с постковидом жалуются на длительную усталость, туман в голове, помрачение сознания, трудности со сном, артралгию, фарингит, миалгию, головные боли, лихорадку, желудочно-кишечные расстройства и кожные высыпания с различными проявлениями.
При этом реактивация вируса Эпштейна-Барра вызывает примерно такую же картину. Например, при ней могут появиться различные высыпания и поражения кожи, включая крапивницу, кольцевидную гранулему, фолликулит, криоглобулинемию и феномен Рейно, который напоминает ковидные пальцы на ногах.
Кроме того, реактивация вируса Эпштейна-Барра также связана с сердечно-сосудистыми, гематологическими и неврологическими осложнениями. Сообщалось, что реактивация ВЭБ принимает участие в патогенезе миокардита, воспалительной кардиомиопатии и остром инфаркте миокарда. А мультисистемная недостаточность, связанная с вируса Эпштейна-Барр, приводит к острому повреждению печени, повреждению почек, дыхательной недостаточности и гемолитической анемии.
Ученые провели обследование 185 пациентов с COVID-19, чтобы определить, есть ли связь между появлением симптомов длительного ковида и реактивацией вируса Эпштейна-Барра. Распространенность длительных симптомов составила 30,3% (в эту статистику попали и четверо пациентов, перенесших болезнь бессимптомно, но столкнувшихся впоследствии со шлейфом проблем со здоровьем). При этом 66,7% пациентов с постковидом по сравнению с 10% пациентов контрольной группы были положительны на реактивацию ВЭБ.
Кстати, к аналогичным выводам и ученые из больницы Ремнин при Уханьском университете: они первыми документально зафиксировали реактивацию ВЭБ у пациентов с COVID-19 в острой фазе. Они обнаружили, что 55,2% госпитализированных пациентов с COVID-19 в период с 9 января 2020 года по 29 февраля 2020 года положительный результат на ВЭБ в течение двух недель после положительного анализа на SARS-CoV-2. А вот итальянские ученые наблюдали реактивацию вируса Эпштейн-Барра у 95,2% пациентов ковидных реанимаций.
Аналогичное исследование, проведенное во Франции, выявило признаки реактивации ВЭБ у 82% пациентов отделения интенсивной терапии с COVID-19. Кроме того, реактивация ВЭБ ассоциировалась с более длительным средним сроком пребывания в отделении интенсивной терапии (15 дней против 8 дней). Наконец, в отделении интенсивной терапии Медицинского университета Инсбрука, у 78% пациентов с COVID-19 с дыхательной недостаточностью, требующей инвазивной вентиляции, были обнаружены признаки ВЭБ.
Российские пациенты с постковидом, объединившиеся в сообщества в соцсетях, крайне заинтересовались последними исследованиями ученых. Например, 34-летняя Кристина из Москвы рассказала свою историю: «Я болела коронавирусом средней тяжести в декабре. Собрала весь букет постковида. Длился 7 месяцев: выпадали волосы, хроническая усталость, гипотермия, апатия, нет обоняния, одышка, когнитивные способности нарушены были вплоть до того, что я не помнила, кто я и дорогу домой найти не могла. Врачи разводили руками.
Но врачи подчеркивают, что сегодня в мире нет лекарств с доказанной эффективностью против вируса Эпштейн-Барра. Хотя некоторые препараты могут снизить вирусную нагрузку при реактивации.
Однако, как говорит известный инфекционист, доктор медицинских наук, профессор Николай Малышев, «возможно, вирус Эпштейна-Барра и при чем, а может быть, и нет. Если всех подряд исследовать, реинфекциию ВЭБ можно и у здоровых найти. Вспоминаю один случай: лет двадцать назад в районе Симферопольского шоссе сотни пациентов обращались в скорую примерно с одинаковыми симптомами: температура, рвота, тахикардия. У них были поражения почек, печени. Их обследовали на разные вирусы, но ничего не находили. А потом оказалось, что они покупали ворованное растительное масло, а оно было некачественным».
Актуальные вопросы тяжелой герпетической инфекции у взрослых
В настоящее время неуклонно увеличивается число больных рецидивирующей герпетической инфекцией, вызванной вирусами простого герпеса (ВПГ) 1 и 2 типа различной локализации. Наиболее распространенная локализация у взрослых лиц — аногенитальная и лабиальная
В настоящее время неуклонно увеличивается число больных рецидивирующей герпетической инфекцией, вызванной вирусами простого герпеса (ВПГ) 1 и 2 типа различной локализации. Наиболее распространенная локализация у взрослых лиц — аногенитальная и лабиальная. Многие вопросы патогенеза и терапии тяжелого и крайне-тяжелого течения герпесвирусной инфекции по-прежнему не решены.
Вид ВПГ относится к семейству Herpesviridae, подсемейству L-Herpesviridae, виду ВПГ. Различают два основных типа вируса — ВПГ 1 и ВПГ 2. Инфицирование возможно как одним, так и двумя типами возбудителя. ВПГ способен внедряться в различные клетки организма человека: в клетки кожи, слизистых оболочек урогенитального и желудочно-кишечного трактов (ЖКТ), дыхательных путей, центральной и периферической нервной системы, печени, эндотелия сосудов, а также в клетки крови — лимфоциты и др. [1]. Место постоянного обитания (пожизненного персистирования) ВПГ — паравертебральные сенсорные ганглии. ВПГ передается прямым контактным путем, возможна передача возбудителя контактно-бытовым и вертикальным путем (от матери к плоду), а также трансфузионным и парентеральным путями через инструменты при оперативных вмешательствах, стоматологических процедурах и т. д.
Как известно, большинство людей инфицированы ВПГ. Первичный иммунный ответ на инфекцию протекает латентно или с герпетическими высыпаниями с местной и общей воспалительной реакцией. У лиц с нормальным иммунным ответом размножение (репликация) ВПГ находится под иммунологическим контролем, и рецидивы бывают крайне редко или не возникают в течение всей жизни. В противовирусной защите организма участвуют факторы неспецифической защиты, уничтожающие или блокирующие вирусы: макрофаги и другие клетки-продуценты интерферонов (ИФН) α, β и γ, ряд интерлейкинов (ИЛ) (фактор некроза опухоли (ФНО), ИЛ-6 и др.), естественные киллеры и факторы, формирующие специфический иммунный ответ против конкретного вируса: цитотоксические Т-лимфоциты (ЦТЛ) (CD 8+ Т-лимфоциты) и В-лимфоциты, ответственные за продукцию специфических антител, блокирующих репликацию вируса и расположенные вне клетки вирусы. Для адекватного функционирования этих клеток и поддержания иммунного ответа необходима соответствующая продукция ИФН и ИЛ.
Под влиянием различных экзогенных и эндогенных факторов, повреждающих иммунную систему, возможно ослабление контроля над репликацией вируса и соответственно развитие рецидива. Рецидив ВПГ-инфекции могут спровоцировать другие инфекционные заболевания, переохлаждение, чрезмерная инсоляция, психические или физические стрессы, интоксикации различного генеза, в том числе употребление алкоголя, циклические изменения гормонального статуса (менструации), особенно при дисбалансе уровня гормонов у женщин, резкая смена климатических поясов и др.
При длительной хронической инфекции вирусы оказывают многостороннее неблагоприятное действие на иммунную систему человека. ВПГ прямо повреждают клетки иммунной системы (лимфоциты, макрофаги и естественные киллеры). Синтезируя белки-супрессоры и химерные белки, вирусы угнетают многие реакции иммунитета: ВПГ могут блокировать действие ИФН, нарушать распознавания инфицированных клеток и другие защитные реакции. Кроме того, высокая мутационная активность вирусного генома также способствует ускользанию вируса от иммунологического контроля.
Хроническая, часто рецидивирующая ВПГ-инфекция может провоцировать развитие аутоиммунных состояний (антифосфолипидный синдром, аутоиммунный тиреоидит, аутоиммунные васкулиты и др.). Кроме того, при интеграции ВПГ в генетический аппарат клеток возможна неопластическая трансформация клеток. Так, ВПГ является одним из факторов повышенного риска развития рака тела и шейки матки и других онкологических заболеваний. Также ВПГ-инфекция является одной из ведущих причин самопроизвольных абортов, преждевременных родов, рождения детей с патологией центральной нервной системы и внутренних органов. ВПГИ ассоциирована со многими «болезнями цивилизации» — атеросклерозом, ишемической болезнью сердца у лиц моложе 50 лет и др. Тяжелое течение ВПГИ может быть маркером онкологических заболеваний и СПИДа [7].
В зависимости от числа и выраженности рецидивов, выделяют легкое, среднетяжелое и тяжелое течение болезни (табл. 1).
При тяжелом течении ВПГ-инфекции возможно одновременное появление нескольких очагов поражения (например, в области половых органов, губ, крыльев носа), а также последовательное возникновение высыпаний разной локализации (один рецидив на фоне другого), продолжительность обострения при этом может достигать 16–20 дней. В месте высыпания больные ощущают жар, жжение, боль, напряжение и/или зуд кожи. На инфильтрированной коже появляется группа пузырьков, заполненных прозрачным содержимым. Пузырьки могут сливаться в сплошной многокамерный элемент. Прозрачное их содержимое затем мутнеет. Пузырьки в дальнейшем вскрываются, образуя мелкие эрозии, или подсыхают и превращаются в корочки. Возможно наслоение вторичной бактериальной инфекции. При рецидивах ВПГ часто поражает одни и те же участки кожи. Как правило, при тяжелом течении инфекции значительно ухудшается физическое и психическое состояние больных. У части пациентов в период рецидива увеличиваются или появляются слабость, лихорадка, озноб, миалгии, цефалгии, артралгии, раздражительность, нарушение сна, эмоциональная лабильность, также могут развиваться тяжелые депрессивные состояния, требующие медикаментозной коррекции. По данным органов здравоохранения США, ВПГ-инфекция аногенитальной локализации является примерно в 10% случаев причиной депрессий и суицидов. Тяжелое течение генитальной формы ВПГ-инфекции с частыми рецидивами приводит к нарушению нормальной половой функции пациента, болезнь нередко создает конфликтные ситуации в семье, на работе. Лечение больных с тяжелым течением ВПГ-инфекции представляет собой сложную задачу и должно включать как медикаментозную терапию, так и психологическую адаптацию пациента.
У больных с тяжелой ВПГ-инфекцией в большинстве случаев не наблюдается стойкого и значимого клинического эффекта в ответ на эпизодические курсы комбинированной терапии (противовирусные и иммунотропные средства, общеукрепляющие препараты). Как правило, такие больные меняют много лечебных учреждений в поисках адекватной помощи.
С течением заболевания появляется много побочных реакций на медикаменты или их непереносимость, в ряде случаев развивается устойчивость ВПГ к ацикловиру, ИФН a, другим средствам. Иммуностимуляторы, используемые эмпирически, могут приносить облегчение в период их приема, но во многих случаях они оказываются неэффективными и даже ухудшают клиническое течение болезни. Усугубляются проявления вторичного иммунодефицита, присоединяются другие инфекции, субдепрессивные состояния переходят в стойкие нарушения психики, теряется вера больных в выздоровление, в возможность современной медицины им помочь.
Для разработки современных подходов к лечению и контролю над ВПГ-инфекцией и более углубленного понимания патогенеза заболевания нами было изучено состояние различных звеньев противовирусной защиты и системы цитокинов у больных с тяжелым и крайне тяжелым течением ВПГ-инфекции аногенитальной и лабиальной локализации, а также степень инфицированности (системности заболевания) и частота сочетания с другими герпесвирусными инфекциями.
Обследовано 102 больных, страдающих тяжелой ВПГ-инфекцией более 2 лет (28 мужчин и 74 женщины, средний возраст — 34 ± 1,5 года) и имеющих частоту рецидивов более шести в год.
При этом у 60 больных наблюдалось от 6 до 11 рецидивов ВПГ-инфекции в год, а у 42 больных — от 12 до 20 рецидивов. У большинства пациентов преобладала аногенительная или смешанная локализация герпеса. Средняя длительность тяжелого течения заболевания составила 9,3 ± 1,2 года. Группу контроля составили 32 практически здоровых добровольца (14 мужчин и 18 женщин, средний возраст — 32 ± 1,6 года). Анализ ряда изучаемых параметров включал результаты обследования пациентов с легким течением заболевания (36 человек — 10 мужчин, 26 женщин, средний возраст — 33,4 ± 2,1 года, с частотой рецидивов 2,9 ± 0,8 в год). При рецидивах жалобы больных были характерными. Часто встречались депрессия, раздражительность, снижение памяти и другие нарушения физического и психического состояния и познавательных функций.
У многих больных в анамнезе были указания на повторные курсы противовирусной и/или иммунотропной терапии, оказывавшей неоднозначное влияние: или кратковременное положительное влияние на течение ВПГ-инфекции, или ухудшение и развитие рецидива на фоне или после отмены иммунокоррекции. Такие анамнестические данные отражают тяжесть иммунной недостаточности и неадекватность проводимой эмпирической терапии без оценки иммунного статуса и индивидуального подбора иммунокорректоров, а также восстановительной терапии — иммунореабилитации [5].
При обследовании больных с тяжелым течением ВПГ-инфекции выявлялись многие маркеры вторичного иммунодефицита в виде хронических инфекционно-воспалительных заболеваний различной локализации, со смешанным характером микрофлоры и в большинстве случаев ее устойчивостью к повторным курсам антибиотикотерапии. Из 102 больных хронической ВПГ-инфекцией тяжелого течения выявлены:
Эти данные свидетельствуют о необходимости комплексного подхода к лечению ВПГ-инфекции тяжелого течения с учетом осложнений вторичного иммунодефицита.
Кроме того, проводили ПЦР-исследование биологических материалов на наличие ДНК ВПГ 1 и 2 типа и других вирусов герпес-группы: цитомегаловируса, вируса герпеса человека (ВГЧ) 6 типа, вируса Эпштейна–Барр. Используемые нами программы амплификации позволяли выявлять ДНК вирусов на уровне, соответствующем активной их репликации. Наличие активной репликации вирусов подтверждали полуколичественным ПЦР-исследованием и серологическими тестами.
В результате исследования у больных с тяжелым течением ВПГ-инфекции обнаружены лабораторные признаки вторичного иммунодефицита.
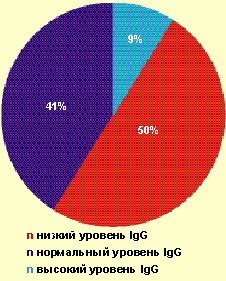 |
| Рисунок 1. Частота выявления различных значений IgG у больных с тяжелым течением ВПГ-инфекции |
Так, у большинства пациентов (91%) отсутствовало адекватное повышение продукции IgG в ответ на рецидив ВПГ-инфекции (рис. 1). При частоте рецидивов ВПГ-инфекции 6–11 рецидивов в год низкий уровень IgG выявлялся у 25% больных, при частоте — 12–20 рецидивов в месяц — уже у 64,3% больных. Более чем у 70% больных был повышен уровень ЦИК в 1,5–2,0 раза от показателей нормы. Известно, что длительная циркуляция ЦИК может приводить к отложению их на эндотелии сосудов и служить одним из факторов формирования аутоиммунной патологии.
У большинства больных с ВПГ-инфекцией тяжелого течения (70%) были обнаружены нарушения в системе естественной и/или специфической цитотоксичности (рис. 2) — снижение содержания зрелых активированных естественных киллеров CD16 + (менее 11%), Т-киллеров и/или ЦТЛ CD8 + (менее 27%). Важно отметить, что выраженное снижение уровня CD8 + (в состав которых входят также и супрессорные клетки) в большинстве случаев сочеталось с повышением уровня CD4 + и иммунорегуляторного индекса, что является фактором риска в отношении формирования аутоиммунных процессов. Как известно, системы естественной и специфической цитотоксичности играют ведущую роль в противовирусной защите.
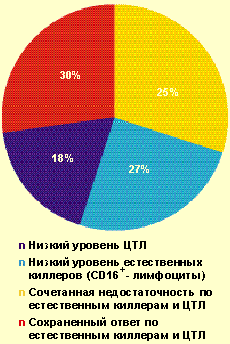 |
| Рисунок 2. Частота выявления нарушений в системе естественной и специфической цитотоксичности у больных с тяжелым течением ВПГ-инфекции (n = 102) |
Обнаруженные нарушения в системах цитотоксичности и их активационных маркерах при ВПГ-инфекции косвенно свидетельствуют о недостаточном уровне продукции Т-хелперами 1 типа ИЛ-2 — одного из важнейших звеньев цитокиновой сети, необходимого для полноценного противовирусного иммунного ответа.
При исследовании функционального состояния нейтрофилов у больных с тяжелым течением ВПГ-инфекции повышение спонтанного НСТ-теста было выявлено почти в половине случаев. Однако показатели стимулированного НСТ-теста и индекса стимуляции, напротив, были существенно снижены у большинства больных, что свидетельствует об истощении у них резервных способностей нейтрофилов.
Н. А. Дидковский, доктор медицинских наук, профессор
И. К. Малашенкова, кандидат медицинских наук
Ж. Ш. Сарсания, кандидат биологических наук
А. Н. Танасова, И. Н. Зуйкова, И. А. Зуйков, Н. М. Хитрик
НИИ физико-химической медицины, ММА им. И. М. Сеченова, Москва