Чем поднять аппетит после химиотерапии
Питание (диета) после и во время курса химиотерапии
Химиотерапия вызывает большое количество побочных эффектов. К тому же, она продолжается очень долго: месяцами, а иногда и годами. В этот период важно, чтобы человек нормально питался и хорошо себя чувствовал. С помощью правильного питания можно сохранить здоровье, снизить риск осложнений и сохранить высокое качество жизни даже на фоне химиотерапии.
Зачем корректировать питание
Питание не может изменить эффективность рака. От правильного набора продуктов опухоль не регрессирует быстрее, а дозы химиопрепаратов не станут ниже. И всё же рацион человека в этот период очень важен, так как он позволяет поддерживать здоровье и улучшать самочувствие.
Цели коррекции схемы питания:
Опосредованно питание влияет на эффективность лечения рака. При правильном питании у человека снижается риск тяжелых побочных эффектов. В итоге ниже вероятность коррекции или отмены химиотерапии.
Общие рекомендации
Самые важные нутриенты для тех, кто лечится от рака и получает химиотерапию:
Вода. Во время химиотерапии её должно быть много. Не обязательно пить только воду. Употребляйте любые напитки, которые вы любите: сок, молоко, чай и т.д.
Белок. Особенно нужен тем, кто уже перенес операцию по удалению опухоли. Он обеспечит нормальное заживление ран. Белок нужен нам в качестве пластического материала. Это «кирпичи», из которых построен организм. Белки содержатся в мясе, молоке, рыбе, яйцах. Растительного белка много в бобовых, семечках и орехах.
Витамины и минералы. Их поступление обеспечивается достаточным и разнообразным питанием. Можно принимать биодобавки или поливитаминные препараты из аптеки.
Обычно на фоне химиотерапии пищу употребляют часто, но понемногу. Она должна быть калорийной, чтобы избежать потери веса.
Во время лечения необходима регулярная (каждую неделю) оценка таких показателей:
Особенности питания зависят от того, какие побочные эффекты химиотерапии развиваются в результате введения лекарств. Ниже мы предоставляем рекомендации по коррекции рациона, в зависимости от преобладающих симптомов.
Кандидат медицинских наук
Опыт работы: Более 19 лет
Как справиться с потерей веса
На химиотерапии многие теряют вес. Важно не допустить сильного истощения. Предпочтение стоит отдавать продуктам с высокой калорийностью: с большим процентом жира, с высоким содержанием сахара.
Рекомендации, которые помогут увеличить потребление калорий:
Как справиться с тошнотой и рвотой
К числу самых частых побочных эффектов химиотерапии относятся тошнота и рвота. Для их уменьшения используются препараты. Дополнительно можно использовать диетические рекомендации, чтобы справиться с проблемой:
Как справиться с запорами
Запор возникает из-за снижения тонуса кишечника. Основные проблемы: стул слишком твердый, имеет малый объем, выходит только при значительном натуживании или значительно уменьшается частота дефекации.
Справиться с запорами можно без клизм и лекарств, за счет питания. Нужно увеличить потребление всего двух нутриентов:
В качестве источника клетчатки также можно использовать биодобавки: например, микрокристаллическую целлюлозу. Важно пить много жидкости, так как увеличение потребления клетчатки «насухо» может усугубить запоры.
Как справиться с диареей
Диарея связана с секрецией воды в просвет кишечника под влиянием лекарств. Справиться с самой диареей помогут препараты. Задача питания заключается в том, чтобы не допустить обезвоживания организма. Пить нужно не меньше 2 литров жидкости сутки. При длительно сохраняющейся диарее вы теряете не только воду, но и электролиты, поэтому лучше купить в аптеке раствор для пероральной регидратации. Это порошок, который разводят в большом объеме воды и употребляют внутрь для восстановления водно-электролитного баланса на фоне диареи.
Ещё один механизм диареи – усиленная перистальтика кишечника. По возможности нужно избегать его раздражения. Для этого не употребляйте слишком твердую (сырые овощи, семечки) горячую и холодную еду. Пока пищевой комок дойдет до кишечника, его температура будет близка к температуре тела. Однако раздражение верхних отделов пищеварительного тракта рефлекторно влияет и на тонус кишечника.
Анорексия и кахексия в паллиативной помощи: практические рекомендации для врачей
Определение
Синдром анорексии/кахексии – комплекс метаболических процессов, который зачастую развивается на поздних стадиях онкологических и других хронических заболеваний, нарушая качество жизни и повышая смертность. Часто встречается при раке ЖКТ, головы и шеи, легких, простаты, СПИДе, ХОБЛ, сердечно-сосудистой недостаточности. Кахексия является причиной 20% смертей в онкологии. Характеризуется потерей скелетных мышц и жировой ткани, не компенсируемой стандартной нутритивной поддержкой. Вызывает тревогу у больных и ухаживающих за ними лиц.
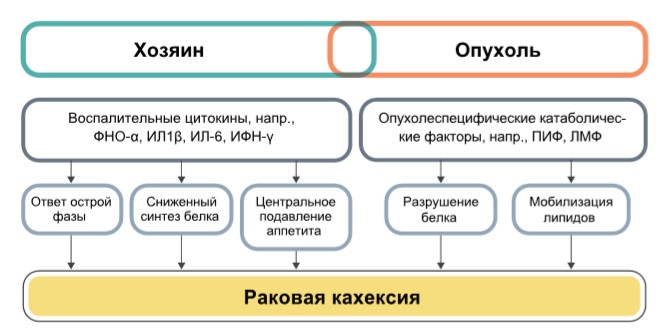
Патогенез
Рис. 1. Патогенез кахексии при онкологических заболеваниях
Причины
Анорексия
Кахексия
Два основных механизма развития кахексии: уменьшение количества потребляемой пищи (анорексия) и аномальный метаболизм как результат действия веществ, продуцируемых опухолевыми клетками или клетками организма в рамках противоопухолевого ответа. Это приводит к хроническому воспалению, подтверждаемому повышением С-реактивного белка в сыворотке крови, уровень которого отражает степень и скорость потери массы тела.
Рис. 2. Стадии развития кахексии
Стадии развития кахексии представлены на рисунке 2. Первые две ‒ прекахексия и кахексия ‒ носят обратимый характер.
Кахексия становится трудноразрешимой при лечении пожилых пациентов с саркопенией и онкологическими заболеваниями головы и шеи в терминальной стадии.
Такие пациенты физически не могут есть в связи с дисфагией, вызванной ростом или предшествующим лечением опухоли (хирургия, радио- или химиотерапия). Степень выраженности анорексии/кахексии возможно оценить с помощью шкалы Эдмонтона (см. Приложение 1). Отличительные признаки различных синдромов, связанных с недостаточностью питания, представлены в таблице 1.
Таблица 1. Дифференциальная диагностика синдромов потери веса
Медикаментозное лечение
Лекарственную терапию (см. Приложение 2) назначают для улучшения качества жизни больных, однако она имеет ограниченный эффект. Стимуляторы аппетита могут увеличить количество потребляемых калорий, некоторым пациентам с анорексией их можно назначать с этой целью. При использовании стимуляторов необходим тщательный контроль и отмена при отсутствии эффекта.
Установлен их быстрый положительный, но краткосрочный эффект на аппетит, улучшение обычно наступает в течение двух-трех недель. Могут также снизить тошноту, улучшить общее состояние, добавить энергии, но не оказывают прямого влияния на нутриционный статус пациента. Если нет эффекта в течение недели ‒ отменить; при наличии положительного действия ‒ снизить до минимальной эффективной дозы; при уменьшении эффекта ‒ отменить.
Применение кортикостероидов не продлевает жизнь в сравнении с группой плацебо, а является, скорее, средством улучшения качества жизни.
Прогестагены (например, мегестрола ацетат / Мегейс):
Улучшают аппетит и увеличивают вес онкобольных. Эффект развивается более медленно, чем у стероидных препаратов, в течение нескольких недель, но он более длительный. Чаще назначают пациентам с прогнозом жизни более трех месяцев. При приеме более трех недель снижение дозы проводить постепенно во избежание супрессии надпочечников. Учитывая очень низкое соотношение между положительным эффектом и риском в случае приема прогестагенов, их использование нужно тщательно контролировать, в особенности у пациентов с иными, помимо рака или СПИДа, заболеваниями.
Назначают при быстрой насыщаемости, задержке опорожнения желудка, гастропарезе, тошноте. Нет доказательных данных о том, что прокинетики улучшают нутриционный статус пациента с тяжелой стадией кахексии или с рефрактерной кахексией.
Средства, в меньшей степени используемые для улучшения аппетита:
Прием НПВС улучшает аппетит, замедляет потерю веса путем уменьшения воспалительного действия цитокинов. Индометацин продлевает сроки жизни в сравнении с плацебо, целекоксиб способствует набору веса, увеличению индекса массы тела, улучшает качество жизни.
В настоящее время не существует утвержденного протокола медикаментозной терапии для раковой кахексии. Лечение анорексии/кахексии должно быть направлено как на устранение недостаточного потребления питательных веществ, так и на коррекцию нарушенного метаболизма; ограничиться только увеличением количества потребляемых питательных веществ будет неэффективно (табл. 2).
| Причина | Возможности коррекции |
|---|---|
| Неаппетитная пища | Выбор пищи пациентом |
| Пациенту предлагается слишком много еды | Маленькие порции |
| Измененный запах/вкус | Адаптировать диету под вкусовые/обонятельные ощущения пациента |
| Диспепсия | Антацидные, ветрогонные препараты, прокинетики |
| Тошнота и рвота | Противорвотные средства |
| Раннее насыщение | Прокинетики, есть «меньше и чаще», перекусы вместо полноценных приемов пищи |
| Гастростаз | Прокинетики |
| Запор | Слабительные |
| Стоматит | Санация полости рта |
| Боль | Анальгетики |
| Биохимические причины: гиперкальциемия, гипонатриемия | Коррекция гиперкальциемии Демеклоциклин (при нарушении секреции антидиуретического гормона) |
| Вторичные факторы, связанные с лечением Прием лекарственных препаратов Лучевая терапия Химиотерапия | Изменение режима приема лекарственных препаратов; противорвотные средства |
| Прогрессирование заболевания | Стимуляторы аппетита |
| Тревожность | Эмпатическая поддержка, анксиолитики |
| Депрессия | Эмпатическая поддержка, антидепрессанты |
| Социальная изоляция, одиночество, недоедание | Прием пищи вместе с другими людьми; посещение дневного стационара |
Ответ на лечение маловероятен на поздней стадии раковой кахексии. Например, когда у пациента тяжелая степень мышечного истощения, оценка по шкале ECOG (см. Приложение 3) составляет 3–4 балла, имеется резистентное к лечению метастатическое поражение, прогноз продолжительности жизни менее 3 месяцев. В данных обстоятельствах необходимо сосредоточиться на облегчении симптомов и психосоциальной поддержке.
Психосоциальные рекомендации при анорексии
Для пациентов с прогнозом продолжительности жизни менее 3 месяцев:
Поговорите с ухаживающими: чья это проблема? Пациента или семьи? Часто основная задача ‒ помочь пациенту и членам его семьи принять проблему снижения аппетита и адаптироваться к ней:
Нутритивные рекомендации при кахексии
Цели диетических рекомендаций зависят от прогноза пациента:
Артыкову Н.П. (руководителя филиала «Хоспис «Зеленоград» ГБУЗ ЦПП ДЗМ),
Порошину О.К. (руководителя филиала «Хоспис «Ростокино» ГБУЗ ЦПП ДЗМ),
Фабулову Т.А. (заместителя директора ГБУЗ ЦПП ДЗМ по работе с сестринским персоналом),
Крюкова А. В. (клинического фармаколога ГБУЗ ЦПП ДЗМ).
Питание после химиотерапии: скажи мне, что ты ешь?
Поделиться:
Как только сложное лечение осталось в прошлом, а постоянная тошнота уступила место нормальному человеческому желанию съесть что-нибудь вкусненькое, пора срочно задуматься о правильном питании.
И не просто задуматься, а подобрать сбалансированный рацион, который поможет восстановить работу органов и систем, улучшить самочувствие и свести к минимуму риск рецидива заболевания.
Рекомендуют профессионалы
Системе правильного питания для тех, кто пережил онкологическое заболевание, уделяется особое внимание. Первые рекомендации в этой области появились еще в 2003 году. Через 4 года две очень авторитетных организации в онкологии — Американский институт исследования рака и Всемирный фонд исследования рака — выпустили совместный документ, в котором расставлены все точки над i в вопросе подбора рациона для людей, перенесших рак.
Они базируются на здоровом правильном питании, препятствующем развитию злокачественных заболеваний и других хронических патологий, в том числе сердечно-сосудистых, сахарного диабета и так далее. В них можно выделить шесть основных пунктов (1):
1. Ограничьте потребление высококалорийных продуктов и сладких напитков.
2. Ешьте как можно больше продуктов растительного происхождения
3. Ограничьте потребление красного и обработанного мяса (говядина, свинина, птица, колбасные изделия)
4. Ограничьте потребление спиртных напитков. Доза алкоголя в сутки не должна превышать 1 порцию для женщин и 2 — для мужчин. 1 порция алкоголя составляет 10-12 г чистого спирта, или 1 рюмку водки (коньяка), или 1 бокал вина, или 1 кружку пива.
5. Сократите потребление соли, избегайте соленых, копченых, маринованных продуктов, включая бекон и мясные деликатесы.
6. Стремитесь удовлетворять потребности в питательных веществах исключительно за счет сбалансированного рациона. Старайтесь не полагаться на биологически активные добавки.
В рамках этих рекомендаций и составляют оптимальный рацион, при этом во главу угла ставят сбалансированную комбинацию основных питательных веществ – жиров, белков и углеводов.
Жиры: меньше, да лучше
Результаты ряда исследований свидетельствуют, что рацион с низким содержанием жиров позволяет снизить риск рецидива онкологических заболеваний, в частности, рака молочной железы (1). Напомним, что насыщенными жирами богаты продукты животного происхождения — жирное мясо, особенно свинина, молоко, а основным источником транс-жиров остаются маргарин и содержащие его хлебо-булочные и кондитерские изделия (печенье, конфеты, пирожные и так далее).
В то же время важно насытить рацион продуктами, богатыми ненасыщенными жирными омега-3 кислотами. К ним относятся как не очень доступные красная рыба, икра осетровых, так и «демократичная» сельдь, орехи. Доказано, что омега-3 кислоты помогают снизить риск сердечно-сосудистых заболеваний и общую смертность (1).
Рекомендуемая доля жиров в рационе после химиотерапии и других видов лечения рака составляет 20-35% от общей энергетической ценности рациона.
При этом уровень насыщенных жиров не должен превышать 10%, а транс-жиров — 3% от суточного калоража (1).
Белки — основа для каждого
Белки помогают восстанавливать ткани и поддерживать иммунную систему, и адекватное их потребление необходимо как во время химиотерапии, так и по ее окончании.
Лучший источник белка в сбалансированном рационе — продукты, содержащие низкое количество насыщенных жиров, например, нежирное, постное мясо, яйца, рыба, обезжиренное молоко и молочнокислые продукты, орехи, семена, бобовые и так далее.
Они позволяют обеспечить организм «строительным материалом», не увеличив калорийность суточного рациона, что особенно важно для контроля над массой тела.
Доля белков должна составлять 10-35% от общей калорийности рациона, или по крайней мере 0,8 г/кг массы тела (1).
Углеводы: еще больше энергии
Лучшие источники углеводов — овощи и фрукты. Они содержат витамины, минералы, клетчатку и другие биологически активные вещества, компенсирующие потребности организма и снижающие риск прогрессирования рака. Так, доказано, что высокое потребление овощей и фруктов способствует снижению вероятности развития рака кишечника, желудка, легких (1).
Продукты растительного происхождения имеют низкую калорийность, но в то же время за счет содержания клетчатки обеспечивают чувство сытости, что позволяет эффективно контролировать массу тела. К тому же эти продукты содержат вещества, предотвращающие прогрессирование рака.
Важно, что фрукты и овощи полезны в разном виде: они могут быть как свежими, так и замороженными, консервированными, сушеными, отварными и так далее.
Еще один ценный источник «здоровых» углеводов — цельные зерна. Они богаты антиоксидантами, ненасыщенными жирными кислотами и другими веществами, препятствующими развитию злокачественных, сердечно-сосудистых и других заболеваний.
«Налегая» на углеводы, важно контролировать потребление сахара. Напрямую этот продукт не увеличивает риск прогрессирования рака. Однако сахара и сладкие напитки имеют высокую калорийность и могут способствовать увеличению веса. К тому же они часто заменяют более питательные и полезные продукты, поэтому специалисты рекомендуют ограничить их потребление.
Рекомендуемый уровень углеводов в рационе 45-65% от калорийности суточного рациона. В день желательно потреблять не менее 2,5 чашек овощей и фруктов (одна чашка — примерно столько, сколько помещается в горсти).
В заключение хочется подчеркнуть: тем, кому довелось пройти через тернии химиотерапии, необходимо качественное, сбалансированное питание. Впрочем, так же, как и всем, кто хочет сохранить здоровье и молодость на долгие годы.
1. Doyle C. et al. Nutrition and physical activity during and after cancer treatment: an American Cancer Society guide for informed choices //CA: a cancer journal for clinicians, 2006. Т. 56. № 6. С. 323-353.
Мнение автора может не совпадать с мнением редакции
Памятка для пациентов, получающих химиотерапевтическое лечение
Как вести себя во время химиотерапии
Химиотерапия часто неблагоприятно влияет на органы пищеварительного тракта. Пациенты, которые правильно питаются в этот период, легче переносят побочные явления. Питание должно быть полноценным разнообразным и высококалорийным. Если нет отеков и заболеваний почек, при которых нарушается выделительная функция, выпивайте 1,5–2 л жидкости в день – минеральной воды, чая, молока, лимонного и других напитков. При отеках и наличии жидкости в брюшной или плевральной полостях количество выпитой жидкости не должно превышать более чем на 300 мл количество выделенной мочи. Алкогольные напитки во время курса химиотерапии исключены.
Аппетит пропадает обычно в день процедуры, это наблюдается в течение нескольких дней. В таких случаях, в перерывах между курсами, ешьте как можно больше, когда самочувствие улучшается.
Если аппетит совсем плохой, ешьте между приемами пищи наиболее калорийные продукты: орехи, мед, яйца, взбитые сливки, шоколад, сладкие кремы, мороженое. Держите под рукой легкую закуску и ешьте ее маленькими порциями.
Для предотвращения рвоты существует много противорвотных препаратов. Если у вас развилась сильная тошнота или рвота скажите об этом врачу и он назначит вам специальные лекарства.
Неприятным следствием применения некоторых противоопухолевых препаратов является повреждение слизистой оболочки полости рта – стоматит. Воспаление может привести к появлению болезненных язв.
Полощите рот содовым раствором (1/2 ч. л. соды на 1 ст. воды), солевым раствором (1 ч. л. соли на 1 л воды), настоем ромашки, шалфея, коры дуба, зверобоя.
При стоматитах рекомендуются готовые детские смеси: мясные, овощные и фруктовые (некислые), каши для детей.
Пища должна быть мягкой. Готовьте тушеные, вареные, протертые блюда – мясо на пару, запеканки, суфле, пудинги, супы и бульоны с минимальным количеством соли и без перца.
В рацион включайте блюда и напитки комнатной температуры: овсяную кашу, молочный суп, яйца всмятку, картофельное пюре, суп-пюре, творог, йогурты, некислые желе, мягкие неострые сыры, взбитые сливки. Сливочное и молочное мороженое без добавок.
Если появляется сухость или дискомфорт в полости рта или горле, когда пережевывание, глотание пищи затруднено, попробуйте пить больше жидкости – до 2-х л в день. В летне-осенний сезон арбуз и дыня должны регулярно появляться на вашем столе. Держите недолго во рту кусочки льда или не содержащие сахара леденцы.
Повреждение клеток желудочно-кишечного тракта приводит к частому и жидкому стулу (диарее). Остановить диарею можно, лишь восстановив водно-минеральное, витаминное и белковое равновесие. Для этого важно, чтобы пища была максимально щадящей для слизистой оболочки кишечника. Ешьте легкоусвояемые продукты в протертом виде, сваренные в воде или на пару.
На первом этапе лечения кишечник нуждается в отдыхе. Из питания исключают жирные сорта мяса и рыбы, копчености, маринады, консервы, острые специи, свежие овощи, ягоды, фрукты, молоко, мягкий хлеб, кондитерские изделия.
Рекомендуется включать в рацион рисовый суп, рисовую кашу на воде, бананы, картофельное пюре на воде, вареную протертую тыкву – все блюда мягкой консистенции, теплые или комнатной температуры. Лучше усваиваются небольшие порции. По мере ослабления диареи в супы можно добавлять протертое мясо, мелко нашинкованные овощи, фрикадельки из говядины и нежирной рыбы. Овощи и мясо рекомендуется готовить на пару: паровые котлеты, тефтели, фрикадельки из мяса или рыбы, паровой омлет, каша рисовая и овсяная на разбавленном молоке, протертый домашний творог. Не вредно 2–3 раза в неделю есть куриные яйца всмятку. Полезны соки, кисели и муссы из черники, черемухи, черноплодной рябины и черной смородины.
Пейте больше жидкости (теплой или комнатной температуры; горячая или холодная жидкость только усиливают диарею). Можно пить минеральную воду: боржоми, нарзан, без газа. Полезны отвары сушеной груши, шиповника, коры граната, травы зверобоя, корней кровохлебки. При большой потере жидкости можно приготовить такой напиток: к 1 л кипяченой минеральной воды добавьте 1/2–1 чайн. ложку соли, 1 чайн. ложку соды, 4 чайн. ложки сахара.
После приема химиотерапевтических препаратов запоры возникают довольно редко. Но если запор возник, утром натощак выпейте 1 стакан холодной воды, сливового, персикового или абрикосового сока или горячий лимонный напиток, съешьте натертую морковь, сырое яблоко или простоквашу, 5–7 штук чернослива, вымытого и залитого с вечера кипятком. Полезно есть сырые овощи и фрукты (яблоки, свекла) с добавлением лимона, пшеничные и ржаные отруби.
Диета при нарушении функции печени
Исключите из питания жареные, острые и соленые блюда. Избегайте жирных сортов мяса и рыбы, маринадов, колбасы, ветчины, грибов и продуктов, богатых холестерином (мозги, желтки яиц, рыбные и грибные супы, бульоны). В меню включайте отварные овощи (морковь, свеклу, цветную капусту, тыкву, кабачки), спелые фрукты, ягоды, размоченную курагу, чернослив, запеченные яблоки, фруктово-ягодные соки, отвар шиповника, пшеничные отруби. Из вторых блюд рекомендуются паровые мясные и рыбные котлеты, нежирные сорта мяса в отварном виде (говядина, курица, индейка, язык), нежирная отварная рыба (треска, судак, сазан, навага, щука). Рекомендуются молочные каши: овсяная, рисовая, манная с изюмом или медом. Особенно полезны молочные и кисломолочные продукты: простокваша, кефир, ряженка, йогурты, нежирный творог.
Диета при нарушении функции органов мочевыводящей системы
Резко ограничьте количество соли. Рекомендуются молочные блюда, включая сыры и творожные пасты, тушеные овощи, приготовленные без острых специй, масло топленое и растительное, а также макаронные изделия. Из первых блюд – борщи, свекольники, овощные, и крупяные супы без острых специй с небольшим количеством соли. Мясо нежирных сортов рекомендуется употреблять в ограниченном количестве. Особенно полезны сырые овощи – белокочанная капуста, свежие огурцы, свежий зеленый горошек, петрушка, отвар шиповника.
В тяжелых случаях рекомендуется картофельно-яичная диета без мяса и рыбы. Откажитесь от употребления хлеба обычной выпечки (т. е. с солью), мясных, рыбных и грибных бульонов, а также колбас, сосисок, копченостей, солений и маринадов, грибов, хрена, горчицы, шоколада.
При циститах, вызванных химиотерапевтическими препаратами, необходимо обильное питье. Полезны отвары трав – почечный чай, толокнянка, кукурузные рыльца. Рекомендованы молоко, чай с молоком, щелочные минеральные воды, теплый некислый компот. Особенно полезны арбузы, дыни.
Выпадение волос – наиболее частое побочное действие химиотерапии, но не все противораковые лекарства его вызывают. В зависимости от характера химиотерапии, выпадение волос начинается через одну – три недели после начала лечения. Волосы блекнут и начинают выпадать, кожа на голове и по всему телу становится сухой и шелушится, появляются краснота и зуд, усиливается перхоть.
Потеря волос происходит по всему телу, включая голову, лицо, руки, ноги, подмышечные и паховые области. Происходит это из-за того, что противораковое лекарство убивает не только опухолевые клетки, но и повреждает здоровые ткани, в том числе и волосяные фолликулы, угнетая рост и питание волос. Радиационное лечение (облучение) также разрушает волосяные фолликулы, но, в отличие от химиотерапии, при этом выпадение волос происходит только в тех местах, через которые проходит пучок излучения.
Как помочь своим волосам
Используйте мягкие шампуни, не красьте волосы, расчесывайте их мягкой щеткой, сушите феном при низкой температуре. Если применяемое лекарство почти всегда приводит к выпадению волос, лучше коротко их подстричь или вообще сбрить и не переживать по поводу их ежедневного выпадения.
Начало роста новых волос можно ожидать через 4–6 недель после того, как химиотерапия закончится. Но пройдет еще несколько месяцев, иногда и до года, пока они восстановятся полностью. Вначале волосы бывают тонкими и ломкими. Иногда они изменяют свой обычный цвет или структуру.
Потеря волос воспринимается очень тяжело. Вы можете впасть в депрессию или почувствовать излишнюю раздражительность из-за этого, и такая реакция, к сожалению, будет вполне оправданной. Однако верно и другое: выпадение волос – это временное явление, волосы отрастут снова, а болезнь пусть больше не вернется в ваш дом.