Чем подмываться при воспалении по женски
ВОСПАЛЕНИЕ ВО ВЛАГАЛИЩЕ / ИНТИМНОЙ ЗОНЕ
ОБЛАСТЬ ВОСПАЛЕНИЯ
РАЗНОВИДНОСТИ ВОСПАЛЕНИЙ:
СИМПТОМЫ И ПРИЧИНЫ ВОЗНИКНОВЕНИЯ ВОСПАЛИТЕЛЬНЫХ ГИНЕКОЛОГИЧЕСКИХ ЗАБОЛЕВАНИЙ
Важно!
Один из важных факторов женского здоровья – состояние естественной бактериальной защиты её организма. Эта защита представляет собой сообщество полезных лактобактерий и условно-патогенной микрофлоры.
ДИАГНОСТИКА И ЛЕЧЕНИЕ ВОСПАЛЕНИЙ
Важно!
При возникновении любых из вышеперечисленных симптомов обратитесь к врачу.
ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ ВУЛЬВЫ И ВЛАГАЛИЩА
Важно!
Меры профилактики, принятые своевременно, способны предотвратить развитие заболеваний ещё на самой ранней стадии их развития.
Правила гигиены половой жизни:
Правила личной гигиены:
Важно!
Если Вы выявили у себя симптомы заболевания, то для подбора лечения необходимо обратиться к врачу-гинекологу, который предварительно проведет диагностику заболевания! Самостоятельный выбор рецептурных лекарств может принести вред организму.
КАК РАБОТАЕТ ТАНТУМ РОЗА?
Показания к применению
Технология проведения процедуры
Рекомендуемые дозы и курс лечения [5]
ЛИТЕРАТУРА
© ООО «Анджелини Фарма Рус», Россия, 2020
Вагинальные препараты Тантум® Роза помогут снять дискомфорт в интимной зоне у женщин. Показания к применению: воспаление, зуд и жжение, сухость в интимной зоне. Более подробную информацию о готовом растворе для спринцевания и порошке читайте в инструкциях по применению.
Отпускается без рецепта. Информация, размещенная на сайте, носит справочный характер и не может считаться консультацией медицинского работника или заменить ее. Для получения более подробной мы рекомендуем Вам обратиться к специалисту.
Нажимая на кнопку «Поделиться в социальных сетях», я подтверждаю, что выражаю собственное мнение о продукте Тантум ® Роза. Мое мнение основано исключительно на моей собственной оценке данного продукта, я подтверждаю, что оно не мотивировано получением каких-либо благ или преференций производителя/импортера/продавцов продукта.
Номера регистрационных удостоверений: ПN 014275/01 от 16.05.2012, ПN 014275/02 от 30.06.2010
Между нами, девочками: об интимной гигиене говорим с врачом-гинекологом
Детское мыло — отличное средство для интимной гигиены. Главное, не увлекаться и выполнять все без фанатизма. О том, с какими ошибками сталкиваются женщины в этом вопросе, как правильно проводить процедуру интимного душа и почему тампоны и ежедневные прокладки — не всегда зло? На эти и другие вопросы отвечает гинеколог-репродуктолог клиники «Ева» Инесса Смирнова.
Для интимной гигиены подойдут специальные средства и обычное детское мыло
— Сейчас много маркетинговых ходов по поводу новой продукции, которая предназначена специально для интимной гигиены. Я как акушер-гинеколог объясняю пациенткам, что во влагалище уже содержится кислая среда. В большинстве средств гигиены (в том числе в мыле), наоборот, щелочная среда. Поэтому для интимного душа желательно использовать рH-нейтральные средства гигиены. В них и кислотность, и щелочность находится в балансе. Из всех средств самое оптимальное, как ни странно, детское мыло.
— Заметила, что наши девушки, если следят за собой, то стараются доводить это до фанатизма. Многие проводят гигиенические мероприятия сверхтщательно. В результате спринцеваний и нанесения средств гигиены на слизистую вымывается вся микрофлора влагалища. Использовать моющие растворы на слизистой нежелательно, если они не предназначены для ее обработки и не назначены доктором. Мыло, кстати, также к этим веществам не относится.
Врач объясняет, что подмывание и обработка должна проходить снаружи — область больших половых губ и область между большими и малыми половыми губами. Это значит, что во влагалище никакие средства попасть не должны.
Неправильное подмывание может привести к дисбактериозу
— Вне зависимости от возраста женщины часто делают одну и ту же ошибку при подмывании. Не все знают, что душ половых органов должен проводиться проточной водой спереди-назад, а не наоборот.
В противном случае, как говорит гинеколог, кишечная палочка, которая считается нормальной средой для прямой кишки и кишечника, может попасть во влагалище. Здесь она уже не будет нормальным явлением. Причем, ни для вульвы, ни для влагалища.
— Как только кишечная палочка попадает на слизистую влагалища, начинается раздражение и проявление дисбактериоза. Особенно часто это происходит, если пользоваться бумажными салфетками или туалетной бумагой, а не водой.
Женская половая система работает на самоочищение
Доктор уверена, что природа многое продумала за нас. Так, женская половая система работает на самоочищение. Менструальный цикл заканчивается, затем начинается менструация. Организм девушки, как говорит доктор, избавляется от эндометрия и всего того, что скопилось во влагалище.
— Влагалище — вообще достаточно необычный орган, сюда выходит много желез. Из шейки матки и цервикального канала. Плюс сама мышечная трубка имеет железы. У здоровой женщины внутри ничего не скапливается, а выходит наружу.
Врач предупреждает, проводить наружную гигиену необходимо, но в меру. В противном случае бактерии и микроорганизмы, живущие во влагалище, начнут конфликтовать между собой. Из-за этого могут развиваться патогенные микроорганизмы, которые приведут к воспалительным процессам либо к такому заболеванию, как дисбактериоз.
Вот почему, по мнению доктора, половая гигиена — это важно. Если есть возможность использовать биде, а не туалетную бумагу, то лучше предпочесть первое.
Можно брать и обычное, главное — сухое полотенце
Причем, вытираться доктор рекомендует обычным полотенцем, но сухим. Желательно использовать его только для деликатных зон.
— Если брать влажное полотенце, это может способствовать развитию и размножению микрофлоры на полотенце. Влажную среду любят и грибковые микроорганизмы. Далее с полотенца они могут перейти на слизистую влагалища.
Что касается белья, доктор уверена, что популярные сегодня стринги сами по себе вреда организму не наносят.
—Такое белье не должно быть ежедневным, оно предназначено для определенного случая. Максимум — 3 или 4 часа в день.
Не очень здорово, как объясняет гинеколог, носить микс — стринги и плотные джинсы. Это «парник», который может спровоцировать развитие болезней.
— Однако если белье не впивается в кожу и в интимные органы девушки, все у нее будет отлично.
Тампоны и ежедневные прокладки — не всегда зло
Грамотного использования требуют также ежедневные прокладки и тампоны. Врач рассказывает, что некоторые молоденькие женщины пользуются ежедневными прокладками постоянно. Это неправильно.
— Я всегда объясняю девушкам, что сухих трусиков у женщин не бывает. Выделения есть всегда, особенно в период овуляции. В это время разжижается слизь в цервикальном канале, выделяется смазка, активно работают железы. Все направлено на то, чтобы женщина забеременела. Девчонки этого момента боятся, быстрее кладут прокладку на белье, чтобы все было сухо, чисто и аккуратно.
— Поэтому рекомендую использовать ежедневную прокладку только в определённых случаях. Например, при наличии мажущих выделений, при первых или последних днях менструации, во время использования лекарственных средств. Не следует забывать, что прокладки необходимо регулярно менять, а не использовать одну в течение дня.
Гигиена в критические дни
То же самое касается и тампонов. На каждой упаковке написано, что использовать можно максимум в течение 3 часов. Девушки же, по мнению врача, используют их на всю ночь, весь день или по мере заполнения.
Врач рассказывает, что женщины часто не придерживаются рекомендаций гинекологов по поведению в критические дни. Многие грешат принятием горячей ванны. Из-за этого происходит расслабление мышц всех органов и тканей. Расслабляются и расширяются сосуды, могут усилиться кровянистые выделения и, соответственно, вызвать кровотечение.
— Интимная гигиена проще, чем может показаться на первый взгляд. Главное — соблюдать во всем меру.
Женская интимная гигиена
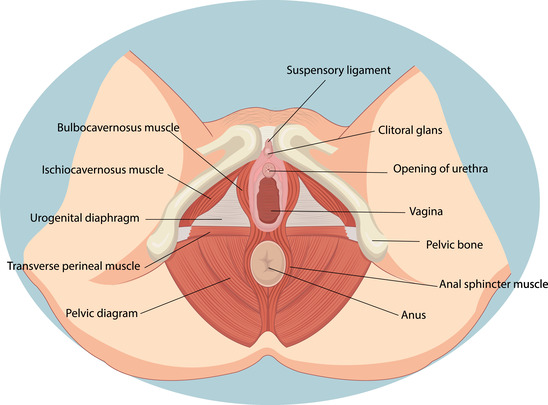
Женской интимной гигиеной называют ежедневный уход за наружными половыми органами, к которым относятся преддверие влагалища, клитор и половые губы. Гигиенические процедуры распространяются также на выход из прямой кишки и, так или иначе, захватывают влагалище [1]. Основной постулат интимной гигиены — кожу промежности и наружные гениталии необходимо всегда содержать в чистоте, что достигается регулярным уходом за этой областью [2]. Давайте узнаем поподробнее о правилах женской интимной гигиены.
К чему может привести нарушение гигиены
При несоблюдении правил личной гигиены может возникнуть ряд заболеваний половых и мочевых органов [3].
Заболевания органов репродукции:
Кольпит, вульвовагинит, вульвит — это воспалительные заболевания нижнего отдела полового тракта. Частота заболеваемости женского населения вульвовагинитами составляет примерно 60-65% от всех гинекологических патологий.
Также при несоблюдении правил личной гигиены могут развиться воспалительные заболевания органов мочевыделительной системы. По короткой женской уретре инфекция легко поднимается вверх, попадая в мочевой пузырь и выше — в мочеточники, почечные лоханки. Развиваются такие болезни, как уретрит, цистит (воспаление мочевого пузыря) и пиелонефрит (воспаление почечных лоханок) [3].
Общие правила интимной гигиены
У женщин репродуктивного возраста благодаря работе яичников и физиологической эстрогенизации всегда присутствуют выделения из влагалища — бели. В норме они должны быть прозрачные, жидкой консистенции, без запаха. Количество выделений меняется в зависимости от фазы менструального цикла. После менструации их мало, в середине цикла много, они прозрачные. Перед менструацией количество белей уменьшается, но они становятся более густыми. Выделения могут вызвать раздражение наружных гениталий, поэтому необходимо регулярно подмываться [4].
Чтобы правильно очистить интимную зону, нужно соблюдать «золотые» правила женской гигиены [5]:
Влагалище здоровой женщины репродуктивного возраста заселено лактобактериями, которые не позволяют прикрепиться к слизистой патогенным микроорганизмам. Кроме того, лактобактерии создают во влагалище кислую среду, она губительна для болезнетворных микробов. Нормальную вагинальную микрофлору нужно беречь, так как её нарушение чревато развитием дисбактериоза и воспаления [6]. Запрещаются спринцевания, кроме как по назначению врача во время лечения [7].
Не рекомендуется применять для подмывания мыльные средства. Последние ощелачивают вульварную среду и способствуют возникновению или поддержанию влагалищного дисбиоза и возможному обострению вирусных инфекций. Поэтому лучше использовать средства, которые нормализуют или, по крайней мере, не влияют на нормальный кислотно-щелочной баланс. Такие средства для интимной гигиены содержат молочную кислоту и защищают половые органы от микробов [8].
Нижнее бельё должно пропускать воздух. Синтетические материалы могут раздражать кожу и ограничивать циркуляцию воздуха. Следует избегать ношения стрингов, так как они могут способствовать распространению бактерий из анального отверстия и прямой кишки во влагалище [7].
При использовании туалетной бумаги следует совершать движения спереди назад, то есть в сторону анального отверстия, чтобы не занести возбудителей инфекции во влагалище [7].
Если женщина живёт половой жизнью, то принимать душ необходимо до и после интимной близости. Половой партнёр должен также тщательно и регулярно соблюдать интимную гигиену [7]. Гигиена половой жизни включает ряд правил [9]:
Если всё же появились симптомы воспаления мочеполовых путей (изменился вид или количество выделений, появился зуд, жжение, боли над лоном или проблемы с мочеиспусканием), то нужно поскорее посетить врача. Лечением кольпита занимается гинеколог, цистита — терапевт или уролог. Цистит чаще всего бывает бактериальным, поэтому врач обычно назначает антибиотики или уросептики [10]. В комплексной терапии применяются фитопрепараты [10], например, паста Фитолизин ® для приготовления суспензии для приёма внутрь [11].
Паста Фитолизин ® содержит 9 растительных компонентов, а также 4 эфирных масла. Препарат способствует снятию боли и спазма*, облегчает частые позывы. Суспензию приготовить просто: достаточно растворить 1 ч. л. пасты Фитолизин ® в половине стакана тёплой воды и выпить [11].
Во время менструации интимной гигиене следует уделять особое внимание. Помимо раздражающего действия менструальной крови, половые органы в период месячных более восприимчивы к инфекции из-за понижения барьерных свойств кожи и слизистых гениталий. Кровь — идеальная среда для жизни и размножения бактерий [4].
Все гигиенические мероприятия направлены на предупреждение инфицирования половых органов и уменьшение кровопотери. Достигается это за счёт соблюдения правил гигиены [12]:
Для поглощения менструальных выделений необходимо использовать современные гигиенические средства подходящего вида и размера.
Использование прокладок
Во время менструации количество лактобактерий снижается, использование гигиенических прокладок, особенно при редкой их смене, способствует созданию благоприятной среды для роста бактерий и грибов [2]. Поэтому рекомендуется менять прокладку каждые 4 часа независимо от её наполнения и каждый раз обмывать половые органы и бёдра. Если нет возможности это делать, то можно применять влажные салфетки для ухода за интимной зоной [7].
Как выбрать прокладки? Лучше использовать прокладки с хлопковым слоем. Прокладки с покрытием «сеточка» менее гигиеничны, их «пластиковый» слой хоть и выручает девушек и женщин с обильными менструациями, но вызывает потливость и раздражение кожи наружных половых органов и промежности [3].
Использование тампонов
Тампоны можно использовать с начала менструации, возрастных ограничений не существует. К возрасту прихода первых месячных (12—14 лет) у большинства девушек девственная плева имеет кольцевидную форму и бахромчатые, мягкоэластичные края, диаметр гименального отверстия достигает 1,5—2 см. В дни менструации гименальное отверстие увеличивается, а девственная плева имеет большую растяжимость. При пропитывании менструальными выделениями тампон увеличивается в длину, а не в ширину, он не может повредить целостность девственной плевы [7].
Прежде чем начать использование тампонов, следует прочитать инструкцию, а если что-то непонятно, надо обратиться к специалисту. Тампон вводится чистыми, тщательно вымытыми руками. Правильно введённый тампон внутри не ощущается. Не следует вводить тампон на ночь, его замена производится каждые 4-8 часов [13].
Дисбактериоз в гинекологии. Дисбактериоз влагалища, восстановление микрофлоры у женщин
Дисбактериоз влагалища – нарушение соотношения полезных и вредоносных микроорганизмов, населяющих влагалище женщины в здоровом состоянии. Вагинальный дисбактериоз обычно проявляется нарушением кислотности среды, что проявляется ощущением дискомфорта во время интимной близости и рядом других признаков. Кроме того, создаются благоприятные условия для избыточного размножения бактерий и грибов, количество которых в нормальном состоянии минимально.
Следует знать проявления вагиналного дисбактериоза для того, чтобы вовремя принять меры и не допустить осложнений. Ряд инфекций, развивающихся в женском организме при дисбактериозе влагалища, могут вызвать опасные гинекологические заболевания. Наибольшую опасность половые инфекции могут нести во время беременности, это грозит инфицированием младенца, врожденными дефектами и пороками развития плода.
Насколько актуальна проблема сегодня? Врачи утверждают:
(Цитата) Дисбактериоз влагалища – заболевание, которым в той или иной степени страдает большинство женщин! Часто первые проявления незначительны, но если не принять своевременно меры, вагинальный дисбактериоз может привести к ряду серьёзных проблем.
Одним из наиболее частых симптомов вагинального дисбактериоза врачи считают изменение количества и характера влагалищных выделений между менструациями.
Изменение характера выделений:
Преобладание болезнетворных микробов или грибов придают изменениям выделений свой, характерный вид.
Помимо изменения характера выделений, у женщин могут быть проявления страдания, как-то:
(Цитата) Если женщина испытывает боль и дискомфорт во время секса, либо не испытывает удовольствия от близости и не может достичь оргазма, всё это серьёзный повод обратиться к врачу с целью обследоваться на вагинальный дисбактериоз.
К сожалению, заболеванию подвержены пациентки самых разных возрастов. У молодых девушек нарушение состава микрофлоры может являться следствием гормонального взрыва, у взрослых женщин это чаще снижение иммунитета. Существуют и причины общего характера:
Дисбактериоз влагалища: заболевание или нет? Восстановление микрофлоры в гинекологии у женщин
Так что же, можно считать женщину с дисбактериозом влагалища заболевшей, или это всего лишь мелкие женские неприятности, не стоящие особого внимания?
(Цитата) Раньше дисбактериоз влагалища не считался заболеванием, и лечение его ограничивалось использованием методов нетрадиционной медицины. Сейчас дисбиоз (то есть, дисбактериоз) занесен в Международную классификацию болезней (МКБ-10) как «воспалительные болезни вульвы и влагалища».
Теперь врач имеет право официально прописывать диагноз и лечение этого страдания. А консультация врача необходима ещё и по следующей причине. Если дисбактериоз влагалища называют «вагинозом», подчёркивая тем самым ведущее звено недомогания – нарушение нормального микробного пейзажа влагалища, то совсем рядышком расположилось другое понятие – вагинит. Этот термин подчёркивает, что к прочим проблемам присоединилось воспаление стенок влагалища.
Это уже очень серьёзно, и от вагиноза до вагигнита один шаг. Если не принимать мер. Проявления, кстати, схожи: те же дискомфорт и боли при интимной близости, те же выделения зеленоватого или жёлтого цвета с неприятным запахом, зуд и жжение. Но присоединяется и ещё кое-что:
При такой яркой картине обычно сомнений не остаётся – необходимо обратиться к врачу-гинекологу и начинать лечение.
Видов вагинита много, медицинские классификации делят это заболевание на различные виды, формы, варианты течения. Уточнить этот вопрос, определиться с видом вагинита или вагиноза и выбрать правильную терапию – задача специалиста. Поэтому мы здесь ограничимся кратким обзором общих принципов лечения. Они включают диету с исключением сахара, острых приправ, копчёностей и маринадов. Следует также ограничить потребление газированные напитки и кофе. Уделяется большое внимание гигиене интимных зон, к ней предъявляются особые требования.
На период лечения можно подмываться отварами лекарственных трав с противовоспалительными, антисептическими и бактерицидными свойствами. Это календула, шалфей, зверобой, ромашка. При сильном воспалении кожи половых органов можно приготовить отвар коры дуба, мощный антисептик, не уступающий порой лекарственным препаратам.
Первостепенное значение имеет восстановление нормальной микрофлоры женщины. Здесь широко применяются вагинальные свечи с определённым набором пробиотиков: «Ацилакт», «Тержинан», «Пимофуцин», «Гинолакт», «Флагил» и другие. Это местное лечение, направленное непосредственно на больное место. Но могут применяться и системные препараты, оказывающие губительное действие на болезнетворных микробов через кровь. Таковы антибиотики различных групп, Трихопол, Метронидазол или Метрогил, Далацин. Однако не побоюсь повторить: правильную комбинацию этих препаратов, дозы и длительность курса лечения грамотно может назначить только врач на основе результатов обследования.

Ярким примером такого пробиотического кисломолочного продукта со 100% живыми и активными бифидобактериями и лактобактериями может служить применение проверенного и высокоэффективного продукта предприятия ООО «КУБАНЬТЕХНОСЕРВИС» бифилакта БИОТА. Бифилакт БИОТА является вкусным, клинически испытанным функциональным и диетическим пробиотическим кисломолочным продуктом питания для лечения и профилактики нарушений дисбактериозов с живыми бифидумбактериями и лактобактериями.
Здоровья вам, дорогие женщины!
Лечение воспалительных заболеваний органов малого таза у женщин
Воспалительные заболевания органов малого таза (ВЗОМТ) характеризуются различными проявлениями в зависимости от уровня поражения и силы воспалительной реакции. Заболевание развивается при проникновении в половые пути возбудителя (энтерококки, бактероиды, хламидии, микоплазмы, уреаплазмы, трихомонады) и при наличии благоприятных условий для его развития и размножения. Эти условия имеют место во время послеродового или послеабортного периода, во время менструаций, при различных внутриматочных манипуляциях (введении ВМК, гистероскопии, гистеросальпингографии, диагностическом выскабливании) [1, 5].
Существующие естественные защитные механизмы, такие как анатомические особенности, местный иммунитет, кислая среда влагалищного содержимого, отсутствие эндокринных нарушений или серьезных экстрагенитальных заболеваний способны в подавляющем большинстве случаев предотвратить развитие генитальной инфекции. В ответ на инвазию того или иного микроорганизма возникает воспалительный ответ, который, исходя из последних концепций развития септического процесса, принято называть «системным воспалительным ответом» [16, 17, 18].
Острый эндометрит всегда требует антибактериальной терапии. Воспалительным процессом поражается базальный слой эндометрия вследствие инвазии специфических или неспецифических возбудителей. Защитные механизмы эндометрия, врожденные или приобретенные, такие как агрегаты Т-лимфоцитов и другие элементы клеточного иммунитета, напрямую связаны с действием половых гормонов, особенно эстрадиола, действуют совместно с популяцией макрофагов и защищают организм от повреждающих факторов. С началом менструации этот барьер на большой поверхности слизистой оболочки исчезает, что делает возможным ее инфицирование. Другой источник защиты в матке — это инфильтрация подлежащих тканей полиморфно-ядерными лейкоцитами и богатое кровоснабжение матки, способствующее адекватной перфузии органа кровью и содержащимися в ее сыворотке неспецифическими гуморальными элементами защиты: трансферрином, лизоцимом, опсонинами [16].
Воспалительный процесс может распространиться и на мышечный слой: тогда возникает метроэндометрит и метротромбофлебит с тяжелым клиническим течением. Воспалительная реакция характеризуется расстройством микроциркуляции в пораженных тканях, выраженной экссудацией, при присоединении анаэробной флоры может возникнуть некротическая деструкция миометрия [12].
Клинические проявления острого эндометрита характеризуются уже на 3–4-й день после занесения инфекции повышением температуры тела, тахикардией, лейкоцитозом и увеличением СОЭ. Умеренное увеличение матки сопровождается болезненностью, особенно по ее ребрам (по ходу кровеносных и лимфатических сосудов). Появляются гнойно-кровянистые выделения. Острая стадия эндометрита продолжается 8–10 дней и требует достаточно серьезного лечения. При правильном лечении процесс завершается, реже переходит в подострую и хроническую формы, еще реже, при самостоятельной и беспорядочной терапии антибиотиками, эндометрит может принимать более легкое абортивное течение [5, 12].
Лечение острого эндометрита вне зависимости от тяжести его проявлений начинается с антибактериальной инфузионной, десенсибилизирующей и общеукрепляющей терапии.
Антибиотики лучше всего назначать с учетом чувствительности к ним возбудителя. Дозы и длительность применения антибиотиков определяются тяжестью заболевания. В связи с частотой анаэробного инфицирования рекомендуется дополнительное применение метронидазола. Учитывая очень бурное течение эндометрита, из антибиотиков предпочтительнее цефалоспорины с аминогликозидами и метронидазолом. Например, цефамандол (или цефуроксим, цефотаксим) по 1,0–2,0 г 3–4 раза в день в/м или в/в капельно + гентамицин по 80 мг 3 раза/сут в/м + Метрогил по 100 мл в/в капельно.
Вместо цефалоспоринов можно использовать полусинтетические пенициллины (при абортивном течении), например ампициллин по 1,0 г 6 раз/сут. Длительность такой комбинированной антибактериальной терапии зависит от клиники и лабораторного ответа, но не должна быть менее 7–10 дней. В качестве профилактики дисбактериоза с первых дней лечения антибиотиками используют нистатин по 250000 ЕД 4 раза в день или Дифлюкан по 50 мг/день в течение 1–2 нед внутрь или внутривенно [5].
Дезинтоксикационная инфузионная терапия может включать ряд инфузионных средств, например раствор Рингера–Локка — 500 мл, полиионный раствор — 400 мл, гемодез (или полидез) — 400 мл, 5% раствор глюкозы — 500 мл, 1% раствор хлористого кальция — 200 мл, Унитиол с 5% раствором аскорбиновой кислоты по 5 мл 3 раза/сут. При наличии гипопротеинемии целесообразно проводить инфузии белковых растворов (альбумин, протеин), кровозамещающих растворов, плазмы, эритроцитарной массы или цельной крови, препаратов аминокислот [12].
Физиотерапевтическое лечение занимает одно из ведущих мест в лечении острого эндометрита. Оно не только уменьшает воспалительный процесс в эндометрии, но и стимулирует функцию яичников. При нормализации температурной реакции целесообразно назначать ультразвук малой интенсивности, индуктотермию электромагнитным полем ВЧ или УВЧ, магнитотерапию, лазеротерапию.
Каждой пятой женщине, перенесшей сальпингоофорит, грозит бесплодие. Аднексит может быть причиной высокого риска внематочной беременности и патологического течения беременности и родов. Первыми поражаются маточные трубы, при этом воспалительным процессом могут быть охвачены все слои слизистой оболочки одной или обеих труб, но чаще поражается только слизистая оболочка трубы, возникает катаральное воспаление слизистой оболочки трубы — эндосальпингит. Воспалительный экссудат, скапливаясь в трубе, нередко вытекает через ампулярное отверстие в брюшную полость, вокруг трубы образуются спайки и брюшное отверстие трубы закрывается. Развивается мешотчатая опухоль в виде гидросальпинкса с прозрачным серозным содержимым или в виде пиосальпинкса с гнойным содержимым. В дальнейшем серозный экссудат гидросальпинкса рассасывается в результате лечения, а гнойный пиосальпинкс может перфорировать в брюшную полость. Гнойный процесс может захватывать и расплавлять все большие области малого таза, распространяясь на все внутренние гениталии и близлежащие органы [9, 10, 13].
Воспаление яичников (оофорит) как первичное заболевание встречается редко, инфицирование происходит в области лопнувшего фолликула, так как остальная ткань яичника хорошо защищена покрывающим зародышевым эпителием. В острой стадии наблюдается отек и мелкоклеточная инфильтрация. Иногда в полости фолликула желтого тела или мелких фолликулярных кист образуются гнойники, микроабсцессы, которые, сливаясь, формируют абсцесс яичника или пиоварий. Практически диагностировать изолированный воспалительный процесс в яичнике невозможно, да и в этом нет необходимости. В настоящее время лишь у 25–30% больных с острым аднекситом отмечается выраженная картина воспаления, у остальных больных наблюдается переход в хроническую форму, когда терапия прекращается после быстрого стихания клиники.
Острый сальпингоофорит лечится также антибиотиками (предпочтительнее фторхинолонами III поколения — Ципрофлоксацин, Таривид, Абактал), так как нередко он сопровождается пельвиоперитонитом — воспалением тазовой брюшины.
Воспаление тазовой брюшины возникает чаще всего вторично от проникновения инфекции в брюшную полость из инфицированной матки (при эндометрите, инфицированном аборте, восходящей гонорее), из маточных труб, яичников, из кишечника, при аппендиците, особенно при тазовом его расположении. При этом наблюдается воспалительная реакция брюшины с образованием серозного, серозно-гнойного или гнойного выпота. Состояние больных при пельвиоперитоните остается или удовлетворительным, или средней тяжести. Температура повышается, пульс учащается, однако функция сердечно-сосудистой системы мало нарушается. При пельвиоперитоните, или местном перитоните, кишечник остается не вздутым, пальпация верхней половины органов брюшной полости безболезненна, а симптомы раздражения брюшины определяются лишь над лоном и в подвздошных областях. Тем не менее больные отмечают сильные боли в нижних отделах живота, может быть задержка стула и газов, иногда рвота. Уровень лейкоцитов повышен, сдвиг формулы влево, СОЭ ускорена. Постепенно нарастающая интоксикация ухудшает состояние больных [14, 15].
Лечение сальпингоофорита с пельвиоперитонитом или без него начинается с обязательного обследования больной на флору и чувствительность к антибиотикам. Самое главное — определить этиологию воспаления. На сегодняшний день для лечения специфического гонорейного процесса широко используется бензилпенициллин, хотя такие препараты, как Роцефин, Цефобид, Фортум предпочтительнее.
«Золотым стандартом» при лечении сальпингоофорита из антибактериальной терапии является назначение Клафорана (цефотаксима) в дозе 1,0–2,0 г 2–4 раза/сут в/м или одну дозу в 2,0 г в/в в сочетании с гентамицином по 80 мг 3 раза/сут (гентамицин можно вводить однократно в дозе 160 мг в/м). Обязательно следует сочетать эти препараты с введением Метрогила в/в по 100 мл 1–3 раза/сут. Курс лечения антибиотиками следует проводить не менее 5–7 дней, назначая цефалоспорины II и III поколений (Мандол, Зинацеф, Роцефин, Цефобид, Фортум и другие в дозе 2–4 г/сут) [14].
При остром воспалении придатков матки, осложненном пельвиоперитонитом, оральное введение антибиотиков возможно лишь после проведения основного курса, и притом если возникает необходимость. Как правило, такой необходимости нет, а сохранение прежних клинических симптомов может свидетельствовать о прогрессии воспаления и возможном нагноительном процессе.
Дезинтоксикационная терапия в основном проводится кристаллоидными и дезинтоксикационными растворами в количестве 2–2,5 л с включением растворов гемодеза, Реополиглюкина, Рингера–Локка, полиионных растворов — ацессоля и др. Антиоксидантная терапия проводится раствором Унитиола 5,0 мл с 5% раствором аскорбиновой кислоты 3 раза/сут в/в [14].
С целью нормализации реологических и коагуляционных свойств крови и улучшения микроциркуляции используют ацетилсалициловую кислоту (Аспирин) по 0,25 г/сут в течение 7–10 дней, а также в/в введение Реополиглюкина по 200 мл (2–3 раза на курс). В дальнейшем применяют целый комплекс рассасывающей терапии и физиотерапевтического лечения (глюконат кальция, аутогемотерапия, тиосульфат натрия, Гумизоль, Плазмол, Алоэ, ФиБС) [3, 15]. Из физиотерапевтических процедур при остром процессе уместны ультразвук, обеспечивающий анальгезирующий, десенсибилизирующий, фибролитический эффекты, усиление обменных процессов и трофики тканей, индуктотермия, УВЧ-терапия, магнитотерапия, лазеротерапия, в дальнейшем — санаторно-курортное лечение.
Среди 20–25% стационарных больных с воспалительными заболеваниями придатков матки у 5–9% возникают гнойные осложнения, требующие хирургических вмешательств [9, 13].
Можно выделить следующие положения, касающиеся формирования гнойных тубоовариальных абсцессов:
Морфологические формы гнойных тубоовариальных образований:
Все остальные сочетания являются осложнениями этих процессов и могут протекать:
Клинически дифференцировать каждую из подобных локализаций практически невозможно и нецелесообразно, так как лечение принципиально одинаково, антибактериальная терапия занимает ведущее место как по использованию наиболее активных антибиотиков, так и по длительности их применения. В основе гнойных процессов стоит необратимый характер воспалительного процесса. Необратимость обусловлена морфологическими изменениями, их глубиной и тяжестью, часто сопутствующими тяжелым нарушениям функции почек [3, 9].
Консервативное лечение необратимых изменений придатков матки малоперспективно, так как если таковое проводится, то оно создает предпосылки к возникновению новых рецидивов и усугублению нарушенных обменных процессов у больных, увеличивает риск предстоящей операции в плане повреждения смежных органов и невозможности выполнить нужный объем операции [9].
Гнойные тубоовариальные образования представляют тяжелый в диагностическом и клиническом плане процесс. Тем не менее можно выделить ряд характерных синдромов:
Клинически интоксикационный синдром проявляется в интоксикационной энцефалопатии, головных болях, тяжести в голове и тяжести общего состояния. Отмечаются диспептические расстройства (сухость во рту, тошнота, рвота), тахикардия, иногда гипертензия (или гипотензия при начинающемся септическом шоке, что является одним из ранних его симптомов наряду с цианозом и гиперемией лица на фоне резкой бледности) [4].
Болевой синдром присутствует почти у всех больных и носит нарастающий характер, сопровождается ухудшением общего состояния и самочувствия, отмечается болезненность при специальном исследовании, смещении за шейку матки и симптомы раздражения брюшины вокруг пальпируемого образования. Пульсирующая нарастающая боль, сохраняющаяся лихорадка с температурой тела выше 38°С, тенезмы, жидкий стул, отсутствие четких контуров опухоли, отсутствие эффекта от лечения — все это свидетельствует об угрозе перфорации или о наличии ее, что является абсолютным показанием для срочного оперативного лечения. Инфекционный синдром присутствует у всех больных, проявляясь у большинства высокой температурой тела (38°С и выше), тахикардия соответствует лихорадке, так же как и нарастание лейкоцитоза, повышаются СОЭ и лейкоцитарный индекс интоксикации, снижается число лимфоцитов, нарастают сдвиг белой крови влево и число молекул средней массы, отражающих нарастающую интоксикацию. Нередко возникает изменение функции почек из-за нарушения пассажа мочи. Метаболические нарушения проявляются в диспротеинемии, ацидозе, электролитном дисбалансе и т. д.
Стратегия лечения данной группы больных строится на органосохраняющих принципах операций, но с радикальным удалением основного очага инфекции. Поэтому у каждой конкретной больной объем операции и время ее проведения должны быть оптимальными. Уточнение диагноза иногда занимает несколько суток — особенно в тех случаях, когда имеется пограничный вариант между нагноением и острым воспалительным процессом или при дифференциальной диагностике от онкологического процесса. На каждом этапе лечения требуется антибактериальная терапия [1, 2].
Предоперационная терапия и подготовка к операции включают:
Хирургический этап включает также продолжающуюся антибактериальную терапию. Особенно ценно ввести одну суточную дозу антибиотиков на операционном столе сразу после окончания операции. Эта концентрация является необходимой в качестве барьера для дальнейшего распространения инфекции, так как проникновению в зону воспаления уже не препятствуют плотные гнойные капсулы тубоовариальных абсцессов. Хорошо проходят эти барьеры беталактамные антибиотики (Цефобид, Роцефин, Фортум, Клафоран, Тиенам, Аугментин).
Послеоперационная терапия включает продолжение антибактериальной терапии теми же антибиотиками в сочетании с антипротозойными, антимикотическими препаратами и уросептиками и в дальнейшем (по чувствительности). Курс лечения основывается на клинической картине, лабораторных данных, но не должен быть менее 7–10 дней. Отмена антибиотиков проводится по их токсическим свойствам, поэтому гентамицин чаще отменяется первым, после 5–7 дней, или заменяется на амикацин.
Инфузионная терапия должна быть направлена на борьбу с гиповолемией, интоксикацией и метаболическими нарушениями. Очень важна нормализация моторики желудочно-кишечного тракта (стимуляция кишечника, ГБО, гемосорбция или плазмаферез, ферменты, перидуральная блокада, промывание желудка и т. д.). Гепатотропная, общеукрепляющая, антианемическая терапия сочетаются с иммуностимулирующей терапией (УФО, лазерное облучение крови, иммунокорректоры) [2, 9, 11].
Все больные, перенесшие оперативное вмешательство по поводу гнойных тубоовариальных абсцессов, нуждаются в постгоспитальной реабилитации с целью профилактики рецидивов и восстановления специфических функций организма.
Литература
В. Н. Кузьмин, доктор медицинских наук, профессор
МГМСУ, Москва