Чем опасна микоплазма при беременности
К вопросу о специфичности влияния Mycoplasma genitalium на течение беременности
С.Ю.Юрьев, В.И.Аббасова, Л.Л.Девятьярова, А.Е.Гущин
Сибирский государственный медицинский университет, Томск;
ФГУН ЦНИИ эпидемиологии Роспотребнадзора, Москва;
ФГУ НИИ курортологии и физиотерапии ФМБА России, Томск
Резюме
Исследовано течение беременности у женщин, инфицированных Mycoplasma genitalium, в сравнении с беременными, при обследовании которых выявлены Ureaplasma urealyticum и/или Mycoplasma hominis или не обнаружено клинически значимых генитальных микоплазм. Женщины в группах сравнения были сопоставимы по возрасту и другим основным характеристикам. Выявлена связь инфицирования Mycoplasma genitalium с развитием кольпита, цервицита, угрозы прерывания беременности, маточных кровотечений. Выявление Mycoplasma genitalium достоверно повышало риск развития плацентарной недостаточности, гестоза, ВЗРП. Терапия джозамицином (Вильпрафен) во время беременности в дозе 500 мг 3 раза в сутки в течение 10 дней приводила к элиминации возбудителя в 100% случаев.
Ключевые слова: Mycoplasma genitalium, беременность, плацентарная недостаточность, джозамицин
Введение
Внутриутробная инфекция регистрируется в отчетах в качестве причины перинатальной заболеваемости и смертности с частотой 15-30% в зависимости от региона и параметров выборки. Несмотря на то что в этиологии, как и ранее, лидируют кокковая флора, вирусы группы герпеса, токсоплазмы, в последнее десятилетие прослеживается тенденция к росту числа заболеваний, передающихся преимущественно половым путем, что увеличивает удельный вес данной патологии среди поражений плода и новорожденного [1]. Особое место среди возбудителей, передающихся половым путем, занимают хламидии и генитальные микоплазмы. Тактика ведения беременности при наличии урогенитального хламидиоза сформирована в достаточно стройный алгоритм. В то же время в отношении микоплазменных инфекций не существует единой точки зрения, и среди специалистов можно встретить сторонников как скринингового обследования и лечения инфицированных лиц, так и полного игнорирования роли микоплазм в перинатологии.
Вид M. genitalium описан только в 1981 г. [5]. В отечественных и зарубежных публикациях доказана этиологическая роль M. genitalium в развитии уретритов и цервицитов 8. Появляются сообщения о взаимосвязи инфицирования M. genitalium с развитием воспалительных заболеваний органов малого таза (ВЗОМТ) и бесплодия.
В то же время изучение роли M. genitalium в инфекционной патологии человека представляет существенную проблему в связи со сложностями культивирования, высокой требовательностью к питательным средам и медленным ростом [9].
Перинатальная значимость данного вида дискутируется вследствие отсутствия на данный момент достаточного количества наблюдений. В тезисах доклада V.Short, заявленного на ежегодную конференцию American Public Health Association, на основании анализа 200 случаев течения беременности на фоне инфицирования M. genitalium делается вывод о том, что данная инфекция не связана с повышенным риском самопроизвольного прерывания беременности, хотя и имеет отношение к репродуктивным нарушениям, включая ВЗОМТ [10]. В то же время учитывая, что воспалительный процесс на слизистых оболочках мочеполовых путей чаще всего негативно отражается на течении беременности, а M. genitalium практически всегда вызывает воспаление, логично определить условия реализации внутриутробного инфицирования для данного возбудителя, чтобы затем сформировать систему профилактики осложнений.
Целью настоящего исследования было изучение влияния M. genitalium на формирование перинатальных осложнений и определение преимущественных путей реализации патогенного действия данного микроорганизма.
Материалы и методы
Нами проведено проспективное исследование течения беременности у 170 женщин. В исследуемую группу вошли 33 беременные, при обследовании которых в I триместре было обнаружено инфицирование урогенитального тракта M. genitalium. Первую контрольную группу составили 67 женщин с колонизацией слизистых оболочек мочеполовых путей U. urealyticum и/или M. hominis, причем хотя бы один из указанных микроорганизмов выявлялся в большом микробном числе (более 10 4 ГЭ/мл). Во 2-ю контрольную группу вошли беременные (n=70), при обследовании которых генитальные микоплазмы выявлены не были.
Клиническое обследование беременных выполнялось в соответствии с приказом №50 от 10.02.2003 г.
Выбор джозамицина в данном исследовании обусловлен следующими факторами:
1) препарат разрешен к применению во время беременности, его безопасность подтверждена в ходе многолетнего клинического применения и эпидемиологических исследований;
2) для джозамицина характерна высокая активность in vitro как в отношении М. genitalium, так и других клинически значимых микоплазм, включая М. hominis;
3) эффективность джозамицина при инфекциях, ассоциированных с генитальными микоплазмами, подтверждена в клинических исследованиях.
Как известно, выбор препаратов для лечения М. genitalium-ассоциированных инфекций представляет существенную проблему. Так, применение классических фторхинолонов (например, левофлоксацина) сопровождалось высокой частотой неудач [12]. Микробиологическая эффективность азитромицина, как при применении 1 г однократно, так и при более длительных курсах терапии, в исследовании H.Moi и соавт. не превышала 79% [13].
В то же время при лечении 48 мужчин с негонококковым уретритом, вызванным М. genitalium, клинический и микробиологический ответ в одном из российских исследований был получен у 46 пациентов, что составило 95,8% [14].
Через 4 нед после окончания данного курса терапии у всех 38 пациенток отмечалась элиминация возбудителя (см. таблицу). Однако у 25% из них мРНК обнаруживалась в первые дни после завершения лечения, поэтому сокращать сроки терапии и уменьшать дозировку препарата не рекомендуется, так как это может привести к рецидиву заболевания.
Таблица. Срок элиминации мРНК M. genitalium из слизистой оболочки цервикального канала на фоне 10-дневного курса терапии цервицита джозамицином (n=38)
| День получения образца | Доля пациенток с негативным результатом НАСБА,% |
| 3-й день лечения | 32 |
| 8-й день лечения | 37 |
| 10-12-й день с момента начала лечения* | 26 |
| 28-35-й день после завершения лечения | 0 |
Данные обрабатывались с помощью компьютерной программы «Statistica 7,0». Для сравнения качественных переменных использовали критерий χ 2 или точный критерий Фишера. Различия между показателями в исследуемой группе и группах сравнения считались значимыми при p≤0,01.
Результаты
При сравнении анамнеза пациенток трех исследуемых групп были найдены статистически значимые различия в отношении частоты рецидивирования хронического кольпита (39% у женщин с М.genitalium против 17% в 1-м контроле) и в заболеваемости пиелонефритом, который диагностирован у 1 /3 пациенток основной группы, тогда как в обеих группах сравнения данный показатель не превышал 10%. Случаи замершей беременности в анамнезе чаще регистрировались при инфицировании М. genitalium, тогда как у женщин с условно-патогенными микоплазмами выявлено в 2 раза больше случаев самопроизвольного прерывания беременности. Частота ВЗОМТ не коррелировала с инфицированием микоплазмами.
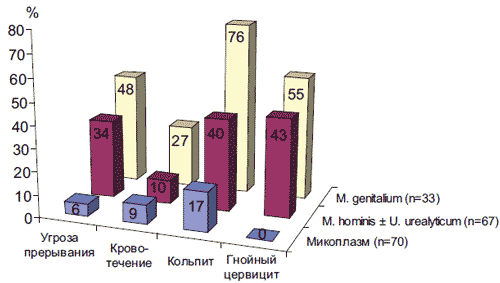
Первый триместр беременности на фоне контаминации генитальными микоплазмами достоверно чаще осложнялся угрозой прерывания (48% в основной группе). Еще одной характерной чертой этой группы (рис. 1) явились относительно частые маточные кровотечения на 5-8-й неделе гестации. Гнойное воспаление шейки матки и влагалища также было более характерно для группы инфицированных M. genitalium.
Рис. 1. Особенности течения I триместра беременности у женщин в зависимости от наличия и вида генитальных микоплазм.
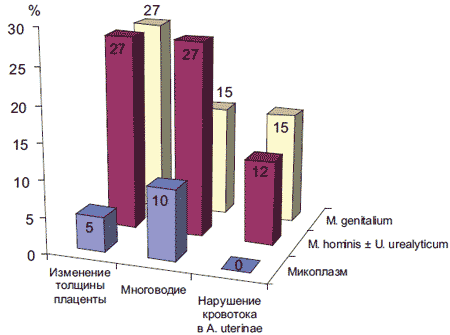
Во II триместре все женщины основной группы и 1/3 женщин 1-й контрольной группы прошли курс антимикробной терапии, поэтому возникшие в этот период осложнения некорректно было бы относить к непосредственному патогенному действию микоплазм. Однако не исключено, что генез данных патологических процессов все же инфекционный и мог быть обусловлен микроорганизмами, обнаруженными в отделяемом цервикального канала в I триместре. Угроза прерывания во II триместре зарегистрирована у 30% беременных исследуемой группы. При ультразвуковом исследовании в 1/4 случаев выявлено изменение толщины и структуры плаценты (рис. 2). Многоводие было более характерно для пациенток (32%) 1-й группы сравнения. Задержка развития плода зарегистрирована в единичных случаях.
Рис. 2. Эхомаркеры внутриутробной инфекции у беременных в зависимости от наличия и вида генитальных микоплазм.
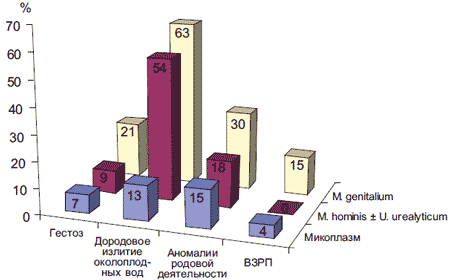
Рис. 3. Особенности течения II половины беременности и родов у женщин в зависимости от наличия и вида генитальных микоплазм.
Все роды во всех группах были срочными. Наличие микоплазм в данной выборке ассоциировалось с 4-5-кратным увеличением вероятности дородового излития вод и незначительным учащением аномалий родовой деятельности. ВЗРП, диагностированная при эхоскопической фетометрии, подтверждена снижением массы новорожденного.
Обсуждение
На основании проведенного исследования можно говорить о статистически значимом негативном влиянии M. genitalium на течение гестационного процесса, выражающегося в развитии воспалительных изменений в шейке матки и влагалище, угрозе прерывания беременности, маточных кровотечений, ассоциированных с контаминацией мочеполовых путей данным возбудителем. По нашим данным, инфицирование M. genitalium достоверно повышает риск развития плацентарной недостаточности и гестоза, что увеличивает вероятность задержки внутриутробного развития плода.
С практической точки зрения следует, видимо, отнести M. genitalium к перинатально значимым инфекциям. Это значит, что при обнаружении возбудителя в период предгравидарной подготовки, а также во время беременности показана антимикробная терапия.
Микробиологическая эффективность джозамицина (Вильпрафен) в данном исследовании в отношении M. genitalium составила 100%, что, учитывая наличие у данного препарата статуса разрешенного к применению во время беременности, позволяет рассматривать его в качестве препарата выбора при инфицировании данным возбудителем.
Показан ли рутинный скрининг беременных на наличие M. genitalium? Этот вопрос требует дополнительного изучения. Так, при исследовании цервикального мазка методом ПЦР у 1925 беременных г. Томска и Томской области мы выявили M. genitalium только в 2% случаев. Анамнестические данные пациенток с M. genitalium в нашем исследовании несколько расходятся с результатами, опубликованными в обзорах J.Jensen (2004 и 2006 гг.), где практически не встречались случаи бессимптомного носительства данного возбудителя. Возможно, это объясняется характером нашей выборки, так как исследуемую группу составили беременные женщины, а, значит, в нее a priory не вошли женщины с бесплодием, обострением ВЗОМТ и другими осложнениями, имеющими, как правило, выраженные клинические проявления.
Исходя из имеющихся данных, тотальный скрининг на M. genitalium вероятно не оправдан ни с экономической, ни с клинической точки зрения, поскольку инфицированность популяции составляет
Микоплазменная инфекция у беременных
В настоящее время одним из наиболее дискутабельных вопросов в акушерстве является выяснение истинной этиологической роли генитальных микоплазм (Mycoplasma hominis и Ureaplasma urealiticum ) в развитии патологии матери и плода.
Что провоцирует / Причины Микоплазменной инфекции у беременных:
Патогенез (что происходит?) во время Микоплазменной инфекции у беременных:
Мнения исследователей о возможном влиянии генитальных микоплазм на развитие неблагоприятных исходов беременности противоречивы. Ряд авторов относят микоплазмы к абсолютным патогенам, которые могут вызывать определенные осложнения беременности: самопроизвольные выкидыши, преждевременные роды, рождение детей с низкой массой тела, мертворождение, хорионамниониты, послеродовые осложнения.
Mycoplasma hominis и Ureaplasma urealiticum были выделены из амниотической жидкости и ткани плацент у женщин во время преждевременных родов или с преждевременным излитием околоплодных вод.
Микоплазмам отводят роль комменсалов мочеполовых путей, способных лишь при определенных условиях вызывать инфекционные осложнения у матери и плода, чаще в ассоциации с другими патогенными или условно-патогенными микроорганизмами. С данной точки зрения, Mycoplasma hominis и Ureaplasma urealiticum в околоплодных водах и последе рассматриваются как нейтральные маркеры колонизации бактериями амниотических вод и плаценты.
Инфицирование плода генитальными микоплазмами происходит преимущественно интранатально: в 18-55 % случаев у доношенных новорожденных и в 29-55 % случаев у недоношенных. Входными воротами инфекции являются слизистая оболочка глаз, ротовой полости, дыхательных путей и реже половых органов. Установлено, что Mycoplasma hominis и Ureaplasma urealiticum являются причиной развития конъюнктивитов, врожденных пневмоний, респираторного дистресс-синдрома, хронических заболеваний легких, менингита и неонатального сепсиса.
Значительное повышение риска развития и степени тяжести перинатальной инфекции отмечается у недоношенных новорожденных, однако нельзя исключить преобладающего влияния незрелости иммунной системы недоношенных новорожденных над патогенным воздействием генитальных микоплазм. Обращает на себя внимание тот факт, что генитальные микоплазмы у новорожденных практически всегда выявляются в ассоциации с другими патогенными или условно-патогенными микроорганизмами и редко фигурируют как монокультура.
Само по себе интранатальное инфицирование урогенитальными микоплазмами еще не означает наличие специфической инфекции у ребенка.
Факторами развития воспалительного процесса являются недоношенность, незрелость, хроническая плацентарная недостаточность. В случае интранатальной колонизации доношенных новорожденных в дальнейшем происходит элиминация микоплазм без развития клинических проявлений инфекции.
При отсутствии патогномоничных симптомов инфекционного процесса и часто бессимптомном его течении для точного диагноза необходимо использование лабораторных методов.
Учитывая то, что микоплазмы являются комменсалами влагалища у здоровых женщин, оценка уровня контаминации ими должна всегда носить количественный характер.
Симптомы Микоплазменной инфекции у беременных:
Урогенитальный микоплазмоз не имеет четко выраженных симптомов, на основании которых можно поставить диагноз. Чаще всего микоплазмоз протекает скрыто и незаметно для больного, такое течение микоплазмоза характерно для 40% случаев инфекции. Однако при стрессовой для организма ситуации микоплазмы активизируются и появляются симптомы, общие практически для всех мочеполовых инфекций.
У женщин урогенитальный микоплазмоз проявляется симптомами, общими для мочеполовых воспалительных инфекций. Среди симптомов наличия микоплазм: обильные или скудные прозрачные выделения из влагалища, ощущение жжения и зуда при мочеиспускании, боль внизу живота (при воспалении матки и придатков), боль при половых контактах. Особенно тяжелыми могут быть проявления микоплазмоза во время беременности: самопроизвольный аборт, преждевременные роды. Кроме того, микоплазмоз может вызвать раннее отхождение околоплодных вод, лихорадку во время родов и в послеродовой период у матерей, развитие воспаления лёгких или менингита у детей. Симптомы микоплазмоза, более или менее выраженные, возникают через 3-5 недель с момента заражения. Чаще всего микоплазмоз проявляется незначительными симптомами, которые мало беспокоят больных, а часто вообще не проявляется (особенно у женщин).
Диагностика Микоплазменной инфекции у беременных:
«Золотым стандартом» в лабораторной диагностике микоплазменной инфекции по-прежнему остается культуральный метод. Он основан на выделении микроорганизмов из исследуемого материала путем заражения первичных или перевиваемых клеточных культур. В процессе культивирования производят идентификацию возбудителя и определение чувствительности к антибиотикам. Посев на Mycoplasma hominis и Ureaplasma urealiticum может быть рекомендован и для диагностики инфекции и для контроля излеченности через 4 нед после курса антибиотикотерапии.
Применяют следующие «некультуральные» методики: выявление антигенов микоплазм с помощью иммуноферментного анализа (ИФА), прямой и непрямой иммунофлюоресценции, идентификация ДНК микоплазм методом ПЦР, определение специфических антител в сыворотке методом ИФА. Однако эти методики могут давать высокую частоту ложноположительных результатов и могут требовать подтверждения культуральным методом.
Лечение Микоплазменной инфекции у беременных:
Вопрос о терапии микоплазменной инфекции до настоящего времени остается открытым. Целесообразно ли проводить лечение, направленное против урогенитальных микоплазм во время беременности? Сторонники абсолютной патогенности этих бактерий отвечают на данный вопрос утвердительно, а та часть исследователей, которая отводит микоплазмам роль комменсалов мочеполовых путей, настаивает на отсутствии необходимости специфической терапии.
Обобщая вышеизложенное, следует подчеркнуть, что вопрос о целесообразности специфической терапии микоплазменной инфекции может быть окончательно решен только после установления истинной этиологической роли этих микроорганизмов в развитии патологии у матери и плода, а выбор эффективного и безопасного антимикробного агента является предметом дальнейших научных изысканий.
К каким докторам следует обращаться если у Вас Микоплазменная инфекция у беременных:
Микоплазма при беременности
При подготовке к беременности специалисты Медицинского женского центра особое внимание уделяют исследованиям на скрытые инфекции и, в том числе, микоплазму. Во время беременности микоплазмоз может привести к серьезным осложнениям, среди которых самопроизвольное прерывание и замирание беременности, преждевременные роды.
Такие патология, как многоводие и неправильное прикрепление плаценты, многие специалисты также связывают с микоплазмозом у беременных. Кроме того, это частая причина послеродовых нарушений, прежде всего, эндометрита.
Лечение микоплазмы во время беременности проводится во втором триместре. Применяются антибиотики и препараты, стимулирующие иммунитет. Лечение должны проводится совместно с половым партнером, иначе неизбежно повторное заражение.
Сам плод, как правило, не поражается микоплазмозом, поскольку надежно защищен плацентой. Чаще ребенок заражается во время родов, при прохождении через инфицированные родовые пути. Микоплазмы у детей вызывают воспалительные заболевания бронхо-легочной системы, глотки и носа. Требуется специальное антибактериальное лечение.
Вопросы пациентов
У меня раньше был микоплазмоз. Похоже не долечила в свое время. Теперь мало того, что возник рецидив, так еще и муж начал страдать с похожими признаками. О своем лечении я помню из прошлого опыта, а как лечится микоплазмоз у мужчин?
Добрый день! Лечение такое же, как и у женщин. Нужны антибиотики с действующими компонентами разных групп – эту принадлежность и их сочетание должен установить врач. Традиционно используется Доксициклин, Азитромицин, Тетрациклин, макроклидные препараты. Но ни в коем случае не стоит подбирать лекарство методом покупки в аптеке по рекомендации фармацевта или провизора. Конкретный препарат и его эффективность назначаются с учетом результатов лабораторной диагностики. Обязательно пройдите полное обследование и получите компетентную консультацию врача. Сделать это можно в Медицинском женском центре.
Помогите избавиться от микоплазмоза! Пожалуйста, скажите, как я могу вылечиться от инфекции, какие таблетки нужно принимать? Или может вы посоветуете другие методы лечения?
Добрый день, Гузель! Вам необходим прием антибиотиков, одного из тетрациклиновой группы, либо Сумамед, Доксициклин, Миноциклин, Метациклин. Кроме того, полезным будет прем препаратов фтрохинилового ряда – Ципрофлоксацина, Офлоксацина, или медикаментов на основе макролидных компонентов – Макролен, Эритромицин, Рокситромицин, Клацид, Вильпрафен. Но не стоит принимать сразу несколько из этих лекарственных форм – они могут оказаться несовместимы. Надежнее всего обратиться к врачу в Медицинском женском центре, где будет индивидуально подобран курс лечения с использованием наиболее эффективных для вашей физиологии препаратов от микоплазмоза.
Микоплазма при беременности
Микоплазма при беременности — распространенное инфекционное заболевание среди беременных женщин.
Возбудителем являются Mycoplasma genitalium/ hominis.
Согласно статистическим данным, практически 70% пациенток в период беременности страдают от микоплазмоза.
Примерно у 25% женщин микоплазма была причиной невынашивания беременности, а у 50% — повлияла на развитие внутриутробных патологий у плода.
Хотя сегодня до конца не изучена патогенность микроорганизма, риск развития осложнений во время беременности остается высоким.
Причины микоплазмоза
Микоплазмы — это род бактерий с дефицитом клеток.
Они принадлежат вместе с уреаплазмой к семейству Mycoplasmataceae.
Бактерии семейства Mycoplasmataceae имеют размер 200-300 нанометров.
Являются грамотрицательными из-за недостающей клеточной стенки.
Mycoplasmataceae паразитируют либо внутриклеточно, либо внеклеточно.
Тем самым вызывают ряд воспалительных процессов, некоторые из которых могут иметь серьезные последствия.
Микоплазмы и уреаплазмы считаются патогенами из-за их паразитического образа жизни и связанных с ним заболеваний.
У женщин уреаплазма urealyticum может оседать незамеченной в нормальной урогенитальной флоре.
Mycoplasma не является типичным патогенным микроорганизмом.
Может быть частью нормальной микрофлоры, не провоцируя воспалительные процессы.
При определенных обстоятельствах микоплазма хоминис может оказывать патогенное действие, сопровождаясь обширной клинической картиной.
Это касается, прежде всего, людей, страдающих от местного или общего ослабления иммунной системы, к примеру, после терапии антибиотиками.
Микоплазма хоминис во время беременности часто сопровождается симптомами воспаления мочеиспускательного канала.
Также может стать причиной воспаления почечной лоханки, слизистой матки или влагалища.
Микоплазмы могут передаваться через половые контакты.
По этой причине микоплазменные инфекции относятся к заболеваниям, передающимся половым путем.
Однако спорным является вопрос о том, отвечают ли бактерии за бесплодие и выкидыши.
В ходе различных исследований было выявлено, что количество микоплазм на слизистой оболочке половых органов зависит от того, насколько сексуально активен человек.
И сколько у него сексуальных партнеров было.
Таким образом, большие количества микоплазмы обнаруживаются у лиц, которые часто меняли половых партнеров.
Клинические проявления микоплазмы в период беременности
Симптомы, вызванные Mycoplasma hominis, часто неспецифичны и незначительны, а практически у 40% беременных пациенток отсутствуют.
Только при определенных факторах (снижение иммунитета, длительное пребывание в стрессовых ситуациях), возбудитель микоплазмоза активизируется.
Провоцируя при этом различные воспалительные процессы в мочеполовой системе.
Зачастую микоплазма у женщин при беременности проявляется типичными признаками уретрита.
Симптоматика воспаления варьируется от пациента к пациенту, может проявляться умеренными или выраженными признаками.
Женщины испытывают боль и покалывание при мочеиспускании, наблюдают появление патологических выделений из влагалища.
Симптомы возникают через 3-5 дней после активации микоплазмы.
Также микоплазма при беременности может вызвать другие симптомы, связанные с инфекциями мочевых путей:
Другая, часто встречающаяся патология при беременности, спровоцированная микоплазмой — цистит (воспалительная реакция слизистой мочевого пузыря).
Клиническая картина имеет схожесть с уретритом, поэтому нередко оба заболевания путают.
Инфекция мочевого пузыря характеризуется типичными симптомами — частое мочеиспускание и жжение при деуринации.
Распространенными жалобами являются боль при заполнении мочевого пузыря уриной, которая временно снижается после мочеиспускания.
Беременные женщины отмечают постоянное желание мочиться, жалуются на болезненность в мочеиспускательном канале или в нижней части живота.
Следующая патология, нередко проявляющаяся на фоне микоплазмоза, доставляет массу неприятностей беременной женщине.
Это вагинит (воспаление слизистой оболочки влагалища).
Вагинит сопровождается чувством болезненности, дискомфортом во время мочеиспускания, появлением кровянистых выделений после полового акта.
Бактериальный вагиноз сопровождается изменением влагалищных выделений.
Они становятся более интенсивными, с неприятным кислым запахом.
Часто выделения желтовато-зеленые, гнойного характера (если вагинит представляет собой смешанную инфекцию, вызванную различными бактериями).
При запущенных формах воспаления слизистой влагалища повышаются риски:
Кроме того, вагинит, вызванный микоплазмами, увеличивает риски преждевременных родов.
Диагностика микоплазмоза при беременности
На сегодня существует три наиболее информативные методики диагностики микоплазмы — ПЦР, ИФА, посев.
В качестве биологического материала могут выступать мазки, взятые из влагалища (цервикального канала), моча и кровь.
Бактериологический посев
Суть исследования заключается в помещении биологического материала на питательную среду.
Микроорганизмы начинают активно размножаться, создавая колонии, которые впоследствии можно изучать под микроскопом.
Для посева берется мазок из мочеиспускательного канала, шейки матки и влагалища.
Данная диагностика не проводит исследование мочи.
Полимеразная реакция (ПЦР)
Самый современный и информативный метод диагностики патогенных микроорганизмов.
Метод ПЦР основан на обнаружении патогена путем многократного реплицирования его фрагмента ДНК.
Сегодня ПЦР обычно проводят в термоциклере в несколько этапов: нагревание, отжиг, связывание полимеразы и синтез ДНК, повторная денатурация.
Полимеразная реакция способна обнаружить микоплазму на самых ранних стадиях, до появления первых клинических признаков.
Результаты анализа будут содержать два варианта: «отрицательно» (инфекция отсутствует), «положительно» (микоплазма присутствует).
Точность ПЦР анализа достигает 100%.
ИФА-диагностика
ИФА — иммуноферментный анализ.
Направлен на обнаружение не микроорганизма, а антител к нему, которые вырабатывает иммунная система при попадании патогена в организм.
ИФА обладает высокой чувствительностью и может выявить антитела к патогену почти с 98% точностью.
Недостатком анализа является возможность получения ложноположительного или ложноотрицательного результата.
Кроме того, ИФА не может установить наличие острого инфекционного процесса, протекающего в данный момент.
Выявление антител говорит о хронической форме микоплазмоза или указывает на инфекцию, которая протекала ранее, бессимптомно.
Также наличие отрицательного результата ИФА не будет говорить об отсутствии инфекционного процесса, поскольку заражение могло произойти недавно.
Иммуноферментный анализ отлично подходит в качестве мониторинга терапии, при снижении антител лечение считается эффективным.
Как подготовиться к анализам на микоплазму
Моча
Чтобы свести к минимуму риск того, что образец мочи окажется непригодным для исследования и покажет ложные результаты, необходимо придерживаться следующих правил:
В ходе исследования образца мочи определяется присутствие или отсутствие роста бактерий.
Дополнительно дается оценка чувствительности микоплазмы к противобактериальным препаратам.
При наличии титра 4 кое (посев мочи) отмечается бессимптомное носительство.
Лечение осуществляется только по показаниям врача.
Кровь
Процедура подготовки для забора крови стандартная.
Забор биологического материала проводиться в утреннее время, на голодный желудок.
Беременной женщине разрешается выпить стакан воды без газа.
Перед сдачей анализа запрещаются любые физические нагрузки.
Также не рекомендуется проводить забор крови после других диагностических мероприятий, в частности после КТ и рентгеновского исследования.
Мазок (шейка матки, влагалище)
Для получения максимально информативного результата диагностики, перед сдачей анализа рекомендуется следующее:
Последствия микоплазмоза
Даже при отсутствии симптомов микоплазмоза во время беременности, заболевание рекомендуется лечить, во избежание любого потенциального риска для матери или ребенка.
Лечение микоплазмы при беременности не должно проводиться самостоятельно.
Беременные женщины не должны прибегать к приему антибиотиков без консультации лечащего врача.
Микоплазма при беременности может спровоцировать негативные последствия в виде чрезмерного скопления околоплодных вод и повышенного тонуса матки.
На ранних сроках микоплазмоз грозит самопроизвольным прерыванием беременности, в третьем триместре — преждевременными родами.
Чем опасна микоплазма при беременности для плода?
Для плода микоплазмы представляют опасность при прохождении его по родовым путям.
При этом происходит инфицирование не урогенитального тракта, а бронхолегочной системы.
Для ребенка микоплазма при беременности может вызвать следующие последствия:
Микоплазмоз не всегда проявляется сразу после рождения.
Также, не факт, что заболевание будет протекать с выраженной клиникой в будущем.
Ключевым моментом будет являться состояние иммунной системы.
Для матери микоплазмоз несет опасность в послеродовой период.
Зачастую, у пациенток отмечается развитие эндометрита, воспаления придатков (сальпингоофорит), поражение почечных чашечек.
При ранее имеющемся вагините заболевание часто переходит в хроническую форму.
Последующая беременность после микоплазмы может сопровождаться различными осложнениями.
Особую опасность несет воспаление придатков (аднексит).
Воспаление может стать хроническим, распространиться на окружающие ткани, что ведет к тазовому перитониту и / или трубно-яичниковому абсцессу.
Кроме того, повреждение может повлиять на беременность, спровоцировать развитие бесплодия.
Целесообразность лечения определяется исключительно врачом.
Микоплазмоз требует назначения сильнодействующих, специфических антибиотиков.
При отсутствии выраженной клинической картины стараются не прибегать к назначению пероральных препаратов.
Если было выявлено, что микоплазмоз при беременности спровоцирует негативные последствия для ребенка, назначается курс антибиотиков макролидного ряда.
Микоплазмоз при беременности: часто задаваемые вопросы
Может ли заразиться ребенок микоплазмозом?
Да, ребенок может быть инфицирован в момент прохождения его по родовому пути.
Сроки, на которых возможно лечение?
Поскольку микоплазмоз лечиться только противобактериальными препаратами, прибегают к их назначению не ранее второго триместра.
Схема лечения и препараты подбираются строго в индивидуальном порядке.
После лечения понадобиться сдать контрольные анализы.
Какие анализы сдать при подозрении на микоплазму?
Выявить инфекционный патоген можно с помощью бактериального посева и ПЦР.
При подозрении на микоплазму во время беременности обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.