Чем опасна анемия для женщин после 45 лет
Лечение анемии
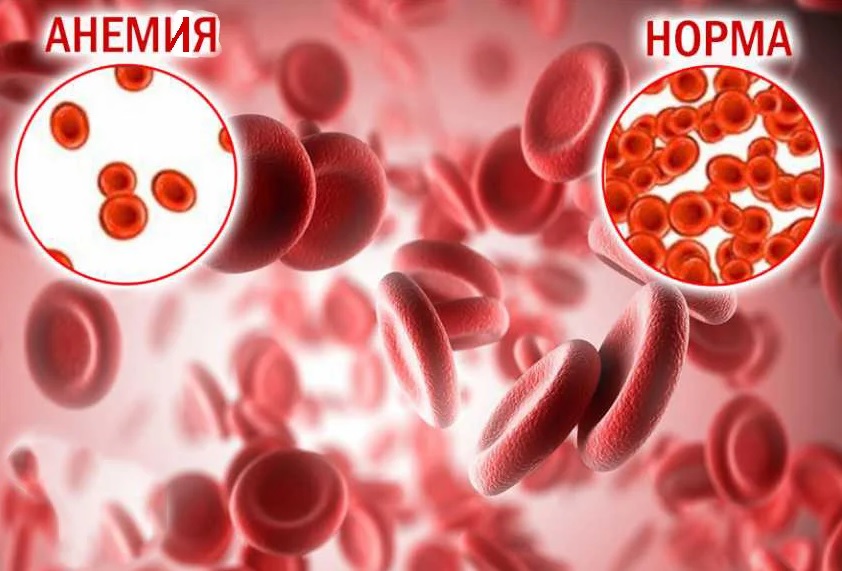
Анемия — это целая категория синдромов, для которых характерно снижение концентрации гемоглобина и количества эритроцитов. Диагностируется такое состояние только по результатам лабораторных исследований, определить заболевание «на глаз» невозможно. Симптомы анемии у взрослых могут существенно различаться. Поэтому направленность лечения зависит от общего состояния здоровья, причин, вызвавших недуг, возраста и пола, сопутствующих патологий.
Анемия — что это и насколько опасна
Это заболевание также носит название малокровия. Это клинико-гематологический синдром, который может возникать как следствие той или иной патологии. Белок гемоглобин синтезируется в костном мозге с участием железа и является составляющей частью эритроцитов – красных кровяных телец. Он доставляет кислород к тканям, а также помогает утилизировать углекислый газ, доставляя его к легким.
Такая важная функция легко объясняет опасные последствия анемии. Во-первых, даже в условиях нехватки железа в рационе организм будет всеми силами бороться с анемией: сначала железа не будет хватать в тканях и органах, и лишь в последнюю очередь в крови. А это значит, что анемия нередко сопровождает серьезные заболевания костного мозга, опухоли, тяжелые гематологические недуги. Обратить внимание на анемию важно как можно раньше именно по этой причине.
Во-вторых, снижение уровня гемоглобина может повлечь за собой следующие последствия:
ослабление защитных сил и повышение восприимчивости к агрессивным факторам среды;
снижение физической выносливости и переносимости интеллектуальных нагрузок;
высокие риски развития заболеваний сердца;
высокие риски развития гнойно-септических процессов.
Особого внимания заслуживают беременные женщины. Анемия в период вынашивания ребенка может повлечь высокую вероятность самопроизвольного прерывания беременности, гипотрофию плода и задержку внутриутробного развития, появление гипоксии, дискоординацию родовой деятельности. Физиологическая кровопотеря в родах или при выполнении кесарева сечения не вызовет осложнений у здоровой женщины, но у будущей мамы с анемией может также стать причиной тяжелых последствий.
Симптомы анемии
Симптомы анемии и особенности лечения могут различаться у пациентов разных возрастных групп, пола, общего состояния здоровья. Наиболее характерными признаками являются следующие:
бледность кожи (от белого до желтоватого оттенка) и слизистых оболочек;
выпадение волос (не очаговое облысение, а равномерная потеря волос);
ломкость ногтей, изменение структуры ногтевой пластины, внезапно появившиеся белые пятна на ногтях;
изменение вкусовых ощущений, чувство жжения на языке;
трещины в уголках рта;
снижение физической активности, устойчивости к физическим нагрузкам;
быстрые изменения настроения, раздражительность;
головокружение, периодические головные боли, реже обмороки;
шум в ушах, потемнение или «мушки» в глазах;
необычные гастрономические предпочтения, к примеру, желание попробовать на вкус лакокрасочные материалы, землю, мел и пр.;
боли за грудиной, как правило, в области сердца.
В каждом конкретном случае могут наблюдаться далеко не все перечисленные симптомы. Иногда анемия обнаруживается случайно, во время диагностики общего состояния здоровья, когда пациент пришел к врачу по другому поводу. Так, частые респираторные заболевания являются распространенным последствием анемии, и обращение к врачу позволяет выявить истинные причины постоянных недомоганий.
Отличия анемии у взрослых и детей
Согласно данным ВОЗ анемией больны около 2 млрд человек в мире. Большую часть составляют дети разного возраста. Едва ли не половина из них дошкольники, чуть больше четверти — маленькие пациенты школьного возраста. И у взрослых заболевание встречается достаточно часто. Этот синдром опасен и для детей, и для взрослых, причем у взрослых период лечения несколько дольше.
Анемия у детей может быть связана со специфической причиной: периодами быстрого роста. Механизмы кроветворения еще несовершенны, а скачок роста требует повышенного количества питательных веществ. С этим может быть связано временное снижение уровня гемоглобина в крови. Однако все же это не вариант нормы, а синдром, заслуживающий пристального внимания врача. Анемия может привести к снижению защитных сил, плохому набору веса, утрате аппетита, слабости, плаксивости. Своевременные методы диагностики и лечения анемии позволят скорректировать состояние и не допустить осложнений.
Самое опасное осложнение железодефицитной анемии (ЖДА) у взрослых — гипоксическая кома. При высоких кровопотерях она может стать причиной летального исхода. Поэтому важно вовремя обратиться к врачу.
Почему возникает анемия
Анемия может быть спровоцирована множеством факторов. Часто наблюдается сочетание причин, которые быстро приводят к нарушениям крови. Самыми распространенные факторы развития анемии:
особенности диеты. Это наиболее коварная причина. Нехватка продуктов питания, богатых железом, витаминами группы В, может не восприниматься человеком всерьез. Это наблюдается при скудном рационе у женщин, стремящихся сбросить лишние килограммы, необходимости соблюдать определенный стол при заболеваниях ЖКТ и пр.;
нарушения функции пищеварительной системы. Даже полноценный рацион не гарантирует отсутствие анемии, если железо не может усваиваться в полном объеме в связи с заболеваниями ЖКТ. Усвоение железа происходит в желудке и верхнем отделе тонкой кишки. Болезни этих органов могут привести к нарушению процесса и развитию ЖДА;
заболевания, приводящие к нарушению продукции эритроцитов в костном мозге. К таким болезням относят патологии почек и эндокринной системы, белковое истощение, хронические инфекции, раковые опухоли;
гемолиз. Это состояние, при котором эритроциты разрушаются раньше положенного срока. В норме физиологический гемолиз наступает не ранее, чем через 120 суток – столько «живет» эритроцит. При патологических состояниях срок жизни эритроцитов уменьшается, на фоне чего появляется анемия. Это может быть обусловлено длительной лекарственной терапией, инфекционными заболеваниями, ревматизмом, системными недугами (склеродермия и пр.), болезнями почек и др.;
хронические кровопотери. Потери крови являются частой причиной анемии. К ним относят обильные менструации у женщин или короткий (21 день и менее) менструальный цикл, частые носовые кровотечения или кровоточивость десен, желудочно-кишечные кровотечения, незаживающие раны у лиц, больных сахарным диабетом, перенесенные операции, роды и пр.
Анемия — это всегда результат развития основного нарушения, поэтому важно получить точную информацию о причинах. Не рекомендуется заниматься самодиагностикой и самолечением. Прием препаратов железа может скорректировать состояние, но не избавит от основного недуга, поэтому будет неэффективным в полной мере и высока вероятность рецидива.
Подход к лечению анемии зависит от того, чем вызвано заболевание. Так, к вторичным причинам развития синдрома относят:
отказ от белковой пищи, голодание в связи с жизненными обстоятельствами или убеждениями. Если человек вынужден или предпочитает отказаться от пищи животного происхождения и не находит им замены по содержанию железа, развивается дефицит и связанная с этим анемия;
беременность. Гормональные изменения, повышенная потребность в витаминах и микроэлементах могут стать причиной дефицита в том числе железа, анемия у беременных женщин развивается достаточно часто. Важно регулярно посещать акушера-гинеколога и вовремя сдавать анализы, чтобы не пропустить возможные нарушения;
донорство крови. Несмотря на то что сдача крови осуществляется с учетом безопасной кровопотери, риски развития анемии возрастают. Необходимо проконсультироваться с врачом, если вы выступаете в качестве донора;
профессиональный спорт или повышенные физические нагрузки. Это связано с тем, что мышцы требуют повышенного количества железа. Особенностью этой причины является то, что анемия протекает в стертой форме, ведь обычно спортсмен ведет активный и здоровый образ жизни. Важно обращать внимание на утомляемость, непереносимость привычных ранее нагрузок, одышку.
Классификация анемий
Анемии классифицируют по цветовому показателю, который показывает уровень насыщения эритроцита гемоглобином. Выделяют следующие виды синдрома:
гипохромная (железодефицитная, талассемии, анемия, связанная с нехваткой витамина В6 и др.);
нормохромная (гемолитическая, постгеморрагическая, т.е. возникшая в результате кровопотери/операции, апластическая и пр.);
гиперхромная (витамин В12-дефицитная, фолиеводефицитная и пр.).
Мы видим, что анемия не всегда синоним нехватки железа. Дефицит витаминов группы В также может стать причиной развития синдрома, и достаточно часто он связан с особенностями диеты или всасывания полезных веществ в кишечнике. И в связи с этим самостоятельная диагностика невозможна: определить вид анемии, выявить причины и правильно скорректировать состояние может только врач.
Лечение зависит и от степени тяжести анемии. Она определяется выраженностью снижения уровня гемоглобина. Выделяют три степени тяжести:
легкая. Уровень гемоглобина от 90 г/л;
средняя. Уровень гемоглобина 70–90 г/л;
тяжелая. Уровень гемоглобина менее 70 г/л.
Особенности и методы диагностики
Диагностика анемии включает в себя не только определение факта снижения уровня гемоглобина. Врач должен разобраться в причинах, оценить общее состояние здоровья, исключить тяжелые патологии, протекающие в скрытой форме, если они не были обнаружены ранее. Для этого могут быть задействованы лабораторные исследования: обязателен развернутый клинический анализ крови. Он поможет оценить размеры, структурные и иные особенности клеток крови.
Оценивается содержание гемоглобина, эритроцитов, тромбоцитов, лейкоцитов, несколько расчетных эритроцитарных индексов. Эти показатели позволяют получить данные о величине, насыщенности гемоглобином, однородности эритроцитов. Определение ретикулоцитов (молодых эритроцитов) помогает понять характер анемии, а также оценить реактивность кроветворной системы на патологическое состояние. Это также имеет значение для контроля лечения – врач может оценить реакции на проводимый курс терапии.
Определение эритроцитарных параметров включает в себя оценку следующих показателей:
средний объем эритроцита;
ширина распределения эритроцитов по объему;
Оцениваются также средний объем и диаметр красных кровяных телец. Увеличение этих параметров может говорить о дефиците витамина В12. Снижение свидетельствует о нехватке железа.
Ретикулоцитоз или количественные показатели незрелых эритроцитов может свидетельствовать о тех или иных особенностях активности костного мозга. При апластических анемиях, связанных с угнетением костного мозга, показатель может падать до нуля. Ретикулоцитоз повышается при кровопотерях, гемолитических анемиях.
Врач обратит внимание и на те показатели крови, которые напрямую не связаны с эритроцитами. Например, повышение уровня тромбоцитов может быть следствием ЖДА на фоне хронических кровопотерь. Если снижены лейкоциты и тромбоциты, речь может идти об апластической анемии. Обнаружение бластных клеток требует особого внимания, есть высокая вероятность острого лейкоза.
Несмотря на то что лабораторная диагностика имеет решающее значение, важно прибегнуть и к другим методам исследований. В обязательном порядке проводится осмотр — врач оценивает цвет кожных покровов и слизистых. Пальпация помогает заподозрить возможные нарушения внутренних органов и опухоли. Тщательный опрос позволяет выявить особенности образа жизни, вероятные причины, длительность протекания симптомов.
При симптомах анемии важно обратиться к врачу-терапевту или гематологу. Он направит на необходимые анализы и выскажет предположения относительно причин. Для их уточнения иногда необходимо прибегнуть к дополнительным инструментам диагностики:
КТ или МРТ по показаниям;
Всего перечня диагностических методов не потребуется: специалист выяснит возможные причины и направит на те или иные исследования по показаниям. При необходимости он может направить к другому врачу. Так, если причиной анемии выступают обильные и продолжительные менструации или короткий цикл, потребуется осмотр гинеколога. Обнаружение проблем с деснами (кровоточивость) и симптомов пародонтоза потребует визита к пародонтологу. Частые носовые кровотечения являются поводом для консультации отоларинголога, оценки параметров артериального давления и пр.
Лечение анемии
Клинические рекомендации при лечении анемии зависят от множества факторов: пола, возраста и состояния пациента, вида и степени тяжести синдрома. Есть несколько общих принципов, которые применяются в медицинской практике. К ним относят следующие:
обязательная коррекция рациона при В12-дефицитных, железодефицитных анемиях. Это дополняет основной курс лечения — прием препаратов, которые восполнят нехватку веществ;
своевременная коррекция дефицита витаминов и микроэлементов у беременных женщин;
обязательная консультация узкого специалиста при выявлении специфических причин: хронических кровотечений, особенностей функционирования репродуктивной системы у женщин и пр.;
осмотр узким специалистом в случаях, когда анемия спровоцировала осложнения на органы и системы. Например, консультация кардиолога при стенокардии, пониженном артериальном давлении и т.д.
Комплексный подход позволяет справиться с причиной синдрома, а не замаскировать симптом, а также устранить или скорректировать последствия недуга.
Основные задачи лечения анемии:
устранение причины. Выявление и ликвидация источника хронических кровопотерь, нормализация усвоения железа в кишечнике, уменьшение объема кровопотери при менструации и т.д.;
восполнение нехватки важных веществ;
профилактика развития дистрофических изменений внутренних органов, восстановление их нормальной функции.
Важно помнить, что устранить анемию только лишь диетой невозможно. Это объясняется тем, что всасывание железа из пищи составляет не больше 2,5 мг/сутки. Из лекарственных препаратов оно всасывается в 20 раз больше. Однако соблюдать диету очень важно в качестве дополнения к курсу медикаментозной терапии. Пациентам рекомендованы продукты, содержащие большое количество усвояемого белка и железа.
В мясе содержится гемовое железо, которое усваивается на 30%. Также печень, яйца и рыба содержат железо, усваиваемое на 10–15%. Микроэлемент есть и в продуктах растительного происхождения, всасывание Fe из бобовых, шпината, сои, укропа, хлеба — до 3–5%. Целесообразно включать в рацион яблоки, гранаты и гранатовый сок, свеклу, гречку. Но с точки зрения их общей пользы, всасывание ионов железа из них ограничено, что демонстрируют многочисленные исследования. Именно поэтому важно усвоить, что употребление яблок никак не поможет вылечить анемию, это не более, чем миф.
Люди, употребляющие мясо, получают больше железа, чем те, кто придерживается вегетарианства. Строгое вегетарианство может стать причиной анемии, поскольку в овощах и злаках содержатся вещества, препятствующие всасыванию железа. При соблюдении нормального сбалансированного рациона они не влекут за собой тяжелых последствий.
Важно понимать, что сбалансированная диета помогает покрыть суточную потребность, но не устранит дефицит железа. Основу коррекции составляет лекарственная терапия.
Гемотрансфузии (переливание) выполняются по жизненным показаниям. Обычно они проводятся при падении гемоглобина ниже 50−40 г/л.
Если ситуация не столь тяжела, врач назначает медикаментозное лечение. ЖДА корректируется пероральными препаратами, курс лечения у взрослых довольно длительный. В обязательном порядке проводится промежуточный контроль — выполняются развернутые анализы крови. Принципы лечения в этом случае таковы:
назначение препаратов железа с достаточной для человека дозой двухвалентного или трехвалентного железа;
дополнение курса лечения веществами, усиливающими всасывание. Используется янтарная, аскорбиновая кислота;
отказ от антацидов, оксалатов и других препаратов, уменьшающих всасывание железа по возможности или рекомендации по их приему в разное время;
терапия не менее 6–8 недель до нормализации и еще в течение минимум 4 недель после улучшения.
Остановимся подробнее на рекомендации об отказе от лекарств и продуктов, мешающих усвоению железа. Этому могут препятствовать фосфорная кислота, кальций, танин, фитин, соли. Поэтому не стоит употреблять чай, кофе, кока-колу одновременно с приемом железа.
Женщины, страдающим длительными и обильными менструациями, не связанными с заболеваниями эндокринной и репродуктивной систем, важно поддерживать ежемесячные короткие курсы лечения: принимать 3−5 дней средние терапевтические дозы Fe.
Клинические рекомендации при лечении анемии диктуют регулярный контроль. Критерием эффективности терапии выступает прирост ретикулоцитов минимум в три раза на 7−10 сутки после начала лечения.
Все препараты железа классифицируются на две группы: ионные (солевые или полисахаридные соединения двухвалентного железа) и неионные, состоящие из комплекса трехвалентного железа.
Сульфат железа включен в моно- и поликомпонентные средства и хорошо усваивается, а также имеет сравнительно меньший перечень побочных действий. Хлоридные соединения всасываются хуже, а также могут вызывать нежелательные последствия: металлический привкус во рту, диспепсию, потемнение эмали зубов и пр. Современные стандарты лечения призывают использовать препараты двухвалентного или трехвалентного железа.
Иногда препараты железа показано вводить парентерально. Это актуально для случаев, когда имеет место нарушение всасывания в кишечнике и другие особенности. Основными показаниями к капельному вливанию выступают следующие:
нарушение кишечного всасывания — мальабсорбция, перенесенная операция и пр.;
непереносимость препаратов для перорального приема;
необходимость быстрого насыщения. Например, при экстренном хирургическом вмешательстве;
лечение эритропоэтином: при нем резко возрастает потребность в железе, поскольку оно активно потребляется эритроцитами.
Важно: парентеральное введение предусматривает не более 100 мг/сутки. В противном случае есть вероятность осложнений.
Схемы лечения анемий, связанных с дефицитом витаминов, включают в себя дополнительный прием витамина В12, фолиевой кислоты и некоторых микроэлементов.
Лечение анемий, связанных с заболеваниями органов кроветворения, опухолей костного мозга разрабатывается индивидуально и предусматривает особое внимание причине.
Особенности профилактики
Профилактика анемии должна осуществляться при скрытых признаках дефицита железа или наличии факторов риска развития синдрома. Так, при наличии оснований для скорого развития анемии важно исследовать уровень гемоглобина и сывороточного железа ежегодно. В группе риска находятся следующие пациенты:
доноры крови, особенно женского пола;
беременные женщины, особенно с частыми беременностями;
женщины с длительными (более 5 дней), обильными менструальными кровотечениями, коротким циклом (21–25 дней);
дети от многоплодной беременности, недоношенные младенцы;
дети в периоды скачков роста;
люди с ограничениями в питании;
люди, страдающие хроническими кровотечениями. Например, при геморроидальных узлах и т. д.;
пациенты, принимающие нестероидные противовоспалительные препараты;
профессиональные спортсмены и люди, занимающиеся активным физическим трудом.
Преимущества лечения анемии в клинике «Семейный доктор»
Опытные врачи клиники «Семейный доктор» специализируются на диагностике и лечении анемии. Вы можете обратиться к терапевту, врачу-гематологу, получить развернутые консультации других узких специалистов.
Предлагаем полный спектр лабораторных исследований, дополнительные методы диагностики при необходимости. Наши врачи руководствуются современными принципами и подходами к лечению анемии любого типа и степени тяжести.
Современные подходы к лечению железодефицитной анемии у больных с гинекологической патологией

Рассмотрены подходы к лечению железодефицитной анемии у женщин. Во многих случаях внутривенный путь введения железа является гораздо более эффективным, в отличие от перорального приема, так как обеспечивает возможность быстрого насыщения организма дефицит
Approaches to treatment of iron-deficiency anemia in women were considered. In many cases, the method of intravenous iron administration is much more effective than oral intake, as it provides for fast saturation of the organism with lacking iron. Most of all, it is important in treatment of anemia against the background of chronic diseases.
Анемия — патологическое состояние, характеризующееся уменьшением концентрации гемоглобина и нередко сопровождающееся снижением числа эритроцитов в единице объема крови [1]. Согласно данным Минздрава РФ за последние 10 лет частота анемий увеличилась в 6,3 раза, причем наиболее распространенной является железодефицитная анемия (ЖДА) (около 90% всех анемий). ЖДА — это гипохромная микроцитарная анемия, возникающая вследствие снижения содержания железа в организме и представляющая собой самостоятельную нозологическую форму [2].
В клинической практике наиболее распространена следующая классификация анемий:
1) анемия, обусловленная острой кровопотерей (постгеморрагические);
2) анемия вследствие нарушения продукции эритроцитов (апластические, железодефицитные, мегалобластные, сидеробластные и др.);
3) анемия вследствие повышенного разрушения эритроцитов (гемолитические).
В зависимости от выраженности снижения уровня гемоглобина выделяют три степени тяжести анемии:
Распространенность у женщин детородного возраста железодефицитных состояний (ЖДС) в некоторых регионах Российской Федерации достигает 30–60%, а согласно данным Всемирной организации здравоохранения в мире общее число лиц с дефицитом железа составляет около 600 млн человек [3]. ЖДС выступают причиной увеличения восприимчивости к острым респираторным вирусным инфекциям и снижения работоспособности.
В гинекологии различают три стадии ЖДС в организме:
Высокая распространенность анемий среди женщин связана с тем, что женский организм испытывает всегда недостаток железа из-за регулярных кровопотерь. Человеческий организм устроен так, что может восстановить из пищи лишь 2 мг этого минерала в сутки, при условии полноценного питания (употребления в пищу достаточного количества овощей и мяса) [2]. Таким образом, менструальные кровопотери, несмотря на свою «объективность», могут послужить причиной развития дефицита железа в организме женщины. Во время менструаций нормальная кровопотеря составляет 30–50 мл, организм при этом теряет от 15 мг железа [4, 5]. А в случае если менструации обильные и длятся свыше 7 дней, то потери железа составляют более 50 мг. Как следствие, в таких случаях потребность в железе возрастает во много раз [6].
Дефицит железа наблюдается чаще у женщин в возрасте 30–40 лет. Как правило, это происходит в процессе беременности и кормления грудью (как плод, так и грудной ребенок непосредственно получают железо от матери). Также нельзя забывать о потере крови в течение родов. Женщины могут не подозревать о наличии у себя подобной проблемы, хотя регулярно сдают анализ крови во время беременности. Недостаток железа в организме диагностируется, к сожалению, лишь на третьей стадии. Большинство женщин достаточно быстро утомляются и чувствуют разбитыми себя уже при незначительном снижении уровня ферритина. В организме при недостатке железа возникает головокружение и головные боли.
Для того чтобы пополнить запасы железа и при нормальном эритропоэзе восстановить кровопотерю, достаточно содержащегося в пище железа. При заместительной гормональной терапии стимулирующими эритропоэз препаратами адекватное поступление в организм железа оптимизирует назначенное лечение. Следует отметить, что во многих случаях внутривенный путь введения железа более эффективен, чем пероральный, так как обеспечивает возможность быстрого насыщения организма необходимым ему железом [7]. Это особенно важно при лечении анемии, протекающей на фоне хронических заболеваний. Внутривенный путь введения железа помогает преодолеть блокировку всасывания железа из желудочно-кишечного тракта (ЖКТ) и создать его запас в организме.
ЖДА в настоящее время является социальным заболеванием с достаточно широкой распространенностью. У беременных женщин представляет собой состояние, обусловленное сокращением содержания железа в костном мозге и сыворотке крови в связи с его большими затратами на формирование фетоплацентарного комплекса, а также перераспределением в пользу плода. Естественным следствием дефицита железа выступает нарушение образования гемоглобина с развитием как гипохромной анемии, так и трофических расстройств тканей.
ЖДА остается серьезной патологией в современной гинекологии, так как частота данного заболевания не снижается. У беременных частота анемии варьирует в пределах 15–80%, а у 98% женщин анемия во время беременности носит выраженный железодефицитный характер [2, 8].
Сбалансировать в женском организме содержание железа способны только железосодержащие препараты.
Нехватка ферментов, содержащих в своем составе железо, может в организме беременной женщины вызвать разнообразные трофические изменения. Наряду с этими изменениями наблюдается появление трещин в уголках рта, желтизна ладоней, ногти становятся хрупкими, выпадают волосы и др. Это заболевание иногда проявляется «экзотическими» гастрономическими пристрастиями. В тяжелой форме развития дефицита железа может наблюдаться понижение или повышение артериального давления, отечность, сердцебиение, а также сердечная недостаточность. Повышается объем циркулирующей крови, возрастает потребность в кислороде, и, как следствие, дефицит железа осложняет ход беременности и родов, что в свою очередь крайне негативно влияет на развитие плода.
К основным факторам риска возникновения и развития у беременных ЖДА относят наличие до беременности хронических заболеваний или анемии, хронические заболевания внутренних органов или инфекционные болезни, многоплодие, ранний токсикоз, уровень гемоглобина меньше 120 г/л в I триместре, длительность менструаций в течение нескольких лет до беременности более 5 дней [9].
Ежесуточно женщина потребляет с пищей от 10 до 20 мг железа, из которых полностью усваивается менее 2 мг, а за время менструации до 75% здоровых женщин теряют от 20 до 30 мг железа [10, 11]. Данное количество железа не может усвоиться даже при его большом содержании в пище. Таким образом, возникает дисбаланс, приводящий к развитию анемии.
При беременности, родах и кормлении грудью совокупная потеря железа составляет приблизительно 1 г, и для того чтобы пополнить запас железа исключительно из пищевых источников, женскому организму требуется примерно 4 года. Следовательно, если женщина рожает ребенка повторно в этот срок, у нее неизбежно развивается дефицит железа [5].
Современные клинические рекомендации включают в себя необходимость приема железосодержащих препаратов всем беременным во II и III триместрах гестации. Для взрослых небеременных женщин суточная доза (18 мг железа) в наиболее редких случаях покрывается исключительно за счет питания [4, 9]. Именно поэтому к началу беременности практически у половины всех женщин резервы железа минимальны.
Согласно современным данным, в конце гестационного процесса дефицит железа развивается без исключения у всех беременных как в скрытой, так и в явной форме. Главным образом это связано с тем, что беременность всегда сопровождается дополнительными потерями железа: 320–500 мг железа расходуется на возросший клеточный метаболизм и прирост гемоглобина, 50 мг железа — на увеличение размеров матки, 100 мг железа — на построение плаценты, 400–500 мг железа — на потребности плода [6].
В итоге плод с учетом запасного фонда обеспечивается в достаточном количестве железом, но у беременных при этом часто развиваются ЖДС различной степени тяжести. Для оценки соответствия запаса железа норме определяется уровень ферритина сыворотки крови, который при своих значениях менее 30 мкг/л считается сниженным.
Сниженная дородовая концентрация гемоглобина (особенно дефицит железа) выступает фактором риска послеродовых кровотечений, коррелируя с тяжестью состояния женщины на ее фоне. Применяя в дородовый период препараты внутривенного железа для коррекции ЖДА, врачи стремятся минимизировать как риск развития кровотечений, так и потребность переливания препаратов крови в перинатальный период. В постнатальный период (от 0 до 6 месяцев) дефицит железа отмечается у 13% матерей, а у 10% женщин диагностируют анемию. Пероральные формы препаратов железа при этом достаточно медленно действуют и часто не дают необходимого эффекта [2, 11].
Внутривенное железо, бесспорно, выступает безопасной альтернативой, снижая как необходимость переливаний крови, так и их объем. Лечение с помощью внутривенных препаратов железа позволяет достичь существенного увеличения запасов железа и значительно повысить концентрацию гемоглобина в крови.
За исключением тяжелых случаев, ЖДА лечится во время беременности амбулаторно. Врачи для ее лечения назначают прием лекарственных средств с содержанием данного элемента. Как правило, их употребляют длительное время (от 15 недель до 6 месяцев). Уровень гемоглобина в крови поднимается плавно, не ранее третьей недели от начала лечения. Показатель приходит в норму примерно через 2 месяца от начала терапии [9, 11]. Одновременно улучшается состояние здоровья и самочувствие женщины. Однако важно не прерывать курс лечения, так как при увеличении срока беременности плод также растет и его потребности в железе, соответственно, тоже повышаются.
Не стоит забывать и о предстоящих женщине родах, которые, в свою очередь, влекут значительную растрату сил и кровопотерю. Далее наступает период грудного кормления ребенка, вызывающий также нехватку железа. Поэтому специалисты рекомендуют в послеродовой период продолжать поддерживающее лечение с помощью препаратов железа еще 6 месяцев [11, 12]. Для того чтобы определить недостаток железа в женском организме вовремя, симптомы следует рассматривать как в комплексе, так и по отдельности.
Современные исследования показали высокую потребность в переливании компонентов крови пациенткам с тяжелыми маточными кровотечениями, что повышает стоимость госпитализации и снижает в целом качество жизни. Пероральный прием железосодержащих препаратов в целях устранения ЖДС у женщин с меноррагиями позволяет избежать трансфузий эритромассы во всех известных случаях, кроме выраженного падения уровня гемоглобина, когда пероральные формы не могут полностью компенсировать потери железа [12].
На сегодняшний день в России, к сожалению, широкое распространение получили лекарства, содержащие большое количество железа при расчете на одну таблетку. Токсические эффекты терапии, проявляющиеся при этом, считались неизбежными, и с целью их предотвращения, как правило, рекомендовался прием лекарственного средства во время еды для связки свободных ионов железа и предотвращения тем самым их отрицательного влияния на ЖКТ. Парадокс очевиден: рекомендовались значительные дозы железа, связывание железа белками пищи одновременно с этим снижало во много раз его поступление. Терапевтический эффект в результате не зависел никаким образом от высокой дозы железа в лекарстве [5, 6].
При выборе содержащего железо препарата необходимо учитывать ряд факторов. Так как ионизированное железо из ЖКТ всасывается исключительно в двухвалентной форме и огромную роль в данном процессе играет аскорбиновая кислота, то крайне важно наличие ее в препарате. В гемопоэзе большое значение принадлежит фолиевой кислоте, которая усиливает нуклеиновый обмен. Также для нормального обмена фолиевой кислоты важен цианокобаламин, выступающий ключевым фактором при формировании из нее активной формы.
Дефицит данных веществ, возникающий достаточно часто при связанных с кровопотерями анемиях, приводит к нарушениям синтеза ДНК в кроветворных клетках, в то время как включение данных компонентов в лекарственное средство повышает активную абсорбцию в кишечнике железа и его дальнейшую утилизацию, освобождает дополнительное число ферритина и трансферрина [13]. Как следствие, скорость синтеза гемоглобина увеличивается, а эффективность терапии как ЖДА, так и других ЖДС повышается.
Единственным препаратом железа для внутривенного введения в СССР был Феррум Лек. В России для внутривенного восполнения дефицита железа разрешены следующие препараты: Венофер, КосмоФер и Ликферр (из них отечественный Венофер). Во многих странах используются препараты нового поколения с усовершенствованными характеристиками — Феринжект (железа карбоксимальтозат), Ферумокситол (наночастицы оксида супермагнитного железа) и Монофер (железа (III) гидроксид олигоизомальтозат 1000) [5, 13, 14].
Датская фармацевтическая компания, являющаяся мировым экспертом в разработке железосодержащих препаратов, создала новый высокоэффективный препарат железа для внутривенного использования, с минимальными ограничениями при назначении. Организация работает над клиническими программами с целью дальнейшего подтверждения безопасности, эффективности и удобства применения Монофера как современного средства лечения ЖДА.
Препарат Монофер (железа (III) гидроксид олигоизомальтозат 1000) был создан на базе технологии матричной структуры с чередующимися фрагментами олигоизомальтозата 1000 и железа (III) гидроксида, за счет чего обеспечивается низкая токсичность препарата [14, 15]. Благодаря низкой токсичности Монофер может быть назначен в высокой дозе, создавая возможность коррекции ЖДС всего за один визит.
К основным факторам безопасности Монофера можно отнести: отсутствие тест-дозы, низкий риск анафилактических реакций, минимальный риск токсичности, обусловленный наличием в составе препарата свободного железа. Удобство применения Монофера основано на возможности высокой (до 20 мг/кг) и быстрой (до 60 мин) скорости инфузии за счет низкой токсичности препарата [15].
Матричная структура препарата включает прочно связанное и стабильное железо, способствуя медленному и контролируемому высвобождению железосодержащих белков биоактивного железа с минимальным риском токсичности из-за присутствия свободного железа (рис.) [10].
Препараты железа нового поколения имеют в своем составе меньшее содержание свободного железа, в отличие от старых препаратов железа. Монофер предоставляет для каждого пациента с ЖДА удобную дозировочную линейку в виде:
а) 11–20 мг/кг — 60 минут (необходимо добавить от 100 до 500 мл стерильного раствора NaCl 0,9%);
б) 6–10 мг/кг — 30 минут;
в) 0–5 мг/кг — 15 минут;
Если необходимость пациента в восполнении железа превышает показатель 20 мг/кг, доза Монофера должна быть обязательно разделена и назначена с временным интервалом, как минимум, в одну неделю. Инфузии препарата более 1000 мг назначаются исключительно в госпитальных условиях. Препарат должен назначаться больным с диагнозом ЖДА, подтвержденным соответствующими лабораторными данными (результаты определения концентрации гематокрита и гемоглобина, ферритина сыворотки, количества эритроцитов и их параметров — среднего содержания в эритроците гемоглобина, среднего объема эритроцита или средней концентрации в эритроците гемоглобина).
Следует отметить, что в одном шприце Монофер можно смешивать исключительно со стерильным физиологическим раствором. Другие терапевтические препараты и растворы для введения добавлять запрещено, так как существует риск не только преципитации, но и другого фармацевтического взаимодействия.
Важно избегать проникновения препарата в околовенозное пространство, поскольку его попадание за границы сосуда приводит к коричневому окрашиванию кожи и некрозу тканей. В случае развития подобных осложнений для ускорения вывода железа и предотвращения его более глубокого проникновения в близлежащие ткани рекомендуется нанести гепаринсодержащий препарат на место инъекции (мазь или гель наносят не втирая, легкими движениями) [16].
Противопоказания к применению препарата:
Препараты железа, вводимые парентерально, могут вызвать реакции повышенной чувствительности, в частности анафилактический шок, в связи с риском развития аллергических реакций у больных экземой, поливалентной аллергией, бронхиальной астмой, аллергическими реакциями на другие парентеральные препараты железа, с системной красной волчанкой, острыми и хроническими инфекционными заболеваниями, ревматоидным артритом и др. применение препарата ограничено. Также возможны эпизоды внезапного значительного снижения артериального давления при высокой скорости введения Монофера.
Таким образом, применение препарата рекомендовано в клинически оправданных случаях. Важно тщательно оценить отношение польза/риск для решения вопроса о использовании Монофера при беременности. Если для матери предполагаемая польза превышает риск для плода, то лечение можно проводить во II и III триместрах беременности. Не рекомендуется применение препарата в I триместре беременности [3, 17].
Выделение Монофера с грудным молоком на сегодняшний день не установлено. Следовательно, препарат в период лактации можно применять.
Монофер не должен одновременно назначаться с различными лекарственными формами железа для приема внутрь, так как их совместное употребление способствует сокращению всасывания железа из ЖКТ. Лечение пероральными препаратами железа начинают не ранее чем спустя 5 дней после последней инъекции. Препарат отличается хорошей переносимостью и обладает низкой токсичностью. В связи с этим риск передозировки минимален. Однако передозировка может развиваться из-за острой перегрузки железом или кумуляции железа и выражается симптоматикой гемосидероза. Контроль содержания в организме железа проводят, определяя степень концентрации ферритина.
Полученные результаты исследований показали, что профилактика анемии у женщин препаратом Монофер способствует сокращению частоты развития различных заболеваний, ассоциированных с дефицитом железа [18]. Кроме того, на фоне отсутствия ЖДА исчезает циркуляторная и гемическая гипоксия, что, в свою очередь, предупреждает развитие метаболических расстройств и приводит к уменьшению частоты осложнений, таких как фетоплацентарная недостаточность, гестоз, преждевременные роды и аномалии родовой деятельности. Отсутствие у препарата тяжелых побочных эффектов и удобный режим дозирования указывают на хорошую переносимость Монофера.
Таким образом, среди основных преимуществ Монофера в гинекологии можно выделить следующие: широкий спектр показаний для назначения, удобное дозирование и высокий профиль безопасности. Применение Монофера обеспечивает высокую эффективность как профилактики, так и лечения ЖДА.
На сегодняшний день существует большая доказательная база различных клинических исследований, подтверждающих эффективность и безопасность внутривенного введения железа при разнообразии клинических ситуаций, связанных с различными ЖДС. Анализ исследований, позволяющих сравнить результаты пероральной и внутривенной форм приема железа, свидетельствует о равной или более высокой эффективности последней формы. Также в современных исследованиях подчеркиваются такие недостатки пероральной формы введения железосодержащих препаратов, как побочные эффекты, несоблюдение предписаний врача, низкий уровень всасывания, а также и невозможность оперативного возмещения потери железа и поддержания его адекватной концентрации, характерных для пациенток с продолжающейся кровопотерей.
Внедрение в клиническую практику гидроксида изомальтозата 1000, не требующего тестовой дозы, с возможностью парентерального введения за короткое время высоких доз, несет в себе дополнительные преимущества в терапии препаратами, вводимыми внутривенно железа. Также, в отличие от пероральной формы, именно внутривенный путь введения препаратов железа позволяет преодолеть анемию, развивающуюся на фоне хронических заболеваний.
Литература
* ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
** ОСП РГНКЦ ФГБОУ ВО РНИМУ им. Н. И. Пирогова МЗ РФ, Москва
Современные подходы к лечению железодефицитной анемии у больных с гинекологической патологией/ А. З. Хашукоева, М. И. Агаева, М. З. Дугиева, Т. Н. Сухова, Л. И. Абдурахманова
Для цитирования: Лечащий врач №12/2017; Номера страниц в выпуске: 23-29
Теги: женщины, железо, внутривенные препараты



.jpg)