Чем опасен ковид беременным
Коронавирус при беременности
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Новая коронавирусная инфекция COVID-19 представляет потенциальную опасность для женщины, готовящейся стать матерью. В большинстве случаев болезнь протекает так же, как и у основной массы людей и не существует убедительных доказательств о внутриутробном инфицировании плода. Однако при отягощенном соматическом анамнезе коронавирус при беременности существенно повышает риск развития осложнений и может стать причиной экстренной госпитализации в отделение интенсивной терапии.
Рассказывает специалист «Лаборатории движения»
Дата публикации: 03 Сентября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Первые признаки коронавирусной инфекции у беременных
Вызванные беременностью угнетение иммунитета и физиологические изменения в организме обуславливают высокую восприимчивость к инфекционным возбудителям. Однако зачастую (порядка 90% случаев) заболевание протекает бессимптомно, без развития острого респираторного синдрома. В соответствии с имеющимися научными данными признаки коронавируса у беременных аналогичны симптомам, свойственным другим категориям пациентов.
Входят ли беременные в группу риска при коронавирусе?
В соответствии с методическими рекомендациями в группу риска COVID-19 входят
Кроме того, наиболее уязвимыми считаются медработники и представительницы других «общественных» профессий.
Коронавирусная инфекция и беременность
Опасен ли коронавирус для беременных? Существует предположение, что при среднетяжелой и тяжелой форме болезни повышается риск акушерских осложнений. Однако, из-за отсутствия достаточного количества информации о том, как действует коронавирус при беременности на ранних сроках, доподлинно неизвестно, так ли это в действительности. А вот ассоциированный с пандемией психологический стресс и повышенная тревожность действительно могут оказывать неблагоприятное воздействие на плод и приводить к фетальным проблемам.
Как лечить COVID-19 при беременности?
Лечение беременных пациенток должно назначаться строго индивидуально, при подтвержденном положительном результате ПЦР. Обязательным условием терапии является поддержание водно-электролитного баланса (в среднем в сутки следует выпивать 2,5-3 л жидкости) и адекватная респираторная поддержка.
Для облегчения состояния назначаются симптоматические (жаропонижающие, противодиарейные, назальные, бронхолитические) препараты. При выявлении вторичной бактериальной инфекции проводится антибактериальная терапия. Противомалярийные средства категорически противопоказаны во всех триместрах беременности. Противовирусные (эффективные против SARS-CoV-2) разрешается применять только по жизненным показаниям.
При тяжелой форме болезни проводится интенсивное лечение с оксигенотерапией (насыщением крови кислородом). Пациенткам, находящимся в реанимационных отделениях, назначается инфузионная терапия (10-15 мл/ кг в сутки). Обязательным условием является ежедневный мониторинг состояния плода. В случае необходимости на медицинском междисциплинарном консилиуме может быть принято решение о досрочном родоразрешении.
Влияние коронавируса на планирование беременности
Существуют неопровержимые доказательства, что перенесенная коронавирусная инфекция не оказывает негативного влияния на репродуктивную функцию. В связи с тем, что вирус SARS-CoV-2 еще досконально не изучен, мировые медицинские сообщества рекомендуют, по возможности, на некоторое время воздержаться от планирования естественной или «искусственной» беременности. Однако это не запрет, а рекомендация, и в настоящий момент все ограничения для деторождения сняты.
Последствия коронавируса у беременных
Беременность не является отягощающим фактором при лечении коронавирусной инфекции и сама по себе не вызывает серьезных последствий. При тяжелых формах заболевания, развивающихся на фоне уже имеющихся соматических патологий, вирус повышает вероятность преждевременных родов. Кроме того, возбудитель может вызывать необратимые изменения в легочной ткани, нарушить нормальное функционирование сердечно-сосудистой системы, почек или головного мозга будущей матери.
Профилактика
Чтобы минимизировать риск заражения, всем беременным женщинам следует строго соблюдать меры предосторожности, предназначенные для всех категорий пациентов. Очень важно регулярно мыть руки с мылом и/ или пользоваться дезсредствами, в общественных местах не касаться лица, глаз и носа, избегать массовых скоплений народа и по возможност, поддерживать связь при помощи дистанционных технологий.
Беременность и коронавирусная инфекция
Новая коронавирусная инфекция SARS-CoV-2 не исчезнет в популяции и пока непонятно – будет ли повторяться эпидемия или станет сезонной?
На сегодняшний день течение беременности у женщины, инфицированной коронавирусной инфекцией, изучается и пополняется новыми данными исследования.
Ввиду недавнего появления вируса, многое о нем остается неизвестным. Нет убедительных данных, свидетельствующих о поражении вирусом ооцитов, сперматозоидов и эмбрионов, а также о специфическом отрицательном влиянии на плод и течение беременности.
Что же известно на сегодняшний день о влиянии вируса на плод?
Плацента богата ACE-2 рецепторами, как и слизистые дыхательных путей и кишечника. Коронавирус, имея сродство с этими рецепторами, способен проникнуть в плаценту развивающегося плода и вызвать развитие микро- и макротромбов. Последствия этого процесса могут быть самыми разными: от отсутствия повреждения тканей до замершей беременности или выкидыша. Однако случаи трансмиссии вируса к плоду исключены.
Описаны случаи выкидышей на разных сроках беременности. Самый поздний на сроке 29 недель гестации, при котором женщина была диагностирована с пневмонией, вызванной COVID-19.
В медицинской практике при лечении коронавирусной инфекции используются многие препараты из разных фармакологических групп. Использование препаратов у беременных женщин ограничено из-за возможного тератогенного влияния на плод.
Безопасность антипротозойных препаратов и антибиотиков
Безопасность противомалярийных препаратов при беременности
К этой группе препаратов относятся гидрохлороквин (Hydrochloroquine), хлороквин (Chloroquine). Препараты данной группы используются при лечении малярии и вируса Эболы. Нет абсолютных клинических данных о безопасности препаратов. Известно, что в больших дозах хлороквин (Chloroquine) может вызвать гибель плода и развитие малформаций глаз, таких как микро- или анофтальмия. Препарат проникает с грудным молоком матери в организм новорожденного и вызывает повышенную чувствительность к его метаболиту 4-aminoquinolone. В данный момент проводится их тестирование.
Не все гепариноподобные препараты безопасны при беременности. Продолжается их тестирование.
Лопинавир ( Lopinavir ) и ритонавир ( Ritonavir ) относятся к данной группе препаратов. На сегодняшний день известно, что эти препараты не вызывают развитие малформаций плода. Однако тестирование фармакологических препаратов проводилось только на беременных самках крыс и кроликов. Известно, что у детей наблюдался риск развития врожденной гиперплазии надпочечников, если мать принимала препараты данной группы незадолго до родов.
Ремдесивир ( Remdesivir ) – эффективность препарата до конца не изучена. В данный момент проводится его тестирование.
Моноклональные антитела ( monoclonalantibodydrugs )
Моноклональные антитела пересекают плацентарный барьер. Из тестов на животных известно, что они снижают титр иммуноглобулинов класса G ( Ig G ) у матерей и плода.
Нет точных данных о попадании препарата или его метаболита в женское молоко.
Недостаточно данных о безопасности препарата. Неизвестно о проникновении препарата и его метаболитов в грудное молоко.
Влияние вируса на течение беременности
Ранний анализ даты о вирусе говорит о том, что беременные женщины с COVID-19 не подвергаются большему риску, чем небеременные женщины. Из анализа Lancet известно, что беременные женщины ввиду своей физиологии и особенностей иммунной системы, являются более восприимчивыми к вирусным инфекциям в целом.
Уже известно на сегодняшний день, что беременные женщины с преэклампсией находятся в группе высокого риска по развитию заболеваний сердечно-сосудистой системы в будущем при заражении COVID-19.
В медицинской литературе описаны случаи преждевременных родов и материнской смертности при заболевании коронавирусной инфекцией.
За период с 1 марта 2020 по 15 апреля 2020 в Великобритании зарегистрировано 86293 родов. Из них 427 женщин заразились COVID-19, что приблизительно составило 4.9: 1000. В сравнении, риск заражения гриппом среди беременных составляет 8:1000.
Частота родов путем кесарево сечения при заболевании коронавирусной инфекцией составила 59%.
При рождении 26 % доношенных и 72% недоношенных новорожденных нуждались в медицинской помощи в условиях отделения интенсивной терапии. Смертельных исходов среди новорожденных не зарегистрировано.
Продолжаются клинические исследования новой коронавирусной инфекции.
Многое на данном этапе находится на стадии научно-клинического эксперимента.
Нет абсолютно безопасного препарата, используемого при лечении COVID-19 инфекции при беременности.
Известно, что беременность не предрасполагает к заражению новой коронавирусной инфекцией и осложнения беременности и родов выражены в большей степени при заболевании гриппом, чем при коронавирусной инфекции.
Нет убедительных данных, свидетельствующих о поражении вирусом ооцитов, сперматозоидов и эмбрионов, а также о специфическом отрицательном влиянии на плод и течение беременности.
Источник Medscape статьи о беременности и коронавирусной инфекции с период май по июль 2020.
Влияние вакцинации от Covid-10 на беременных женщин
Онлайн-консультация
Учитывая все изменения в информации о Ковид-19 и его разновидностях, врачи продолжают твердо придерживаться своей рекомендации по вакцинации беременных. Настоятельно рекомендует вакцинацию против Ковид-19 всем людям в возрасте 12 лет и старше, включая беременных, кормящих грудью, пытающихся забеременеть сейчас или могущих забеременеть в будущем. Вакцина безопасна. Нет никаких доказательств того, что вакцина нарушает фертильность или негативно влияет на вашего будущего ребенка.
С другой стороны, отказ от вакцины Ковид-19 делает вас особенно уязвимой для заражения вирусом и представляет значительную угрозу как для вас, так и для вашей беременности. Беременные люди чаще испытывают серьезные последствия заболевания и чаще умирают от Ковид-19.
Беременность вызывает множество изменений в организме, включая временное ослабление иммунной системы. Из-за ослабления иммунного ответа вы более уязвимы к вирусным инфекциям, особенно респираторным. Ковид-19 вызывает инфекцию дыхательных путей. Инфекция поражает либо верхние дыхательные пути (нос, горло, пазухи), либо нижние дыхательные пути (дыхательное горло и легкие). Как мы видели, инфекция Ковид может стать смертельно опасной за короткое время, особенно для тех, у кого есть сопутствующие заболевания.
Содержание
Как Covid влияет на Вашего будущего ребенка?
Как все это влияет на вашу беременность? И может ли Ковид вызвать проблемы у вашего ребенка? Здесь мы расскажем вам обо всем этом, используя самую последнюю имеющуюся информацию.
Ковид-19, по большей части, не пересекает плаценту у большинства младенцев, рожденных от инфицированных матерей. Только около 5% детей, чьи матери имеют положительный тест на Ковид-19, рождаются инфицированными. Это хорошая новость. Теперь о плохой новости. Если беременная заражается Ковид-19, у нее в три раза возрастает риск развития тяжелой инфекции, что означает госпитализацию в отделение интенсивной терапии и инвазивную вентиляцию. У беременных смертность на 70% выше, чем у обычных людей, зараженных Ковид-19. Это часто означает преждевременные роды в попытке спасти ребенка.
Риски преждевременных родов
Преждевременные роды чрезвычайно опасны для младенца. В зависимости от уровня их развития это может привести к пожизненным осложнениям, таким как проблемы с дыханием, проблемы с сердцем, нарушение умственного развития, нарушения иммунной системы и целый ряд других проблем.
Вероятность преждевременных родов, которые происходят при сроке беременности менее 32 недель, на 60% выше у тех, кто заразился Ковид-19 в любой момент беременности. Риск родов на сроке менее 37 недель составляет 40%. Для тех беременных, у которых наряду с Ковид-19 имеются такие основные заболевания, как гипертония, диабет и/или ожирение, риск преждевременных родов возрастает на 160%.
Риск, связанный с лихорадкой
Еще один риск, которому подвергаются беременные, – это лихорадка, сопровождающая вирус. В 99% всех случаев Ковид-19 у пациенток наблюдается высокая температура (100°-102°), которая может держаться в течение нескольких дней. Высокая температура на ранних сроках беременности представляет риск для развития плода.
Высокая температура в течение первых восьми недель беременности препятствует развитию челюсти и сердца, что может привести к развитию у ребенка врожденного порока сердца или некоторых лицевых деформаций, таких как расщелина неба или расщелина губы. У тех, кто испытывает жар на ранних сроках беременности, вероятность рождения ребенка с дефектами нервной трубки, также в два раза выше. Часто это происходит, когда люди не знают о своей беременности.
Как предотвратить влияние Covid на Вашего ребенка?
Итак, итог для тех людей, которые беременны или пытаются зачать ребенка, таков: Сделайте прививку. Если у вас есть заболевания или причины, не позволяющие вам сделать прививку, поговорите со своим врачом о том, какие шаги вы должны предпринять, чтобы предотвратить заражение Ковид-19.
К сожалению, Ковид-19 и его разновидности, похоже, будут существовать еще долгое время. Защитите себя и своего будущего ребенка, насколько это возможно. Хотя прорывные инфекции и случаются, они редки, гораздо менее серьезны и поэтому представляют гораздо меньший риск для вашего будущего ребенка.
Для получения дополнительной информации о последних угрозах Ковид-19, вопросов о вакцине или любых опасений по поводу вашей фертильности обращайтесь. И продолжайте практиковать социальное дистанцирование, носите маску и мойте руки или используйте дезинфицирующее средство для рук, а также поддерживайте свое здоровье, насколько это возможно, особенно если вы еще не привиты.
Симптомы коронавируса у беременных
Коронавирус — это заболевание, которое стало причиной всемирной эпидемии. Первые заболевшие появились еще в конце 2019 года, но критической ситуация стала именно в 2020 году. Вирус может проходить бессимптомно, но многим удается вылечиться только в условиях стационара. А в связи с тем, что система здравоохранения перегружена, хочется понимать, чем может быть опасен новый вирус и как себя обезопасить от него во время беременности.
Во всем мире ведутся исследования по влиянию коронавируса на беременных женщин и по созданию мер для их защиты. Чтобы не пугаться в случае заражения и понимать, как при этом действовать, нужно ознакомиться с основной информацией по коронавирусу у беременных:
Первые признаки коронавируса у беременных
Симптомы коронавируса у беременных примерно такие же, как и у всех остальных. К самым распространенным проявлениям COVID-19 относятся:
Как проявляется коронавирус у беременных
Болезнь может протекать бессимптомно, в легкой, в средней или в тяжелой форме. В случае, если у беременной женщины нет симптомов коронавируса, узнать о том, что она переболела, можно только с помощью анализа. Сегодня можно сделать не только тест, который покажет, болеете ли вы в данный момент, но и анализ на антитела.
О коронавирусе у беременных могут свидетельствовать следующие симптомы:
Диагностировать коронавирус у женщин на первых неделях очень сложно, так как даже при нормальном протекании беременности могут быть такие симптомы как тошнота, рвота, головная боль и незначительное повышение температуры тела.
Также нужно учитывать, что инкубационный период длится до трех недель, поэтому диагностика COVID-19 достаточно сложная и не всегда точная.
Симптомы коронавируса у беременной женщины во 2 триместре
В первом триместре организм женщины привыкает к новому состоянию, в это же время закладываются важнейшие системы в организме малыша, поэтому первые 12 недель будущая мама должна внимательно следить за своим здоровьем. В этот период часто назначаются витамины и половой покой. Второй триместр обычно проходит проще, чем первый, поэтому, если у вас появятся симптомы коронавируса, не стоит паниковать.
На любой этапе вынашивания малыша вирус проявляет себя примерно одинаково, поэтому врачи назначают лечение, учитывая состояние беременной женщины. В группе риска находятся те девушки в положении, у которых есть:
Если же беременность протекает тяжело (есть кровотечения, тонус матки, угроза преждевременных родов и прочее), то лечить COVID-19 рекомендуется в условиях стационара.
Симптомы коронавируса у беременных во втором триместре могут быть любыми, поэтому необходимо обязательно обращаться к врачу для назначения анализов и составления плана лечения.
Симптомы коронавируса у беременной женщины в 3 триместре
Чем ближе роды, тем тщательнее нужно продумывать стратегию лечения коронавируса во время беременности. Если есть риск преждевременных родов и у будущей мамы подтвердили COVID-19, ближайшие недели ей нужно находиться под наблюдением врачей.
Симптомы коронавируса у беременной в третьем триместре могут быть такими же, как и на любом другом сроке. Поэтому обязательно измеряйте температуру, следите за своим дыханием и обращайте внимание на то, не стали ли вы уставать больше, чем обычно.
В период эпидемии COVID-19 у многих появились страхи, связанные с риском заразиться и переболеть малоизученным вирусом. Но беременным лишний раз переживать не стоит: они не находятся в зоне риска, а переживания и стрессы могут плохо сказаться на их самочувствии.
Старайтесь обезопасить себя, чтобы период вынашивания малыша протекал беззаботно. Избегайте людных мест, по возможности не пользуйтесь общественным транспортом, регулярно мойте руки и носите защитную маску. И не забывайте радовать себя приятными мелочами. Например, вы можете купить комбинезон для беременных в интернет-магазине Proud Mom с доставкой по всей стране. Также в каталоге на сайте вы найдете модные и удобные вещи, которые можно будет носить и после рождения малыша. Они дополнены секретом для кормления, поэтому максимальный комфорт во время носки обеспечен.
Чем опасен ковид беременным
Вопросы медицинской помощи беременным, роженицам и родильницам с COVID-19, а также вакцинации беременных обсуждались на республиканском вебинаре c участием ведущих специалистов и экспертов.

Помимо этого беременные чаще жалуются на головную боль, тошноту и рвоту. Традиционные для первых волн жалобы на отсутствие обоняния и вкусовых ощущений на фоне «дельты» встречаются гораздо реже. Если раньше — у 80 % пациентов, то теперь у 50 %, а по некоторым данным — у 40 %.
Беременность является фактором риска тяжелого течения COVID-19.
По данным международного метаанализа, объединившего результаты 192 исследований с охватом 64 000 беременных: встречаемость пневмонии — 7,4 %, ОРДС — 13,4 %; попадают в ОРИТ — 3,3 %, из них на ИВЛ — 1,6 %, ЭКМО — 0,11 % (процент ограничен доступностью метода), летальный исход у 0,8 %.
Факторы риска тяжелого течения COVID-19 у беременных:
Юрий Горбич:
Постковидные симптомы у беременных продолжаются дольше и чаще всего имеют бо́льшую выраженность, особенно с точки зрения психосоциальной симптоматики, связанной с психологическими и когнитивными нарушениями. Частота встречаемости других симптомов: общие — 49,6 %, респираторные — 39 %, сердечно-сосудистые — 13 %, психосоциальные — 22,7 %, аллопеция — 28,6 %. Спустя 7 месяцев как минимум у половины остается любой симптом, а у четверти — психосоциальная симптоматика.
Изменения в показателях ОАК у беременных в сравнении с небеременными:
Юрий Горбич:
Оценивая уровень D-димеров, следует учитывать естественный рост этого показателя при беременности. Однако непрерывный рост на 500–1 000 Ед в сутки или резкое повышение в течение суток нормой быть не может. Еще одно существенное отличие: увеличение СРБ у беременных гораздо меньше, чем у небеременных. Принципиальнейшая вещь — абсолютный уровень лимфоцитов. Если он снижается ниже 0,8ґ109/л без признаков бактериальной инфекции, особенно с 4-го по 12-й день, то следует рассмотреть вопрос назначения ингибиторов рецепторов ИЛ-6.
Инструментальные и лабораторные методы диагностики
Оценивая изменения в легочной ткани по типу «матового стекла», не нужно забывать, что аналогичные изменения могут быть вызваны любым ангиоинвазивным заболеванием (васкулит, ЦМВ, грипп и др.).
При диагностике инфекции, вызванной SARS-CoV-2, применяются: ПЦР материала из дыхательных путей (мокрота, эндотрахеальный аспират, бронхоальвеолярный лаваж); ПЦР смывов из носоглотки и ротоглотки (при отсутствии признаков поражения верхних дыхательных путей, невозможности получения мокроты); серологические методы (исследование на антиген (Ag) или антитела).
Юрий Горбич:
Важный момент: при проведении теста на Ag нужно оценить результаты строго в течение 15 минут. Если же вторая полоса проявится позже, например, через 16–17 минут, то такой тест считается отрицательным. Что касается исследований на антитела, то их значение в первичной диагностике COVID-19 стремится к нулю с учетом вероятных повторных заражений и того факта, что их выявление возможно не ранее 8-го дня от начала заболевания.
Клинико-лабораторные критерии установления диагноза СOVID-19:
Юрий Горбич:
Положительный тест на Ag или ПЦР даже без наличия клинической картины подтверждает диагноз COVID-19. В остальных случаях должна быть клиническая картина в сочетании с лабораторными и инструментальными методами исследования. У пациентов с подозрением на инфекцию, особенно при тяжелом состоянии или пневмонии, однократное исследование образцов из верхних дыхательных путей c отрицательным результатом не исключает COVID-19.
В условиях пандемии любая ОРВИ рассматривается как COVID-19, пока не доказано обратное.
Патогенетическая и симптоматическая терапия
На амбулаторном этапе: прон-позиция, адекватная гидратация, жаропонижающие.
Юрий Горбич:
Дополнительный прием витамина D, цинка, АЦЦ не нужен. Гидратация проводится перорально. На поздних сроках беременности сложно в домашних условиях обеспечить прон-позицию, поэтому допускается положение на левом боку с ротацией на правый бок каждые 2 часа. В стационарах прон-позиция у беременных возможна и на поздних сроках. Практика показывает, что при сатурации 89–90 % простой поворот и укладка в прон-позицию приводила к сатурации 96 %!
В стационарах: прон-позиция, адекватная гидратация, НМГ, жаропонижающие, кислородная поддержка, ГКС.
Юрий Горбич:
ГКС назначаются только пациентам на кислородной поддержке. Это подразумевает все виды — назальные канюли, лицевые маски, неинвазивная и инвазивная ИВЛ. Если беременная переводится на кислородную поддержку, автоматически вторым пунктом идет назначение ГКС.
При крайне тяжелом состоянии с угрозой летального исхода в течение суток на основании заключения врачебного консилиума с обязательным участием врача-инфекциониста и врача-анестезиолога-реаниматолога рассматривается вопрос о проведении пульс-терапии: метилпреднизолон внутривенно титрованием 500 мг в 1-е сутки, затем 250 мг на протяжении 3 суток с последующим снижением дозы на 50 % каждые 3 суток до полной отмены.
Однако практика показывает, что в случае нарастания воспаления и выхода в цитокиновый шторм гораздо более эффективным является сочетание стандартных доз ГКС (метилпреднизолон 1 мг/кг) с тоцилизумабом (6 мг на кг).
Тоцилизумаб является моноклональным антителом к рецепторам ИЛ-6, назначается в дозировках 300 мг при массе меньше 100 кг, 800 мг при массе более 100 кг. Показания к назначению: интерстициальная пневмония с тяжелой дыхательной недостаточностью (ДН), быстрое угнетение дыхательной функции, наличие внелегочных дисфункций (септический шок, полиорганная недостаточность), сохранение или возобновление лихорадки, повышенный уровень ИЛ-6 на фоне ДН, признаки синдрома высвобождения цитокинов на фоне ДН.
Юрий Горбич:
Тоцилизумаб может быть рассмотрен для лечения беременных с COVID-19 ввиду отсутствия наблюдений об увеличении риска патологии плода. Но назначать нужно осторожно, строго по показаниям, т. к. частота побочных эффектов достаточна высока. Олокизумаб и левилимаб применяются в нашей стране, но противопоказаны беременным. Барицитиниб, который придет в нашу страну, назначается пациентам на респираторной поддержке, но при беременности он категорически противопоказан.
Этиотропная терапия у беременных точно такая же, как и у остальных, — ремдесивир.
Юрий Горбич:
Ремдесивир назначается беременным при наличии минимальных признаков ДН, так как достоверно и значимо снижает последующую необходимость перевода на ИВЛ.
Ремдесивир назначается врачебным консилиумом в установленном порядке с получением информированного согласия пациента или его законного представителя. Дозировки: 1-й день 200 мг однократно в/в, с 2-го дня 100 мг в/в раз в сутки. Срок лечения 5 дней, однако может быть продлен до 10 дней у пациентов на ИВЛ или ЭКМО при условии положительной динамики в течение первых 5 дней.
Юрий Горбич акцентировал внимание на нецелесообразности назначения антибиотиков при ОРВИ на амбулаторном этапе. Тем не менее некоторые врачи почему-то продолжают их назначать, в частности азитромицин.
Юрий Горбич:
Азитромицин при SARS-CoV-2 абсолютно не влияет на течение процесса, при этом может привести к серьезным осложнениям в виде АБ-ассоциированных колитов и мегаколона.
В целом вероятность вторичных бактериальных осложнений при SARS-CoV-2 составляет 7 %, у пациентов в ОРИТ — 14 %.
Юрий Горбич:
Антибактериальными препаратами выбора при строгом наличии показаний являются: амоксициллин/клавуланат или ампициллин/сульбактам или ЦС 3-го поколения + азитромицин. Но эмпирически назначая эти препараты, необходимо выполнить бакпосев на гемокультуру и стерильность, анализы мочи и мокроты. И если в течение 48 часов флора в этих культурах не растет, никакого смысла назначение АБ не имеет.
Госпитализация беременных в ОРИТ

Игорь Ялонецкий:
Мировая практика показала важность реанимационной койки. Но все мы должны понимать, что ОРИТ — это тушение уже разгоревшегося пожара и часть пациентов, которые попадают в реанимацию, могли бы там не оказаться при более интенсивной и правильной работе в соматических отделениях.
Пациенты поступают в ОРИТ четырьмя путями: на скорой в крайне тяжелом или терминальном состоянии; через приемное отделение; при переводе из соматических отделений внутри стационара; при межгоспитальных переводах. На каждом этапе крайне важно проводить адекватную сортировку пациентов, обеспечить логистику.
В соматических отделениях необходимы тщательный мониторинг состояния пациентов, рациональная терапия, своевременный перевод на кислородные койки и обратно при снижении потребности. Каждое решение о межгоспитальном переводе должно быть взвешенным, с оценкой рисков транспортировки.
Игорь Ялонецкий отметил, что помимо контроля уровня сатурации медперсонал должен обращать внимание на такие моменты, как соблюдение прон-позиции, питьевого режима, уточнение диуреза, а также проверять, правильно ли надета кислородная маска, заправлен ли водой увлажнитель. Если все это делать регулярно, то пациенты привыкают и более четко соблюдают режим.
Показания для госпитализации в ОРИТ беременных и небеременных отличаются.
Показания для госпитализации в ОРИТ: SpO2 30/мин при температуре тела 38 °C; нарушения сознания, поведения; индекс оксигенации (РаO2/FiO2) 25/мин, SpO2 Вакцинопрофилактика у беременных

Самым эффективным способом профилактики тяжелого течения COVID-19 является вакцинация.
Игорь Стома:
Позиция CDC, самой авторитетной организации по вопросам вакцинации, однозначна: ни одна из зарегистрированных в мире вакцин не содержит живой вирус SARS-CoV-2, поэтому не может вызвать заболевание.
С учетом того, что беременность является фактором риска по тяжелому течению COVID-19, CDC рекомендует вакцинацию беременных. Безопасность мРНК-вакцин достаточна для вакцинации беременных, в т. ч. до 20-й недели, показано, что она снижает риск инфекции. Кроме того, поствакцинальные антитела обнаруживаются в пуповинной крови, что может помочь защитить от COVID-19 новорожденных.
Игорь Стома рассказал, что по данным регистра V-safe, в США от COVID-19 привито 168 157 беременных. Исследования поствакцинального иммунитета показали, что титры антител у беременных и кормящих эквивалентны небеременным, также не обнаружено отличий в реактогенности между группами.
В рамках обсервационных исследований по 35 тысячам родоразрешений показано, что частота исходов беременностей не различалась в группах вакцинированных и невакцинированных, т. е. вакцинация не влияет на частоту мертворождений, спонтанных прерываний беременности и преждевременных родов, врожденных аномалий.
В Беларуси на данный момент доступны российская двухкомпонентная вакцина «Спутник V» («Гам- Ковид-Вак»), которая, по мнению Игоря Стомы, является одной из самых эффективных иммуногенных вакцин в мире, а также китайская Sinovac CoronaVac (Vero Cell).
Игорь Стома:
В инструкции к «Спутнику V» указано, что беременность и период грудного вскармливания являются противопоказанием к вакцинации. Однако наши российские коллеги с лета 2021 года изменили рекомендации, обозначив целесообразность проведения вакцинации «Cпутником V» в группах риска тяжелого течения с 22-й недели беременности. Группы риска включают беременных с ожирением, хроническими заболеваниями легких, почек, печени, СД, сердечно-сосудистой патологией.
В Беларуси у беременных применяется вакцина Sinovac CoronaVac (Vero Cell), одобренная ВОЗ для использования у беременных.
Игорь Стома:
Вакцина Sinovac CoronaVac (Vero Cell) является инактивированной, выращена на культуре клеток, а не на куриных эмбрионах, т. е. гипоаллергенна. ВОЗ рекомендует эту вакцину к применению у беременных в случаях, когда преимущества вакцинации превышают потенциальные риски, при этом для принятия взвешенного решения беременные должны быть проинформированы о рисках тяжелого течения COVID-19 при беременности.
ВОЗ не рекомендует проводить тест на беременность перед вакцинацией или откладывать беременность, тем более прерывать ее по причине вакцинации.
Приказом Минздрава Беларуси № 1257 от 12.10.2021 рекомендуется вакцинация всех беременных независимо от срока и наличия других факторов риска тяжелого течения, однако группой приоритета являются беременные в возрасте 25 лет и старше, работающие в системе здравоохранения, имеющие ожирение любой степени, хронические заболевания легких, АГ, прегестационный СД и др. На 21 октября 2021 года в Беларуси привиты 71 беременная и 6 кормящих матерей.
«Нарушения гемостаза при COVID-19 у беременных: почему это происходит и что делать»
При тяжелом течении COVID-19 у беременных количество тромбоэмболических осложнений возрастает в разы. Это обусловлено, с одной стороны, физиологическими изменениями в системе гемостаза в сторону гиперкоагуляции — постепенное, по мере увеличения сроков беременности, увеличение плазменного уровня фибриногена, факторов VII, фон Виллибранда, VIII, концентрации D-димеров; антитромбин III незначительно снижается, фибринолитическая активность снижается.
С другой стороны, инфицирование SARS-CoV-2 также вызывает ряд патофизиологических реакций, значительно влияющих на систему гемостаза. Тромбообразование у пациентов с COVID-19 запускается в основном по внешнему пути активации процесса свертывания крови (через соединение тканевого фактора с фактором VII).
 Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук. Повреждение альвеолярно-капиллярного барьера
Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук. Повреждение альвеолярно-капиллярного барьера
Вирус SARS-CoV-2 проникает в легочную ткань благодаря соединению с рецептором АСЕ2, который экспрессируется в большом количестве на поверхности пневмоцитов 2-го типа и эндотелиоцитов, выстилающих капиллярное русло.
С момента проникновения вируса и начала репликации клетка перестает выполнять свойственные ей функции, начинает продуцировать белки, свойственные вирусу, с формированием новых вирионов, после чего разрушается. На это реагируют альвеолярные макрофаги и циркулирующие в капиллярном русле легочной ткани моноциты. Они начинают вырабатывать в большом количестве интерлейкины ИЛ-1, ИЛ-6 и другие провоспалительные цитокины.
Чем больше происходит размножение вирионов, тем больше разрушается пневмоцитов 2-го типа и эндотелиоцитов и тем серьезнее нарушения альвеолярно-капиллярного барьера, что клинически проявляется снижением сатурации. Нарастание выработки макрофагами и моноцитами провоспалительных цитокинов существенно влияет на активацию системы гемостаза.
Вырабатываемые интерлейкины, в частности ИЛ-1 и ИЛ-6, увеличивают синтез тканевого фактора на поверхности эндотелиоцитов, которые еще не повреждены SARS-CoV-2. Кроме того, ИЛ-6 блокирует синтез ингибитора пути тканевого фактора. Накопление тканевого фактора глобально активирует процесс свертывания крови по всему сосудистому руслу.
Начинается массивная агрегация тромбоцитов в просвете легочных капилляров и формирование сгустков. Чем у́же просвет сосуда, тем меньше вероятность образования в нем полноценных тромбов, чаще в них наблюдаются тромбоцитарные сладжи. ФНО-а (фактор некроза опухоли альфа) блокирует фибринолиз.
Таким образом, при COVID-19 точно так же, как и при септических состояниях, параллельно происходят два серьезных патофизиологических процесса в системе гемостаза: глобальная активация тромбообразования на фоне угнетения фибринолиза.
Сложности антикоагулянтной терапии при COVID-19
Все пациенты, в т. ч. беременные женщины, должны получать профилактические и лечебные дозы НМГ, рассчитанные на фактическую массу тела.
Подбор дозы гепарина недопустимо проводить на глазок, потому что это может привести к осложнениям. Всех пациентов с COVID-10 при госпитализации необходимо взвешивать на уровне приемного отделения и четко указывать массу тела и рост в истории болезни.
Что делать, если нет возможности определить уровень D-димеров?
Во-первых, надо помнить, что исследование уровня D-димеров, широко практикуемое среди общей популяции пациентов с COVID-19, у беременных имеет невысокую клиническую значимость, поскольку разброс показателей уровня D-димеров при нормально протекающей беременности значительный и до сих пор не удалось установить достоверные референсные значения D-димеров при беременности. Поэтому оценку уровня D-димеров нужно обязательно проводить в динамике, обращая внимание не только на абсолютный уровень, но и на ежесуточный прирост.
В ситуациях, когда по каким-либо причинам нет возможности срочно определить уровень D-димеров, следует оценить уровень ЛДГ (лактатдегидрогеназы). Повышение ЛДГ в динамике, особенно >1 000 Ед/л, у пациента с COVID-19 может выступать косвенным лабораторным признаком ТЭЛА и/или инфаркта легких. Данный тест является высокочувствительным, но неспецифичным, однако поскольку при COVID-19 зоной поражения прежде всего являются легкие, мы можем предположить, что катастрофа происходит именно там.
Косвенно подтверждают наличие ТЭЛА: ЭКГ (признаки перегрузки правых отделов сердца), УЗИ сердца (расширение правых отделов, увеличение среднего значения ДЛА) и вен нижних конечностей (наличие тромбов).
Перечисленные косвенные признаки позволяют заподозрить ТЭЛА или высокий риск ТЭЛА и своевременно назначить адекватные дозы гепаринов.
Что делать, если не получается достичь целевого уровня RАЧТВ?
В первую очередь следует проверить правильность выполнения номограммы (расчет и коррекция болюса и вводимой дозы нефракционированного гепарина на фактическую массу тела). Если вы уверены, что выполнили все правильно, а RАЧТВ все равно не достигло целевых значений — определить уровни антитромбина III и/или анти-Ха активности.
Антитромбин III (AT III) и что делать при его снижении
Гепарин является кофактором AT III, он трансформирует AT III в антикоагулянт немедленного действия, усиливая его эффекты в 1 000 и более раз в зависимости от того, в какой дозе и с какой скоростью он вводится. Дефицит AT III уменьшает способность гепарина ингибировать факторы свертывания крови IIа и Ха.
Средний нормальный уровень AT III — 80–120 %. У беременных он естественным образом постепенно снижается и к концу 3-го триместра в норме не должен снизиться менее чем до 65 %. Практика показывает, что 60–65 % являются вполне управляемой ситуацией. Более низкие показатели (55–50 % и ниже) должны насторожить специалиста.
При остром воспалении уровень AT III всегда повышается, а вот при развитии тромбоза, сепсиса, ДВС-синдрома, введении гепаринов — снижается. Поэтому снижение уровня AT III у пациента с COVID-19 — это плохой прогностический признак, который говорит о развитии серьезных осложнений и требует принятия мер.
При дефиците AT III решение принимается индивидуально.
Для коагуляционной коррекции уровня AT III существует три подхода:
1.Перевод пациента на лечебные дозы НМГ. В условиях дефицита AT III мы концентрируемся на связывании фактора Ха, учитывая тот факт, что связывание 1 единицы Ха предотвращает образование 50 единиц IIа (тромбина).
2. Восполнение AT III с помощью свежезамороженной плазмы (СЗП) или концентрата AT III. Оба варианта не рекомендуются при COVID-19. Переливание СЗП на фоне ОРДС увеличивает риск еще большего повреждения легких за счет возможного развития синдрома TRALI (острое повреждение легочной паренхимы в ответ на трансфузию крови и ее компонентов). Введение концентрата АТ III (в случаях, если его уровень не снижался менее 65 %) может привести к повышенной кровоточивости, что нежелательно при ведении беременных женщин в критическом состоянии.
3. Перевод пациентов на прямые ингибиторы тромбина (независимых от АТ III) — прямой ингибитор фактора IIа (дабигатран) или прямой ингибитор фактора Ха (ривароксабан). Этот метод применяется в общей группе пациентов и не применяется у беременных.
Определение Анти-Ха активности (МЕ/мл)
В настоящее время возможность определения анти-Ха активности появилась во многих стационарах, и важно уметь правильно интерпретировать результаты (рекомендуемые уровни см. в табл. 1).
Забор крови на это исследование осуществляется через 3–4 часа после подкожного введения НМГ. Лучше всего делать это через 4 часа, поскольку именно на этом временном интервале отмечается максимальный уровень концентрации введенного НМГ в плазме крови (анти-Ха активность).
Таблица 1. Классические рекомендуемые уровни анти-Ха активности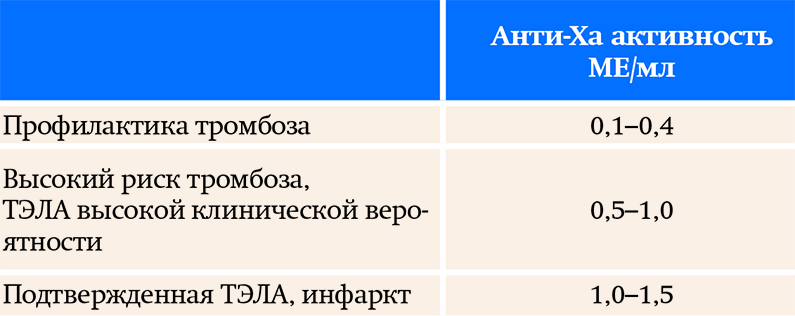
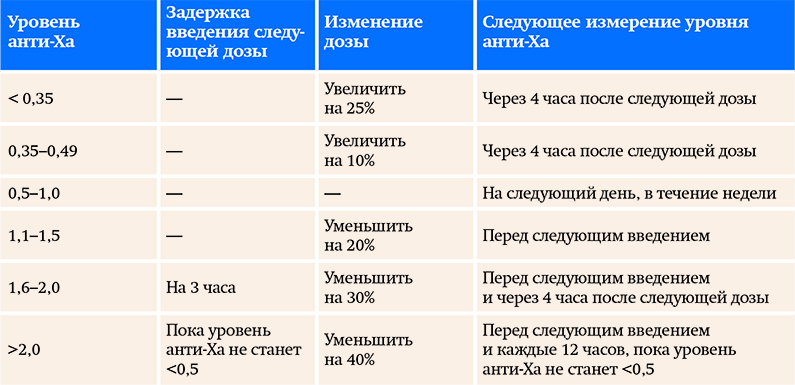
Принцип коррекции доз НМГ по анти-Ха активности приведен в табл. 2.
Таблица 2. Коррекция дозы НМГ для терапевтической концентрации 0,5–1,0 МЕ/мл
Что делать, если уровень D-димеров не снижается?
Один из самых часто задаваемых вопросов: все делаем правильно, но уровень D-димеров как был, так и остается высоким. В такую ловушку попадают стационары, в которых лаборатории выдают по D-димерам ответ «больше какого-либо значения», например «>5 000 нг/мл».
В таком случае нужно связаться с лабораторией и, если есть возможность, уточнить фактический уровень D-димеров на момент поступления пациента в реанимацию. Вполне возможно, он был 7 000, 10 000 или даже 20 000 нг/мл и на фоне лечения медленно снижается.
Также для верной оценки ситуации следует выполнить: контроль уровня АТ III и/или анти-Ха активности; УЗИ сердца с подсчетом среднего ДЛА; УЗИ вен нижних конечностей (ищем тромбы).
На фоне титрования НФГ тромбы постепенно разрыхляются и распадаются, поддерживая повышенный уровень D-димеров. Поэтому если у беременной женщины выявлен тромбоз вен нижних конечностей, необходимо периодически повторять УЗИ и проверять длину тромба. Если она уменьшается, значит, все хорошо.
Не нужно забывать, что иногда источником повышенного уровня D-димеров может быть гематома, которая медленно уходит, иногда на протяжении нескольких недель.
Что делать, если уровень D-димеров снова стал расти?
В ситуации резкого прироста необходимо провести диагностические мероприятия:
Повышение уровня СРБ в динамике свидетельствует об острой фазе воспаления. Под действием ИЛ-1, ИЛ-6 и ФНО-а синтез СРБ увеличивается через 6 часов, достигает максимальной концентрации через 24–48 часов.
Если на фоне лечения происходит резкий подъем уровня D-димеров, параллельно начинает повышаться уровень СРБ, коррелируя с ростом уровня ЛДГ, это указывает на факт катастрофы в легочных сосудах.
Как понять, есть ли ТЭЛА, в условиях отсутствия КТ-ангиографии?
Повышенный уровень D-димеров сам по себе в данной ситуации не подтверждает ТЭЛА, но важна динамика этого показателя. Следует оценить клинические признаки ТЭЛА, в частности перфузионную дыхательную недостаточность (снижение периферической сатурации






 Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук. Повреждение альвеолярно-капиллярного барьера
Ольга Светлицкая, доцент кафедры анестезиологии и реаниматологии БелМАПО, кандидат мед. наук. Повреждение альвеолярно-капиллярного барьера