Чем опасен гайморит в лобных пазухах
Острый гайморит: как не довести болезнь до серьезных осложнений?
На сегодняшний день практически каждый человек слышал о таком заболевании, как острый гайморит. Самое главное, что важно знать, это что такое гайморит и как не «запустить» болезнь. Итак, острый гайморит — это острое воспаление гайморовых пазух. Гайморовы пазухи — это две полости (или по-научному «синусы»), располагающиеся в толще верхней челюсти, поэтому есть и другое название заболевания: «верхнечелюстной синусит».
Причины острого гайморита
Для того, чтобы разобраться в том, как развивается острый гайморит, надо понимать, что происходит в полости носа и пазухе при возникновении болезни. В полости носа находится слизистая оболочка, которая распространяется в полость пазухи. В свою очередь, пазуха как бы «открывается» в нос при помощи отверстия или соустья. Когда в носу начинается воспаление, то возникает активный рост бактерий, которые через соустье попадают в пазуху. А из-за выраженного отёка слизистой носа соустье закрывается, и бактерии, попавшие в пазуху, начинают расти в ней, вызывая воспаление. Так же частой причиной развития гайморита могут стать и больные зубы. Дело в том, что часть зубов верхней челюсти опускаются корнями в полость пазухи. Когда в зубе имеется воспалительный процесс, то он распространяется на слизистую оболочку пазухи. Гораздо реже гайморит может развиться из-за снижения иммунитета, особенно при длительных хронических заболеваниях.
Таким образом, причинами, вызывающими острый гайморит являются:
Симптомы острого гайморита
Диагностика острого гайморита
Зачастую, в диагностике острого гайморита сложностей не возникает. Для этого пациента должен осмотреть врач-оториноларинголог. Диагноз ставится на основании жалоб и анамнеза болезни, данных осмотра, рентгенологического исследования (в последнее время чаще используется компьютерная томография околоносовых пазух), общего анализа крови, мазка из полости носа или пазухи на микрофлору и чувствительности к антибиотикам.
При осмотре (метод носит название «передняя риноскопия») выявляется покрасневшая и отечная слизистая полости носа с гнойным или слизисто-гнойным отделяемым. Так же врач оценивает и состояние перегородки носа (бывает такое, что она искривлена, что может значительно ухудшить процесс лечения). Далее проводится постукивание (или «перкуссия») передних стенок верхнечелюстных пазух, при выраженном воспалении пациент почувствует боль.
Рентгенологическое исследование или компьютерная томография позволяет точно установить диагноз и оценить состояние пазух, что позволит назначить правильное лечение.
В общем анализе крови обычно бывает повышение лейкоцитов, СОЭ, палочкоядерных нейтрофилов.
Мазок покажет, какой микроб вызвал это воспаление, а определение чувствительности — подобрать правильный препарат.
Лечение острого гайморита
Острый гайморит лечится антибиотиками. При первом посещении врача назначается антибиотик широкого спектра действия. А когда будет готов результат мазка, то антибиотик может быть заменён, за исключением, если микроб уже чувствителен к препарату. Для того, чтобы убрать отёк в носу, пациенту назначаются сосудосуживающие капли в нос на срок от 5 до 7 дней. Так же назначаются антигистаминные (противоаллергические) препараты. Хороший эффект дают растительные муколитические препараты, они способствуют разжижению и лучшему отхождению содержимого пазух.
Промывание полости носа и пазух солевыми растворами позволяет убрать содержимое из носа. Промывание может проводиться в домашних условиях специальными устройствами, купленными в аптеке, или в лечебных учреждениях при помощи аспиратора и насадки.
Самой распространённой процедурой для лечения гайморита является пункция верхнечелюстной пазухи. Пункция (или в простонародии «прокол») позволяет быстро убрать гной из пазухи и значительно ускорить выздоровление.
Если пациент во время обратится к врачу и начнёт лечение, то процесс выздоровления наступит значительно раньше, и можно избежать многих осложнений, связанных с острым гайморитом.
Гайморит заразен или нет
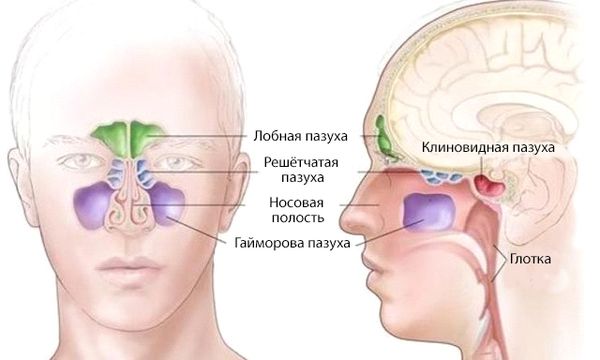
У человека есть 4 типа пазух: лобные, клиновидные, верхнечелюстные, ячейки решетчатого лабиринта. Воспаление слизистой в этих пазухах называется синусит и подразделяется на виды в зависимости от локации в конкретной пазухе. В народе же это воспаление больше известно под названием «гайморит».
В зависимости от времени течения заболевания гайморит бывает: острый (до 3 месяцев), рецидивирующий острый (примерно 4 раза в год), хронический (от 3 месяцев). Кроме того, бывает еще и обострение хронического гайморита, когда к существующим симптомам добавляются новые.
Среди симптомов синусита встречаются выделения из носа, утомление, озноб, слезоотделение, обильное потоотделение, температура до 38 °C, головная боль во лбу и висках, заложенность носа, бессонница, кашель, потеря обоняния, слабость.

Возможные способы заражения
Напрямую заразиться нельзя, так как гайморит не передается воздушно-капельным путем. Но он может стать одним из побочных явлений ОРВИ, гриппа (из-за них появляется ринит, а затем и синусит). Этими болезнями может заразиться другой человек, но не факт, что у него разовьется гайморит как одно из проявлений заболевания.
Когда развивается гайморит?
Гайморит и наследственность
Наследственный гайморит появляется, если искривлена носовая перегородка (нарушается дренаж, вентиляция каналов пазух, а носовые раковины сужаются). Это генетическое заболевание, обусловленное строением носа.
Профилактика
Для того, чтобы понизить риск заражения инфекцией, от которой может возникнуть синусит, нужно выполнять следующие действия:
Чем опасен гайморит
Гайморит опасен не только сам по себе, более опасны его осложнения. Если болезнь не лечить сразу, то инфекция может попасть дальше: в мозговые оболочки (менингит), в кости лица (остеомиелит), в глаза (конъюнктивит), в уши (отит). Возможно воспаление миндалин и пневмония.
В хронической форме, которая возникает после недолеченной острой стадии, тоже есть минусы: инфекция может вызвать воспаление костной ткани (остеомиелит) лица или воспаление мозговых оболочек (менингит), привести к сепсису, пневмонии, ухудшению слуха, воспалению среднего уха и миндалин, бронхиту.
Заключение
Синусит является одной из самых распространенных болезней. Однако, при этом нельзя заразиться им самостоятельно, он обычно появляется на фоне других проблем и заболеваний. В такой ситуации важно сразу обратиться к врачу, а не затягивать с лечением, иначе это может вылиться в хронический гайморит и осложнения. Чтобы не заболеть, следует укреплять иммунитет, следить за здоровьем и вести здоровый образ жизни.
Чем опасен гайморит
Гайморит: причины и последствия заболевания

Главной опасностью заболевания является риск его перехода в хроническую форму, развитие пневмонии и других серьезных заболеваний, осложнения воспалительных процессов на другие органы. Хотя главной причиной развития гайморита является попадание в носовую полость вирусов и бактерий, начинающих активное размножение при недостаточно качественном лечении, есть и другие факторы заболевания:
Симптомы и формы гайморита
При гайморите характерно вечернее обострение симптомов, утром они ослабевают. Стоит обратить внимание на такие признаки:
При долгом отсутствии лечения возникают отеки, снижается или пропадает обоняние, заметны изменения в голосе. Характерной особенностью становится неприятный запах изо рта и привкус.
При подозрениях на гайморит следует обращаться за осмотром к лору. Во время диагностики врач жалобы, симптомы, строение носовой полости с помощью снимка для того чтобы определить, как лечить и каких мер предосторожностей придерживаться.
По типу проявлений гайморит можно разделить на такие формы:
Виды осложнений гайморита
Осложнения возникают при гнойном гайморите в запущенной форме из-за недостатка кислорода в носовой полости. В связи с этим инфекция размножается быстрее, гнойное содержимое, которое образуется в результате, не имеет выхода наружу.
Выделят внутричерепные, орбитальные осложнения, пневмоцеле и другие.
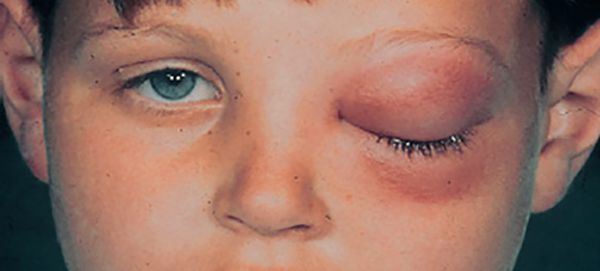
Орбитальные осложнения развиваются вследствие разрушенных из-за воспаления стенок пазух и возникают по причине узкого положения пазух и глазниц. Такие осложнения часто встречаются среди пациентов, не достигших 18 лет. Разрушения распространяются на глазницы, лоб, могут перейти в шейный отдел. При воспалении глазниц появляется заметная краснота и отеки, нарушения зрения, сильная головная боль из-за давления на глазницы, спутанное сознание.
Пневмоцеле – возникновение опухоли в области лба. Определить можно при помощи МРТ.
Гайморит способен повредить слух, пациент начинает слышать звуки инородного происхождения, испытывать сильную боль и может потерять слух. Заболевание способно нарушить работу мочеполовой системы, поскольку путем циркуляции крови инфекция разносится по всему организму и приводит к воспалениям.
Методы лечения гайморита
Лечение зависит от стадии заболевания, количества гноя и состояния пациента. Обычно достаточно щадящих методов в виде противовоспалительных препаратов и средств для облегчения дыхания, промывание носа, прием антибиотиков и использование антисептических средств. Во время лечения используются препараты на основе морской воды, поскольку она качественно очищает носовые пазухи от гноя без побочных эффектов.
В случае возникновения болезни из-за аллергической реакции потребуются антигистаминные средства. Если она возникла из-за болезней зубов, необходимо проводить лечение параллельно с лечением зубов.
Важно абсолютное соблюдение рекомендаций врача. Недостаточное лечение способно обострить течение болезни. В таком случае возможно хирургическое вмешательство, поскольку медикаменты не справляются с выделяемым количеством гноя, из-за чего пациенту становится сложнее дышать и общее состояние ухудшается. Гной может распространиться в области глазниц и в отделы мозга, что может нанести серьезные последствия для всего организма.
В некоторых ситуациях собранный при помощи пункции гной исследуют в лаборатории. Это необходимо для правильного подбора препаратов в период реабилитации и для предупреждения повторного возникновения гайморита.
Метод физиотерапии используется в случаях, когда стадия заболевания позволяет его вылечить без применения пункции. Физиотерапевтические процедуры включают воздействие теплом, световым излучением либо магнитным полем на высоких частотах. Ткани прогреваются, за счет чего усиливается кровообращение и повышаются защитные механизмы организма. В зависимости от ситуации назначают или один вид процедур, или применяют комплексный метод. Данный метод лечения не допустим при заболеваниях крови и сердечно-сосудистой системы, при пониженном давлении и наличии опухолей.
Популярностью пользуются народные методы лечения заболевания. Однако их применение при гайморите не рекомендуется без назначения врача. Ингаляции на основе лекарственных трав, паров картофеля, настойки прополиса, промывание носа раствором поваренной или морской соли будут эффективной помощью в лечении гайморита, только если состояние пациента и стадия заболевания это позволяют.
Капли от гайморита, приготовленные в домашних условиях на основе сока алоэ, меда, чистотела, масла облепихи или шиповника тоже должны применяться только под контролем лечащего врача.
Дополнительные рекомендации
Существует ряд противопоказаний при лечении гайморита, главным из которых является самостоятельное лечение, грозящее ухудшить течение болезни. Недопустимо прогревание носа, это приведет к более интенсивному размножению инфекции и серьезным осложнениям. Решение об окончании лечения принимает врач после контрольного осмотра. Он включает в себя повторный рентгеновский снимок или томографию.
Особо осторожными следует быть беременным женщинам из-за ослабленного иммунитета. В период беременности недопустимо самолечение в домашних условиях. Врачом назначаются щадящие препараты с учетом срока плода, состояния здоровья будущей мамы.
Соблюдение основных рекомендаций послужит профилактикой гайморита. Важно тепло одеваться в холодные времена года, не допускать переохлаждения. Умеренная и систематическая нагрузка, а также сбалансированное, богатое полезными микроэлементами питание позволят укрепить иммунитет и усилить защитные функции организма. Регулярные медосмотры и приемы курсов витаминов по назначению врача окажут дополнительный укрепляющий эффект для организма. Укрепить дыхательную систему помогают специальные упражнения для дыхания, посоветовать которые также может врач.
Следует также помнить о рисках осложнений гайморита. Именно врач поможет определить, с какой формой и степенью гайморита пришлось столкнуться, и назначит лечение, чтобы их избежать.
Лобный синусит (фронтит)

Одними из таких пазух являются лобные, которые расположены слева и справа от центра лобной кости над глазами. Воспаление слизистых оболочек лобных пазух – это фронтит (от frontalis — «лобный») или лобный (фронтальный) синусит. Часто его называют «лобный гайморит», однако точное название данного заболевания – именно «лобный синусит» или «фронтит».
За последние годы возросло количество случаев лобного синусита, при этом больше всего отмечен прирост заболеваемости хронической формой. Эта патология, в основном, встречается в детском возрасте. Среди взрослых заболеванию более подвержены мужчины.
Воспаление лобной пазухи
Причинами воспаления могут выступать вирусы (риновирус, аденовирус, коронавирус), бактерии (стафилококк, стрептококк, гемофильная палочка) или грибки, которые проникают из носовой полости.
Лобный синусит возникает и при наличии определенных факторов, связанных с условиями жизни и деятельности человека. Так, загрязненная атмосфера, особенно в зоне промышленных предприятий, пыльные и загазованные помещения, вредные производства или профессиональные травмы (например, баротравмы дайверов, подводников, пилотов) приводят к сбоям в работе иммунной системы организма и, как результат, – к фронтиту.
К развитию лобного синусита может привести переохлаждение головы в осенне-зимний период при нежелании носить головной убор, неумение правильно сморкаться или даже общее истощение организма.
Развитие фронтального синусита характеризуется скоплением гноя в пазухах, а это, в свою очередь, чревато тяжелыми осложнениями.
Разновидности фронтита
Типы фронтита различаются в зависимости от путей проникновения инфекции, типа и время развития патологии.
Независимо от типа фронтита, он может затрагивать или одну пазуху (правую или левую) или быть двусторонним, когда в воспалительный процесс вовлечены обе пазухи.
Симптомы фронтита
Лобный синусит – заболевание серьезное. О развитии патологии сигнализируют его характерные симптомы:
Своевременное обращение к отоларингологу поможет поставить правильный диагноз и отличить:
Симптомы острого фронтита
Симптомы хронического фронтита
Главные признаки заболевания лобным синуситом – это постоянные ноющие головные боли. Они носят характер распирания, сжимания, пульсации, усиливаясь при наклонах головы вперед или выполнении физических нагрузок. Болезненность может появиться из-за вибрации при поездках в транспорте.
При переохлаждении или последствиях ОРВИ в лобных синусах увеличивается давление, боли нарастают. Бессонница и умственное напряжение, переутомление и прием кофе или алкоголя могут усилить головные боли даже без обострения заболевания. Боль становится невыносимой, неврологической.
Самая интенсивная точка боли в области лба отмечается над переносицей (выше на 2 см). Если воспалена одна из пазух, боль сильнее локализуется с одной стороны. При постукивании по лбу появляется ноющая боль. При наличии воспаления при надавливании на надбровные ткани боль будет держаться долго.
Обострения фронтита
Если терапевтические действия были начаты не вовремя, симптомы заболевания усиливаются, интоксикация организма увеличивается. Гипертермия, чувство разбитости, общее плохое самочувствие может соседствовать с головокружениями и вегетативными нарушениями.
Возникает вторичное воспаление слезного мешка (дакриоцистит). В лобных пазухах могут появиться полипы, свищи, опухолевидные образования (холестеатомы) и слизистые кисты (мукоцеле).
Все это способствует появлению язв на стенках пазух, а инфекция может проникнуть в надкостницу и кость.
Фронтит: осложнения и последствия
Хроническая стадия фронтита опасна своими осложнениями. Перенесенная ОРВИ или простая простуда часто вызывает обострение болезни, которое длится около трех недель.
При переходе фронтита в хроническую стадию возникает опасность проникновения гнойного содержимого пазух через задние стенки внутрь черепа. Последствием этого может стать тяжелейший гнойный менингит или абсцесс.
Если гнойная инфекция проникнет через тонкую нижнюю стенку пазухи, то серьезно пострадают глазницы.
Эти осложнения очень опасны, так как могут привести к летальному исходу.
Последствия недолеченного фронтита сказываются на других органах и приводят к воспалительным процессам в миндалинах, костной ткани и тканях сердечной мышцы, конъюнктивиту и повреждению зрительного нерва, отиту или пневмонии.
Диагностика
Правильный диагноз может поставить только врач – отоларинголог. Осмотр пациента при помощи специального инструментария (риноскопия и эндоскопия), проведение УЗИ, рентгена и термографии позволяют определить состояние слизистой, объемы и строение лобных пазух, а также место возникновения инфекции.
Анализ крови, бактериологические и цитологическое исследования дополнят клиническую картину и помогут наметить направление лечения пациента.
Могут также понадобиться пробы на аллергены. В сложных случаях необходимыми являются консультации офтальмолога и невролога.
Методы лечения
Если нет показаний для хирургического вмешательства, лечение фронтита проводится консервативно.
После диагностирования выбираются проверенные терапевтические методы:
Лечение в домашних условиях
Такое лечение разрешает только врач при легкой форме заболевания. Пациенту назначаются лекарственные препараты и выдаются рекомендации, которые нужно строго выполнять.
Это касается различных промываний и ингаляций, которые можно выполнять в домашних условиях, применяя народные средства.
Прокол при фронтите
Без прокола можно очистить пазухи и ввести лечебные препараты с помощью специального катетера Ямик. Если фронтит переходит в тяжелую затяжную стадию, требуется провести прокол. Это позволит очистить пазухи от гноя.
В более запущенных случаях требуется операция трепанопункции, при которой в отверстие пазухи вводят специальную трубку (канюлю). С ее помощью пазухи промывают и вводят нужный антибиотик.
Такие хирургические вмешательства проводятся под местной анестезией.
В особо тяжелых случаях назначается открытая операция.
Рекомендации после операции прокола
После проведения операции на протяжении 4-5 дней пациенту назначают сосудосуживающие капли. За раной необходимо тщательно ухаживать по инструкции врача и беречься от простуд и других вирусных заболеваний.
Если боли после прокола не проходят в течение нескольких дней или рана плохо заживает, нужна консультация врача.
Препараты лечения фронтита
Медикаментозное лечение назначает врач в зависимости от типа заболевания, особенностей протекания болезни и анамнеза пациента.
Вводить антибиотики можно внутримышечно и внутривенно. Иногда лекарство вводится прямо через лобную кость.
При лечении антибиотиками обязательно назначаются препараты для поддержания микрофлоры кишечника.
В таких случаях назначают антигистаминные препараты.
Хорошие результаты дает использование сульфаниламидов или гомеопатических средств.
Профилактика
Чтобы избежать такого серьезного заболевания, как фронтит, необходимо:
Заключение
Лобный синусит (в народе – «лобный гайморит») – заболевание сложное и опасное, которое чревато многими осложнениями и серьезными проблемами со здоровьем. Важно соблюдать меры предосторожности, чтобы не допустить его развитие из обычной простуды или ОРВИ. Если же появились первые симптомы болезни, важно как можно быстрее обратиться к врачу: богатый арсенал современных методов лечения поможет устранить проблему, не прибегая к хирургическому вмешательству и не доводя до развития хронической формы.
Что такое хронический гайморит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Тишанская А. В., ЛОРа со стажем в 22 года.
Определение болезни. Причины заболевания
Гайморовы пазухи выполняют различные задачи:
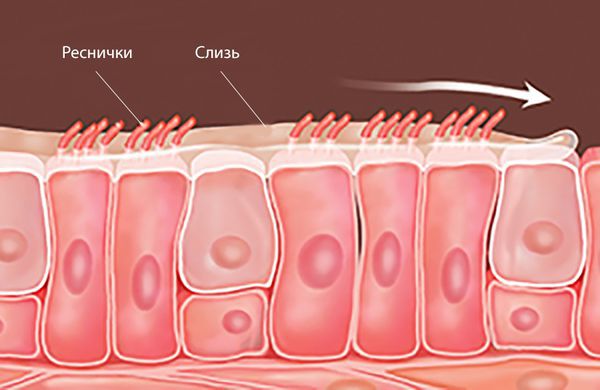
Полости пазух и носа выстланы мерцательным эпителием. На его поверхности расположены реснички, которые слажено двигаются (мерцают) и выталкивают слизь со дна пазухи в сторону носоглотки. Этот процесс называют мукоцилиарным транспортом, он защищает дыхательные пути от внешних воздействий, включая инфекцию.
Причины хронического гайморита
Полость носа, верхнечелюстные и другие околоносовые пазухи образуют единую систему, поэтому изолированное хроническое воспаление гайморовой пазухи встречается редко. К нему могут привести, например, заболевания зубов верхней челюсти — такой гайморит называют одонтогенным.
К другим причинам изолированного гайморита относятся грибковое поражение верхнечелюстной пазухи (грибковое тело, или мицетома), доброкачественные и злокачественные опухоли. Опухоль препятствует оттоку слизи, а её клетки вырабатывают вещества, вызывающие воспаление в окружающих тканях.
Если не указано, какая именно пазуха воспалена, заболевание называют синуситом или риносинуситом.
К развитию хронического гайморита могут приводить и другие причины, а также их сочетание:
Симптомы хронического гайморита
Пациентов с хроническим гайморитом могут беспокоить:
Патогенез хронического гайморита
В основе патогенеза хронического синусита лежат воспалительные процессы в слизистой оболочке. Её клетки (эпителиоциты) — это важный компонент иммунной системы. Они защищают организм от вредных факторов окружающей среды и выделяют много специфических белковых молекул: провоспалительных и противовоспалительных цитокинов, регуляторов иммунитета, факторов активации и др. Тем самым эпителиоциты вызывают приток воспалительных клеток: эозинофилов, базофилов, тучных клеток, Т- и В-лимфоцитов и т. д.
Эти клетки в свою очередь запускают каскады реакций, которые приводят к нормальному или неадекватному (повышенному или пониженному) иммунному ответу. В зависимости от преобладающих факторов различают воспалительные реакции 1-го и 2-го типов.
Механизмы воспаления активно изучаются, благодаря чему появилось новое направление — биологическая таргетная терапия, к которой относятся препараты на основе моноклональных антител.
Классификация и стадии развития хронического гайморита
Хронический риносинусит классифицируют по фенотипам и эндотипам. Фенотипирование позволяет определить форму болезни по клиническим признакам. Выделяют два фенотипа: с полипами и без них.
Эндотипирование отражает особенности воспалительного процесса. Чтобы определить эндотип, исследуют специфические провоспалительные цитокины, иммуноглобулины класса Е (IgE), тканевые эозинофилы и др.
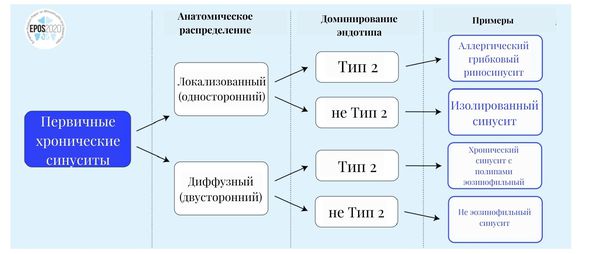
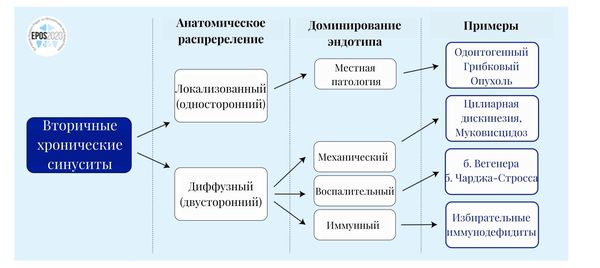
Хронический синусит подразделяют на два вида:
Каждый из них может быть локализованным или диффузным, т. е. возникать только в одной или в нескольких пазухах.
По типу иммунного ответа первичные синуситы делятся на две группы:
Примером первичного локализованного гайморита является хронический аллергический грибковый синусит, а диффузного гайморита — хронический эозинофильный синусит с полипами. Оба заболевания протекают с воспалением 2-го типа.
Вторичные гаймориты подразделяются на четыре группы в зависимости от причины болезни:
Стадии хронического гайморита не выделяют. Различают периоды обострения и ремиссии: во время обострения симптомы усиливаются, при ремиссии — остаётся только их часть, они менее выражены и не снижают качество жизни пациента.
Стадии выделяют только при хроническом полипозном риносинусите — они отражают размеры полипов, которые могут сильно меняться за время болезни. Например, они уменьшаются при лечении и увеличиваются при обострении заболевания. Эти стадии могут много раз возникать повторно.
Клинически (эндоскопически) различают три стадии полипозного процесса:
Осложнения хронического гайморита
Выделяют два вида осложнений хронического гайморита:
Острые состояния угрожают жизни пациента и требуют срочной госпитализации.
К таким осложнениям относятся:
Осложнения чаще развиваются при сочетании тяжёлого течения болезни с индивидуальными особенностями пациента.
К отсроченным последствиям хронического воспаления относятся:
Диагностика хронического гайморита
При симптомах хронического гайморита нужно обратиться к ЛОР-врачу (оториноларингологу). Диагностика заболевания включает осмотр, инструментальные методы и, в некоторых случаях, дополнительные обследования.
Осмотр
На первом приёме врач выяснит, на что жалуется пациент и болел ли он ранее гайморитом. Затем проводится риноскопия — осмотр полости носа с помощью носового зеркала.
Инструментальная диагностика
Дополнительные методы диагностики
Лечение хронического гайморита
При хроническом гайморите применяют медикаментозные и хирургические методы.
Медикаментозное лечение
Заболевание не всегда можно вылечить с помощью лекарств, но они помогают уменьшить симптомы и замедлить развитие болезни.
Основные препараты при хроническом гайморите — это назальные топические глюкокортикостероиды (ГКС): Назонекс, Авамис, Дезринит, Тафен назаль и др. [13]
ГКС назначают детям с 2,5 лет, принимают длительно, иногда пожизненно (особенно при полипозном синусите). Они могут вызывать местные побочные реакции, например сухость слизистых и кровоточивость, но эти состояния легко устранимы.
При обострении гайморита может применяться системная антибактериальная терапия. Если возбудитель известен, то подбирается препарат, к которому он чувствителен.
При тяжёлом и трудно контролируемом течении к топическим ГКС добавляются короткие курсы системных ГКС. Эти препараты могут вызывать серьёзные побочные эффекты, поэтому их следует принимать только под контролем врача.
Также при хроническом гайморите применяются местные противовоспалительные и антиаллергические препараты и секретолитики, улучшающие выход слизи из пазухи.
Эти препараты появились сравнительно недавно, поэтому пока малодоступны.
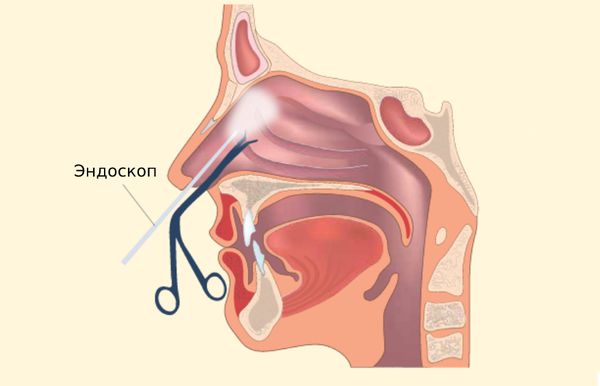
Хирургическое лечение
При эндоскопической операции делаются небольшие разрезы, через которые можно удалить патологическое содержимое из пазухи, восстановить нормальную анатомию полости носа и устранить блок в соустье пазухи. При этом полость носа и соседние области почти не травмируются.
Операция длится от 30 минут до нескольких часов, может проводиться под местной или общей анестезией.
Как правило, ещё сутки после неё нужно находиться в больнице. Вернуться к обычной жизни пациент сможет спустя одну-две недели, а к физическим нагрузкам — через месяц.
Реабилитация
После операции нужно регулярно посещать доктора и следовать его рекомендациям по уходу за пазухой и полостью носа. Конкретные правила реабилитации не разработаны, в каждой клинике свой подход. Одна из возможных схем: в первую неделю посещать доктора через день, потом 2–3 раза в неделю в течение 1,5–2 месяцев. На приёме врач делает перевязки и промывает полость носа.
Прогноз. Профилактика
При своевременной диагностике, адекватном лечении и соблюдении рекомендаций доктора прогноз благоприятный. Хороших результатов удаётся достичь, когда между ним и пациентом установились доверительные отношения.
Тяжелее лечатся и чаще развиваются повторно полипозные синуситы.
Профилактика хронического гайморита: