Чем ограничено верхнее средостение
Чем ограничено верхнее средостение
Передней стенкой верхнего средостения являются грудина и прикрепляющиеся к ней хрящи ребер.
Задней стенкой верхнего средостения являются тела грудных позвонков и шейки ребер, выстланные соответственно грудинной и предпозвоночной частями внутригрудной фасции.
Боковыми стенками верхнего средостения являются сагиттальные отроги внутригрудной фасции, прилежащие к медиастинальной плевре.
Сверху верхнее средостение ограничено условной плоскостью, соответствующей верхней апертуре грудной клетки.
Снизу верхнее средостение ограничено горизонтальной плоскостью, проведенной на уровне бифуркации и верхнего края корней легких (IV—V грудные позвонки).
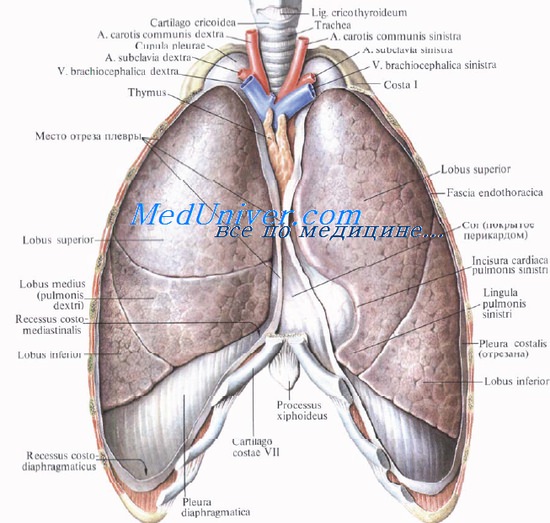
В верхнем средостении расположены вилочковая железа или замещающая ее клетчатка, плечеголовные вены, внеперикардиальная часть верхней полой вены, дуга аорты и отходящие от нее ветви, трахея, пищевод, грудной (лимфатический) проток, симпатические стволы, блуждающие нервы, диафрагмальные нервы, нервные сплетения органов и сосудов.
Вдоль передней стенки верхнего средостения по бокам от грудины в расщеплении внутригрудной фасции проходят a. thoracica interna и сопровождающие ее вены.
Наиболее кпереди (поверхностно) из органов верхнего средостения, заполняющих верхнее средостение, располагается вилочковая железа у детей или замещающая ее клетчатка у взрослых.
Чем ограничено верхнее средостение
Средостение делят на верхнее и нижнее.
Границей между ними является условная горизонтальная плоскость, проведенная на уровне верхнего края корней легких (бифуркации трахеи), что соответствует IV—V грудным позвонкам сзади и 2—3-му межреберью спереди.
Верхнее средостение, mediastinum superius, включает все образования, расположенные выше этой границы.
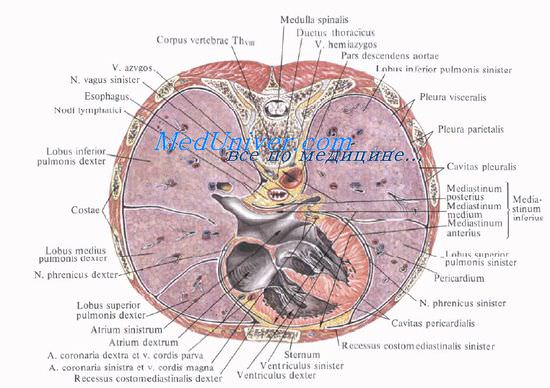
Нижнее средостение, mediastinum inferius, расположенное ниже этой плоскости, делится, в свою очередь, на переднее, среднее и заднее.
Переднее средостение, mediastinum anterius, в виде узкой щели располагается между телом грудины и примыкающими отделами межреберий и передней стенкой перикарда; содержит клетчатку, внутренние грудные сосуды, окологрудинные, предперикардиальные и передние средостенные лимфатические узлы.
Среднее средостение, mediastinum medium, содержит перикард с заключенным в нем сердцем и внутриперикардиальными отделами крупных сосудов, бифуркацию трахеи и главные бронхи, легочные артерии и вены, диафрагмальные нервы, лимфатические узлы.
Заднее средостение, mediastinum posterius, ограничено спереди бифуркацией трахеи, бронхоперикардиальной мембраной и задней стенкой перикарда, сзади — телами IV—XII грудных позвонков, покрытых предпозвоночной фасцией. В заднем средостении расположены нисходящая аорта и пищевод, непарная и полунепарная вены, симпатические стволы, внутренностные нервы, блуждающие нервы, грудной проток и лимфатические узлы.
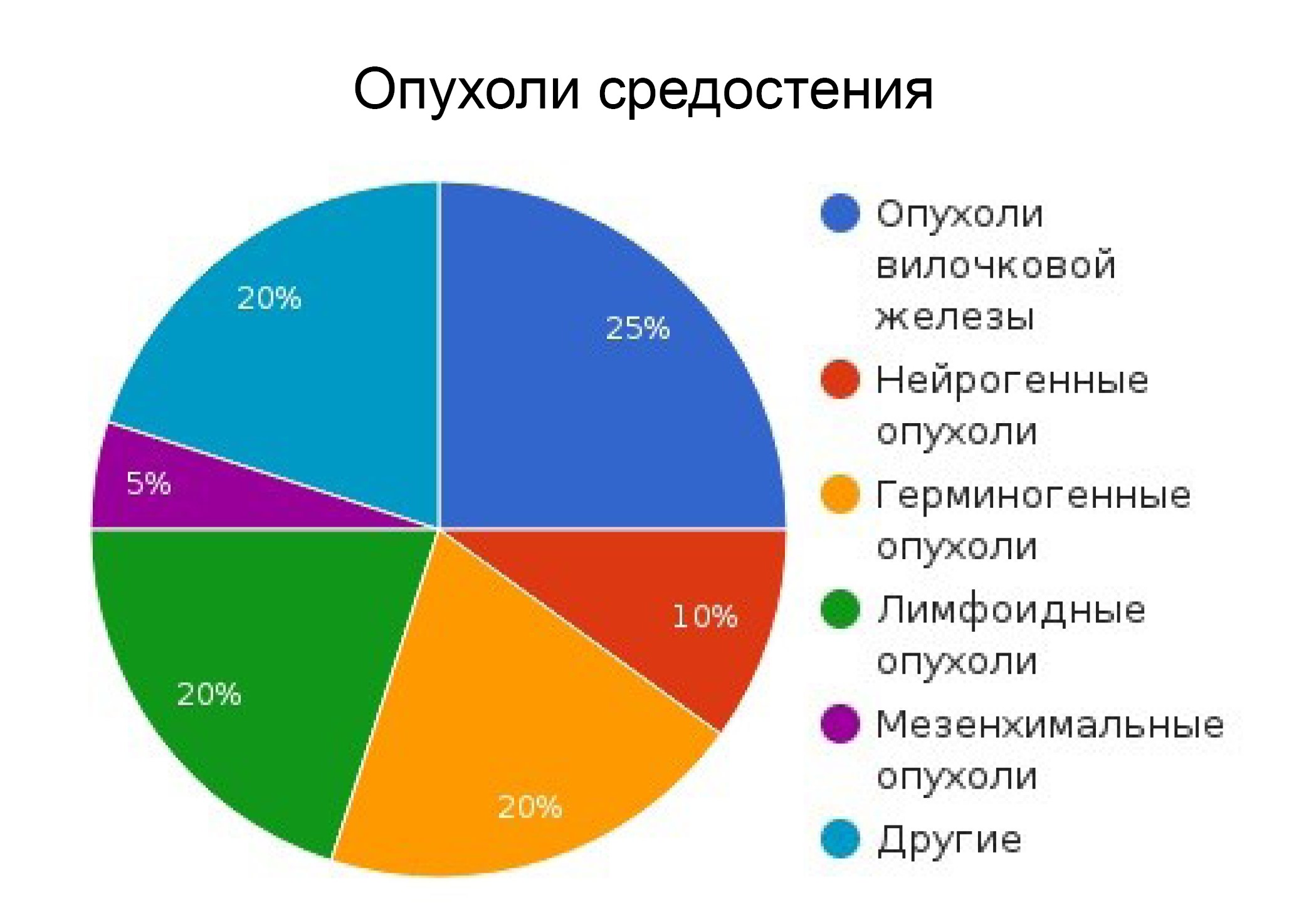
Опухоли средостения
Опухоли средостения, или по-другому медиастинальные опухоли — это новообразования, которые берут свое начало из органов средостения. Средостение – это область, ограниченная легкими по бокам, грудиной спереди и позвоночником сзади. К органам средостения относятся сердце, аорта, пищевод, тимус, трахея, лимфатические узлы, сосуды и нервы.
Кто находится в «зоне риска»?
Медиастинальные опухоли встречаются достаточно редко. Они могут развиваться в любом возрасте и из любых органов и тканей, которые находятся в средостении, однако в большинстве случаев их диагностируют у пациентов от 30 до 50 лет. В детском возрасте чаще встречаются опухоли заднего средостения. Они обычно происходят из нервной ткани и, в большинстве случаев, не злокачественные. У взрослого населения преобладают опухоли переднего средостения – обычно там располагаются лимфомы и тимомы.
Классификация образований средостения
Средостение анатомически делится на 3 зоны. Соответственно этим зонам классифицируются и опухоли средостения.
Клиническая картина
Чаще всего опухоли средостения являются случайной находкой при рентгенологических исследованиях, так как до 40% опухолей клинически не проявляются. Клинические проявления опухоли средостения будут зависеть от следующих факторов:
В зависимости от вышеописанных факторов клиническая картина может быть различной. Самые частые симптомы можно разделить на две группы:
Диагностика
Рентгенологический метод является основным для визуализации новообразования средостения. Компьютерная томография позволяет оценить локализацию опухоли и спланировать дальнейшее обследование.
Без гистологической верификации поставить окончательный диагноз невозможно. При вовлечении в процесс пищевода или трахеи выполняют эндоскопическое исследование для взятия биопсии и визуализации изменений.
При невозможности получить образец ткани для исследования эндоскопически применяются инвазивные методы: трансторакальная биопсия, медиастиноскопия, видеоторакосокпия. Последние два метода — это серьезные операции, которые проводятся в специализированных медицинских учреждениях.
Лечение
В связи с разнообразием возможных причин медиастинальные опухоли лечатся в зависимости от типа опухоли:
Профилактика и прогнозы
К сожалению, достоверных методов профилактики для опухолей средостения не выявлено. Но результаты можно существенно улучшить, если выявить заболевание на ранней стадии. Если симптомы, описанные ранее не проходят в течение двух недель, возможно стоит обратиться за квалифицированной медицинской помощью. Прогнозы в данном случае трудно давать, они зависят, типа опухоли и ее злокачественности от проводимого лечения.
Список литературы:
1) Клинические рекомендации Ассоциации онкологов России (АОР, 2020)
2) Барболина Т. Д., Бычков М. Б., Аллахвердиев А. К., Борисова Т. Н., Владимирова Л. Ю., Герасимов С. С., Деньгина Н. В., Козлов Н. А., Лактионов К. К., Левченко Е. В., Малютина Д. В., Пикин О. В. Практические рекомендации по лекарственному лечению опухолей вилочковой железы (тимомы и рака тимуса). Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2020 (том 10). С. 608-619.
3) Руководство по химиотерапии опухолевых заболеваний/ под ред. Н.И. Переводчиковой, В.А. Горбуновой. – 4-е изд., расширенное и дополненное. – М.: Практическая медицина, 2018.-688с.
4) Рациональная фармакотерапия в онкологии: руководство для практикующих врачей/под.ред. М.И. Давыдова, В.А. Горбуновой. – М.: Литтерра, 2017. – 880с. (Серия «Рациональная фармакотерапия»).
5) Под ред. А.Д. Каприна, В.В. Старинского, Г.В. Петровой. Злокачественные новообразования в России в 2018 году. (заболеваемость и смертность) — М.: МНИОИ им. П.А. Герцена филиал ФГБУ «НМИЦ радиологии» Минздрава России, — 2019. –илл.-250с.
6) Пикин О.В. et al. Опухоли средостения: сборник под ред. академика РАН, профессора А.Д. Каприна. М.: Молодая гвардия, 2019. 232 p.
Опухоли средостения: что это такое, классификация.
Опухоли средостения – общее название новообразований, которые расположены в медиастинальном пространстве груди. В 40% случаев диагностирования опухоли являются злокачественными, и тогда ставится диагноз рак средостения. Все опухоли делятся на две большие группы – первичные и вторичные. В первом случае речь идет о тех новообразованиях, которые формируются непосредственно в области средостения, во втором – опухоли образуются сначала в тканях, расположенных вне обозначенной области, а рак средостения развивается уже из метастаз. Иногда опухоли средостения называют рак тимуса, но это не совсем корректное обозначение диагноза. Дело в том, что он обозначает наличие злокачественных клеток в вилочковой железе, тогда как опухоли средостения могут начать свой рост и из других структур.
В зависимости от локализации опухоли различают следующие виды злокачественных новообразований:
Злокачественные новообразования средостения диагностируются чаще всего в возрасте 18-45 лет, какой-то гендерной предрасположенности не отмечается.
Отдельно в медицине рассматриваются мезенхимальные опухоли – представляют собой рак мягких тканей, к таковым относятся липомы и гемангиомы, лейомиосаркомы и фибромы. Поражают разные части средостения, относятся к группе вторичных, потому что «вырастают» из метастаз.
К редким опухолям средостения относятся липо- и фибросаркомы. Их опасность заключается в том, что они долгое время протекают бессимптомно и пациент обращается за помощью к врачу при выраженных нарушениях, когда рак находится уже на 3 и 4 стадии развития. Также к этой группе относится рак тимуса (тимома) – развивается в клетках вилочковой железы.
Какие симптомы укажут на рак средостения?
Рак может протекать в двух стадиях – бессимптомной и с выраженными признаками. Продолжительность прогрессирования опухоли средостения без симптомов зависит от нескольких факторов – место локализации новообразования, уровень общего иммунитета, возраст человека. Часто бессимптомно протекающий рак диагностируется случайно, во время проведения стандартной процедуры флюорографии в рамках диспансеризации.
К основным признакам рака средостения относятся:
Злокачественные опухоли растут достаточно быстро, поэтому переход из бессимптомной стадии в форму с выраженной клинической картиной недолгий. Могут проявляться и дополнительные симптомы типа отечности верхней части туловища и лица, синюшного цвета лица, расширения подкожных вен шеи.
Самым ранним проявлением рака средостения считается болевой синдром, особенно часто он проявляется при раке тимуса. В таком случае боли идентичны приступам стенокардии. Существует и ряд специфичных признаков опухолей средостения:
Общие симптомы, слабовыраженная клиническая картина, многообразие признаков, которые присущи и другим патологиям, делают диагностику только по жалобам пациента и стандартным обследованиям практически невозможной. Кроме этого, опухоли средостения могут быть и доброкачественными – например, рак тимуса по своей клинической картине полностью идентичен признакам доброкачественных новообразований в вилочковой железе.
Диагностика опухоли средостения.
Опухоль средостения может быть диагностирован инструментальными методами, которые являются самыми информативными:
Если перечисленных обследований недостаточно, то назначается хирургическая биопсия. Морфологическое исследование биологического материала позволяет полностью охарактеризовать рак средостения. Эта манипуляция важна для классификации опухоли – будет ли диагностирован именно рак тимуса или опухоль представляет собой доброкачественное образование.
Если есть подозрение на тимому (рак тимуса), то целесообразно проводить ультразвуковое исследование. Оно не выявит опухоль средостения, но даст возможность оценить состояние лимфатических узлов и жировой ткани в подключичной области.
К общим методам диагностики относятся анализы крови (общий, биохимический, коагулограмма), анализ мочи (общий), ЭКГ.
Лечение опухолей средостения.
Самым эффективным методом лечения опухолей средостения считается его хирургическое удаление, которое всегда сопровождается и специфической терапией. Если диагноз был поставлен на ранней стадии, врач может четко определить размер и форму опухоли, то применяется радиохирургический метод ее удаления по системе КиберНож. В случае больших размеров опухоли средостения удаляются классическим хирургическим методом с последующей химиотерапией. Диагностирование рака на поздней стадии делает нецелесообразным оперативное удаление новообразования, поэтому пациенту назначают только поддерживающее лечение (химиотерапия или лучевая) – рак средостения прекращает стремительно разрастаться, снижается вероятность распространения метастаз, облегчается симптоматика.
Если диагностирован рак тимуса (тимома), то врач опирается на данные исследований – каков размер опухоли средостения, есть ли ее разрастание. В некоторых случаях сначала проводится несколько курсов химиотерапии и только после этого назначается хирургическое лечение. Дополнительно, после проведения операции по удалению опухоли средостения, пациенту назначают гормональные препараты, иммуноподдерживающие средства.
Принимать решение о проведении терапевтического лечения или хирургического удаления опухоли средостения может только лечащий врач. Операция выполняется только в том случае, если специалист будет уверен в том, что он сможет удалить сразу все новообразование. Так как диагноз рак средостения часто ставится на поздних стадиях заболевания, то даже хирургические методы могут быть бесполезными по причине распространения метастаз, поражения внутренних органов и мягких тканей вокруг средостения.
Прогноз рака средостения.
Теоретически прогнозы на выздоровление при диагностировании опухоли средостения (рака тимуса) положительные. Но проблема заключается в сложностях диагностики – клиническая картина не типичная для злокачественных образований, часто люди либо предпринимают попытки лечения сами, либо обращаются со стандартными жалобами к врачу и им ставят неверный диагноз. Пока проводится лечение неверного заболевания, время проходит и наступает рак, средостения достигает тяжелой стадии. При своевременном выявлении рака тимуса вероятность благоприятного исхода составляет 68%.
Опухоли средостения (рак тимуса) возможно вылечить, но при условии своевременного выявления. Хирургический метод и последующая химиотерапия дают возможность полностью выздороветь. По причине неспецифической клинической картины диагностирование на ранней стадии затруднено, поэтому важно проходит диспансеризацию – это реальный шанс полностью избавиться от злокачественных образований.
Филиалы и отделения, в которых лечат опухоль средостения (рак тимуса)
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
В Отделе торакоабдоминальной онкохирургии
Заведующий отделом – д.м.н. А.Б. РЯБОВ
В Отделении торакальной хирургии
Контакты: (495) 150 11 22
МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Заведующий Отделом торакоабдоминальной онкологии – д.м.н. В.Ю. СКОРОПАД
Средостение в рентгеновском изображении
Стенограмма видеолекции профессора Игоря Евгеньевича Тюрина о средостении в рентгеновском изображении из цикла передач Лучевая диагностика для терапевтов.
Игорь Евгеньевич Тюрин, доктор медицинских наук, профессор:
– Добрый день! Доброго времени суток, уважаемые коллеги и те, кто нас слушает!
Мы с удовольствием начинаем сегодня новый проект, который заявлен как: «Лучевая диагностика для терапевтов». Для лечащих врачей, я бы так назвал эту тему.
Сегодня в студии кандидат медицинских наук Ирина Александровна Соколина. Руководитель отделения лучевой диагностики Клиники пропедевтики имени Василенко ПМГМУ.
Меня зовут Игорь Евгеньевич Тюрин. Я руковожу кафедрой лучевой диагностики Российской Академии последипломного образования.
Сегодня наш первый семинар, первое занятие, посвященное лучевой диагностике. Оно будет посвящено заболеваниям органов грудной полости, патологиям органов грудной полости.
Мы долго обсуждали, в каком формате и в каком виде начинать этот семинар, что можно вынести в качестве первой темы для обсуждения. Решили, что сочетание вопросов нормальной анатомии, вопросов интерпретации рентгеновских изображений с достаточно частой патологией – это оптимальный вариант для первоначальных занятий.
Сегодня мы говорим о патологии средостения. Причем будем говорить об этом и с точки зрения рентгеноанатомии, и с точки зрения патологии лимфатической системы грудной полости. В заключение – небольшой короткий обзор о новообразованиях средостения, коль скоро это одна из наиболее частых патологий этой области.
Начнем мы в следующем порядке. Сначала очень коротко я расскажу о нормальной рентгеноанатомии средостения, общих принципах интерпретации рентгеновских изображений. Это важно для всех врачей – не только рентгенологов, но и врачей всех специальностей. Мы сталкиваемся с рентгеновскими снимками грудной полости, наверное, каждый день.
Дальше Ирина Александровна расскажет о патологии лимфатических узлов и о состоянии корней легких при рентгенологическом исследовании.
Как я уже сказал, третья (заключительная) лекция будет посвящена новообразованиям средостения.
Давайте начнем. Начну я в таком случае: с вопросов нормальной анатомии и принципов интерпретации патологий средостения.
Естественно, начинаем мы с того, что можем делать и каким образом можем исследовать средостение.
Понятно, что первоначальным исследованием в абсолютном большинстве случаев является рентгеновское исследование. Минимальный объем: передняя прямая проекция и правая боковая проекция. Если необходимо, выполняются дополнительные снимки, хотя сейчас это бывает достаточно редко. Но в некоторых случаях все-таки приходится это делать.
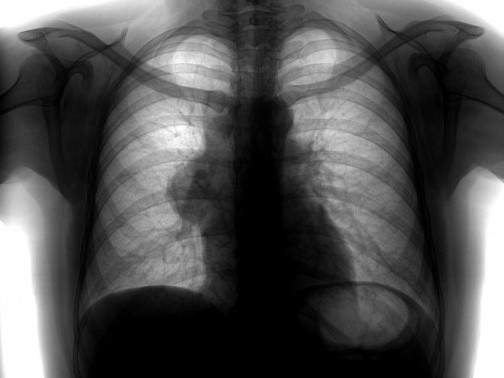
Тем не менее, основным способом получения первичной информации, конечно, являются два стандартных рентгеновских снимка. На этих снимках мы видим изображение тени средостения (или серединной тени). По бокам от серединной тени – изображение корней легких. Оно, собственно, и является предметом сегодняшних наших рассуждений.
Каким образом рентгенологи и лечащие врачи могут интерпретировать состояние средостения, выявлять там патологические изменения?
Два основных момента. Контуры серединной тени, которые образованы сосудистыми структурами и камерами сердца, прежде всего. Во-вторых, это структура серединной тени, которая позволяет выявлять патологические изменения в этой анатомической области.
Понятно, что основную массу серединной тени составляет сердце и крупные сосуды. Спереди – грудная стенка. Сзади – позвоночник, задние отрезки ребер, мягкие ткани. Это все суммируется на обзорной рентгенограмме. Но все-таки основная масса – это, конечно, изображение камер сердца.
Сердце располагается симметрично в грудной полости, как вы хорошо знаете. Оно составляет нижнюю, наиболее широкую, часть серединной тени. Выше располагаются крупные сосуды, которые исходят из камер сердца или приносят кровь в камеры сердца.
Если говорить о том, чем образованы контуры средостения (контуры серединной тени), то обычно рентгенологи называют это дугами – по традиции, сформировавшейся в середине прошлого века в классических наших руководствах. Эти выпуклости или контуры серединной тени образованы различными сосудами и камерами сердца.
Если двигаться справа вниз и дальше слева (тоже сверху вниз), то самая верхняя часть серединной тени справа образована верхней полой веной. Мало интенсивная тень, параллельно идущая к грудному отделу позвоночника. Дальше правое предсердие. Между ними располагается правый атриовазальный угол, который в норме составляет, как вы видите, одну треть от высоты грудной клетки на рентгеновском снимке.
В самом низу иногда на обзорных рентгенограммах мы видим мало интенсивный контур нижней полой вены, которая впадает в правое предсердие.
Если говорить о левом контуре, то это левая подключичная артерия, исходящая из аорты. Ниже, собственно, дуга аорты. Еще ниже – легочная артерия. Контуры двух этих сосудов создают характерный типичный перекрест на обзорных рентгенограммах (хорошо видимый в норме).
Ниже двух этих линий вы хорошо видите светло-серую, достаточно четко очерченную воздушную полоску просвета левого главного бронха, который здесь отделяет сосуды от камер сердца.
Ниже располагается левое предсердие (ниже левого главного бронха).
Наконец, левый желудочек, который уходит за тень диафрагмы.
Вот таким образом формируются в норме контуры тени средостения (серединной тени). Если изобразить это на схеме… Мы специально оставили это в качестве такого слайда, чтобы он остался и можно было потом в спокойной обстановке его изучить и посмотреть. Все так называемые дуги или контуры сердечной тени или серединной тени здесь изображены. Они формируют нормальную рентгенологическую картину.
Но кроме этого существует еще и так называемая структура серединной тени. Это связано с тем, что сердце и крупные сосуды, которые образуют затенение в центре грудной полости – это не идеальный цилиндр округлой формы, а достаточно сложная в аксиальной плоскости структура. Она граничит с воздухсодержащей легочной тканью. Там, где та или иная анатомическая структура соприкасается с воздухом, заполняющим легочную ткань, мы видим контур этой структуры.
Здесь хорошо виден контур нисходящей части аорты, например. Или контур грудных позвонков.
Прилежащая к ним легочная ткань воздушна. Таким образом, поскольку воздух является естественным контрастным веществом, он создает своеобразную структуру серединной тени.
Естественно, в центре (в верхней части) вы видите воздушную полоску трахеи и двух главных бронхов, которые пересекают сверху вниз верхнюю часть серединной тени.
Мы сейчас посмотрим более целенаправленно те анатомические структуры, которые могут представлять интерес, когда мы говорим о патологии – границе нормы и патологии.
Это могут быть линии, могут быть контуры, могут быть полоски. Они сформируются в зависимости от того, что именно граничит, как я уже сказал, с воздухсодержащей легочной тканью.
Это может быть соединение медиастинальной плевры. Это могут быть контуры нисходящей аорты, паравертебральные линии, контуры непарной вены. Это все можно будет показать сейчас на отдельных слайдах, чтобы это было понятно.
Самый простой пример. Одна из типичных составляющих структуры средостения – конечно, правая паратрахеальная полоска. Она пересекает средостение сверху вниз (стрелками это показано).
Почему она возникает?
Внутри трахеи находится воздух как естественное контрастное вещество. В верхней части вы видите реформацию компьютерно-томографическую во фронтальной плоскости. Главные бронхи трахеи заполнены воздухом. Снаружи, если вы посмотрите на аксиальные срезы, правая стенка трахеи всегда в норме граничит с воздухсодержащей легочной тканью, которая располагается в верхней доле правого легкого.
Пока легочная ткань остается воздушной и располагается рядом с трахеей, мы видим стенку этой трахеи в естественном виде – в виде полоски, которая располагается сверху вниз в правой половине средостения.
Дальше – над правым главным бронхом – поперечное сечение непарной вены. Дальше начинается корень правого легкого, о котором речь будет впереди.
Еще один пример из этой же области.
Почему это имеет принципиально важное значение?
Там, где возникают патологические изменения, нормальная анатомическая структура меняется. Справа на слайде пациент, у которого имеется увеличение паратрахеальной группы лимфатических узлов. Это показано стрелочкой на аксиальном срезе.
Вы хорошо видите: расширение средостения вправо, естественно, приводит к исчезновению, замещению правой паратрахеальной полоски за счет того, что в этом месте к средостению, к правой стенке трахеи прилежит уже не воздух, а увеличенные лимфатические узлы.
Другая анатомическая структура – это так называемая линия или полоска переднего медиастинального сочленения. На аксиальных срезах стрелочкой показано, как медиастинальная плевра к переду от дуги аорты соединяется в одну целую структуру и располагается перпендикулярно грудине и передней грудной стенке.
Отображением этой структуры на рентгеновских снимках является типичная совершенно линия, которая пересекает косо область бифуркации трахеи. Если она присутствует, мы почти наверняка можем сказать, что здесь нет патологических образований в средостении или каких-то изменений в этой области.
С другой стороны, помимо таких полосок или линий, которые есть в средостении, есть еще и контуры естественных анатомических структур. Самое понятное и самое простое в этом отношении – это контуры дуги нисходящей части аорты (здесь они показаны красными стрелками – вы видите на аксиальных томограммах).
Поскольку дуга в дистальной ее части и нисходящая часть аорты на всем протяжении граничат с воздухсодержащей легочной тканью преимущественно в нижней доле левого легкого, мы хорошо всегда видим левый контур нисходящей аорты на фоне сосудистых структур средостения, на фоне сердца.
С другой стороны, мы рядом с контуром нисходящей аорты всегда можем увидеть контуры грудных позвонков (так называемые паравертебральные линии). Здесь они обозначены розового цвета стрелочками. Поскольку грудные позвонки так же соприкасаются с воздухсодержащей легочной тканью, они тоже видны на рентгеновских снимках в норме очень хорошо.
С другой стороны, длинная, достаточно интенсивная вертикальная линия, которая пересекает позвоночный столб практически посередине – это линия, которая образована западением сердечного силуэта позади сердца. Там, где располагается непарная вена. Там где-то располагается пищевод. Отсюда название – (неразборчиво, 12:27)- эзофагеальный карман.
Легочная ткань здесь заходит за правое предсердие вглубь средостения и образует своеобразный заворот. Мы это хорошо видим на обзорной рентгенограмме в виде полосы. Многие по инерции воспринимают это как правую стенку аорты, надеясь в этом месте увидеть аневризму аорты или какие-то другие патологические изменения.
Но если вы посмотрите на аксиальные срезы, вы хорошо видите, что левая стенка нисходящей аорты граничит с легочной тканью, а правая стенка аорты располагается в толще средостения, гранича с жировой клетчаткой. Поэтому мы ее никаким образом увидеть на обзорной рентгенограмме, естественно, не можем.
Слева, по правому контуру серединной тени, вы видите контуры грудных позвонков. Такими же розовыми стрелками они обозначены. Тела позвонков справа точно так же граничат с легочной тканью.
Какое это имеет практическое значение?
Перед вами молодой человек, у которого конфигурация средостения почти нормальная, сказали бы мы. Ничего особенного здесь, может быть, в плане ширины серединной тени или изображения дуг серединной тени нет. Тем не менее, мы видим ясный, совершенно четкий двойной контур справа над диафрагмой. Как будто там есть две камеры сердца.
Откуда взялся этот контур?
Очевидно, здесь есть какие-то дополнительные образования, помимо нормальных сосудистых структур. В боковой проекции мы видим, что эта дополнительная тень проецируется на ретрокардиальное пространство около позвоночника.
Если теперь мы посмотрим то же самое в аксиальных срезах на томографическом изображении, мы хорошо видим, что позади сердца (около позвоночника), в паравертебральной области, располагается большое кистозное образование – энтерогенная киста.
Сложение двух контуров – контура правого предсердия и контура кисты – формирует два контура на обзорном снимке. Мы можем хорошо и точно предположить сразу по обзорным рентгенограммам, что это дополнительное образование находится в задней части средостения – около позвоночника.
Другой пример. Явное совершенно расширение средостения (серединной тени) вправо у женщины в возрасте 60 лет.
Может быть патология сердца?
Да, может быть. На рентгенограмме в боковой проекции вы видите, что эта мало интенсивная тень проецируется на переднюю часть – на область сердца, на тень сердца.
Сразу же обращает на себя внимание, что мы не видим контура сердца, отдельно контура правого предсердия так, как должны были бы видеть в норме. Изображение, которое вы видите в аксиальной плоскости на компьютерной томограмме: такая же киста. Такое же кистевидное образование. В данном случае это киста перикарда, но только располагающаяся в переднем средостении.
Поскольку оно соприкасается с камерами сердца, естественно, мы никаким образом контуры сердечных камер увидеть здесь уже не можем.
Это обычный рентгенологический прием распознавания патологических изменений средостения. Легочные изменения тоже могут вносить своеобразные изменения в обычную структуру средостения. Вы видите здесь интенсивную, четкую, ясную линию, которая пересекает тень средостения практически от бифуркации и по направлению к диафрагме, к грудной стенке.
На снимке в боковой проекции это все локализуется в задней части. Типичная картина ателектаза нижней доли правого легкого с соответствующими изменениями конфигурации и конфигурации структуры тени средостения.
То же самое в виде реформации компьютерно-томографической. Мы видим спавшуюся, безвоздушную нижнюю долю правого легкого и патологическое образование, которое полностью перекрывает просвет промежуточного бронха у этого пациента.
В боковой проекции серединная тень распадается на несколько составных элементов: аорту, сердце, элементы легочной артерии, корень легкого. Изображение средостения (серединной тени) здесь, конечно, совершенно другое.
Если начинать снизу и спереди и двигаться по окружности, то самую переднюю нижнюю часть контура средостения составляет правый желудочек. Чуть выше находится восходящая аорта. Еще дальше – дуга аорты. Еще дальше – нисходящая часть аорты.
В боковой проекции мы видим практически всю дугу аорты на всем протяжении.
Задний контур сердца образован в верхней части левым предсердием, а в нижней части – левым желудочком. По этой задней поверхности, вы помните хорошо, проходит пищевод, поэтому контрастирование пищевода во многих случаях использовалось раньше и сейчас до сих пор используется для косвенной оценки состояния левых камер сердца.
Наконец, в самой нижней части – контур нижней полой вены, которая впадает здесь в правое предсердие и пересекает контур левого желудочка.
Таким образом выглядит в боковой проекции серединная тень. Несколько отделов серединной тени и средостения выделяют в рентгенологии.
Одно из них – аортопульмональное окно. Коль скоро мы заговорили о снимках в боковой проекции, оно хорошо видно на снимках в боковой проекции. Это пространство, которое располагается между дугой аорты и общим стволом легочной артерии, и заполнено воздухом.
Просветление между двумя крупными сосудами заполнено в средостении жировой клетчаткой. Она может быть хорошо обнаружена при томографическом исследовании между восходящей и нисходящей частью аорты и трахеи.
В этом месте возникают нередко патологические процессы, когда исчезает нормальное изображение аортопульмонального окна. Реформация хорошо показывает соотношение легочной артерии и дуги аорты, причину возникновения на рентгеновском снимке в боковой проекции такого окна.
Это все можно обнаружить уже на обычной рентгенограмме. Здесь хорошо видно, что в проекции аортопульмонального окна есть дополнительное образование. Воздухсодержащая легочная ткань здесь практически не видна. Это показание, чтобы сделать дополнительные исследования: в этом случае – компьютерную томографию.
Вы видите, что между восходящей и нисходящей частью аорты располагается огромное патологическое образование, исходящее из бронха верхней доли левого легкого.
Другие отделы, которые традиционно выделяются при рентгенологическом исследовании.
Обычно это ретростернальное пространство. Просветление, говорят рентгенологи. Часть, заполненная воздухом, позади грудины, которую обычно хорошо видно на обзорном снимке.
Это ретрокардиальное пространство. Такое же воздухсодержащий участок позади сердца.
Наконец, это ретротрахеальное пространство позади воздушного столба трахеи.
Все эти участки заполнены, так или иначе, воздушной легочной тканью. Если там возникают патологические образования…
Например, рестростернальное пространство. Внутригрудной зоб или какие-то опухоли переднего средостения, аневризмы восходящей аорты и так дальше. В этом случае мы, естественно, видим патологические изменения на обзорной рентгенограмме.
В этой ситуации ретрокардиальное пространство: мы видим на снимке в прямой проекции дополнительную тень, которая прилежит к нисходящей части аорты. В этом случае контур нисходящей части аорты исчезает. В боковой проекции это образование располагается на фоне тени позвонков в ретрокардиальном пространстве, сказали бы мы.
Естественно, это требует использования дополнительных методов исследования, чтобы выявить то самое образование, которое располагается слева от нисходящей части аорты и требует соответствующего лечения.
Ретротрахеальное пространство. Хорошо виден воздушный столб воздуха в центре грудной полости. Передняя стенка трахеи и задняя стенка трахеи. Здесь же располагается изображение лопатки в боковой проекции. Но все, что располагается позади задней стенки трахеи (естественно, в норме это воздух, который просвечивает сквозь средостение) – здесь не должно быть никаких патологических изменений.
Если мы видим такую картину, когда позади трахеи – она оттеснена к переду, изогнута – располагается такое образование, конечно, это патологические изменения, требующие использования дополнительных методов исследования.
В этом случае это внутригрудной зоб, который хорошо виден при томографическом исследовании.
Конечно, правое паратрахеальное пространство, о котором мы уже говорили сегодня. Чаще всего это лимфатические узлы средостения, о которых сегодня речь впереди. Они увеличиваются и приводят к видоизменению этой области, к исчезновению паратрахеальной полоски, к расширению тени средостения вправо, как у этого пациента с саркоидозом и увеличенными паратрахеальными лимфатическими узлами.
Вот то, что касается нормальной анатомии, первоначального анализа состояния средостения, которое обычно проводят врачи-рентгенологи. Его очень полезно проводить всем специалистам, которые так или иначе занимаются патологией органов грудной полости.
Это связано с тем, что даже обзорный рентгеновский снимок (иногда даже в одной проекции, когда речь идет об обследованиях в реанимационных условиях в палате интенсивной терапии) во многих случаях позволяет очень точно, очень достоверно определить, во-первых, наличие или отсутствие патологии. Во-вторых, предположить, где она находится и что это может быть.
В наших условиях, конечно, принципиально важно решить, нужно делать что-то еще этому пациенту (какие-то дополнительные исследования). Если нужно, то какие.