Чем обрабатывать диабетическую стопу
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 36 лет.
Определение болезни. Причины заболевания
Диабетическая стопа (синдром диабетической стопы, СДС) — это тяжёлое осложнение сахарного диабета в виде инфекции, язв или разрушения глубоких тканей, которое возникает в связи с нарушением макроструктуры стопы и микроциркуляции крови, по причине разрушения нервных окончаний и нервных волокон. [1]
Главная причина ДС — это Сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «Сахарный диабет» должен помнить о таком грозном возможном осложнении.
СДС развивается в разной степени и разных формах:
Основные «пусковые механизмы» развития язв при СДС:
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
4. Микротравмы:
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.
6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.
Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
Симптомы СДС:
Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую патологическую последовательность:
Таки образом, при СДС происходит повреждение всех тканей нижней конечности.
В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.
Все деструктивные процессы, происходящие в тканях стопы приводят к тому, что любое повреждение кожи становится лёгким процессом, а заживление — длительным. Усугубить состояние стопы могут присоединившиеся инфекции, которые способны привести к образованию гангрены — некрозу тканей. [9]
Классификация и стадии развития диабетической стопы
Классификация I Международного симпозиума по диабетической стопе
В 1991 году в Нидерландах на I Международном симпозиуме была принята классификация СДС, которая является наиболее распространённой. [1] Она предполагает разделение заболевания на три типа в зависимости от преобладающего патологического процесса:
Классификация Вагнера
По степени выраженности поражений тканей стопы выделяют следующие стадии СДС: [6] [7]
Классификация Техасского университета
Данная классификация была разработана в 1996-1998 годах. [8] В её основе лежит оценка язвы по глубине, наличию инфицирования и ишемии — риска ампутации конечности.
Синдром диабетической стопы — рекомендации к лечению и профилактики
Сахарный диабет – патология, с которой сталкиваются люди разных возрастов. Современная медицина не располагает методикой полного излечения заболевания. Поэтому пациентам с сахарным диабетом необходимо строго контролировать состояние здоровья, ведь патология оказывает негативное влияние на все системы организма.
Влияние диабета на ноги
Если уровень глюкозы в крови стабильно высокий на протяжении 5-10 лет, нарушается обмен веществ. Это приводит к формированию трофических изменений в костях, на коже, мышцах, сосудах, сухожилиях. В первую очередь страдают ноги – сахарный диабет часто сопровождается лишним весом, варикозным расширением вен.
Также у больных сахарным диабетом снижен иммунитет, вследствие чего раны, царапины, язвы заживают месяцами. Патология сопровождается нарушением нервной проводимости кожи, вследствие чего человек попросту не чувствует повреждения кожи. Все это приводит к возникновению диабетической стопы. Несвоевременное ее лечение может повлечь серьезные осложнения, влекущие тяжелые последствия: от ампутации до летального исхода.
Симптомы диабетической стопы
Патология может долгое время не проявлять себя явными симптомами. Однако есть ряд косвенных признаков, указывающих на развитие синдрома диабетической стопы:
При отсутствии корректного лечения синдрома диабетической стопы ситуация будет усугубляться. Основными признаками запущенной патологии являются:
Игнорирование симптомов может привести к присоединению вторичной инфекции, что в 90% случаев заканчивается ампутацией конечности. Поэтому при первых же подозрениях на развитие патологии необходимо обратиться к врачу, который проведет диагностику синдрома диабетической стопы и подберет корректную тактику лечения.
Виды диабетических стоп
Классификация синдрома диабетической стопы выглядит следующим образом:
Клинические рекомендации при синдроме диабетической стопы может дать только врач, в зависимости от запущенности заболевания, его формы, индивидуальных особенностей организма. Не стоит рисковать здоровьем и игнорировать симптомы заболевания. Своевременный визит к врачу поможет избежать необратимых последствий патологии.
Стадии развития патологии
Вне зависимости от формы заболевания, оно развивается последовательно. При переходе на новую стадию обостряются имеющиеся и добавляются новые признаки.
Течение диабетической стопы, вне зависимости от классификации, выглядит следующим образом:
Диабетическая гангрена стопы
При игнорировании симптомов диабетической стопы вероятность развития сухой или влажной гангрены. Основными ее признаками являются боли, почернение конечности, отсутствие чувствительности в пораженной зоне. Гангрена может сопровождаться нагноением, тошнотой, ознобом, повышенной температурой тела. Патология никогда не возникает внезапно – это результат игнорирования признаков прогрессирования диабетической стопы. При наличии гангрены консервативные методы лечения не применяются. В зависимости от степени распространенности и вида некроза пациенту показана некрэктомия или полная ампутация конечности.
Профилактика диабетической стопы
Чтобы не приходилось заниматься лечением синдрома диабетической стопы, нужно бороться с патологией еще до ее проявления. Есть несколько простых советов, которые помогут предотвратить развитие заболевания.
Какую обувь носить

При диабетической стопе нужно носить исключительно удобную обувь с крепкой колодкой. Она не должна быть узкой, давить или натирать, иметь мягкую подошву. Приобретать обувь лучше во второй половине дня, когда нога отекает. Также рекомендуется отдавать предпочтение моделям с регулируемой полнотой ступни. Обязательно проверяйте, чтобы вставленная внутрь обуви стелька лежала ровно и крепко, не деформировалась.
При деформации стопы или наличии язвенных поражений кожи необходима специальная ортопедическая обувь.
Как ухаживать за стопами
Необходимо ежедневно проверять ступни на наличие порезов, трещин, язв, волдырей и других изменений кожи. Если вы не можете разглядеть труднодоступные участки, используйте зеркальце. Ежедневный осмотр крайне важен, ведь чувствительность при диабетической стопе значительно снижена. Даже получив серьезное повреждение, можно этого попросту не почувствовать.
Также следует правильно ухаживать за ногами. Гигиена ног должна осуществляться ежедневно. Мойте ступни с мылом, осторожно протирайте мягким полотенцем, тщательно высушивайте межпальцевые промежутки. Регулярно меняйте носки.
Диагностика
Диагностика диабетической стопы подразумевает осмотр у эндокринолога и невролога. На приеме специалист проводит анализ чувствительности стопы, выслушивает кровоток в артериях ступни. Для того, чтобы поставить диагноз, необходимо пройти комплексное обследование, включающее:
Диагностика синдрома диабетической стопы – ключевой момент в подборе корректной тактики лечения. Чем раньше обратиться к врачу, тем выше вероятность избежать оперативного вмешательства и ограничиться консервативными методами терапии.
Лечение диабетической стопы
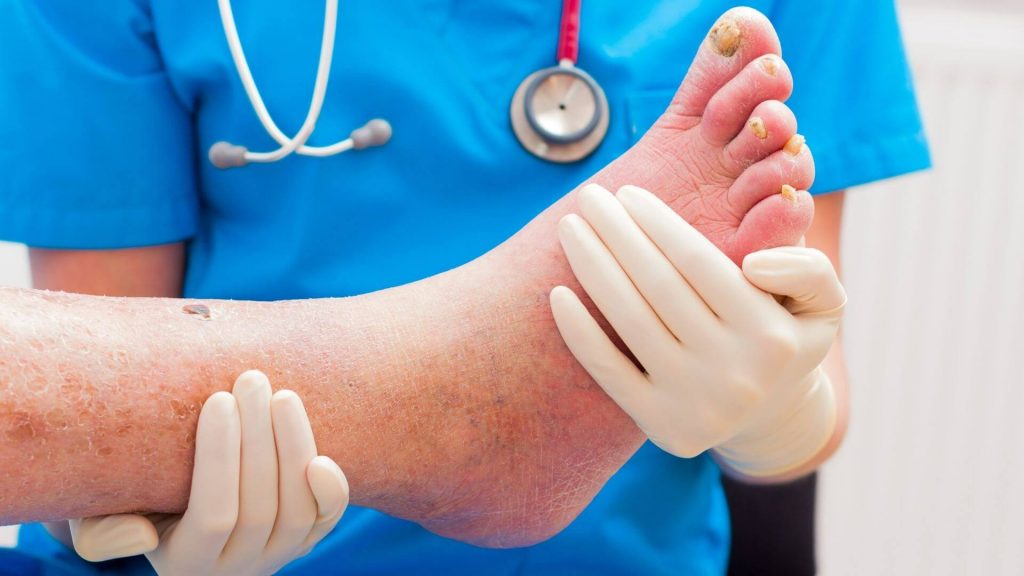
Основная клиническая рекомендация по лечению диабетической стопы – компенсация основного заболевания. Необходимо тщательно следить за уровнем сахара в крови, не допуская его резких скачков. При наличии признаков развития синдрома диабетической стопы нужно сразу же обратиться к врачу. Он назначит один из консервативных методов лечения, с помощью которых удастся остановить прогрессирование патологии.
Таблетками
Терапия синдрома диабетической стопы подразумевает прием следующих препаратов:
Назначать таблетки может только врач, исходя из текущей стадии диабетической стопы и общего состояния организма.
Народными средствами
Лечить СДС в домашних условиях можно только на ранних стадиях. Терапия народными средствами заключается в регулярном обрабатывании ран и язв во избежание инфицирования. Выбирая один из народных методов, помните: такое лечение не заменить медикаментозное. Нетрадиционная медицина допустима, однако только после согласования с лечащим врачом, в качестве дополнения основной терапии.
Мазями
При лечении диабетической стопы можно применять противомикробные средства в форме мазей, специальные гели. Необходимо следить за состоянием ног, ежедневно обрабатывая стопу жирными кремами (в случае ее сухости). Нельзя наносить средства на межпальцевые промежутки. Самостоятельно выбирать мазь не стоит – приобретайте лекарство только после консультации врача. Некорректно подобранное средство может только усилить раневые дефекты.
Хирургическое лечение
В случае проникновения язв диабетической стопы в сосуды или кости необходима операция. Современная медицина располагает следующими методиками лечения СДС:
Рекомендации пациентам с диабетической стопой
Лечение СДС подразумевает комплексный подход. Больным необходимо:
Крайне важно вовремя заметить развитие синдрома диабетической стопы. Своевременно предпринятые меры помогут избежать тяжелых последствий.
[feedback text1=»Остались вопросы по синдрому диабетической стопы?» text2=»Бесплатная консультация специалистов AngioClinic»]
Автор
Врач генетик. Окончила Челябинскую Государственную медицинскую академию. Прошла интернатуру в Северо-Западном Государственном медицинском университете имени И.И. Мечникова.
Добавить комментарий Отменить ответ
Блог МЦ Аист
Мединиский центр «Аист» представляет вам статьи, в которых вы можете найти необходимую вам информацию о историях болезней или информацию о способах лечения, а так же свежие новости в медицинской среде
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации
Время чтения: 6 мин.
Диабет — одно из самых распространенных заболеваний в мире, а синдром диабетической стопы — тяжелое осложнение, которое развивается из-за изменения нервов, сосудов, кожи и мягких тканей, костей и суставов. Оно проявляется в виде гнойно-некротических процессов, язв и костно-суставных поражений.
Диабетическая стопа — основная причина ампутаций нижних конечностей у больных сахарным диабетом! Однако если осложнение диагностировали вовремя, то более чем в 80% случаев ампутации можно избежать. Шансов «поймать» его на ранней стадии значительно больше у тех, кто постоянно находится рядом с больным человеком — его близких. В этой статье мы подробно рассказываем о том, как это сделать.
Текст подготовлен по материалам вебинара Кристины Осотовой, специалиста по уходу АНО «Мастерская заботы»
Сахарный диабет — это эндокринное заболевание, связанное с нарушением усвоения глюкозы. Это происходит из-за недостаточности гормона инсулина. Сахарный диабет бывает двух типов: первого и второго.
При диабете первого типа инсулин не вырабатывается из-за того, что разрушаются клетки поджелудочной железы. Его симптомы:
Эти симптомы могут проявляться и исчезать в зависимости от уровня сахара в крови.
Диабет второго типа связан с тем, что в организме либо вырабатывается недостаточно инсулина, либо организм к нему невосприимчив. Симптомы в начальной фазе могут вообще отсутствовать. Заболевание может обнаружиться случайно при плановом осмотре, либо когда появляются первые симптомы, связанные с осложнениями сахарного диабета.
Редко встречаются и другие виды сахарного диабета. Они могут быть связаны с генетическими дефектами, влияющими на функцию клеток поджелудочной железы, с заболевания поджелудочной железы (панкреатит), действием токсинов или лекарственных веществ, с беременностью (гестационный диабет, который проходит после родов).
Синдром диабетической стопы, или диабет-стопа — это специфическое состояние стопы при сахарном диабете, возникающее на фоне нарушения работы нервов и сосудов.
Симптомы: поражения кожи, мягких тканей, костей и суставов стопы. В запущенной стадии происходят костно-суставные изменения, на стопах образуются трофические язвы, а также гнойно-некротические раны.
Механизм развития диабетической стопы: из-за высокого уровня сахара в крови снижается чувствительность нервных окончаний. Человек может натереть ногу, поранить ее и не заметить этого. Затем происходит нарушение кровообращения, потом «по цепочке» поражаются суставы и, наконец, присоединяется инфекция — происходит воспаление, нагноение, некрозы и т.д.
Основные зоны риска у пациента с сахарным диабетом:
Синдром диабетической стопы бывает н ейропатической (следствие нарушения работы нервов), и шемической (следствие нарушения работы кровеносных сосудов, нарушения питания тканей стопы) и и шемическо-нейропатической (смешанной) формы.
Признаки нейропатической формы диабет-стопы:
Признаки ишемической формы диабет-стопы:
Если упустить начало заболевания, с большой вероятностью возникнут осложнения, которые сложно лечить.
Одно из наиболее тяжелых осложнений сахарного диабета — диабетическая остеоартропатия или «стопа Шарко».
Механизм образования «стопы Шарко»: кости становятся хрупкими, происходят множественные переломы, которых человек не чувствует из-за снижения чувствительности. После переломов кости срастаются неправильно, происходит деформация стопы. Ухудшается питание тканей, перераспределяется давление на стопу, и в местах давления возникают язвы.
Как лечится стопа Шарко?
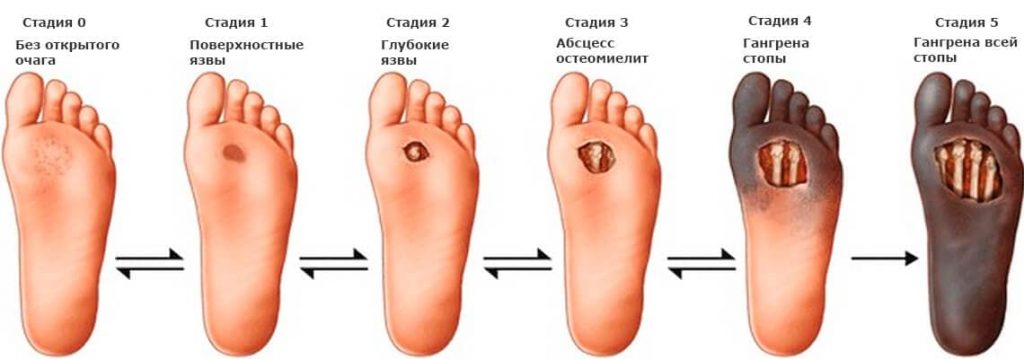
Есть несколько стадий синдрома диабетической стопы.
0 стадия. Нога сильно деформирована, но язв нет.
Основная задача на этой стадии — обеспечить целостность кожи, предотвратить трещины, надрывы кожи на стопе, куда может попасть инфекция и вызвать воспаление. Для этого нужно правильно ухаживать за кожей, в том числе за огрубевшей кожей, за ногтями, максимально разгрузить стопы.
Любая ранка на стопе у человека с сахарным диабетом – это, в перспективе, язва.
1 стадия. Повреждение кожи есть, но рана поверхностная (не затрагивает сухожилия, мышцы, кости), не инфицирована.
Цель лечения в этом случае — обеспечить чистоту раневой поверхности для ускорения заживления. На этой стадии важно не допустить присоединение инфекции.
Как обрабатывать рану при синдроме диабетической стопы?
Сначала — антисептическим раствором или гелем на водной основе. Например, Пронтосан гелем, Пронтосан раствором, Хлоргексидином, Мирамистином.
Антисептические растворы для обработки ран ни в коем случае не должны содержать спирт! Зелёнка, йод, фукорцин не подойдут! Спиртовые растворы обжигают и сушат кожу, в итоге рана не заживает. Они содержат краситель, закрашивают кожу, поэтому трудно будет оценить состояние раны. Например, под «зелёнкой» вы не сможете вовремя распознать появившийся участок некроза.
Следующий этап — наложить на рану абсорбирующую влажную повязку. Например, повязку Askina Foan, Askina Sorb, Askina Transorbent, Cutinova Hydro, либо другие повязки. Такая повязка создает в ране влажную среду, что способствует быстрому заживлению, восстановлению клеток кожи.
Рана не должна пересыхать. Вместо специальных повязок можно использовать марлевые салфетки, смоченные водным раствором йода или же с мазью на водной основе, например, йодопероном.
Третий этап — наложение сверху фиксирующей повязки: полиуретановой или адгезивной. Она не даст соскочить абсорбирующей повязке, позволит сохранить в ране влажную среду и защитит рану от попадания микроорганизмов, грязи, воды.
Примеры: Askina Derma, Гидрофилум. Преимущества полиуретановой повязки: она прозрачная, благодаря чему под ней видно, в каком состоянии рана; и паропроницаемая, значит, рана будет «дышать», сохранится воздухообмен с внешней средой. С такой повязкой можно ходить в обуви, даже мыть ноги.
Главное: под ней образуется благоприятный микроклимат для заживления раны.
Все полиуретановые повязки легко отделяются от кожи: их не нужно отдирать, вымачивать, они не доставляют дискомфорта пациенту.
2 стадия. Неифицированная рана.
Повреждение становится глубже, но глубокие мышцы, ткани и кости еще не поражены.
Цель — убрать отторгающиеся ткани (участки почернения, некроз, шелушение), потому что они мешают заживлению раны; предупредить бактериальную нагрузку, нагноение раны.
2 стадия. Инфицированная рана.
Признаки инфицирования и воспаления:
Если рана инфицирована, к схеме лечения добавляется антибактериальный этап.
Ежедневные перевязки делать не обязательно. В инструкции к любым повязкам указано, на сколько дней повязку можно оставить на ране (например, на 3 или 5 дней).
3 стадия. Рана глубокая, затрагивает кости и суставы.
Начиная с третьей стадии рана обрабатывается только физиологическим раствором: натрия хлорид 0,9%, он продается в любой аптеке. Рана затрагивает кости и суставы, а воздействие антисептических растворов на суставные ткани нежелательно.
Существует два сценария обработки раны на 3 стадии синдрома диабет-стопы.
Сценарий первый. Есть омертвевшие ткани без обильного отделяемого из раны. В этом случае растворяем некроз, наложив на рану специальные гели, а сверху — полиуретановую повязку. Через пару дней снимаем повязку вместе с омертвевшими тканями. Накладываем антисептическую повязку, потому что поражение достигает глубоких слоев, присоединение инфекции в любом случае есть.
Сценарий второй. Омертвевших тканей нет, но есть обильное отделяемое из раны: рана постоянно «течет», повязки и одежда намокают. В этом случае выход — губчатые абсорбирующие повязки. Они впитают отделяемое из раны. Сверху — полиуретановую или адгезивную повязку, которая фиксирует и защищает.
4 стадия. Инфицированная рана. Развитие остеомиелита.
На этой стадии рана настолько глубокая, что развивается воспаление кости (остеомиелит), костная ткань начинает разрушаться. Цели лечения — те же, что и на всех предыдущих стадиях. Сценарий первых шагов — тот же:
Если из раны исходит специфический запах — резкий, неприятный — это может свидетельствовать о присоединении серьезной бактериальной инфекции. В этом случае понадобятся антибиотики.
Помните: назначить любые лекарственные препараты может только врач!
Может понадобиться хирургическое вмешательство: удаление воспаленных тканей, чтобы не допустить распространения воспаления. Вылечить остеомиелит в домашних условиях невозможно. Послеоперационную рану нужно обрабатывать физраствором.
Применение антисептических гелей и растворов нежелательно!
Если нет возможности использовать специальные повязки
Можно использовать марлевые повязки, смачивая их, в зависимости от цели обработки, йодопироном, водным раствором йода; или салфетки, пропитанные мазями (йодная мазь, мазь офломелид, йодопирон в виде мази и др.).
Чтобы марлевые повязки не высыхали, не прилипали к ране и не повреждали ее при снятии, нужно заклеить их сверху повязкой (пленочной фиксирующей либо фиксирующей повязкой на нетканной основе). Бинт и пластырь не подойдут: они не будут создавать нужную для заживления раны влажную среду внутри.
При обработки раны на любой стадии важно помнить, что основа быстрого заживления раны — сохранение в ней влажной среды. Рана не должна высыхать! Вода участвует во всех процессах в организме человека, в том числе в восстановлении кожного покрова.
Обработка раны должна быть последовательной и регулярной!
Как только вы заметили первые признаки, сразу же обратитесь к врачу!
Если нога сильно отекает, появились участки темно-бордового цвета, большие участки некроза, чернеют пальцы или участки стопы — медицинская помощь требуется срочно! Может понадобиться полноценная операция!
Чем дольше рана будет оставаться без оперативного вмешательства, тем выше риск попадания инфекции в кровь и развития сепсиса (заражения крови). Это тяжелое состояние, которое в большинстве случаев приводит к летальному исходу.
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем лечить его.
Параметры обуви, которые нужно учитывать:
Если возможно, сделайте ортопедическую обувь на заказ, специально для вашего близкого с диабетом и под его стопу.
Как подобрать удобную обувь, если снижена чувствительность стопы: человек не чувствует, жмет ему ботинок или нет?
Попросите вашего близкого поставить ногу на картонку, обведите стопу карандашом или ручкой, вырежите получившуюся «стельку». В магазине можно будет проверять обувь с ее помощью: помещается она или нет, загибается, «гуляет» и т.д.
Основные правила ухода:
Межпальцевые промежутки кремом мазать нельзя! Это место плохо проветривается, в результате могут возникнуть опрелости.
Если на месте шва после ампутации открытая рана, обрабатываете ее водными антисептическими растворами и используете повязки, о которых говорилось выше, в зависимости от ситуации. При серьезных осложнениях (некроз, рана выглядит незаживающей) срочно обратитесь к хирургу: возможно, понадобится повторная операция.
Если ампутировали палец или несколько пальцев на ноге, лучше изготовить для человека индивидуальную ортопедическую стельку или ортез, ортопедическую обувь.
Раньше рекомендовали в рану капать несколько капель инсулина для лучшего заживления. Я этим приемом пользуюсь, как вы к этому относитесь?
Этот метод работает, но он устарел. Специальные повязки будут способствовать заживлению без всякого инсулина в рану. Главное — нормализовать сахар в крови.
Можно ли на 1-2 стадиях диабет-стопы использовать банеоциновую мазь?
Банеоцин — это антибактериальный препарат, антибиотик. Если на 1-2 стадии нет присоединения инфекции (нагноения в ране, сильного воспаления, отделяемого из раны), то банеоционовая мазь не нужна. Если инфекция есть — да, банеоциновая мазь может пригодиться. Однако, прежде всего надо обратиться к врачу.
Можно ли использовать для обработки раны однопроцентный раствор перекиси водорода?
Перекись водорода при обработке любых ран — пролежней, язв при варикозной болезни, при диабет-стопе противопоказана. Особенно если у больного онкологическое заболевание. Перекись водорода не используют нигде в мире, кроме России. Это химически очень сильное вещество, которое сжигает свежеобразованные клетки кожи на ране. Используйте вместо перекиси антисептические средства на водной основе: Хлоргексидин, Мирамистин, Пронтосан, водный раствор йода.
Отличается ли физкультура, рекомендованная для человека с диабетом, от физкультуры, предназначенной для здорового человека?
Конечно, отличается. Сахарный диабет — это системное заболевание, которое затрагивает все системы органов человека. Упражнения должны быть максимально щадящими: не стоит делать глубокие приседания (можно травмировать тазобедренный сустав), рывки, резкие движения (можно получить микронадрыв связок, который будет долго заживать). Нужно подобрать подходящую обувь и одежду для занятий спортом (обувь не должна давить, носки — впиваться в кожу). Занятия физкультурой должны быть регулярными, но неагрессивными.
Возможно ли полностью вернуть чувствительность стопы у больного диабетом?
Повреждения нервных волокон у диабетика могут быть критическими: нервные волокна могут просто отмирать в стопе при нейропатической форме синдрома. Поэтому, к сожалению, велика вероятность того, что нечувствительные участки на стопе останутся. В какой-то степени чувствительность можно восстановить, но не целиком.
Вам также может быть интересно:
Материал подготовлен с использованием гранта Президента Российской Федерации, предоставленного Фондом президентских грантов.


















