Чем облегчить симптомы пмс
Этот «ужасный» ПМС и как его пережить
ПМС, или предменструальный синдром, – сложный циклический комплекс симптомов, возникающий у некоторых женщин в предменструальные дни (за 2—10 дней до менструации) и характеризующийся самыми разнообразными нарушениями, которые, негативно сказываются на привычном для женщины образе жизни.
Согласно статистике, предменструальному синдрому (ПМС) подвержены, по разным данным, от 50 до 80 % всех женщин планеты. Многие из них – в достаточно легкой форме, при которой не возникает необходимости обращения к врачу. Однако нужно знать, что со временем и при соответствующих обстоятельствах ПМС может прогрессировать, поэтому если Вы испытываете какие-либо боли или нервные расстройства перед менструацией, постарайтесь не допустить усугубления ситуации, обратитесь за помощью к специалисту.
Симптомов ПМС существует огромное множество – всего их около 150! Это означает, что у разных женщин предменструальный синдром может проявляться абсолютно по-разному. При этом не каждая знает, что со всеми этими неприятными проявлениями ПМС можно успешно бороться.
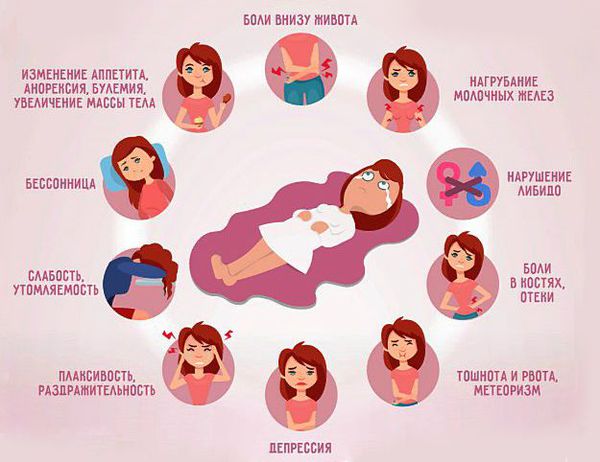
У каждой пациентки симптомы ПМС индивидуальны. Основными физическими симптомами являются головная боль, напряжение или болезненность груди, отеки, вздутие или боль в животе, увеличение веса; психологическими – раздражительность, быстрая смена настроения, рассеянность, депрессия, вспышки гнева, ярость; поведенческими – повышение аппетита, бессонница, снижение работоспособности и социальной активности, апатия, ухудшение памяти. При этом замечено, что некоторые женщины неосознанно испытывают страх наступления ПМС и менструации, и поэтому становятся еще более раздражительными и замкнутыми, даже до наступления этого периода.
ПМС можно диагностировать и в подростковом возрасте, но в большинстве случаев его симптомы впервые проявляются в возрасте 25–26 лет, в основном у рожавших женщин.
В клинической практике различают четыре наиболее распространенных формы предменструального синдрома.
Первая из форм ПМС – нервно-психическая, характеризующаяся слабостью, плаксивостью, депрессией или, наоборот, чрезмерной и необоснованной раздражительностью, агрессией.
Отечная форма ПМС представляет собой огрубение, набухание и болезненность молочных желез, отечность лица, ног и кистей рук, потливость, вздутие живота. При этой форме ПМС резко выражена чувствительность к запахам, возможно изменение вкусовых ощущений.
Третья форма ПМС называется цефалгической. При этой форме ПМС женщина испытывает головные боли, тошноту, иногда рвоту, головокружения. Примерно у трети наблюдаются боли в сердце и подавленное психологическое состояние.
И, наконец, последняя, так называемая кризовая форма предменструального синдрома (ПМС), проявляется в появлении адреналиновых кризов, которые начинаются с чувства сдавливания под грудью и сопровождаются значительно учащенным сердцебиением, онемением и похолоданием рук и ног. Возможно частое и обильное мочеиспускание. Кроме того, половина женщин говорит о том, что во время подобных кризов они испытывают сильно обостренный страх смерти.
Кризовая форма ПМС является самой тяжелой и требует обязательного медицинского вмешательства. При этом она не возникает сама по себе, а является следствием невылеченных предыдущих трех форм. Поэтому при любых негативных симптомах и ухудшении общего состояния здоровья в дни, предшествующие менструации, лучше всего обратиться к гинекологу, так как только он сможет определить, насколько серьезна ситуация и назначить необходимое лечение.
Причины ПМС (предменструального синдрома).
Уже несколько десятилетий ученые пытаются выяснить те причины и факторы, которые приводят к возникновению предменструального синдрома. На сегодняшний день существует несколько теорий.
Гормональная теория, в согласно которой предменструальный синдром является следствием нарушения баланса эстрогена и прогестерона в организме женщины.
Кроме того, существует мнение о том, что ПМС – это следствие авитаминоза, в частности, нехватки витаминов В6, А, магния, кальция, цинка.
Некоторые медики говорят о генетическом факторе развития предменструального синдрома.
Лечение ПМС (предменструального синдрома).
Направление лечения предменструального синдрома (ПМС) во многом определяют индивидуальные особенности женского организма и те симптомы, которые испытывает пациентка. Общим для всех форм проявления ПМС является совет вести менструальный календарь, и по возможности записывать свои ощущения в дни перед менструацией. Это наглядно показывает, есть ли у женщины именно ПМС или причины недомогания кроются в другом, негинекологическом нарушении.
По усмотрению специалиста и на основе анализов для лечения ПМС могут быть назначены препараты магния, кальция или витамины группы В, антиоксиданты.
Важное место в лечении предменструального синдрома занимает правильное питание. Она основана на том, что женщина должна потреблять ту пищу, которая содержит достаточно большое количество клетчатки. Примерное соотношение белков, жиров и углеводов должно быть 15 %, 10 % и 75 %. Стоит ограничить говядину, так как некоторые ее виды содержат искусственные эстрогены, уменьшить количество потребляемых жиров из-за того, что они могут негативно влиять на печень и вызывать задержку жидкости в организме. Излишние белки также не рекомендуются, так как они повышают потребность организма в минеральных солях, из-за чего вводно-солевой обмен может нарушиться.
Женщине, страдающей ПМС, можно посоветовать есть больше овощей, фруктов, пить травяные чаи и соки, особенно морковный и лимонный. А вот напитков, содержащих кофеин (чай, кофе), следует избегать, так как этот компонент способен усиливать раздражительность, беспокойство и нарушения сна. То же самое относится и к алкоголю, но его действие еще более негативно, так как он влияет непосредственно на печень, снижая ее способность перерабатывать гормоны, и таким образом эстрогены скапливаются в организме. Во второй половине менструального цикла желательно ограничить также употребление сахара, соли.Пейте травяные чаи с полезными растительными добавками. Отлично подойдет чай с мятой или мелиссой, а также чаи с добавлением настоя ромашки, валерианы, листьев березы.
Доказано, что физические упражнения способны снять стресс и сбалансировать гормональную систему. Однако не стоит увлекаться такими видами спорта, как тяжелая атлетика, бокс и т.п. Слишком сильные физические нагрузки не только не лечат, но и обостряют протекание предменструального синдрома (ПМС). Прекрасно подойдет ходьба, бег, аэробика, плавание, велосипед.
Примите теплую ванну. Ванна – это самый лучший и быстрый способ снять напряжение и избавиться от болей внизу живота.
Чтобы победить ПМС, нужно изменить стратегию своей жизни. Изменяйте свою жизнь постепенно, но под чутким контролем своего врача (он плохого не посоветует).
Специалист подберет оптимальные дозы витаминов, макро- и микроэлементов, растительных препаратов, назначит необходимые лекарства, отрегулирует диету, словом, сделает все возможное, чтобы вы больше не испытывали душевного и физического дискомфорта.
Надо настраиваться на длительную работу: ведь за несколько недель не удастся победить предменструальный синдром. Успех придет лишь спустя какое-то время.
Что такое предменструальный синдром (ПМС)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Богдановой Ю. С., гинеколога со стажем в 21 год.
Определение болезни. Причины заболевания
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
Основные факторы риска развития ПМС :
Симптомы предменструального синдрома
Психическая симптоматика включает в себя:
Признаки ПМС настолько разнообразны, что диагностика заключается не в оценке симптомов, а в цикличности их появления перед менструациями и прекращения после них. Поэтому только физические и психические проявления, которые циклически появляются исключительно в течение лютеиновой фазы (между овуляцией и началом менструации), исчезают с появлением менструальных кровотечений и отсутствуют как минимум неделю после них, можно трактовать как ПМС.
Длительность ПМС достигает примерно 16 дней. Она напрямую связана с длительностью лютеиновой фазы. Наиболее выраженные симптомы ПМС развиваются непосредственно перед менструациями. С появлением менструальных выделений они быстро и полностью прекращаются.
Те или иные проявления ПМС испытывают практически все женщины, однако истинная картина наблюдается только в 30-40 % случаев. Это следует учитывать при постановке диагноза «ПМС»: изменения в женском организме должны быть ярко выражены и сопровождаться нарушением физической активности и социальных взаимоотношений.
Патогенез предменструального синдрома
Некоторые признаки ПМС (например, набор массы тела) объясняют повышенной чувствительностью к стероидным гормонам (прогестерону, эстрогену) за счёт выработки антител к белкам собственного организма.
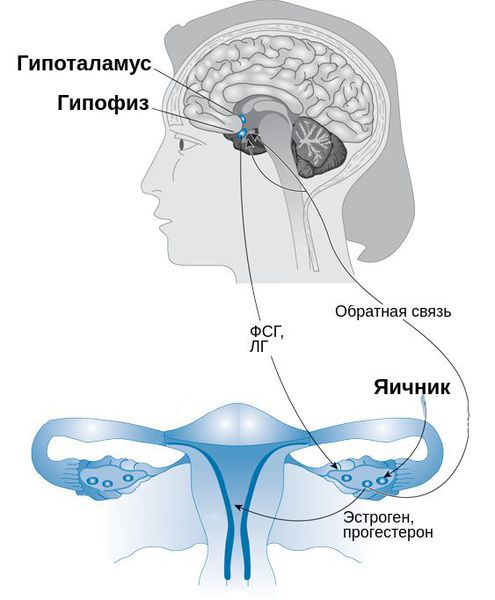
При появлении ПМС в репродуктивном возрасте снижается функция жёлтого тела, из-за чего уменьшается выработка прогестерона в лютеиновую фазу менструального цикла, при этом одновременно повышается уровень серотонина, гистамина и адренокортикотропного гормона (АКТГ).
Классификация и стадии развития предменструального синдрома
В зависимости от симптоматики и тяжести течения ПМС различают четыре клинические формы :
В зависимости от выраженности предменструальных расстройств и особенностей клинической симптоматики выделяют четыре разновидности синдрома :
По степени тяжести течение ПМС бывает:
Стадии развития ПМС :
Осложнения предменструального синдрома
В качестве осложнений ПМС можно рассматривать предменструальную магнификацию — ухудшение или обострение физиологических заболеваний, которые есть у пациентки, перед началом менструации. Такое течение синдрома называют атипичной формой ПМС.
Предменструальная магнификация включает в себя следующие патологии:
Появление этих осложнений, особенно «аллергических», связано с нарушением работы вегетативной нервной системы.
Диагностика предменструального синдрома
Важным моментом в диагностике является исследование гормонов : лютеинизирующего (ЛГ) и фолликулостимулирующего гормона (ФСГ), прогестерона, свободного и общего тестостерона, дегидроэпиандростерона-сульфата (ДГЭА-с). Дополнительно проводятся функциональные тексты для оценки второй фазы менструального цикла. Они включают исследование шеечной слизи, кольпоцитологическое исследование клеточного состава влагалищных мазков, измерение базальной температуры влагалища.
Лечение предменструального синдрома
К разработке комплексов лечения пациенток с ПМС следует подходить с учётом особенностей каждого случая. Но обязательными пунктами в лечении всех форм предменструальных расстройств являются:
Учитывая высокую распространённость воспалительных заболеваний женских половых органов у пациенток с ПМС, основное лечение назначают после выявления очагов инфекции и их лечения.
Пациенткам с повышенной концентрацией пролактина в сыворотке крови назначают дофаминергические препараты ( достинекс ). У пациенток с таким показателем на фоне стресса обычно нарушается овуляция, поэтому в лечении им не следует использовать контрацептивные средства, а для коррекции гормональных нарушений во второй фазе менструального цикла им назначают дюфастон в течение шести месяцев.
Лечение ПМС должно продолжаться три менструальных цикла. Это примерный срок, бывает и более продолжительное лечение. Всё зависит от индивидуальных особенностей организма.
Прогноз. Профилактика
Прогноз и продолжительность лечения зависят от длительности заболевания, тяжести клинических проявлений, времени начала лечения и клинической формы ПМС. Поддерживающая терапия при улучшении состояния на фоне проводимого лечения рекомендуется пациенткам с тяжёлыми заболеваниями во время беременности (сахарном диабете, ревматоидном артрите), стрессовых ситуациях, воспалительных заболеваниях женских половых органов (например, эндометрите ), изменениях климата.
Обследоваться у гинеколога нужно один раз в три месяца, у других врачей — раз в полгода. При соблюдении рекомендаций врачей прогноз для жизни, выздоровления и трудоспособности благоприятный.
Предменструальный синдром (ПМС)
Предменструальным синдромом называется симптомокомплекс, который характеризуется нервно-психическими, обменно-эндокринными и вегето-сосудистыми расстройствами, возникающими во второй фазе менструального цикла (примерно за 3-10 дней) и прекращающимися либо в начале месячных, либо сразу после их завершения.
Другие названия предменструального синдрома (ПМС) – предменструальная болезнь, синдром предменструального напряжения или циклическая болезнь.
Как правило, ПМС диагностируется у женщин после 30 лет (встречается у 50% представительниц слабого пола), тогда как в юном и молодом возрасте он знаком лишь каждой пятой женщине.
В зависимости от преобладания тех или иных проявлений различают 6 форм предменструальной болезни:
По количеству проявлений, их продолжительности и интенсивности выделяют 2 формы ПМС:
Но, несмотря на количество симптомов и их длительность, в случае снижения работоспособности говорят о тяжелом течении ПМС.
В настоящее время причины и механизм развития ПМС изучены недостаточно.
Существует несколько теорий, объясняющих развитие данного синдрома, хотя ни одна из них не охватывает весь патогенез его возникновения. И если ранее считалось, что циклическое состояние характерно для женщин с ановуляторным циклом, то сейчас достоверно известно, что предменструальной болезнью страдают и пациентки с регулярными овуляциями.
Решающую роль в возникновении ПМС играет не содержание половых гормонов (оно может быть в норме), а колебания их уровня на протяжении цикла, на которые реагируют участки мозга, отвечающие за эмоциональное состояние и поведение.
Гормональная теория
Данная теория объясняет ПМС нарушением пропорции гестагенов и эстрогенов в пользу последних. Под действием эстрогенов в организме задерживаются натрий и жидкость (отеки), кроме того, они провоцируют синтез альдостерона (задержка жидкости). Эстрогенные гормоны накапливаются в головном мозге, что вызывает возникновение психоневрологической симптоматики; их избыток уменьшает содержание калия и глюкозы и способствует возникновению сердечных болей, утомляемости и гиподинамии.
Увеличение пролактина
Пролактин повышается в норме во 2-ую фазу цикла, в это же время отмечается и гиперчувствительность органов-мишеней, в частности молочных желез (боль, нагрубание). Пролактин также влияет на гормоны надпочечников: усиливает выброс альдостерона, который задерживает жидкость и вызывает отеки.
Простагландиновая теория
Нарушается синтез простагландинов, которые вырабатываются почти во всех органах. Многие симптомы ПМС схожи с признаками гиперпростагландинемии (головные боли, диспепсические расстройства, эмоциональная лабильность).
Аллергическая теория
Объясняет ПМС с точки зрения гиперчувствительности организма к собственному прогестерону.
Теория водной интоксикации
Объясняет ПМС расстройством водно-солевого обмена.
Среди других версий, рассматривающих причины появления ПМС, можно отметить теорию психосоматических нарушений (соматические нарушения ведут к возникновению психических реакций), теорию гиповитаминоза (нехватка витамина В6) и минералов (магния, цинка и кальция) и другие.
К предрасполагающим факторам ПМС относят:
Как уже было указано, признаки ПМС возникают за 2-10 дней до месячных и зависят от клинической формы патологии, то есть от преобладания тех или иных симптомов.
Нейропсихическая форма
Характеризуется эмоциональной неустойчивостью:
Кроме того, имеют место и другие признаки: онемение рук, головные боли, сниженный аппетит, вздутие живота.
Отечная форма
В данном случае преобладают:
Цефалгическая форма
Эта форма отличается преобладанием вегето-сосудистой и неврологической симптоматики. Характерны:
Кризовая форма
Протекает по типу симпатоадреналовых кризов или «психических атак», которые отличаются:
Атипичная форма
Протекает по типу гипертермической (с повышением температуры до 38 градусов), гиперсомнической (характеризуется дневной сонливостью), аллергической (появление аллергических реакций, не исключая отека Квинке), язвенной (гингивит и стоматит) и иридоциклической (воспаление радужки и цилиарного тела) форм.
Смешанная форма
Отличается сочетанием нескольких описанных форм ПМС.
Рекомендуется проводить дифференциальную диагностику синдрома предменструального напряжения. Это состояние следует отличать от следующих заболеваний:
При всех перечисленных заболеваниях пациентка предъявляет жалобы независимо от фазы менструального цикла, тогда как при ПМС симптоматика возникает накануне менструации.
Кроме того, безусловно, проявления ПМС во многом схожи с признаками беременности на ранних сроках. В этом случае легко разрешить сомнения, самостоятельно проведя домашний тест на беременность или сдав кровь на ХГЧ.
Диагностика синдрома предменструального напряжения имеет некоторые сложности: далеко не все женщины обращаются со своими жалобами к гинекологу, большинство проходят лечение у невролога или терапевта.
При обращении на прием врач должен тщательно собрать анамнез и изучить жалобы, а в ходе беседы установить связь перечисленных симптомов с окончанием второй фазы цикла и подтвердить их цикличность. Не менее важно удостовериться в отсутствии у пациентки психических заболеваний.
Затем женщине предлагается отметить имеющиеся у нее признаки из следующего списка:
Диагноз «ПМС» устанавливается, если специалист констатирует наличие у пациентки пяти признаков, с обязательным присутствием одного из первых четырех перечисленных.
Обязательно назначается анализ крови на пролактин, эстрадиол и прогестерон во вторую фазу цикла, на основании полученных результатов определяют предполагаемую форму ПМС. Так, отечная форма характеризуется снижением уровня прогестерона. А нейропсихическая, цефалгическая и кризовые формы отличаются повышенным пролактином.
Дальнейшие обследования различаются в зависимости от формы ПМС.
Нейропсихическая
Отечная
Кризовая
Также необходима консультация терапевта и ведение дневника артериального давления (исключить гипертоническую болезнь).
Цефалгическая
И при всех формах ПМС необходимы консультации психотерапевта, эндокринолога и невролога.
Терапия ПМС начинается с разъяснения пациентке ее состояния, нормализации режима труда, отдыха и сна (не менее 8 часов в сутки), исключения стрессовых ситуаций, и, конечно, назначения диеты.
Женщины с синдромом предменструального напряжения должны придерживаться, особенно во вторую фазу цикла, следующего рациона питания:
Основной акцент диеты делается на потребление сложных углеводов: цельнозерновые каши, овощи и фрукты, картофель.
В случае абсолютной или относительной гиперэстрогении назначаются гестагены (норколут, дюфастон, утрожестан) во второй фазе цикла.
При нейропсихических признаках ПМС показ прием успокоительных и легких транквилизаторов за 2-3 дня до месячных (грандаксин, рудотель, феназепам, сибазон), а также антидепрессантов (флуоксетин, амитриптилин). Хорошим успокаивающим, нормализующим сон и расслабляющим эффектом обладает магнеВ6. Седативным эффектом обладают и фиточаи, такие как «Эскулап» (днем), «Гипнос» (ночью).
При отечной форме назначаются мочегонные препараты (спиронолактон) и мочегонные чаи.
Антигистаминные препараты (терален, супрастин, диазолин) показаны при атипичной (аллергической) и отечной формах ПМС.
При гиперпростагландинемии показан прием нестероидных противовоспалительных препаратов (ибупрофен, индометацин, диклофенак), которые подавляют выработку простагландинов.
И, безусловно, незаменимыми препаратами при ПМС являются комбинированные оральные контрацептивы из группы монофазных (джес, логест, жанин), которые подавляют выработку собственных гормонов, тем самым нивелируя проявления патологического симптомокомплекса.
Курс терапии синдрома предменструального напряжения в среднем составляет 3-6 месяцев.
ПМС, лечением которого женщина не занималась, грозит в будущем тяжелым течением климактерического синдрома. Прогноз при предменструальной болезни благоприятный.
Таблетки и лекарственные препараты для лечения предменструального синдрома (ПМС)
ПМС (или предменструальный синдром) – это комплекс психосоматических нарушений, которые проявляются за 2-14 дней до начала менструального кровотечения и полностью проходят самостоятельно в его первые дни.
Синдром проявляется только в лютеиновой фазе цикла. Носит циклический характер. Как правило, его испытывают женщины от 20 до 40 лет. В наибольшей степени ПМС проявляется у жительниц больших городов и женщин, занимающихся умственным трудом.
Чаще всего, он протекает в легкой форме, не требующей обращения к врачу. В тяжелой форме он проявляется примерно у 3-8 % женщин. Если симптомы заболевания прогрессируют с каждым циклом, есть необходимость узнать, что принимать для его лечения, у врача.
Симптомы предменструального синдрома (ПМС)
Частные проявления ПМС различны и индивидуальны для каждой женщины. Насчитывается около 150 вариаций психических и физических признаков. Условно их можно разделить на 3 группы:
Диагностика
Главный диагностический критерий ПМС – цикличность проявления. Лабораторные исследования гормонов в крови позволяют установить форму заболевания и определить, какое лекарство или их комплекс необходимы для терапии.
Для отечной формы характерно снижение уровня прогестерона во второй фазе цикла. Цефалгическая, нейропсихическая и кризовая формы сопровождаются повышением уровня пролактина. При этих формах важно провести электроэнцефалографию для более точной диагностики состояния.
При ярко выраженных головных болях, головокружениях и обмороках назначается прохождение МРТ или КТ головного мозга. При отечной форме рекомендовано проведение проб для исследования выделительной функции почек (проба Зимницкого, проба Реберга). В случаях болезненного нагрубания молочных желез требуется маммологическое обследование и УЗИ груди.
Основные формы ПМС:
Лечение ПМС
Методы лечения достаточно разнообразны. Выбор врачом курса терапии зависит от формы и течения синдрома. Часто это комплексная терапия, включающая методы коррекции поведения, психоэмоциональной разгрузки и препараты для уменьшения ПМС. Единого средства, эффективного в отношении всех симптомов заболевания, не существует.
Симптоматическое лечение включает применение седативных, болеутоляющих, мочегонных, противоаллергических препаратов. Какие таблетки принимать, назначает только врач, учитывая ведущие проявления ПМС. Терапия ПМС – это длительный процесс, требующий от женщины серьезной самодисциплины и соблюдения всех назначений врача для достижения стабильного положительного результата.
Гормональная терапия
Лечение при ПМС с помощью гормонов наиболее эффективно. Природа заболевания связана с активностью яичников, поэтому применяемые лекарства направлены на нормализацию половых стероидных гормонов в крови. Среди них ключевую роль играют препараты-аналоги прогестерона.
Основные группы препаратов, применяемые в терапии, включают следующие.
Негормональная терапия
Как правило, лечение проводится циклами по 3-6 месяцев с перерывами. При курсе терапии ПМС рекомендованы прогулки на свежем воздухе, умеренные физические нагрузки, полноценный сон, сбалансированное питание. Важно пить больше жидкости для очищения организма.