Чем обезболить поясничную боль
14 лучших мазей от боли в спине: недорогие и эффективные
Правильно подобранная мазь от боли в спине быстрее справляется с устранением чувства дискомфорта, снимает отечность, что благоприятно сказывается на двигательной способности человека.
Мази с эффектом обезболивания назначают пациентам при неврологических, ортопедических болезнях. При возникновении чувства болевого дискомфорта в области спины или поясницы, рекомендуется проконсультироваться с врачом: неврологом, травматологом, терапевтом, ревматологом.

Причины возникновения боли
Существует разделение причин, вызывающих боли — они бывают естественными и патологическими.
К естественным причинам относится мышечная усталость, возникшая в связи с физической нагрузкой.
Список патологических причин значительно шире:
Показания для использования мазей
Мази при болях спины и поясницы применяются как индивидуальная терапия при ощущении дискомфорта, выраженного в разной степени болезненности.
Проблемы появляются в период обострения хронических патологических нарушений при изменении погодных условий и переохлаждении организма. Умеренное болевое ощущение характеризуется проявлением незначительного мышечного воспаления и защемлением нервных окончаний.
Выбирая мазь при индивидуальном назначении больному, доктор обязан учесть обстоятельства, вызвавшие дискомфортные ощущения:
Для назначения конкретного препарата важна постановка правильного диагноза.
Противопоказания для использования
К абсолютным противопоказаниям для применения обезболивающих мазей относится чувствительность к составляющим компонентам препарата.
Большая доля обезболивающих мазей при болях в спине противопоказана детям и подросткам, беременным и кормящим женщинам.
Наличие на коже травм, повреждений или нарушений целостности кожи (ожогов, царапин, порезов, дерматитов) является противопоказанием для нанесения наружного средства.
Препараты местного раздражения с эффектом согревания разрешены к применению в период снижения обострения воспалительного процесса, чтобы избежать усиления болевых ощущений с дальнейшим распространением к здоровым тканям.
Беременным женщинам для устранения дискомфорта в спине или пояснице обезболивающие мази назначаются только после обследования у врача. Безопасность препаратов для будущих мам определяется с учетом порога восприимчивости к отдельным компонентам, входящим в состав мазей или гелей.
Применение
Дозирование препарата, количество процедур, продолжительность терапии назначает лечащий врач. При назначении средства для курса лечения учитывается происхождение патологического изменения и стадии развития заболевания, возраст больного, общее состояние здоровья. В том случае, когда дозировка не определена врачом, применение выполняется строго в соответствии с инструкцией.
Проведение лечения
Рекомендуется нанесение мазей на ночь, в вечернее время воздействие лекарственных компонентов более активно. Применение терапии на ночь благоприятствует спокойному сну без болезненных ощущений.
Варианты быстрого снятия болевого симптома
Появление заболевания сопровождается острыми, пронизывающими болями в области позвоночника или поясницы. Часто болевые ощущения лишают человека способности двигаться, малейшее движение провоцируют появление резкой боли. В этой ситуации важно подобрать позу, в которой болевые симптомы снизятся:
Список лучших мазей от боли в спине
Многофункциональность эффективной мази от боли в спине способствует оказанию анальгетического действия, а также предупреждению рецидива заболевания.
Эти препараты способствуют снижению воспалительных процессов и стимуляции рассасывания отеков.
Подбор хороших мазей должен быть ориентирован на лечение, а не провоцировать местные побочные реакции.
Обезболивающие препараты по оказываемому эффекту подразделяются на группы.
Мази с согревающим эффектом
Применение этих мазей эффективно и безопасно для лечения болей в спине. При нанесении появляется ощущение тепла, болезненность снижается. Происходит прилив насыщенной крови, что благоприятствует снижению воспалительного процесса.
Ряд наружных эффективных и быстродействующих средств:
Мази для наружного использования обладают согревающим действием, помогают снять мышечный спазм. Не рекомендуется применять при заболеваниях в области шеи, так как кожа на шее тонкая и есть возможность получения ожога.
Покрасневшие покровы – характерный признак при растирании согревающими мазями, но препарат лучше отменить или заменить.
Мази с обезболивающим эффектом
Применяются для снижения выраженных ощущений дискомфорта. Чувство боли устраняется спустя считанные минуты после растирания мазью.
Обезболивающее действие характерно для следующих лекарственных средств:
Обезболивающие мази при болях в спине подходят для того, чтобы быстро устранить болевой синдром.
Мази с противовоспалительным эффектом
Влияют на длительное улучшение самочувствия человека. Часто применяемые средства во врачебной практике:
Мази с эффектом местного раздражения
Знамениты сильными обезболивающими и восстановительными качествами. При растирании мазью появляется ощущение тепла и легкого покалывания.
Препараты с наибольшим эффектом:
Хондропротекторы
Помогают восстановлению межпозвонковых дисков и суставных хрящей. Применяются при грыже и остеохондрозе.
К этим средствам относятся:
Использование хондропротекторов предназначается на длительный период лечебной терапии (от месяца до года и более), они характеризуются накопительными свойствами.
Мази с комбинированным эффектом
Разные компоненты дополняют друг друга, усиливая лечебное воздействие. Лучшие средства для частого назначения:
Использование данных мазей рекомендовано к применению у мужчин и женщин для укрепления кровеносных сосудов, улучшения их проникающего свойства.
Гомеопатические мази
Гомеопатические препараты – из-за низкой концентрации ингредиентов назначаются при слабовыраженном дискомфорте:
Эти препараты обладают накопительным эффектом.
Поделитесь в комментариях, какими из указанных мазей пользовались, какой был эффект, довольны ли результатом?
Лучшие мази от боли в пояснице
Топ-10 обезболивающих мазей для поясницы.
6 сентября, 2021 год
Содержание
Основной метод лечения заболеваний опорно-двигательного аппарата – медикаментозный, обычно направленный на снятие воспаления и боли. Препараты от боли в спине местного действия (мази и гели) практически не всасываются в кровь и имеют минимум побочных эффектов и противопоказаний, в отличие от таблеток и уколов. Поэтому мазь для спины можно применять длительно.
Почему болит спина?
Чтобы узнать причину боли в спине, нужна, конечно, полная диагностика и консультация врача. Только точный диагноз позволяет провести адекватное лечение боли в пояснице. Самые распространенные причины боли в спине:
Все эти причины боли в спине предполагают применение обезболивающих мазей (особенно в периоды обострения).
Как выбрать мазь для поясницы
Перед тем как бежать в аптеку за мазью или гелем от боли в спине, нужно знать, какими бывают эти препараты и при какой проблеме выбрать тот или иной. Если беспокоит боль в спине после травмы или из-за ревматизма, подойдут как согревающие мази, так и охлаждающие.
Если боль в спине начала беспокоить недавно, боль острая, разогревающие мази применять нельзя – такие препараты содержат раздражающие вещества, провоцирующие гиперемию кожи. Такое нагревание стимулирует кровообращение в мышце или суставе, что и помогает восстановиться. Разогревающими мазями можно пользоваться только во время реабилитации, когда острой боли нет и пациенту уже легче.
Применение разогревающей мази в острый период может спровоцировать только ухудшение состояния. Возможны покраснение и отек, воспалительный процесс может усугубиться. Если есть свежая травма спины, можно применять только охлаждающие или обезболивающие мази (с НПВС, мятой или ментолом). Нестероидные противовоспалительные средства хорошо снимают воспаление, а мята или ментол – убирают отек.
Противопоказания и побочные эффекты мазей для поясницы
У нестероидных противовоспалительных препаратов в форме таблеток есть много побочных эффектов: они токсичны, плохо влияют на почки, печень, желудок, функцию гемостаза. Именно поэтому таблетки и уколы при болях в спине назначают только в крайних случаях и коротким курсом. А вот мази от болей в спине можно применять сравнительно длительное время, но, конечно, тоже не постоянно. Небольшая часть препарата все-таки попадает через кожу в кровь, что может негативно отразиться на общем самочувствии при длительном лечении.
Среди противопоказаний к применению мазей для спины:
В этих случаях мазь от боли в спине назначают с осторожностью:
Топ-10 мазей для поясницы
Мази и гели при болях в пояснице позволяют буквально в течение 15 минут снять боль в спине, охладить мышцы (или, наоборот, разогреть). Такие средства очень эффективны при люмбалгии и ишиасе. Мы собрали 10 самых действенных мазей и гелей при боли в пояснице, которые часто назначают врачи и хвалят сами пациенты.
Никофлекс
Мазь для поясницы «Никофлекс» стимулирует кровообращение, обладая согревающим эффектом, и отлично справляется с болевыми симптомами. Активные вещества «Никофлекса» ‒ кaпcaицин, этилникoтинaт и этилeнгликoля caлицилaт. Мазь от боли в спине разогревает и раздражает больной участок тела – воспалительный процесс уменьшается благодаря усилению кровообращения. «Никофлекс» возвращает подвижность суставам и пояснице, быстро впитывается без жирных следов. У мази для спины нейтральный запах, а ощущение жжения после ее нанесения продолжается буквально две минуты.
Никофлекс
Реанал, Венгрия
— ушибы; — растяжения связок; — артроз; — миалгия; — невралгия; — хронический неврит; — полиартрит (хронический и подострый); — ишиас; — тендовагинит (в фазе неполной ремиссии); — для разогревания мышц до и после занятий спортом.
Боль в спине: обзор обезболивающих препаратов
В этом году лето ждали, пожалуй, как никогда, чтобы забыть о дистанционном обучении и разъехаться по дачам. Но, если домашняя самоизоляция нас несколько ограничивала в движении, то предоставленная свобода, загородный отдых, поездки и возможности для активного отдыха могут стать причинами для травм и болей в спине.
В статье рассмотрим причины болей в спине, причинах и симптомах, как её устранить и какими средствами воспользоваться.
Боль в спине
Больная спина лишает нормальной подвижности, сковывает движения, причиняет дискомфорт и даже страдания. В этом случае важно быстро оказать помощь и принять меры для устранения неприятных симптомов.
Как снять боль в спине
Расскажем о наиболее часто встречающихся в практике причинах и видах боли в спине, а также о методах снятия болевого синдрома.
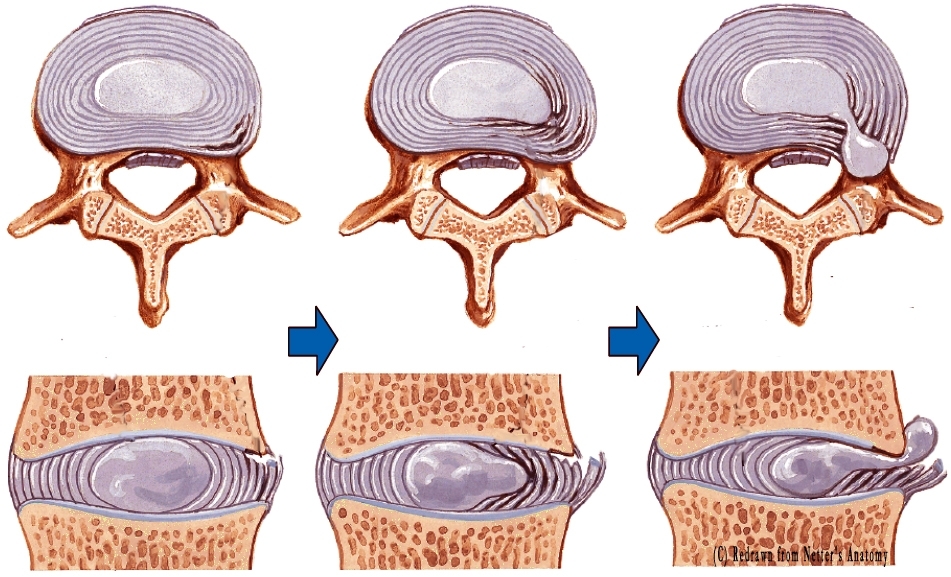
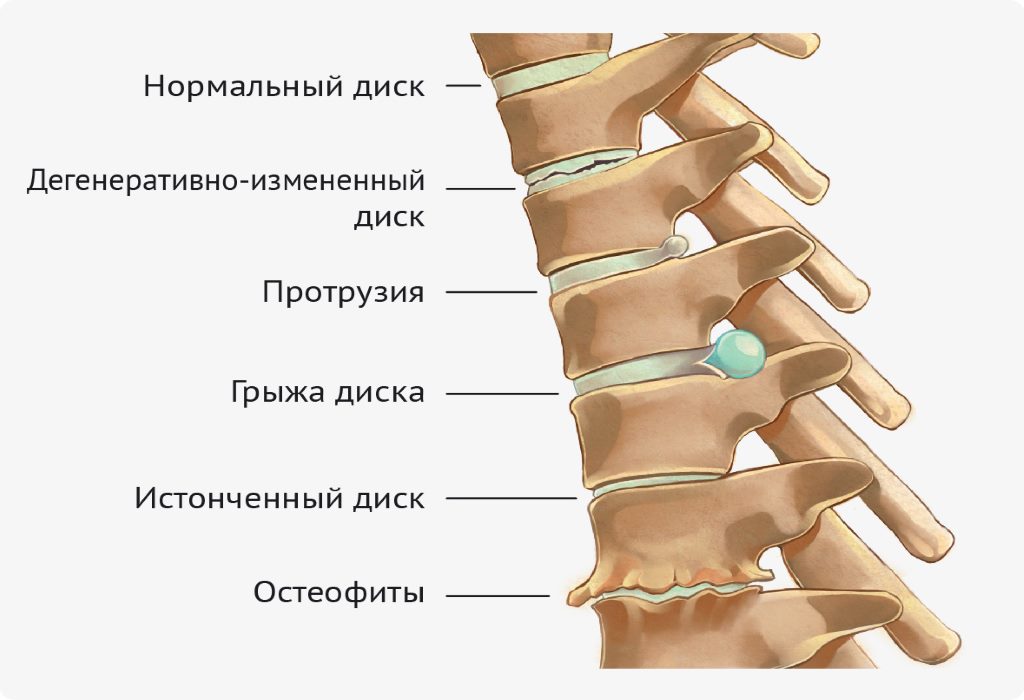
Истирание межпозвоночного диска
Лечением в этом случае должен заниматься только специалист, но для облегчения неприятных ощущений подойдет систематическое использование массажных ковриков и аппликаторов (аппликатор Кузнецова), массажных роллеров и валиков, лекарственные средства:
Остеохондроз
В таких ситуациях облегчить состояние могут:
Протрузия
Чаще боль локализуется в области шейного отдела и поясницы. Объясняется это тем, что в шее и в поясничном отделе позвоночника проходит наибольшее количество нервных окончаний и две крупные артерии. Из-за чего могут мучить частые головные боли (характерные в принципе для любых патологий, связанных с позвоночником) и головокружения (из-за недостаточности кровообращения и кислорода в головном мозге).
Поэтому для облечения именно “позвоночных” головных болей подойдут: таблетки баралгин, найз, ибупрофен, миг, новиган, пенталгин. А также:
Грыжа позвоночника
Чаще всего лекарства рецептурные и перед применением важно либо проконсультироваться со специалистом, либо обратиться в неотложную службу.
Другие причины болей в спине
Фасеточный синдром
Остеофиты
Разрастаясь со временем остеофиты лишают подвижности и вызывают болевые ощущения, потому что растут в форме характерного шипа.
Причиной появления остеофитов могут становиться различные нарушения в обмене веществ. Костные разрастания часто возникают вследствие больших нагрузок на сустав, что приводит к разрушению хрящевой ткани. Также причиной может стать прямая травма сустава или позвоночника.
На сегодняшний день остеофиты удаляются только хирургическим путём. Местнодействующие средства и инъекции способны облегчить состояние лишь на время.
Воспаление, миозит
При лечении миалгии стараются комбинировать симптоматический и этиологический подход. Проще всего справиться с миалгией с помощью полноценного отдыха, анальгетиков и расслабляющих процедур, которые приносят быстрое облегчение. Воспалительный процесс и острые боли купируются нестероидными противовоспалительными средствами: найз, кетонал, нурофен. При инфекционном происхождении миалгии назначают антивирусные или антибактериальные препараты и обильное питье для быстрого выведения микробных токсинов из организма.
После устранения болевого синдрома переходят к физиотерапевтическим процедурам, которые активизируют местный обмен веществ и ускоряют регенерацию. В число рекомендуемых методик входят: микротоки; ИК-терапия; магнитотерапия с помощью аппарата Алмаг; лечебный массаж.
Аппарат Алмаг из этого списка является наиболее доступным средством для домашней физиотерапии.
Радикулит и люмбаго
Мануальная терапия, лечебная гимнастика и физиотерапия, специальные тренажеры и массажеры для домашнего использования обязательно подключаются только по мере снижения болевых симптомов, не в острый период течения заболевания.
Люмбаго
Профилактика болей в спине
Нестероидные противовоспалительные препараты: список и цены
Нестероидные противовоспалительные препараты используются достаточно широко для подавления воспалительных процессов в организме. НПВП доступны в различных формах выпуска: таблетки, капсулы, мази. Они обладают тремя основными свойствами: жаропонижающими, противовоспалительными и болеутоляющими.
Лучший нестероидный противовоспалительный препарат может подобрать только врач, отталкиваясь от индивидуальных особенностей пациента. Самолечение в данном случае может быть чревато развитие серьезных побочных реакций или же передозировки. Предлагаем ознакомиться со списком препаратов. Рейтинг разработан на основании соотношения цена-качество, отзывов пациентов и мнения специалистов.
Как работают НПВП?
Нестероиды ингибируют агрегацию тромбоцитов. Терапевтические свойства объясняются блокадой фермента циклооксигеназы (ЦОГ-2), а также снижением синтеза простагландина. По мнению специалистов они оказывают влияние на симптомы заболевания, но не устраняют причину его возникновения. Поэтому не следует забывать о средствах, с помощью которых должны быть устранены первичные механизмы развития патологии.
Если у пациента обнаружена непереносимость НПВП, тогда они заменяются лекарствами других категорий. Часто в таких случаях применяют комбинацию противовоспалительного и болеутоляющего средства.
Как показывает практика, нецелесообразно заменять одно лекарство другим той же группы, если при приеме обнаруживается недостаточный терапевтический эффект. Удвоение дозы может привести только к клинически незначительному увеличению воздействия.
Классификация НПВП
Нестероидные противовоспалительные средства классифицируются в зависимости от того, являются ли они селективными для ЦОГ-2 или нет. Таким образом, с одной стороны, есть неселективные НПВП, а с другой – селективные ЦОГ-2.
БОЛИ В СПИНЕ: болезненный мышечный спазм и его лечение миорелаксантами
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
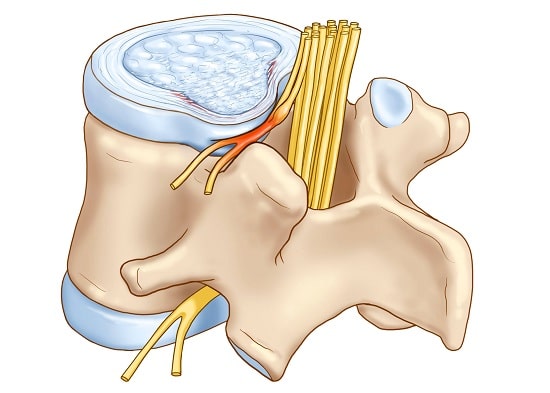
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, опухоль спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; врач также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы