Что значит повышенная эхогенность поджелудочной железы
Что нужно знать пациенту об узи?
Эхография поджелудочной железы
Как правило, сканирование поджелудочной железы с помощью ультразвука назначается в качестве одного из этапов исследования органов брюшной полости. Оно должно проводиться на голодный желудок, поэтому перед процедурой нужно тщательно подготовиться.
В каких случаях назначается эхокрафия?
Где находится и из каких частей состоит орган?
Железа расположена в области за брюшиной, слева и немного позади желудка. Она защищена ребрами и состоит из головки, хвоста и тела, поэтому сканирование отделов происходит из разных точек. В основе органа – небольшие дольки, производящие пищеварительные ферменты, и панкреатические островки, выбрасывающие гуморальные вещества в кровь. Панкреатический сок, служащий ферментом, поступает в двенадцатиперстную кишку и принимает участие в процессе пищеварения.
Сканирование должно проходить на голодный желудок. Для этого пациенту необходимо выполнить несколько требований:
• За 24 часа до процедуры исключить из рациона «тяжелую пищу».
• Ужин должен не позднее 18 часов.
• От вздутия живота и уменьшения процессов газообразования можно принять «Эспумизан».
На эхографию нужно принести пеленку и полотенце. Во время исследования пациент лежит на кушетке. Идеальным вариантом будет проведение УЗИ в утренние часы. В некоторых случаях пациенту понадобитсяперед процедурой выпить воды.
Нормальные показатели поджелудочной железы
Как проходит исследование?
Сначала пациент лежит на спине, затем он поворачивается на левый бок. В таком положении сканируется хвост железы. После этого поворачивается на правый бок. Чтобы изучить состояние головки и тела железы, врач просит пациента принять положение полусидя.
В качестве ориентиров для обнаружения поджелудочной железы сонолог использует аорту с нижней полой веной, верхнюю и нижнюю брыжеечные артерии и др. Для определения размеров органа имеется специальная программа. Даже если все показатели не отходят от нормы, врач приводит в заключении подробную расшифровку данных.
Плотность ткани поджелудочной железы (эхогенность) зависит от возраста и массы тела пациента. С годами она уменьшается и обретает признаки гиперэхогенности. В норме структура железы однородна. Правильная подготовка способствует хорошему просматриванию всех отделов органа во время осмотра.
Патологические изменения
Стоимость процедуры
Цена услуги зависит от места ее оказания. В частных клиниках она будет стоить дороже, чем в государственных больницах. В поисках подходящего варианта необходимо ориентироваться на профессионализм врача.
Что покажет расшифровка УЗИ брюшной полости
Для начала давайте посмотрим, что показывает данное ультразвуковое исследование.
За передней стенкой живота находится большое пространство – брюшная полость. В ней расположено довольно много органов, которые и покажет ультразвук полости живота. Это:
Брюшная полость выстлана двумя слоями тонкой оболочки – брюшины. Именно ее воспаление называется перитонитом и является опасным для жизни состоянием. Органы по-разному покрыты брюшиной: некоторые в нее обернуты, некоторые даже не касаются, но находятся внутри очерченных ею границ. Условно полость разделяется на собственно брюшную полость и забрюшинное пространство. К последнему относится нижняя часть списка органов, начиная с почек.
Все эти органы – и брюшной полости, и пространства за брюшиной — смотрят на УЗ-исследовании брюшной полости. Это исследование способно выявить наличие повреждения структуры, воспаление, патологические образования, увеличение или уменьшение органа, нарушение его кровоснабжения. То, как справляется больной или здоровый орган со своими функциональными обязанностями, ультразвук не видит.
Что дает УЗИ. Исследование помогает найти причину болезни в таких случаях:
Патология, определяемая на УЗИ
Что диагностирует УЗИ полости живота. С помощью данного исследования могут быть выявлены такие болезни:
1. Со стороны желчного пузыря:
2. Со стороны печени:
3. Со стороны почек и мочевыделительной системы:
4. Со стороны селезенки ультразвук брюшной полости выявляет:
5. Со стороны поджелудочной железы:
6. УЗИ выявляет свободную жидкость в брюшной полости
7. Со стороны брюшной части аорты или ее ветвей может быть видна аневризма и ее расслоение, сужение сосудов
8. Со стороны забрюшинных лимфоузлов видно их увеличение, однородность структуры
Как понять результаты исследования
Для этого рассмотрим бланк (протокол) УЗИ. В нем указаны моменты, которые касаются каждого органа по-отдельности.
Расшифровка УЗИ брюшной полости в отношении этого органа включает:
| Параметр | Что написано в бланке | Нормальные показатели УЗИ у взрослых |
|---|---|---|
| Размеры всего органа | Норма, уменьшена, увеличена (подчеркнуть нужное) | Норма |
| правая | Указаны цифры в см по каждому пункту | До 12,5 |
| левая | До 7 | |
| хвостатая | 30-35 | |
| Косо-вертикальный размер (КВР) правой доли | Цифры в мм | До 150 мм |
| Контуры | Подчеркнуто, ровные они или нет | Ровные |
| Капсула | Подчеркнуто, дифференцируется она или нет, утолщена или нет | Дифференцируется, не утолщена |
| Толщина левой доли | Цифра в мм | 50-60 |
| Толщина правой доли | 120-125 | |
| Эхоструктура паренхимы | Подчеркнуто, норма, повышена или снижена | Норма |
| Очаговые образования | Есть или нет | Не должно быть |
| Воротная вена | Указан размер в мм | До 14 мм |
| Сосудистый рисунок | Обеднен, обычный или усилен | Обычный |
| Нижняя полая вена | Размер в мм | Анэхогенная, диаметром 20 мм |
| Вены печеночные первого порядка | Размер в мм | До 1 мм |
На видео специалист рассказывает об ошибках, возникающих при ультразвуковом исследовании органов брюшной полости.
Норма УЗИ по результатам осмотра этого органа:
Признаки патологии желчного пузыря
Расшифровка УЗИ желчных протоков
В норме на УЗИ желчные протоки имеют такие характеристики:
Нормы поджелудочной железы на УЗИ
Снижение эхоплотности железы говорит об остром панкреатите, увеличение ее – о хроническом панкреатите или раке. Также о хроническом воспалении говорит и расширение вирсунгова протока. В «пользу» рака же свидетельствует сегментарное увеличение размеров и неровность контура железы, вдавление на поверхности печени, а также смещение или сдавливание нижней полой вены или аорты.
Расшифровка УЗИ селезенки
УЗИ полых органов (желудка, тонкой, толстой и прямой кишок)
Здесь указывается только то, есть ли симптом «пораженного органа» (его не должно быть) и имеется ли депонирование жидкости в просвете кишки (этого также не должно быть).
Если проводилось УЗИ еще и почек, то описание этого органа также входит в заключение исследования. Результаты обследования почек по УЗИ в норме:
Лимфатические структуры при ультразвуковой визуализации
УЗИ забрюшинных лимфоузлов в норме предполагает такое заключение «Лимфоузлы не визуализируются». То есть, если они имеют нормальные размеры, их ультразвук «не видит». Увеличение этих органов иммунитета говорит или об инфекционном заболевании, имеющемся в брюшной полости, или о злокачественном образовании. В последнем случае они могут увеличиваться из-за того, что в них «обитают» клетки рака кроветворной системы, а также при метастазах любой расположенной рядом опухоли органа.
В заключении УЗИ сонолог (врач ультразвуковой диагностики) указывает наличие патологии: он описывает, на что похожи эхо-признаки. Если в направлении врач указывает, что нужно провести осмотр на предмет какого-то заболевания, но его УЗИ не визуализировало (например, калькулезный холецистит), тогда может быть фраза «Эхо-признаков заболевания не выявлено». Окончательный диагноз ставит только врач, направляющий на обследование.
Кому нужно пройти допплерометрию брюшнополостных сосудов
Это обследование, которое еще называется УЗДГ (то есть ультразвуковая допплерография) брюшнополостных сосудов, выполняется зачастую вместе с УЗИ. Пациентом по ощущениям не дифференцируется и не является более вредным, чем УЗИ. Оно позволяет оценить анатомию и характеристики кровообращения в таких сосудах, как:
УЗИ сосудов брюшной полости позволяет вовремя выявить ранние нарушения в сосудах, выявить и оценить степень повышения давления в воротной вене (при циррозе, «застойной» печени), оценить результат имплантации кава-фильтра.
УЗИ брюшного отдела аорты и ее ветвей помогает в диагностике:
В исследование сосудов во время УЗИ на современной аппаратуре почти всегда входит и дуплексное ангиосканирование. Это – «золотой стандарт» в оценке кровообращения в венозных сосудах. Он позволяет выявить патологические забросы крови, препятствия кровотоку, оценить их локализацию, протяженность и степень выраженности.
При данном виде исследования сонолог получает цветное двухмерное изображение брюшнополостных сосудов, где красный цвет означает движение крови к датчику, а синий – наоборот, от датчика. По интенсивности красного и синего цветов врач делает выводы о скорости кровотока на любом участке сосудистой системы.
Дополнительные данные об исследовании
Отзывы об УЗИ, в основном, положительные: исследование безболезненно, безвредно, очень информативно. Отрицательный момент заключается в том, что перед процедурой нужно тщательно подготовиться, чтобы газы в кишечнике («явления метеоризма») не помешали правильной диагностике.
Сколько стоит провести данное исследование. Полное обследование всех органов (включая почки и мочевыводящую систему) с дуплексным ангиосканированием оценивается клиниками в среднем в 2000- 2500 рублей. Осмотр отдельных органов с оценкой в них кровотока обходится около 800-1000 рублей.
Таким образом, расшифровка УЗИ брюшной полости должна проводиться специалистом с учетом не только цифр «нормы», но и на основании клинических проявлений. Указанные выше значения помогут вам немного разобраться с выявленной у вас патологией, но окончательную оценку должен давать специалист терапевт или гастроэнтеролог.
А еще здесь искали: узи брюшной полости расшифровка норма, не видят жидкость на узи, бланк для УЗИ органов ЖКТ, селезеночная вена норма у взрослых
УЗИ поджелудочной железы: подготовка к процедуре, расшифровка и норма
УЗИ поджелудочной железы
Показания для проведения УЗИ поджелудочной железы
Обычно исследование назначается в следующих случаях:
Правила подготовки
В случае неправильной подготовки информативность исследования может снизиться до сорока процентов. Поэтому к этапу подготовки нужно подходить крайне ответственно и строго выполнять все предписания врача.
Накануне исследования ужин должен быть максимально легким, так как процедура проводится строго на голодный желудок.
Из-за скопления газов в кишечнике поджелудочная железа может быть трудно различима. В связи с этим за три дня до обследования необходимо перейти на щадящую диету, а именно исключить из рациона газообразующие продукты: молоко, дрожжевой хлеб, сырые овощи и фрукты.
Непосредственно в день проведения процедуры нельзя курить, употреблять спиртные напитки и лекарственные средства. О необходимости приема слабительных средств или препаратов от метеоризма врач предупредит заранее.
Как проходит УЗИ поджелудочной железы?
УЗИ поджелудочной железы – это абсолютно безболезненная и безопасная процедура. Проводится трансабдоминально. Пациент ложится спиной на кушетку. Обследуемую область и передающий датчик врач смазывает специальным гелем для лучшей проводимости ультразвуковых волн. В течение процедуры больному нужно будет перевернуться на левый, а потом на правый бок. УЗ-сканер, которым врач водит по кожным покровам, передает на монитор аппарата УЗ-диагностики изображения, по которым можно определить форму и структуру поджелудочной железы, ее расположение и размеры. Вся процедура занимает не более 15 минут. Как правило, вместе с поджелудочной железой обследуются и другие близлежащие органы брюшной полости: печень, желудок и желчный пузырь.
Расшифровка результата
Результаты обследования выдаются сразу после его завершения. В протоколе исследования полностью описывается структура органа, размеры, наличие/отсутствие различных образований. При явных отклонениях от нормы узист ставит диагноз, который, по его мнению, характеризуют полученные данные. Однако окончательное заключение делает врач, который дал направление на УЗ-диагностику. Нормы размеров поджелудочной железы у взрослых по УЗИ следующие:
Что показывает УЗИ поджелудочной железы?
Уплотнение поджелудочной железы на УЗИ
Уплотнение поджелудочной железы – это не заболевание, а следствие проходивших в этом месте воспалительных процессов. Причиной обычно является дистрофическое изменение тканей и структуры, которое происходит при хронических эндокринных заболеваниях и нарушении кровообращения.
Белая поджелудочная железа на УЗИ
Белая поджелудочная железа на УЗИ определяется при остром воспалительном процессе – остром панкреатите. Белый цвет в данном случае обусловлен низкой эхогенностью в связи с тем, что нарушен отток ферментов, застаивается кровообращение и увеличиваются размеры органа. Также светлая или белая поджелудочная регистрируется при развитии такого заболевания, как липоматоз. Встречается оно чаще всего у людей в возрасте и людей, страдающих ожирением. В этом случае нормальные ткани желез заменяются на жировые, размер органа увеличивается, за счет чего увеличивается и эхогенность, которая на мониторе УЗ-аппарата фиксируется как белое или светлое пятно.
Видно ли рак поджелудочной железы на УЗИ?
УЗИ поджелудочной железы позволяет обнаружить злокачественные опухоли.
В каких случаях назначают дополнительную пункцию?
Если при ультразвуковом обследовании врач-диагност обнаружил образования неизвестного происхождения, назначается пункция поджелудочной железы. Она проводится тонкой иглой путем прокола и забора жидкости и ткани из подозрительного места.
Также пункцию могут назначить для удаления псевдокист, абсцессов и извлечения жидкости из области вокруг железы
Противопоказания для проведения УЗИ поджелудочной железы
В связи с тем, что датчик соприкасается с кожей, при любых поражениях кожного покрова в эпигастральной области (дерматиты, гнойные воспаления, опоясывающий лишай, различные раны, чесотка и др.) обследование придется отложить. Также не получится провести процедуру при сильном ожирении из-за сложности, а иногда и невозможности разглядеть поджелудочную железу за толстой жировой прослойкой. Аллергическая реакция на гель, используемый при процедуре также является противопоказанием, но встречается крайне редко.
Педиатрическое ультразвуковое исследование поджелудочной железы: нормальное и отклонения от нормы
Авторы: Marco Di Serafino, Valerio Vitale, Rosa Severino, Luigi Barbuto, Norberto Vezzali, Federica Ferro, Eugenio Rossi, Maria Grazia Caprio, Valeria Raia, Gianfranco Vallone
Вступление
Поджелудочная железа легко исследуется у детей благодаря относительному отсутствию жировой ткани и большой левой доле печени с оптимальным акустическим окном.
Широкий спектр патологических состояний поджелудочной железы можно идентифицировать и контролировать с помощью УЗИ, хотя они относительно редко встречаются в детстве по сравнению со взрослым возрастом. Знакомство с нормальным внешним видом и заболеваниями, которые обычно поражают эту железу, важно для точной и своевременной диагностики у детей.
В рамках этой статьи мы включаем обзор анатомии, техники УЗИ и сонографических аспектов поджелудочной железы в педиатрическом возрасте, а также краткое описание наиболее распространенных врожденных, воспалительных, системных заболеваний, опухолевых и травматических повреждений, которые в первую очередь влияют на поджелудочную железу.
Анатомия, техника и сонографические аспекты
Поджелудочная железа расположена в переднем околопочечном пространстве, в забрюшинном пространстве, и направлена наклонно, а ее головная часть расположена справа, на уровне ниже хвоста. Головка заключена в дуоденальной впадине, а хвост – между желудком и селезенкой. Верхние чревные сосуды, наряду с верхними сосудами брыжейки и осью селезеночной вены, представляют собой важный анатомический ориентир для поджелудочной железы (рис. 1).

Рисунок 1 : Схематическое изображение анатомических ориентиров поджелудочной железы: она расположена в забрюшинном пространстве, впереди основных брюшных сосудов и поясничного отдела позвоночника. Селезеночная вена – важный анатомический ориентир (звездочка). Поджелудочная железа разделена на головку (1) справа, тело (2) посередине и хвост (3) слева.
На УЗИ железы лучше визуализируются у детей, чем у взрослых, из-за их меньшего размера и относительно большой левой доли печени, которая служит акустическим окном, а также легко распознаваемой из-за нескольких важных анатомических ориентиров, таких как аорта, нижняя полая вена, селезеночная вена и мезентериальные сосуды.
Обследование поджелудочной железы обычно начинается с поперечного сканирования, за которым следуют продольное и наклонное сканирование с использованием левой доли печени в качестве акустического окна для головки и тела (рис. 2), селезенки для хвоста (рис. 3) и, наконец, окна желудка, наполненного водой для визуализации тела перешейка (рис. 4).
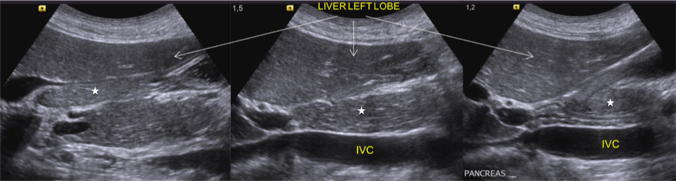
Рисунок 2 : Продольное ультразвуковое сканирование эпигастрия от медиального до латерального направления. Головка и тело поджелудочной железы (звездочка) идентифицируются через акустическое окно левой доли печени (стрелка).
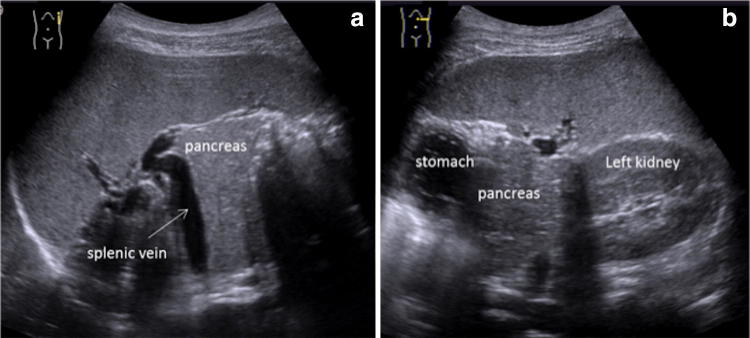
Рисунок 3 : Продольное (а) и поперечное (b) УЗИ левого подреберья. Хвост поджелудочной железы идентифицируется через акустическое окно селезенки.

Рисунок 4 : Поперечное эпигастральное УЗИ. Тело перешейка поджелудочной железы (звездочка) хорошо отображается, если окно кишечника расширено водой. Слева направо прогрессивное наполнение желудка.
Общее соотношение размера железы к размеру тела пациента с возрастом уменьшается. Обычно у детей головка поджелудочной железы относительно более выражена, чем тело и хвост, и это не следует принимать за патологические процессы.
Поджелудочная железа в основном растет в течение первого года жизни, медленнее между 2-м и 18-м годом, увеличивая свой передне-задний диаметр (диаметр а – р) со временем (рис. 5 и таблица 1).
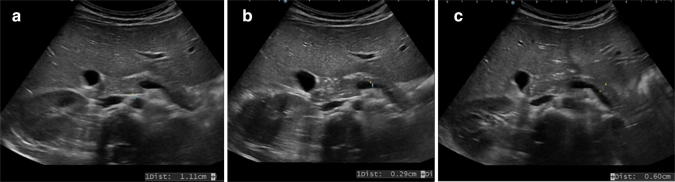
Рисунок 5 : Поперечное эпигастральное УЗИ поджелудочной железы. Для оценки диаметра железы измеряют переднезадний диаметр поджелудочной железы (штангенциркуль). Головка (a), тело (b) и хвост (c) атрофированной поджелудочной железы.
| Возраст | Головка | Тело | Хвост |
| Новорожденные | 0.5–1.0 | 0.5–1.1 | 0.5–0.8 |
| 0-6 | 1.0–1.9 | 0.4–1.0 | 0.8–1.6 |
| 7-12 | 1.7–2.0 | 0.6–1.0 | 1.3–1.6 |
| 13-18 | 1.8–2.2 | 0.7–1.2 | 0.3–1.9 |
Обычно экоструктура поджелудочной железы изоэхогенна или немного более эхогенна по сравнению с печенью, потому что паренхима замещена фиброзом и жиром, но менее выражена из-за ее железистой структуры, которая вызывает несколько границ раздела (рис. 6); Вирсунгов проток также идентифицируется при УЗИ как трубчатая безэховая структура (рис. 7). Средний диаметр протока поджелудочной железы у здоровых детей составляет 1,65 ± 0,45 мм.
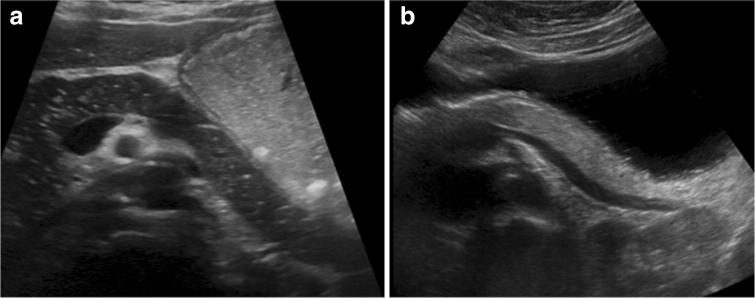
Рисунок 6 : Косое УЗИ поджелудочной железы в эпигастрии с пациентом в положении на правом боку. Поджелудочная железа ориентирована горизонтально и характеризуется однородной эхоструктурой, которая может выглядеть как гипоэхогенной (а), так и гиперэхогенной (b).
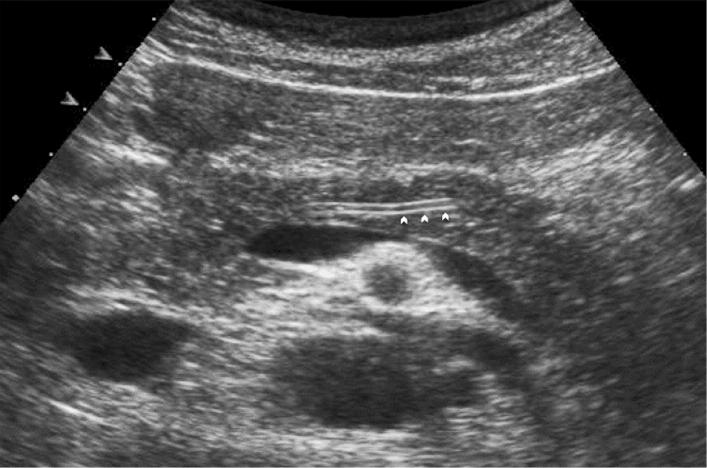
Рисунок 7 : Поперечное эпигастральное УЗИ поджелудочной железы. В поджелудочной железе, которая кажется изогипоэхогенной, имеется тонкая анэхогенная трубчатая структура, представляющая канал Вирсунга (наконечники стрел).
Анатомические варианты
Анатомические аномалии поджелудочной железы классифицируются как аномалии слияния (pancreas divisum), миграция аномальной кольцевидной поджелудочной железы (эктопическая поджелудочная железа) или аномалия дупликации (изменение количества или формы).
Деление поджелудочной железы возникает в результате нарушения слияния вентрального и дорсального зачатков. Вентральный (Вирсунгов) проток дренирует только вентральный зачаток поджелудочной железы, тогда как большая часть железы впадает в малый сосочек через дорсальный (Санторини) проток.
По оценкам, заболеваемость варьирует примерно от 5 до 10% населения. Его не часто идентифицируют с помощью сонографии, хотя его можно легко распознать, когда протоки эктазичны, а также при течение панкреатита (рис. 8).
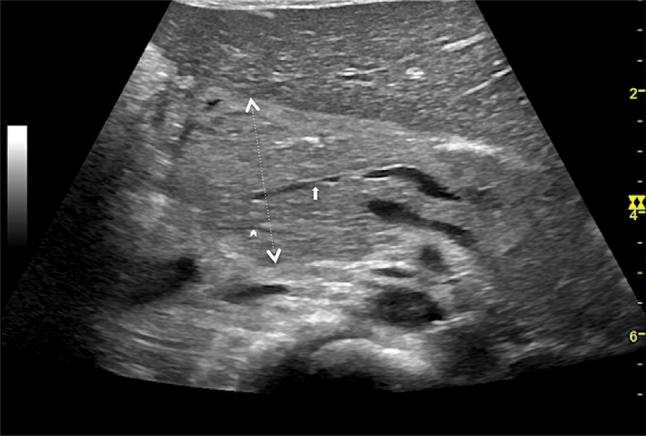
Рисунок 8 : Поперечное эпигастральное УЗИ поджелудочной железы. Pancreas divisum: дорсальный проток поджелудочной железы (стрелка) находится в непосредственной связи с протоком Санторини; вентральный канал Вирсунга (наконечник стрелки) впадает в просвет кишки. Обратите внимание на увеличенную головку поджелудочной железы (пунктирная двунаправленная стрелка) при остром панкреатите.
Кольцевидная поджелудочная железа – редкая врожденная аномалия, характеризующаяся тем, что ткани поджелудочной железы полностью или не полностью покрывают нисходящую двенадцатиперстную кишку. Распространенность составляет примерно 1 на 2000 человек. Это часто связано с другими врожденными аномалиями, такими как атрезия пищевода, неперфорированный задний проход, врожденные пороки сердца, мальротация средней кишки и синдром Дауна.
Было предложено два типа: экстрамуральный подтип, когда вентральный проток поджелудочной железы окружает двенадцатиперстную кишку, чтобы присоединиться к главному протоку поджелудочной железы, и интрамуральный подтип, где ткань поджелудочной железы смешивается с мышечными волокнами стенки двенадцатиперстной кишки, а многочисленные небольшие протоки впадают непосредственно в двенадцатиперстную кишку. Он может иметь широкий диапазон клинической степени тяжести и может поражать новорожденных и пожилых людей, что затрудняет диагностику.
Примерно у половины пациентов с дуоденальной непроходимостью в неонатальном возрасте может наблюдаться «двойной пузырь» на рентгенограмме брюшной полости, если непроходимость полная. Это состояние трудно подтвердить с помощью УЗИ, но округлая головка поджелудочной железы и проксимальная часть двенадцатиперстной кишки, проходящая через головку, должны вызывать подозрение. Магнитно-резонансная томография (МРТ) легко подтверждает диагноз; последний метод визуализации предпочтителен для оценки как поджелудочной железы, так и протоков (рис. 9).
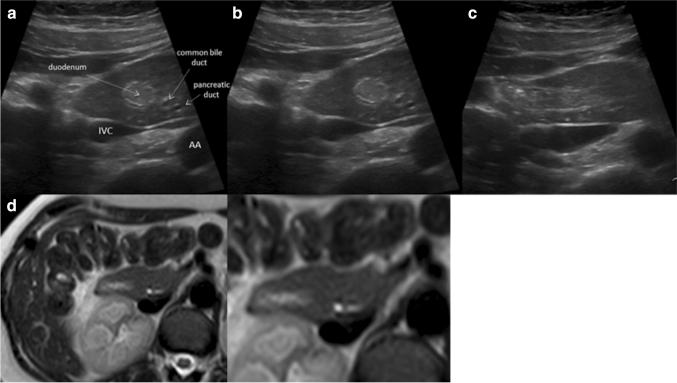
Рисунок 9 : Поперечное эпигастральное УЗИ поджелудочной железы. Кольцевидная поджелудочная железа: головка поджелудочной железы, окружающая двенадцатиперстную кишку, с нормальной перистальтикой (верхняя линия a – c). Кольцевая поджелудочная железа хорошо видна на МРТ (нижняя строка).
Клинические показания
Основные заболевания поджелудочной железы у детей, при которых может потребоваться ультразвуковое исследование:
Панкреатит
Острый панкреатит – это воспалительный процесс поджелудочной железы, очаговый или диффузный, который определяется у детей как наличие по крайней мере двух из следующих трех критериев:
С точки зрения визуализации, острый панкреатит может проявляться как в незначительной (интерстициальный отек и некроз поджелудочной железы), так и в тяжелых формах (расширенный некроз жировой ткани, некроз паренхимы и кровоизлияние).
При УЗИ поджелудочная железа может демонстрировать разные модели визуализации. Незначительные формы могут иметь либо полностью нормальную железу (50% случаев), либо очаговое или диффузное увеличение объема со сниженной эхогенностью, связанной с отеком (рис. 10, 11), и плохо определенные ребер.
Также может присутствовать расширение протока поджелудочной железы. Протоки поджелудочной железы диаметром более 1,5 мм у детей в возрасте от 1 до 6 лет, более 1,9 мм в возрасте 7–12 лет или более 2,2 мм в возрасте 13–18 лет часто связаны с наличием острого панкреатита.
Перипанкреатическая жидкость – частая находка и наиболее часто обнаруживается в переднем околопочечном пространстве, малом мешочке, малом сальнике и поперечной ободочной кишке.
Более тяжелые формы характеризуются различными паттернами УЗИ в зависимости от времени обследования, степени паренхиматозного некроза, наличия кровоизлияния и степени экстрапанкреатической диффузии воспалительного процесса. Тем не менее, тяжелый острый некротический панкреатит и связанные с ним осложнения лучше всего демонстрируются на изображениях компьютерной томографии (КТ), а также на МРТ. Последние часто являются дополнительными к УЗИ.
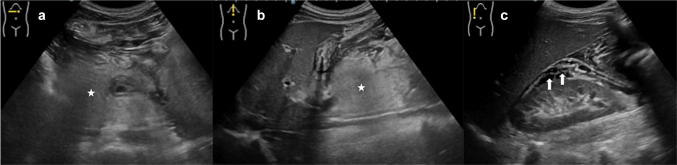
Рисунок 10 : Поперечное (а) и продольное (b, с) сканирование панкреатического пространства. Острый панкреатит: наблюдается увеличение объема поджелудочной железы, что также характеризуется слегка гипоэхогенной эхоструктурой и размытыми краями из-за отека (а, b, звездочка); кроме того, имеются скопления анэхогенной жидкости в забрюшинном околопочечном пространстве, рядом с правой почкой (c, стрелки).
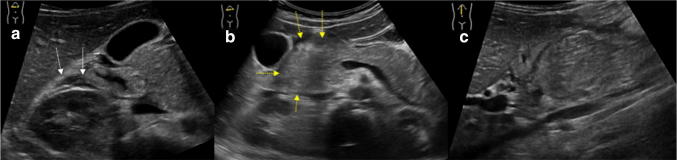
Рисунок 11 : Поперечное (а) и продольное (b, с) сканирование панкреатического пространства. Острый панкреатит: наблюдается значительное увеличение объема железы, особенно головки (b, желтые стрелки); кроме того, имеется небольшое скопление околопочечной жидкости (а, белая стрелка).
Хронический панкреатит в детском возрасте встречается крайне редко и связан с наследственными и семейными заболеваниями (наследственный панкреатит, аминокислотный хронический панкреатит и хронический геморрагический панкреатит).
При УЗИ объем и эхоструктура поджелудочной железы сохраняются в 70% случаев. В оставшихся 30% мы можем найти некоторые патогномоничные находки: расширение Вирсунгового протока (30%) (рис. 12), кальцификаты (10%) (рис. 13), псевдокисты (10%) (рис. 14). Последние развиваются из острой коллекции, и на их формирование может уйти несколько недель. Большинство из них проходят спонтанно, но могут возникнуть такие осложнения, как инфекция, кровотечение, непроходимость желчных протоков или даже разрыв.
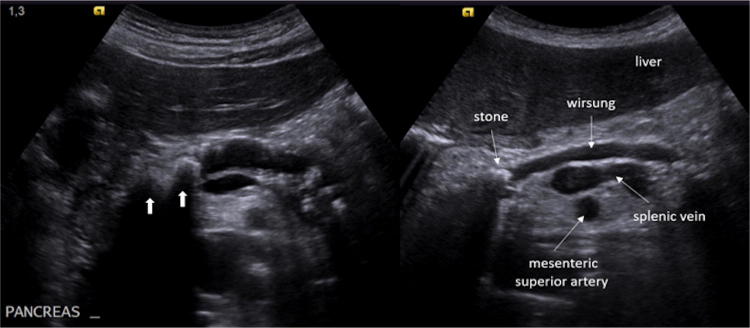
Рисунок 12 : Пример случая у 17-летнего мальчика. Поперечное эпигастральное УЗИ поджелудочной железы. Множественные гиперэхогенные пятна с затуханием кзади из-за внутрипанкреатических кальцификатов (слева, стрелки); кроме того, имеется расширенный канал Вирсунга с признаками гиперэхогенного камня внутри (справа).
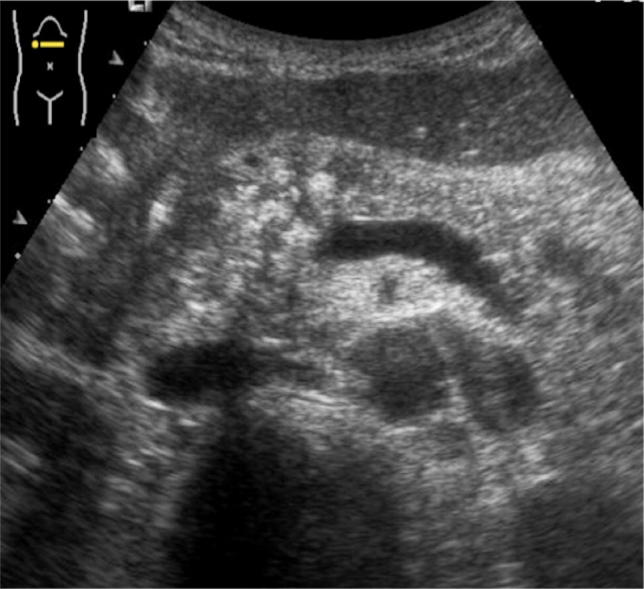
Рисунок 13 : Поперечное эпигастральное УЗИ поджелудочной железы. Хронический панкреатит: небольшое диффузное увеличение эхоструктуры поджелудочной железы с более выраженными гиперэхогенными пятнами в головной части из-за кальцификатов паренхимы.
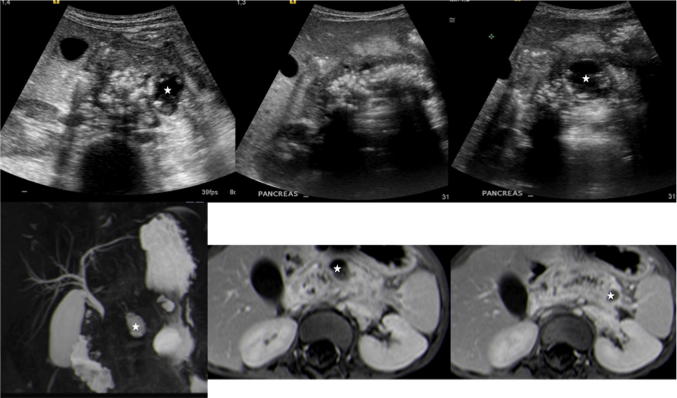
Рисунок 14 : Поперечное эпигастральное УЗИ поджелудочной железы. Хронический панкреатит: прогрессивное сканирование (верхняя линия) от головки до хвоста поджелудочной железы с множественными диффузными кальцификациями и двумя скоплениями жидкости псевдокист (звездочка). МРТ (нижняя линия) с мультипланарной реконструкцией MRCP. Хронический панкреатит у того же пациента (см. Выше): аксиальные МРТ-изображения с Т1 после контрастирования (в центре и справа), подтвердили два вышеуказанных скопления жидкости псевдокист (звездочка) без связи с протоком поджелудочной железы на MRCP (слева).
Аутоиммунный панкреатит (АИП) становится все более широко признанным заболеванием, но данные о детях ограничены.
AИП встречается в двух формах (типы 1 и 2). Тип 2, по-видимому, чаще встречается у детей и связан с воспалительными заболеваниями кишечника и другими аутоиммунными заболеваниями. У взрослых диагноз аутоиммунного панкреатита 1 типа основан на повышенных уровнях иммуноглобулина G4 (IgG4). У детей повышение уровня IgG4 может отсутствовать даже при типичной гистологии.
При УЗИ можно увидеть диффузное или сегментарное увеличение поджелудочной железы со сниженной эхогенностью, связанное с флогозом, а также нерегулярное сужение протока поджелудочной железы, сдавленного паренхимой железы.
Панкреатическая недостаточность
Муковисцидоз (МВ) – рецессивное аутосомное наследственное заболевание, которое может не показывать каких-либо значимых результатов визуализации на ранних стадиях, но в конечном итоге может привести к внешнесекреторной недостаточности поджелудочной железы.
Паренхима поджелудочной железы замещается фиброзом и жиром, поэтому на более поздних стадиях она выглядит атрофичной, маленькой и гиперэхогенной (рис. 15). Жировая инфильтрация поджелудочной железы в МВ связана с увеличением мягкости при точечной эластографии сдвиговой волной (pSWE) (рис. 16); этот параметр может использоваться для мониторинга инволюции поджелудочной железы при этом прогрессирующем заболевании.
Кроме того, могут быть обнаружены небольшие ретенционные кисты (цистоз поджелудочной железы), обычно не более 3 мм, и области пониженной эхогенности из-за фиброза.
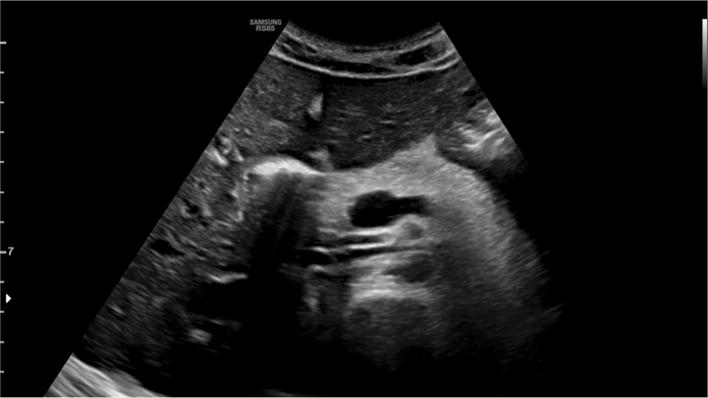
Рисунок 15 : Поперечное эпигастральное УЗИ поджелудочной железы. Муковисцидоз: поджелудочная железа выглядит диффузно гиперэхогенной по сравнению с печенью из-за жировой инфильтрации.
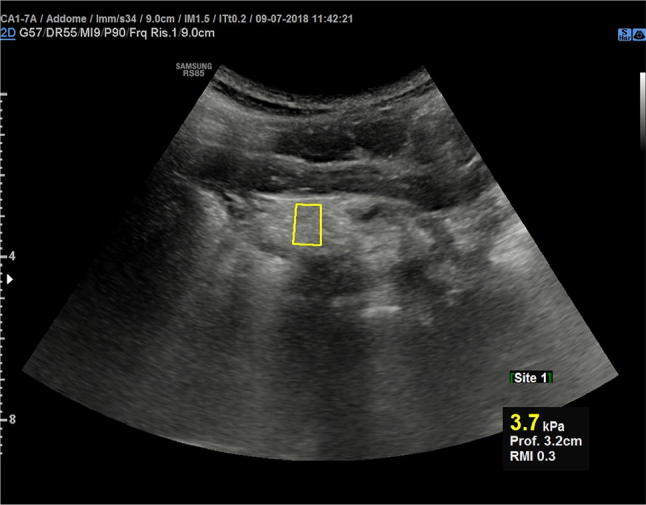
Рисунок 16 : Поперечное эпигастральное УЗИ поджелудочной железы. Измерение скорости поперечной волны в головке поджелудочной железы у пациента с муковисцидозом.
Панкреатит – редкое осложнение среди пациентов с МВ, которое следует учитывать при наличии предполагающих клинических признаков.
Наконец, УЗИ поджелудочной железы у детей, страдающих муковисцидозом, всегда необходимо интегрировать с оценкой печени, поскольку первичная патология часто может сосуществовать с билиарным циррозом (рис.17).

Рисунок 17 : Продольные ультразвуковые исследования правой доли печени. Муковисцидоз: диффузные эхоструктурные изменения печени с чередованием гипоэхогенных и гиперэхогенных участков. Также производится измерение скоростей поперечных волн.
Синдром Швахмана-Даймонда (СШД) – редкое аутосомно-рецессивное мультисистемное заболевание, характеризующееся внешнесекреторной недостаточностью поджелудочной железы, нарушением кроветворения и предрасположенностью к лейкемии.
Другие клинические особенности включают скелетные, иммунологические, печеночные и сердечные заболевания. При УЗИ диффузное повышение эхогенности поджелудочной железы, связанное с жировой инфильтрацией, типично для СШД (рис. 18).
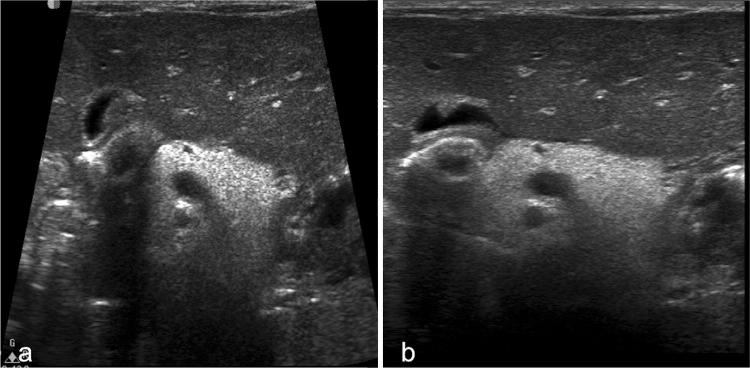
Рисунок 18 : Поперечное эпигастральное УЗИ поджелудочной железы (а, b). Синдром Швахмана-Даймонда: поджелудочная железа диффузно гиперэхогенная по сравнению с прилегающей левой долей печени из-за значительной жировой инфильтрации.
Опухоли
Чаще встречается вторичное поражение неходжкинской лимфомы, нейроэктодермических опухолей и забрюшинные новообразования (нейробластома).
Панкреатобластома – самая частая опухоль поджелудочной железы у детей раннего возраста. Это карцинома поджелудочной железы инфантильного типа с гистологическим сходством с нормальной эмбриональной поджелудочной железой на 8-й неделе беременности и демонстрирует повышенный уровень альфа-фетопротеина в одной трети случаев.
При УЗИ большая часть панкреатобластомы представляет собой четко очерченные гетерогенные образования с твердыми и кистозными компонентами. Кистозные образования гипоэхогенны с гиперэхогенными внутренними перегородками. Иногда обнаруживается гипоэхогенное твердое образование. Описаны врожденные случаи панкреатобластомы в сочетании с синдромом Беквита – Видемана, и они преимущественно кистозные.
Хотя панкреатобластома считается наиболее распространенной злокачественной опухолью у детей, недавние исследования показали, что солидное псевдопапиллярное эпителиальное новообразование (SPEN) является наиболее частой опухолью поджелудочной железы у детей.
SPEN – это поражение с низким потенциалом злокачественности, чаще всего поражающее женщин репродуктивного возраста. При УЗИ опухоль обычно выглядит как четко выраженная большая масса с различными характеристиками в зависимости от наличия кистозных и солидных компонентов, внутриопухолевого кровоизлияния и кальцификатов. Фиброзная капсула может быть идентифицирована как эхогенный или, реже, гипоэхогенный ободок.
Нейроэндокринные опухоли возникают из островковых клеток поджелудочной железы. При УЗИ инсулиномы обычно круглые или яйцевидные, гипоэхогенные с гиперэхогенным ободком. Опухоли с более крупными островковыми клетками, обычно злокачественные инсулиномы, гастриномы (или другие нейроэндокринные опухоли), могут иметь неоднородный ультразвуковой вид в зависимости от наличия кистозных областей, кровоизлияний, некроза и кальцификатов.
Несидиобластома представляет собой аналогичное опухолевое заболевание поджелудочной железы, характеризующееся новой дифференциацией островков Лангерганса от эпителия протоков поджелудочной железы с последующей гиперпродукцией инсулина. УЗИ показывает повышенную эхогенность и объем поджелудочной железы. Несидиобластоз часто связан с гипогликемией и синдромом Беквита – Видермана.
Более того, поджелудочная железа может быть вовлечена в неходжкинскую лимфому, особенно в крупноклеточную лимфому и спорадическую лимфому Беркитта. На УЗИ эти опухоли очень гипоэхогенные и могут по-разному проявляться в виде одиночных или множественных поражений или диффузной инфильтрации поджелудочной железы.
Травма
Травмы поджелудочной железы встречаются редко, их частота составляет 0,4% как у взрослых, так и у детей.
Механизм травмы объясняется сдавлением поджелудочной железы жестким позвоночником или дискретными силами вторжения. Маленькие дети с более плоскими диафрагмами, более тонкими брюшными стенками и более высоким реберным краем чаще, чем взрослые, получают травмы поджелудочной железы от ударов в живот, особенно в дорожно-транспортных происшествиях с велосипедами (травма руля) или в результате жестокого обращения и травмы автомобиля (травма ремня безопасности).
Поскольку поджелудочная железа является забрюшинным органом, результаты физикального обследования на предмет боли в животе или перитонита не являются надежными. Своевременная диагностика травм поджелудочной железы является сложной задачей, особенно у пациентов с тупыми травмами. Диагностика основывалась на уровнях амилазы, УЗИ, КТ и МРТ с различным уровнем успеха.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
УЗИ обычно используется в качестве начального метода визуализации у пациентов с тупой травмой, однако диагностическая точность повреждений поджелудочной железы с помощью УЗИ низкая, и классификация обычно основана на изображениях компьютерной томографии.
УЗИ может показать увеличение поджелудочной железы с неоднородной текстурой, а также забрюшинную гематому с скоплением жидкости, вторичным по отношению к травмам поджелудочной железы.
Разрыв и гематома рассматриваются как область структурной неоднородности с неправильными контурами, которая изначально является экогенной, а затем гипоэхогенной или анэхогенной в зависимости от времени возникновения травмы (рис. 19, 20).
Эта способность УЗИ важна для диагностики и лечения травмы поджелудочной железы, но УЗИ не может в достаточной степени отобразить локализацию и тяжесть поражений поджелудочной железы. Тем не менее, CEUS (УЗИ с контрастным усилением), используемый не по прямому назначению в педиатрической популяции, значительно точен при идентификации посттравматических повреждений твердых органов брюшной полости, а также поджелудочной железы, достигая чувствительности, почти равной чувствительности КТ.
CEUS следует рассматривать для первоначального выявления травмы поджелудочной железы. Однако его следует рассматривать не как замену КТ, а как выборочную возможность повысить роль УЗИ в начальном скрининге пациентов с травмой поджелудочной железы.
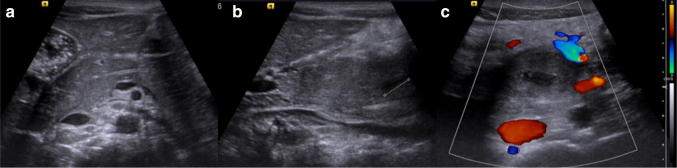
Рисунок 19 : Ультразвуковое сканирование области поджелудочной железы в B-режиме (а, b) и цветном доплеровском режиме (с). Посттравматические повреждения крючковидного отростка поджелудочной железы: a Поперечное сканирование показывает нормальную эхоструктуру головки перешейка поджелудочной железы с обычным вирсунговым протоком; b Продольное сканирование головки поджелудочной железы показывает гипоэхогенное поражение (штангенциркуль) в крючковидном отростке; c Поперечное УЗИ поджелудочной железы с использованием цветного допплера показывает видимое не васкуляризированное гипоэхогенное поражение в крючковидном отростке.
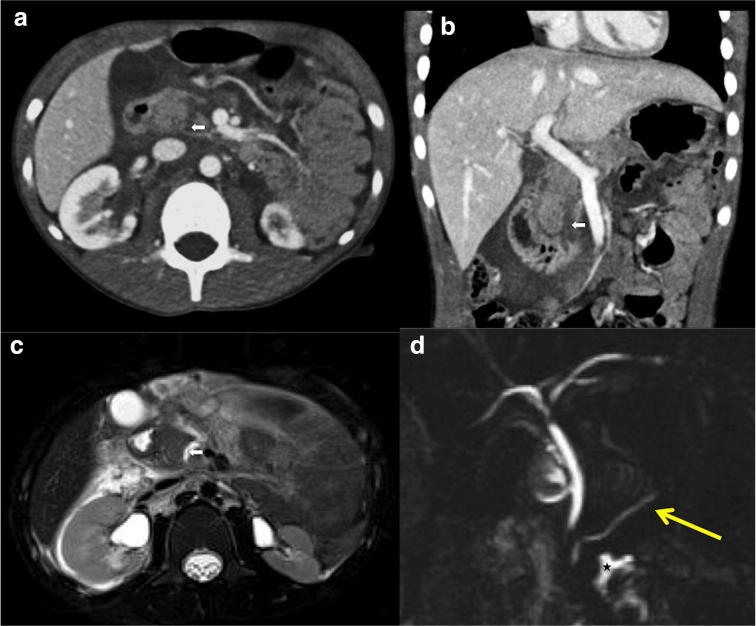
Рисунок 20 : Осевой (а) и корональный (b) КТ снимки по верхней линии. Осевое изображение T2 по нижней линии (c) с мультипланарной реконструкцией MRCP (d). Посттравматические повреждения крючковидного отростка поджелудочной железы у того же пациента, приведенного выше: крупный разрыв крючковидного отростка.

