Что значит паренхима почки истончена
Гидронефроз и стриктуры мочеточника
Определение и классификация гидронефроза
Гидронефроз – это функциональное нарушение чашечно-лоханочной системы почки. В результате стеноза усложняется отток мочи и повышается гидростатическое давление. Такие изменения приводят к трансформации паренхимы, ухудшают работу почки. Различают три стадии: начальную, раннюю, терминальную. Нарушение чаще встречается у женщин.
Этиология и патогенез гидронефроза
Различают врожденный и приобретенный гидронефроз. Патология всегда сопровождается сужением ЛМС (лохано-мочеточникового сегмента), аномалию могут вызывать следующие факторы.
Сдавление и пульсовое воздействие со стороны добавочного нижнесегментарного артериального сосуда.
Отклонение в развитии семенных и почечных вен.
Сегментарная дисплазия ЛМС.
Педункулит из-за вытекания мочи в почечный синус.
К провоцирующим факторам относятся: подвижность почки, аномальная работа парапельвикальной клетчатки, дисфункция почечных кровеносных сосудов.
Клиническая картина гидронефроза
Различает два этапа. Первый характеризуется образованием обструкции ЛМС, симптоматика невыражена. Для второго характерны основные признаки почечной недостаточности:
тупая боль в области поясницы;
наличие крови в моче;
При обострении возможна картина почечной колики. Специфичным симптомом для гидронефроза является выбор больного спать на животе, поскольку перераспределение внутрибрюшного давления облегчает отток мочи.
Диагностика гидронефроза
Для постановки диагноза пациентам проводят клинико-лабораторные исследования. Кроме анализов мочи и крови используют инструментальные методы. Если необходима операция, обязательно проводят гистологический анализ пораженной ткани.
Физикальный осмотр
На ранних стадиях малоинформативен, заметить нарушение при пальпации и перкуссии возможно на последних этапах болезни.
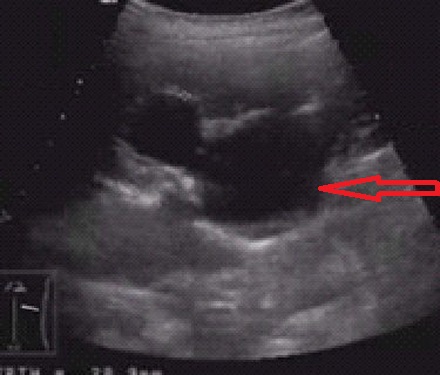
Ультразвуковое исследование
Ультразвуковое исследование. Диалатация чашечно-лоханочной системы.
При подозрении на данную патологию исследования проводят полипозиционно, оценивают состояние почки, лоханок, мочеточника, сосудов. Для корректного диагноза используют сравнение со здоровой почкой.
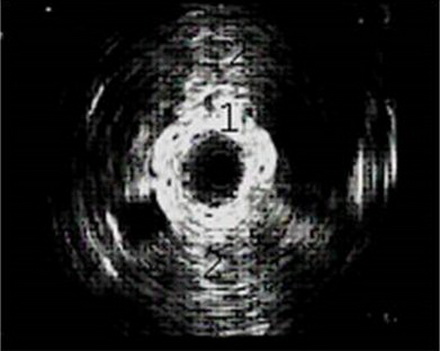
Эндолюминальная эхосонограмма зоны лоханочно-мочеточникового сегмента.
1. Стенка мочеточника.
2. Склероз парауретеральной клетчатки
Состояние парауретеральной клетчатки показывает эндолюминальный датчик, который заводят через мочеточник. Для оценки функциональных возможностей используют фармакоэкографию с мочегонными препаратами.
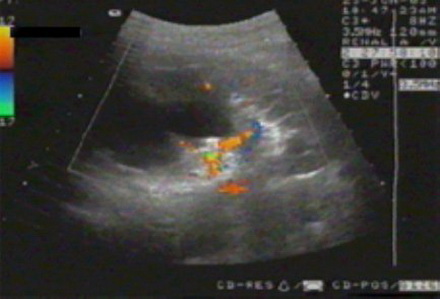
Эходоплерография сосудов почек.
Эходопплерограмма. Снижение интенсивности кровотока в области истонченной паренхимы верхнего и среднего сегментов почки.
Исследование актуально для оценки гемодинамических отклонений. Патология приводит к трансформации органа и растяжению артериальных и венозных сосудов. По их размерам можно судить о стадии и корректно выбирать лечение.
Рентгенологические методы обследования
Если нет противопоказаний, то рентгенологические исследования с контрастом являются приоритетными в диагностике гидронефроза.
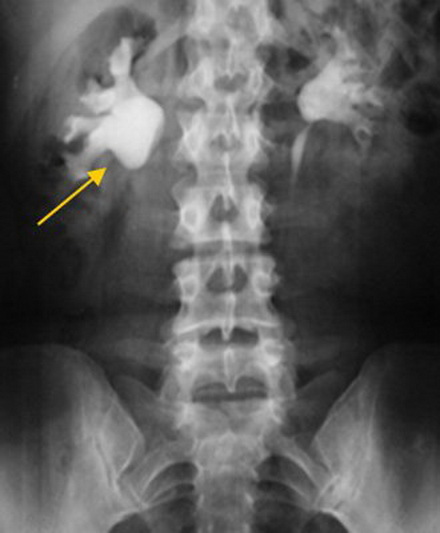
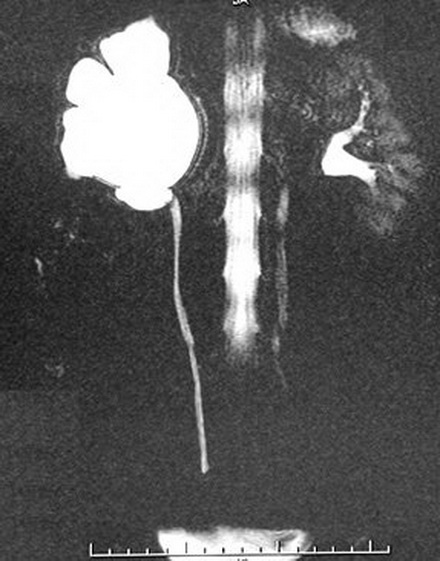
Экскреторная урограмма. Стеноз лоаночно-мочеточникового сегмента, гидронефроз справа.
Благодаря рентгеноконтрастным препаратам метод дает оценку экскреторным функциям почек. Он эффективен на начальных стадиях заболевания, по мере нарастания патологии диагностическая эффективность снижается.
Применяется для обследования мочевых путей, показывает их структурное состояние, но не отражает функционального.
Применяется при непереносимости йодсодержащих контрастов. Актуальна для пациентов со значительным угнетением почечной функции. Результативность исследования повышает видеозапись.
Антероградная чрескожная пиелография.
Назначается, когда уретеропиелография невозможна и когда почка не выделяет контрастное вещество.
Диагностирует нарушения в развитии почек и сосудов. Для уровазального конфликта характерна патология наполнения ЛМС. Метод позволяет оценить трансформацию органа и прилегающих сосудов.
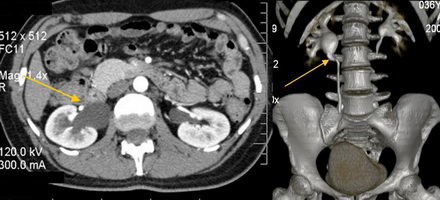
Мультиспиральная компьютерная томография. 3D реконструкция. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Исследование неинвазивно и с высокой точностью показывает структурные изменения мочеполовой системы. На основании снимков проводится трехмерная реконструкция, что позволяет увидеть объем поражения и протяженность деформированного участка мочеточника. Не отражает функциональных изменений.
Магнитно-резонансная урография. Стеноз лоханочно-мочеточникового сегмента, гидронефроз справа.
Современный и наиболее информативный метод. Используется магнитно-резонансная урофагия с контрастом и без. В результате получают динамические изображения, которые демонстрируют все этапы эвакуации жидкости. Для более четкой визуализации мочевых путей используют фармакологические агенты. При большом количестве томографических срезов возможна 3D-реконструкция изображения.
Радионуклидные исследования
Для диагностики используют динамическую нефросцинтиграфию, в ходе которой оценивают транспорт радиоактивного вещества. Выделяют три сегмента исследования, каждый со своим временным течением. Первый отражает кровенаполнение почечных сосудов, второй – транспорт через клетки эпителия проксимальных канальцев, третий – уродинамику верхних мочевых путей. Метод показывает функциональные изменения, не дает информации о структурных деформациях.
Лечение гидронефроза
Сложность обнаружения патологии на начальных стадиях делает основным методом лечения реконструктивную операцию.
Подготовка к операции
Предусматривает комплекс мер по устранению патологических состояний и нормализации физиологических отклонений, что позволяет увеличить резерв функциональных возможностей почек. Для ликвидации воспалительного процесса используют НПВС, антигистамины, антибиотики. Для оздоровления соединительной ткани назначают солкосерил и вобэнзим.
Для снижения функциональной дегенерации назначают β2-адреномиметик гинипрал, на начальных стадиях это позволяет избежать операции. Также выполняется дренирование нефростомой или катетером-стентом.
Реконструктивные операции
Показаниями являются прогрессирование патологии, разрушение ткани, ведущее к функциональной и структурной гибели почки, сопутствующий гнойный пиелонефрит, состоявшееся почечное кровотечение.
Уретеропиелопластика (операция Андерсена-Хайнса) предусматривает резекцию больной зоны мочеточника и лоханки и создание пиелоуретерального анастомоза. Успешность операции обусловлена правильным определением зоны афункционального участка, резекция проводится на 5-6 мм дистальней пораженной ткани..
При стенозе ЛМС и наличии добавочного сосуда выполняется резекция, которая позволяет привести в соответствие просвет сосуда и паренхимы.
Важной частью вмешательства является эффективное дренирование, различают: нефростомию, установку мочеточникового катетера, катетера-стента. Важно предупредить воспалительные осложнения и внешнее инфицирование.
Включают два вида вмешательства: антеградную чрескожную эндопиелотомию и баллонную дилатацию. Операции показаны при небольших изменениях лоханки и отсутствии добавочного сосуда из-за высокого риска кровотечения. Эффективность составляет 72% против 89% открытого метода.
Сочетают в себе методы предыдущих двух. Позволяют проводить резекцию и наложение анастомоза, при этом характеризуются малой травматичностью и уменьшают сроки госпитализации
Послеоперационное ведение
Для нормального отведения мочи устанавливается катетер Фоли № 12-14. Чтобы уменьшить отек, назначают НПВС и уросептики. Для улучшения питания тканей используют венорутон, трентал. Для восстановления слизистой применяют вобэнзим и солкосерил. Длительность терапии в каждом случае определяется индивидуально, но ее срок составляет не менее 10 дней.
Антибиотики назначают после удаления дренажа с целью предупредить формирования мультирезистентной флоры, исключением является стойкое воспаление в первые сутки после операции.
После нефростомии обязательно проводят антеградную рентгенотелевизионную уроскопию и пиеломанометрию для проверки состоятельности верхних мочевых путей.
Заключение
Правильная диагностика и выбор метода коррекции определяют успешность терапии. Не менее важны предоперационная подготовка и послеоперационное обследование, оно позволяет определить успешность вмешательства, на ранних стадиях скорректировать осложнения.
Записаться на прием в клинику урологии Первого МГМУ им. Сеченова к врачу урологу, онкологу, доктору медицинских наук Акопяну Г. Н. вы можете по телефону +7 (499) 409-12-45 или через интерактивную форму Запись на прием на нашем сайте.
Почки. Норма и патология
О том, что такое почки и зачем они нужны в нашем организме, хотя бы в общих чертах известно, наверное, каждому. Несколько хуже мы, неспециалисты, разбираемся в строении почек; впрочем, о лоханках, клубочках и канальцах тоже слышали многие, как слышали что-то и о методе гемодиализа, т.е. об аппарате «искусственная почка». Еще сложнее разобраться в почечных болезнях, поскольку в отношении далеко не всех нефрологических заболеваний на сегодняшний день окончательно прояснены причины возникновения (этиология) и механизмы развития (патогенез). Но в любом случае будет не лишне освежить в памяти базовые сведения об этом удивительном органе, его значении и тех опасностях, которые ему угрожают, – учитывая, что любые проблемы с почками автоматически становятся серьезной проблемой для всего организма в целом.
Строение
Почки представляют собой парный орган экскреторной (выделительной) системы, который в силу внешнего сходства чаще всего сравнивают с фасолиной или бобом. Однако размерами почка значительно больше: если усреднить индивидуальные вариации, то габариты почки взрослого человека составляют примерно 11 х 3,5 х 5,5 см, масса от 120 до 200 г. Расположены почки в забрюшинном пространстве, у задней брюшной стенки, по обе стороны от позвоночного столба, обычно на границе поясничного и грудного отделов. Асимметрия висцерального пространства (анатомического устройства и взаимного расположения внутренних органов) обусловливает несколько более высокое положение левой почки над правой; кроме того, левая почка немного больше.
Оболочкой почки служит жировая ткань, под которой имеется слой плотной соединительной ткани (фиброзная капсула). В вогнутую, углубленную часть «фасолины» (почечные ворота), входит почечная ножка – сложный жгут, содержащий систему кровоснабжения (подводящая кровь почечная артерия и отводящая вена), иннервирующие почку нервы, лимфатические протоки, а также устье-лоханку (полость, куда выходят открытые чашечки выводных сосочковых протоков) и мочеточник – узкий трубчатый канал, уходящий вниз к мочевому пузырю. В совокупности почечное ложе (внешняя соединительнотканная фасция), ножка, жировая и фиброзная оболочки обеспечивают целостность, фиксацию и относительную неподвижность почки, – по крайней мере, в норме она должна оставаться в пределах отведенного ей пространства и в вертикальной ориентации, где выделяют верхний и нижний полюсы. В разрезе почка имеет сложную структуру: различается темный красно-коричневый корковый слой и светло-серый мозговой, глубинный. Мозговой слой образован дренажными элементами пирамидальной формы (число почечных пирамид варьирует от 8-10 до 20-24), которые через малые и большие чашечки открываются в лоханку.
Паренхиматозной, – т.е. основной, функциональной, специализированной, – структурной единицей почки является нефрон (подобно клеткам-гепатоцитам в печени или сердечным мышечным кардиоцитам). Однако нефрон – не клетка; по сути, это орган, орган многоклеточный и очень сложно устроенный, несмотря на микроскопические размеры (идеально здоровая человеческая почка содержит от одного до двух миллионов непрерывно функционирующих нефронов). Собственные названия составляющих нефрона, – капсула Шумлянского-Боумена, петля Генле и т.д., – запоминать или записывать сейчас не станем. Нам важнее понимать, что «знаменитый» почечный клубочек представляет собой сплетение микрокапилляров, где начинается первичная фильтрация кровяной плазмы. Часто (и правомерно) используется термин «ультрафильтрация»: мембранные поры клубочкового фильтра настолько малы, что протеиновые макромолекулы они не пропускают, сепарируя их от необходимых организму аминокислот (белковых составляющих), а также от воды, глюкозы, электролитных ионов, полезных низкомолекулярных соединений, – что и усваивается по мере транспорта первичной мочи по канальцам «к выходу» из почки.
Не менее знаменитые почечные канальцы, проксимальные и дистальные (соотв., ближайшие и удаленные) выводят в почечные чашечки уже вторичную, окончательную мочу, содержащую концентрированные шлаковые продукты метаболизма. Из почечной лоханки она поступает в мочеточник, далее – в накопительный мочевой пузырь, откуда известным способом исторгается через уретру вовне.
Функции
Основная задача почки – фильтрация крови, что включает обратный захват полезных веществ и выведение с мочой бесполезных, избыточных, вредных, токсичных соединений (кетоновых, аммиачных и мн.др.). Например, аммиак, источник азота в организме, сам по себе является высоко ядовитым и действует на живые ткани крайне разрушительно, поэтому его приходится преобразовывать в не столь опасную мочевину, – конечный продукт белкового распада, – и выводить их организма.
Однако экскреторной функцией задачи почек не ограничиваются. Говоря технически, это многофункциональное устройство, которое задействовано также в поддержании кислотно-щелочного и водно-солевого баланса, в обмене веществ и даже в нейрогуморальной регуляции. Иными словами, почка представляет собой еще и эндокринную железу, – которая, как и другие железы внутренней секреции, вырабатывает несколько биоактивных веществ-регуляторов. В частности, гормон ренин регулирует секреторную активность надпочечников и посредством каскадных биохимических реакций участвует в обеспечении нормального артериального давления (отсюда широко известная гипертензия «от почек» при многих нефрологических заболеваниях), а эритропоэтин (гемопоэтин) стимулирует продукцию красных кровяных телец.
По поводу ренина сделаем лингвистическую ремарку: все медицинские термины, начинающиеся как с «нефро-», так и с «рено-», равноценно указывают на почки; разница лишь в том, что первый корень греческий, а второй латинский.
Патология почек
Принимая во внимание многофункциональность и чрезвычайную сложность почек (здесь мы рассматриваем, конечно, очень упрощенную модель), этот парный орган просто обречен на уязвимость. Почки крайне болезненно реагируют, в частности, на ушибы, на систематическую интоксикацию (скажем, пивную) и диетологические перекосы в сторону острой пищи, на обменные нарушения и ряд соматических заболеваний. Отдельную обширную группу составляют почечные воспалительные процессы – по своей этиологии они могут носить инфекционный, аутоиммунный или сочетанный характер. Смертельно опасен вовремя не диагностированный рак почки (обычно карцинома).
К наиболее распространенной патологии почек относятся воспаления: пиелонефрит и гломерулонефрит, а также мочекаменная болезнь, или нефролитиаз.
Главная беда заключается в том, что при дегенерации и отмирании нефронов их запас не пополняется. И если расхожая поговорка «Нервные клетки не восстанавливаются!» верна лишь отчасти, то погибшие нефроны не восстанавливаются точно, и в течение жизни их количество постоянно сокращается.
Эпидемиологические сводки свидетельствуют о достоверном учащении нефрологических заболеваний в последние десятилетия; эта устойчивая статистическая тенденция однозначно связана с образом жизни и питания современного человека, ненормальным режимом потребления жидкости, самоубийственными привычками (скажем уж прямо: зависимостями), экологическими факторами, бесконтрольным приемом медикаментов.
Патологические процессы в почках коварны тем, что до определенного момента могут протекать латентно, бессимптомно, – но затем почечная недостаточность быстро приобретает системный характер (задержка жидкости в организме, общая интоксикация, ацидоз, т.е. смещение рН среды в кислотную сторону, стойкая гипертония и мн.др.), а в острых формах стремительно прогрессирует и при отсутствии адекватной помощи становится фатальной. Большинство нефрологических заболеваний обусловливают интенсивный болевой синдром (одна почечная колика чего стоит), требуют длительного и дорогостоящего лечения. Необратимость дегенерации, атрофии, некроза почечной паренхимы на сегодняшний день оставляет лишь два радикальных выбора: пересадка почки (не случайно это самая частая трансплантологическая операция в мире) или применение аппаратуры гемодиализа, т.е. внешней фильтрации крови. То и другое сопряжено с массой колоссальных сложностей.
Не понимать все это, не пытаться внести хотя бы минимальные защитно-профилактические коррективы в свое существование – очень опасно и неразумно. Почки относятся к числу тех органов, которые беречь надо, увы, смолоду. Беречь и защищать, в том числе, от собственного табачно-алкогольного безволия, кулинарно-потребительского слабодушия, аптечно-медикаментозной безответственности и сексуально-инфекционной беспечности. Но если уж заболело или что-то нарушилось в мочевыводящей системе – умнее всего бежать к врачу сразу же. Само не пройдет.
Хроническая болезнь почек: что надо знать
Вот несколько фактов о ХБП:
Давайте поближе познакомимся, что это за орган — почки.
Почки входят в состав мочевыделительной системы, в которую, помимо почек, входят мочеточники, мочевой пузырь и мочеиспускательный канал.
Если рассмотреть строение почки более прицельно, то можно увидеть, что это орган бобовидной формы, в котором различается вещество почки ( паренхима) и канальцевая система почки — лоханка с чашечками, переходящая в мочеточник.
Паренхиму почки делят на корковое вещество, расположенное с внешней стороны органа. И мозговое вещество, расположенное внутри органа. В корковом веществе различают клубочковый аппарат почки. В мозговом веществе — систему выделенных канальцев почки.
Физиологически при старении организма количество нефронов уменьшается почти до половины, происходит атрофия почек. А если еще у человека есть заболевания, которые ведут к снижению почечной функции, то это вдвое, втрое и более раз отягощает картину.
Есть так называемые факторы, которые ведут к развитию хронической болезни почек. Такие факторы могут быть немодифицируемые, т. е. человек не может на них повлиять. Это пожилой возраст, мужской пол, исходно малое число нефронов ( низкая масса тела при рождении), расовые и этнические особенности и наследственный факторы ( в том числе семейный анамнез по ХБП). И модифицируемые факторы, т. е. на которые может повлиять человек. К ним относят: сахарный диабет, артериальная гипертензия, аутоиммунные болезни, хроническое воспаление ( системные инфекции), инфекции и конкременты мочевых путей, обструкция нижних мочевых путей, лекарственная токсичность, высокое потребление белка, табакокурение, ожирение и метаболический синдром, беременность, дислиполпротеидемия.
Как было сказано выше, клинические проявления хронической болезни почек возникают на поздних стадиях, это исход заболевания.
Клинические проявления хронической болезни можно обозначить тремя синдромами: астеническим, дистрофическим и желудочно-кишечным синдромом.
При астеническом синдроме больной жалуется на слабость, быструю утомляемость, вялость, нередко выраженную апатию, значительное ограничение, а в далеко зашедших случаях полную утрату трудоспособности.
При дистрофическом синдроме у больного появляется сухость и мучительный зуд кожи, связанный с выделением через кожу кристаллов мочевины, выраженная слабость, значительное похудание. Лицо у такого человека одутловатое, бледно-серого цвета. Мышцы атрофичны, сила и тонус их резко снижены. Характерно похудание, возможна кахексия.
При желудочно-кишечном синдроме обращает на себя внимание сухость и горечь во рту, отсутствие аппетита, тошнота и рвота, тяжесть и боли в подреберьях после еды, поносы, повышенная кислотность желудочного сока с дальнейшем снижением, желудочно-кишечные кровотечения, стоматит, паротит, энтероколит, нарушение функции печени, жажда, мучительная икота.
Также для хронической болезни почек характерна анемия-снижение гемоглобина. Уровни гемоглобина менее 135 г/л для взрослых мужчин ( для мужчин в возрасте старше 70 лет менее 120 г/л) и менее 115 г/л для взрослых женщин рассматриваются как анемия.
При наступлении терминальной хронической болезни почек и отсутствии эффекта от симптоматической терапии пациенту назначают регулярный гемодиализ ( 2−3 раза в неделю).
Что нужно делать, чтобы замедлить прогрессирование хронической болезни почек? Вот что может сделать каждый пациент в домашних условиях:
Вот ряд продуктов, содержащих большое количество фосфора. Это бобовые, кукуруза, дрожжи, сыр, отруби, молоко, молочные продукты, желток яйца. рыба, сухофрукты, чеснок, орехи, семечки тыквы и подсолнечника, мясо и домашняя птица. Это те продукты, которые не рекомендуются пациентам с хронической болезнью почек.
Также пациентам с ХБП нежелателен прием продуктов, содержащих большое количество калия. Это шоколад, бананы, орехи, авокадо, сухофрукты, яблоки, чечевица, горчица, картофель с кожурой, морская капуста, свекла, брюссельская капуста, киви, дыня, персики, цитрусовые.
Ограничение поваренной соли — одно из основных требований к лечебному питанию. До 5 г в сутки показано ограничить соль при наличии хронической болезни почек, особенно в сочетании с сахарным диабетом и артериальной гипертензией.
Нужно обязательно контролировать артериальное давление, т.к. повышение артериального давления напрямую связано с прогрессированием хронической болезни почек. Целевыми уровнями АД при ХБП следует считать: САД ( верхнее) 120−139 мм рт. ст., ДАД ( нижнее) менее 90−70 мм рт. ст. Если имеет место сахарный диабет, повышение АД и ХБП, то целевые уровни АД: САД ( верхнее) 120−139 мм рт. ст., ДАД ( нижнее) менее 80 мм рт. ст.
Надеюсь, данная информация поможет кому-то выявить и предотвратить это тяжелое заболевание.
Статью подготовила Ковелина Ольга Сергеевна, врач-нефролог высшей квалификационной категории, к.м.н.
Вот несколько фактов о ХБП:
Давайте поближе познакомимся, что это за орган — почки.
Почки входят в состав мочевыделительной системы, в которую, помимо почек, входят мочеточники, мочевой пузырь и мочеиспускательный канал.
Если рассмотреть строение почки более прицельно, то можно увидеть, что это орган бобовидной формы, в котором различается вещество почки (паренхима) и канальцевая система почки — лоханка с чашечками, переходящая в мочеточник.
Паренхиму почки делят на корковое вещество, расположенное с внешней стороны органа. И мозговое вещество, расположенное внутри органа. В корковом веществе различают клубочковый аппарат почки. В мозговом веществе — систему выделенных канальцев почки.
Как я уже упоминала ранее, структурной единицей почки является нефрон, состоящий из почечного тельца или клубочка. Внутри клубочек представлен сосудистым клубочком, снаружи клубочек покрывает капсула Боумена-Шумлянского, состоящая из двух слоев эпителиальных клеток. Между слоями есть просвет, который переходит в просвет канальца. В почках происходит процесс образования и выведение мочи — конечных продуктов обмена веществ, которые почки фильтруют из крови. Соответственно, чем меньше фильтрующих почечных телец-нефронов, тем больше продуктов обмена остается в крови (одними из которых являются креатинин и мочевина). Появляется почечная недостаточность.
Физиологически при старении организма количество нефронов уменьшается почти до половины, происходит атрофия почек. А если еще у человека есть заболевания, которые ведут к снижению почечной функции, то это вдвое, втрое и более раз отягощает картину.
Есть так называемые факторы, которые ведут к развитию хронической болезни почек. Такие факторы могут быть немодифицируемые, т. е. человек не может на них повлиять. Это пожилой возраст, мужской пол, исходно малое число нефронов (низкая масса тела при рождении), расовые и этнические особенности и наследственный факторы (в том числе семейный анамнез по ХБП). И модифицируемые факторы, т. е. на которые может повлиять человек. К ним относят: сахарный диабет, артериальная гипертензия, аутоиммунные болезни, хроническое воспаление (системные инфекции), инфекции и конкременты мочевых путей, обструкция нижних мочевых путей, лекарственная токсичность, высокое потребление белка, табакокурение, ожирение и метаболический синдром, беременность, дислиполпротеидемия.
Как было сказано выше, клинические проявления хронической болезни почек возникают на поздних стадиях, это исход заболевания.
Клинические проявления хронической болезни можно обозначить тремя синдромами: астеническим, дистрофическим и желудочно-кишечным синдромом.
При астеническом синдроме больной жалуется на слабость, быструю утомляемость, вялость, нередко выраженную апатию, значительное ограничение, а в далеко зашедших случаях полную утрату трудоспособности.
При дистрофическом синдроме у больного появляется сухость и мучительный зуд кожи, связанный с выделением через кожу кристаллов мочевины, выраженная слабость, значительное похудание. Лицо у такого человека одутловатое, бледно-серого цвета. Мышцы атрофичны, сила и тонус их резко снижены. Характерно похудание, возможна кахексия.
При желудочно-кишечном синдроме обращает на себя внимание сухость и горечь во рту, отсутствие аппетита, тошнота и рвота, тяжесть и боли в подреберьях после еды, поносы, повышенная кислотность желудочного сока с дальнейшем снижением, желудочно-кишечные кровотечения, стоматит, паротит, энтероколит, нарушение функции печени, жажда, мучительная икота.
Также для хронической болезни почек характерна анемия-снижение гемоглобина. Уровни гемоглобина менее 135 г/л для взрослых мужчин (для мужчин в возрасте старше 70 лет менее 120 г/л) и менее 115 г/л для взрослых женщин рассматриваются как анемия.
При наступлении терминальной хронической болезни почек и отсутствии эффекта от симптоматической терапии пациенту назначают регулярный гемодиализ (2−3 раза в неделю).
Что нужно делать, чтобы замедлить прогрессирование хронической болезни почек? Вот что может сделать каждый пациент в домашних условиях:
Вот ряд продуктов, содержащих большое количество фосфора. Это бобовые, кукуруза, дрожжи, сыр, отруби, молоко, молочные продукты, желток яйца. рыба, сухофрукты, чеснок, орехи, семечки тыквы и подсолнечника, мясо и домашняя птица. Это те продукты, которые не рекомендуются пациентам с хронической болезнью почек.
Также пациентам с ХБП нежелателен прием продуктов, содержащих большое количество калия. Это шоколад, бананы, орехи, авокадо, сухофрукты, яблоки, чечевица, горчица, картофель с кожурой, морская капуста, свекла, брюссельская капуста, киви, дыня, персики, цитрусовые.
Ограничение поваренной соли — одно из основных требований к лечебному питанию. До 5 г в сутки показано ограничить соль при наличии хронической болезни почек, особенно в сочетании с сахарным диабетом и артериальной гипертензией.
Нужно обязательно контролировать артериальное давление, т.к. повышение артериального давления напрямую связано с прогрессированием хронической болезни почек. Целевыми уровнями АД при ХБП следует считать: САД (верхнее) 120−139 мм рт. ст., ДАД (нижнее) менее 90−70 мм рт. ст. Если имеет место сахарный диабет, повышение АД и ХБП, то целевые уровни АД: САД (верхнее) 120−139 мм рт. ст., ДАД (нижнее) менее 80 мм рт. ст.
Надеюсь, данная информация поможет кому-то выявить и предотвратить это тяжелое заболевание.
Статью подготовила Ковелина Ольга Сергеевна, врач-нефролог высшей квалификационной категории, к.м.н.