Что значит образование изоэхогенное образование
Что нужно знать о новообразованиях в матке и яичниках
В женских репродуктивных органах — матке, яичниках и маточных трубах — могут возникать аднексальные (дополнительные) патологии. Это любые объемные новообразования, причины появления которых могут быть как гинекологическими, так и другими.
Для контроля над объемными доброкачественными образованиями достаточно участия семейного врача. Но для медицинской помощи при злокачественном процессе, например, для лечения рака шейки матки, следует обратиться к узкому специалисту.
Каковы симптомы таких нарушений?
Клинические проявления во многом зависят от природы новообразования. Но среди распространенных симптомов можно выделить:
Какие бывают новообразования в области репродуктивных органов?
Как диагностируют такие нарушения?
Врач устанавливает диагноз на основании:
Не все эти новообразования представляют опасность для жизни женщины. Так, например, воспалительные поражения и кисты почти никогда не приводят к развитию рака и нередко требуют лишь консервативного лечения и внимательного врачебного наблюдения.
С другой стороны, крайне важно знать признаки острых гинекологических патологий, которые требуют немедленной медицинской помощи. К ним относятся перекрут яичника и внематочная беременность. Заподозрить последнюю можно, если тест на беременность имеет положительный результат, при этом женщина жалуется на боль в животе или тазовой области и влагалищное кровотечение. Перекрут яичника проявляется внезапной сильной болью на стороне поражения, которая сопровождается тошнотой и рвотой.
Какое лечение требуется при объемных новообразованиях?
Это зависит от характера выявленной дополнительной массы:
1. При внематочной беременности требуется оперативное ее прерывание. Для этого могут быть выбраны следующие способы:
2. Пациенткам с воспалительными заболеваниями органов малого таза потребуются курсы внутривенного введения антибиотиков. Наиболее часто назначают:
В некоторых случаях возможно и амбулаторное лечение с помощью перорального приема доксициклина (вибрамицина) и внутримышечного введения цефтриаксона (роцефина). Возможен другой антибиотик, который относится к цефалоспоринам третьего поколения. Иногда в схему терапии включают и пероральный прием метронидазола. Сегодня воспалительно-инфекционные абсцессы в маточных трубах и яичниках уже не требуют хирургического вмешательства. Срочная операция показана только в случае разрыва капсулы абсцесса, что угрожает развитием обширного перитонита.
3. Об оптимальных способах лечения эндометриомы в медицинском сообществе до сих пор нет единого мнения. Сегодня используются такие подходы, как:
4. Лечение доброкачественных миом заключается в приеме гормональных препаратов и симптоматической терапии нестероидными противовоспалительными средствами. Но при отмене этих назначений чаще всего доброкачественная опухоль продолжает прогрессировать, а риск перехода ее в злокачественную форму возрастает. Поэтому сегодня хирургическое вмешательство представляется наиболее оптимальным методом лечения миом. Впрочем, у него есть один существенный недостаток — иногда вместе с опухолью приходится полностью удалять женские репродуктивные органы. В связи с этим специалисты медицинского центра «Анадолу» начали проводить ультразвуковую абляцию миомы: во многих случаях эта процедура позволяет избавиться от новообразования без операции и с сохранением матки и яичников.
5. Перекрут яичника — это острая гинекологическая патология, при которой единственным способом лечения является немедленная операция. Она призвана предотвратить серьезное повреждение и некроз тканей.
6. Лечение рака яичников, рака шейки матки и других репродуктивных органов женщины может включать хирургические вмешательства, традиционную химиотерапию и таргетную терапию, радиационную терапию. В последнее время в лечении онкогинекологических заболеваний также стал успешно применяться такой новый метод, как «горячая химиотерапия» (НIPEC). Он показывает особенно хорошие результаты при раке яичников. Конкретная схема лечения разрабатывается индивидуально с учетом следующих факторов:
Каковы факторы риска появления объемных новообразований в малом тазу?
Перечень таких факторов зависит от характера новообразования. Так, например, более 80% случаев перекрута яичников возникает у женщин с крупными яичниками (более 5 см). Риск образования миомы возрастает при:
Злокачественные новообразования нередко имеют генетическую предрасположенность, и вероятность их появления возрастает при наличии таких патологий в семье. Кроме того, факторами риска для раковых поражений являются эндометриоз, гормональная терапия в постменопаузе, ожирение, высокий рост, пожилой возраст.
Резюме
Не все объемные новообразования в области малого таза являются злокачественными, и не всегда они нуждаются в немедленном интенсивном лечении. Важную роль здесь играет качественная диагностика, позволяющая выяснить природу такого новообразования и его точную локализацию.
Не стоит также пренебрегать регулярными профилактическими обследованиями у специалистов. Врачи клиники «Анадолу» обладают обширными знаниями в области диагностирования и применяют в своей практике передовые и эффективные методики лечения.
Материал подготовлен по согласованию с врачом «Анадолу» профессором акушером-гинекологом Муратом Деде.
УЗИ узлов щитовидной железы. Профессор В. А. Изранов. Лекция для врачей
Лекция для врачей «УЗИ узлов щитовидной железы» Лекцию для врачей проводит профессор В. А. Изранов
На лекции рассмотрены следующие вопросы:
Лекция «УЗИ узлов щитовидной железы»
Дополнительный материал
Методика проведения УЗИ щитовидной и паращитовидных желез у взрослых и детей
Ультразвуковое исследование (УЗИ) является единственным высокоинформативным инструментальным методом диагностики заболеваний щитовидной и паращитовидных желез, доступным на всех уровнях оказания медицинской помощи как у взрослых, так и у детей. Важным условием успешного и эффективного его выполнения является четкое соблюдение методики исследования. Совершенствование диагностической аппаратуры, повышение разрешающей способности ультразвуковых датчиков ведет к изменению и улучшению качества получаемого ультразвукового изображения, что требует периодического пересмотра методических приемов выполнения УЗИ, новой трактовки получаемых изображений, пересмотра протоколов, что позволяет расширить возможности УЗИ и повысить качество диагностического процесса.
Формат проведения УЗИ щитовидной и паращитовидных желез
Показания к проведению УЗИ щитовидной железы формулирует клиницист:
• симптомы нарушения функции щитовидной или околощитовидных желез или изменение уровня тиреоидных и паратиреоидного гормонов;
• увеличение размеров ЩЖ при пальпации или выявление образования в проекции ЩЖ;
• болевые ощущения в проекции ЩЖ;
• увеличение шейных лимфатических узлов;
• наличие рака ЩЖ у ближайших родственников;
• осиплость голоса, приступы удушья или беспричинный кашель;
• использование препаратов, содержащих большое количество йода (амиодарон, кордарон);
• контроль выполнения пункционной биопсии; динамическое УЗИ, в том числе на фоне терапии или в послеоперационном периоде.
Задачи УЗИ щитовидной железы:
• уточнение результатов пальпации и объема ЩЖ (для исключения зоба);
• оценка структуры ткани ЩЖ и выявленных узлов по шкале TI-RADS (определение показаний к ТАБ);
• оценка состояния регионарных лимфатических узлов;
• наведение при выполнении ТАБ: осуществление выбора места пункции,
• и визуальный контроль за расположением иглы;
Выбор аппаратуры. УЗИ щитовидной и паращитовидных желез можно выполнять на аппаратах любого класса, линейными датчиками с частотой сканирования 9-13 МГц. При значительном увеличении размера доли щитовидной железы для определения ее длины необходимо перейти к работе конвексным датчиком. Последующее изучение ткани ЩЖ следует проводить только высокочастотным линейным датчиком.
Выбирается программа Thyroid или Small Part. В обязательный протокол исследования включено УЗИ в В-режиме и в режиме цветового или энергетического допплеровского картирования (ЦДК/ЭДК). При выявлении узлового образования по показаниям возможно расширение протокола УЗИ дополнительными доступными современными методиками (в зависимости от возможностей аппаратуры: эластография, спектральный анализ кровотока, 3D-режим, контрастное усиление и др.).
Специальной подготовки для выполнения УЗИ поверхностных органов шеи не требуется.
Топография щитовидной железы
Послойная топография ЩЖ. Кпереди от перешейка ЩЖ располагаются мышцы, тонкий слой подкожно-жировой клетчатки и очень тонкая кожа. К боковой поверхности каждой доли прилежат два крупных сосуда: на поперечном срезе они выглядят как круглая общая сонная артерия и расположенная латеральнее овальная внутренняя яремная вена более крупного диаметра.
Между левой долей ЩЖ и трахеей часто лоцируется пищевод в поперечном сечении в виде округлого образования, которое можно ошибочно принять за узел (редко девиация пищевода возможна вправо, тогда его изображение определяется между правой долей ЩЖ и трахеей).
Аномалии развития щитовидной железы.
• Эктопия (аберрантная или добавочная ЩЖ) возникает в результате нарушения эмбриогенеза. Обычная по структуре железистая ткань может располагаться в различных отделах шеи (от корня языка до дуги аорты по ходу щитоязычного протока), а также в других органах. Может существовать одновременно с неизмененной ЩЖ. УЗИ мало информативно для поиска аберрантной ЩЖ.
• Незаращение щитоязычного протока приводит к развитию срединных кист (определяется четко как кистозная полость, однако связь со щитовидной железой выявляется крайне редко).
Методика проведения УЗИ щитовидной железы
Первоначально следует выполнить поперечное сканирование ЩЖ.
Поперечное сканирование ЩЖ. Для этого выполняют осмотр передних отделов шеи по средней линии от подъязычной области до яремной вырезки.
Первыми на экране появляются верхние полюса долей, затем срез проходит через перешеек вместе с боковыми долями и далее достигает нижних полюсов долей. Ориентирами ЩЖ на поперечных срезах являются крупные сосуды шеи (общая сонная артерия и внутренняя яремная вена). Необходимо вывести каждый отдел ЩЖ в его максимальном изображении. Не всегда это удается сделать на одном срезе. В этом случае работают отдельно с каждым фрагментом ЩЖ в отдельности, соблюдая строго поперечное сечение. Выполнив соответствующие измерения следует перейти к сканированию в продольном сечении каждой доли в отдельности. Для этого изображение доли на поперечном срезе выводится в центр экрана.
При исследовании доли ЩЖ в продольном сечении необходимо провести оценку ее подвижности при глотании, когда в норме на экране определяется свободное скольжение изображения доли железы относительно окружающих тканей.
При аномалии развития (дистопии) ЩЖ может располагаться низко и нижние полюса будут уходить за грудину (загрудинное расположение частичное или полное). При УЗИ эти части ЩЖ отлоцировать затруднительно. В ряде случаев может помочь исследование, проведенное из яремного, надключичного и парастернального доступов в продольных, поперечных и косых плоскостях сканирования векторным или секторными датчиками. В ультразвуковом заключении обязательно следует указывать информацию о загрудинном расположении ЩЖ (частичном или полном), т.к. возможно получение неполной информации как о размерах, так и о структуре органа и потребуется применение дополнительных инструментальных исследований.
Топометрия щитовидной железы
При оценке состояния ЩЖ важным параметром является ее размер. Для этого следует измерить линейные размеры обеих долей и перешейка, на основании чего рассчитать объемы каждой долей и всей ЩЖ.
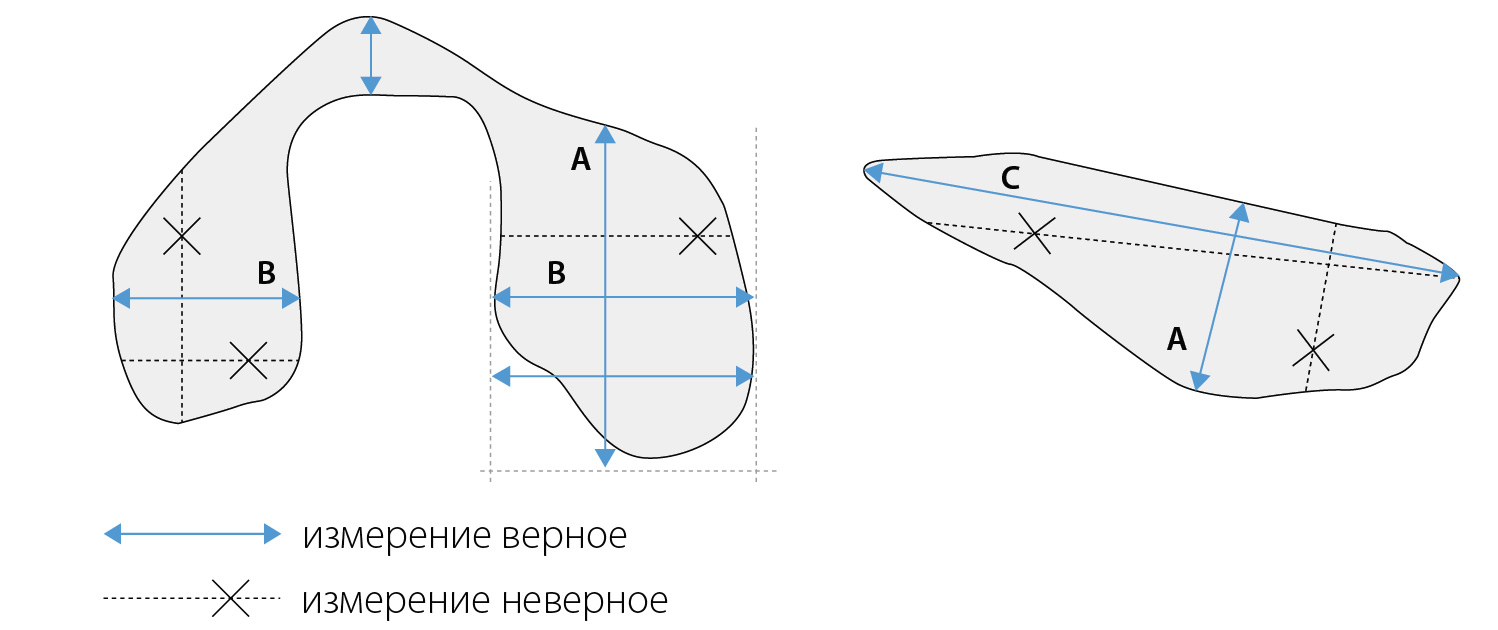
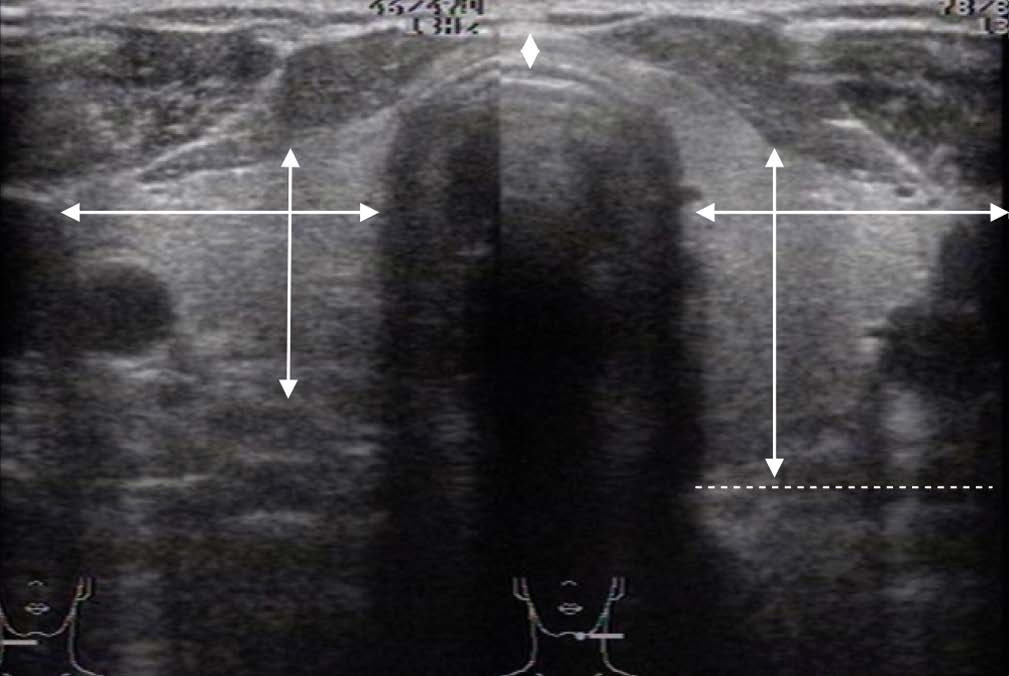
На поперечном сечении следует вывести максимальное сечение долей и провести последовательное измерение латерально-медиального размера или ширины и передне-заднего размера или толщины каждой из них (Приложение 2):
• толщина (А) доли измеряется по линии, соединяющей переднюю и заднюю поверхности доли. Четко этот размер можно определить только при хорошо выраженном переходе доли в перешеек. В сомнительных случаях толщина оценивается на продольном сечении;
• ширина (В) долей измеряется между наиболее удаленными частями от латеральной точки доли над сосудистым пучком до трахеи.
На продольном сечении проводится оценка вертикального размера (длина):
— длина (С) между максимально удаленными полюсами доли. Возможно перепроверить измерение переднезаднего размера доли в месте ее максимальной толщины.
На основании линейных размеров необходимо высчитать объем щитовидной железы, складывающийся из суммы объемов каждой доли:
V щж = V правой доли + V левой доли
Объем перешейка, составляющий около 5% объема неизмененной ЩЖ, в расчет формулы не принимается.
Объем каждой доли рассчитывают по формуле эллипсоида:
V доли ЩЖ = (0,479) * А * В * С,
Объем щитовидной железы, превышающий 18 мл у женщин (> 20 мл у беременных) и 25 мл у мужчин указывает на наличие у пациента «зобной трансформации» ЩЖ. На гипоплазию ЩЖ у женщин указывает объем ЩЖ
Рисунок 6 – Кистозно-расширенный фолликул (макрофолликул) обозначен стрелкой
Рисунок 7 – Диффузные изменения ткани щитовидной железы (аутоиммунный тиреоидит)
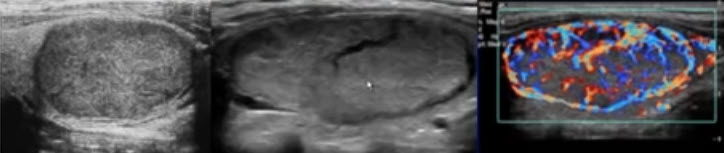
При выявлении очаговой патологии необходимо четко указать ее локализацию, пространственную ориентацию, границы, контуры, эхогенность, структуру. В щитовидной железе могут быть выявлены как доброкачественные (коллоидные узлы, аденомы, др.), так и злокачественные новообразования (рак, вторичные метастазы). Их примеры представлены в (рис. 8, 9).
Рисунок 9 – Рак щитовидной железы (обозначен стрелками)
Ультразвуковая допплерография сосудов щитовидной железы
Цветовое допплеровское картирование (ЦДК) и энергетическое допплеровское картирование (ЭДК) является обязательной методикой, дополняющей УЗИ в В-режиме и проводится после завершения УЗИ ЩЖ в В-режиме. При этом оценивают состояние сосудистого рисунка ткани ЩЖ, его симметричность и изменения в области выявленной патологии. Сосудистый рисунок ЩЖ складывается из единичных срезов кровеносных сосудов, расположенных по периферии и в центре каждой доли (рис. 10). Проводится оценка интенсивности сосудистого рисунка: обычный (не изменен), умеренно усилен, значительно усилен. Сосудистый рисунок может быть изменен равномерно или неравномерно, диффузно или локально, что следует отразить в описательной картине УЗИ.
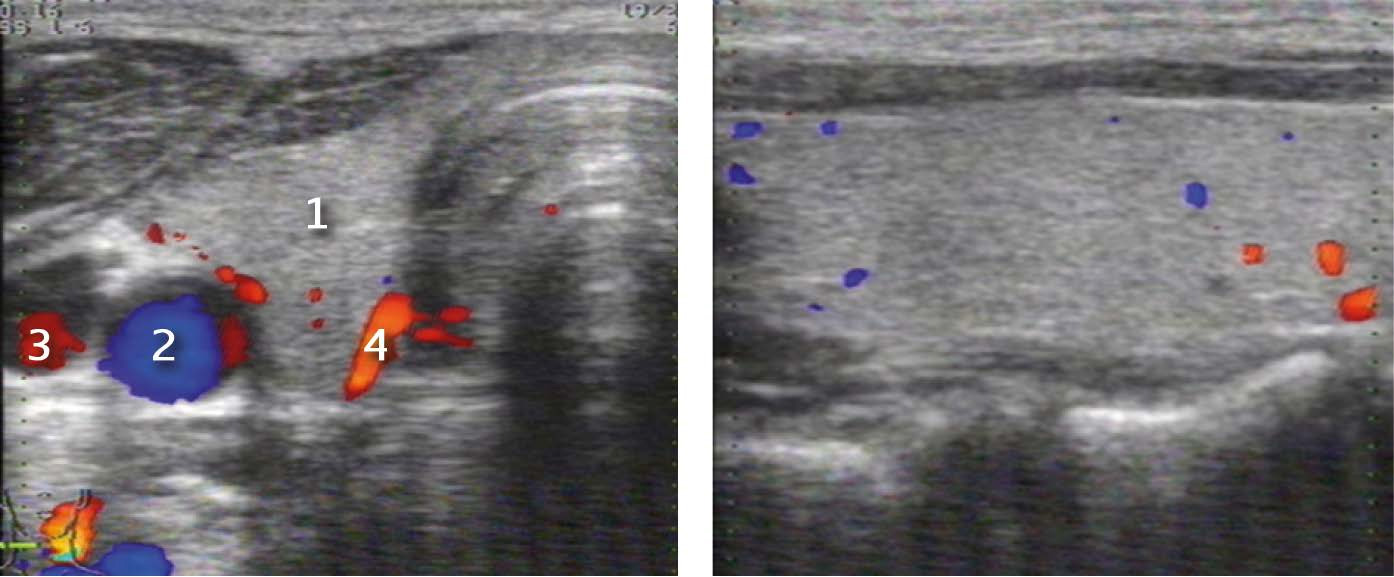
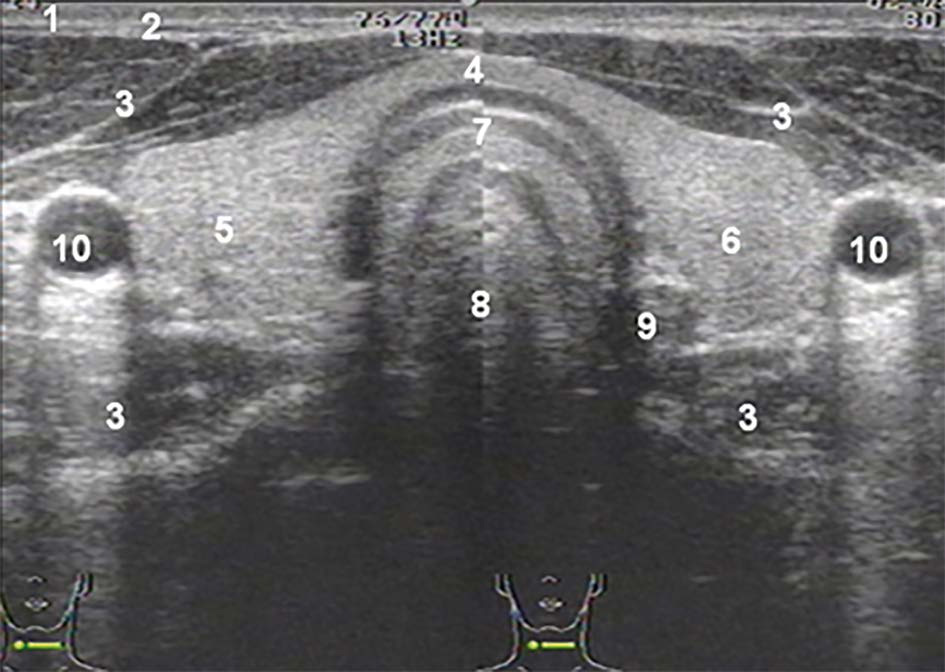
Рисунок 10. Режим ЦДК. Сосудистый рисунок щитовидной железы
А – Поперечное сечение правой доли:
2. Общая сонная артерия
3. Внутренняя яремная вена
4. Нижняя щитовидная артерия
Б – Сосудистый рисунок ткани ЩЖ (срезы собственных сосудов ЩЖ)
Значительное усиление сосудистого рисунка может косвенно указывать на повышение уровня гормонов ЩЖ (гипертиреоз). Однако следует помнить, что качество цветовой картинки зависит от разрешающей способности прибора. Поэтому сравнительные характеристики сосудистого рисунка можно проводить только на том же самом аппарате.
Спектральное допплеровское исследование кровотока в сосудах ЩЖ является дополнительным методом и проводится только по показаниям. Исследование кровотока проводят в верхних, нижних, а также в собственных артериях ЩЖ. Для поиска и выведения сосудов используют поперечное и продольное сканирование (такое же, как и при исследовании долей). Необходимо контролировать угол падения УЗ-луча для получения корректных показателей скорости кровотока (не более 60°). Однако в связи с небольшим диаметром собственных сосудов часто необходимый угол вывести не удается. В этом случае более корректна оценка кровотока по уголнезависимым параметрам (индексам).
В собственных артериях ЩЖ регистрируется паренхиматозный тип кровотока. В норме скорости кровотока в различных участках сосудистой сети ткани железы достоверно не отличаются от скорости в верхних и нижних щитовидных артериях и составляет около 0,18-0,20 м/с.
Методика УЗИ паращитовидных желез
Паращитовидные железы (ПЩЖ) расположены стандартно по заднемедиальной поверхности каждой доли ЩЖ и в норме визуализируются редко. Добавочные доли ЩЖ или ее дольчатость можно ошибочно принять за ПЩЖ (рис. 11). Однако при выполнении УЗИ ЩЖ всегда следует обращать внимание на задние поверхности обеих боковых долей ЩЖ. При выявлении гипоэхогенных образований в проекции ПЩЖ дифференциальный диагноз следует проводить с гиперплазией или наличием новообразования в ПЩЖ (рис. 12), лимфаденопатией или добавочной долькой ЩЖ. Следует помнить, что при аномалии развития ПЩЖ могут располагаться по любой поверхности ЩЖ и даже могут быть «замурованы» в ее ткань, что ошибочно принимается за узел ЩЖ.
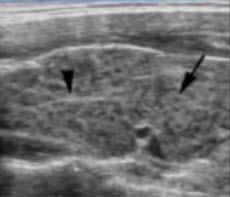
Рисунок 11 – Дольчатость заднего края доли ЩЖ
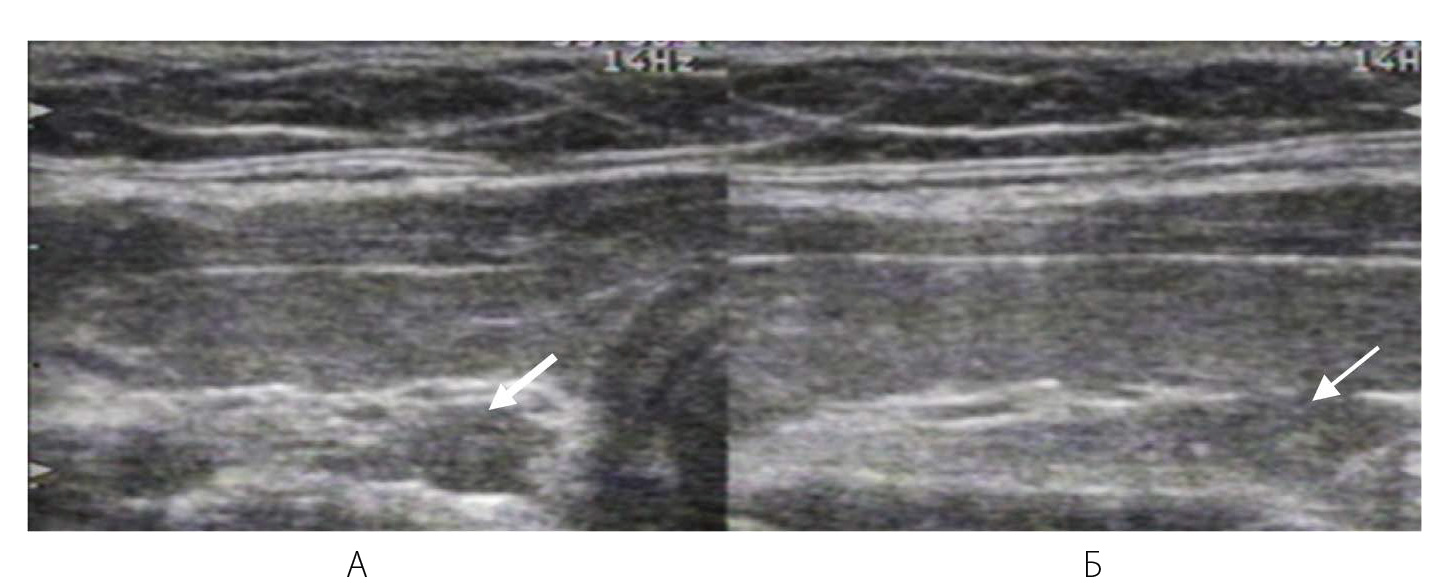
А – Симуляция узлообразования по заднему краю доли ЩЖ: гипоэхогенное образование (обозначено стрелкой)
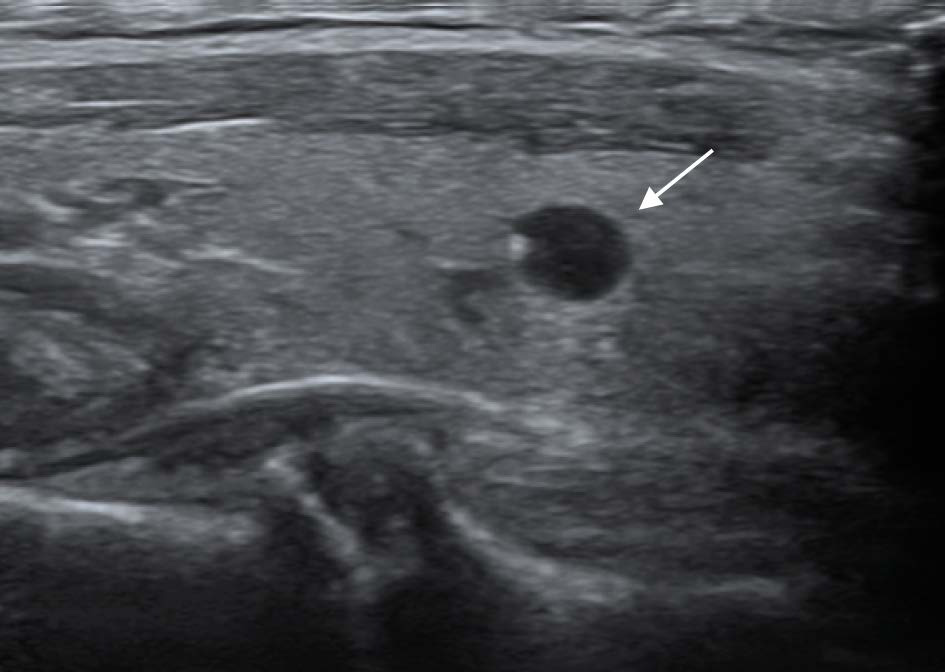
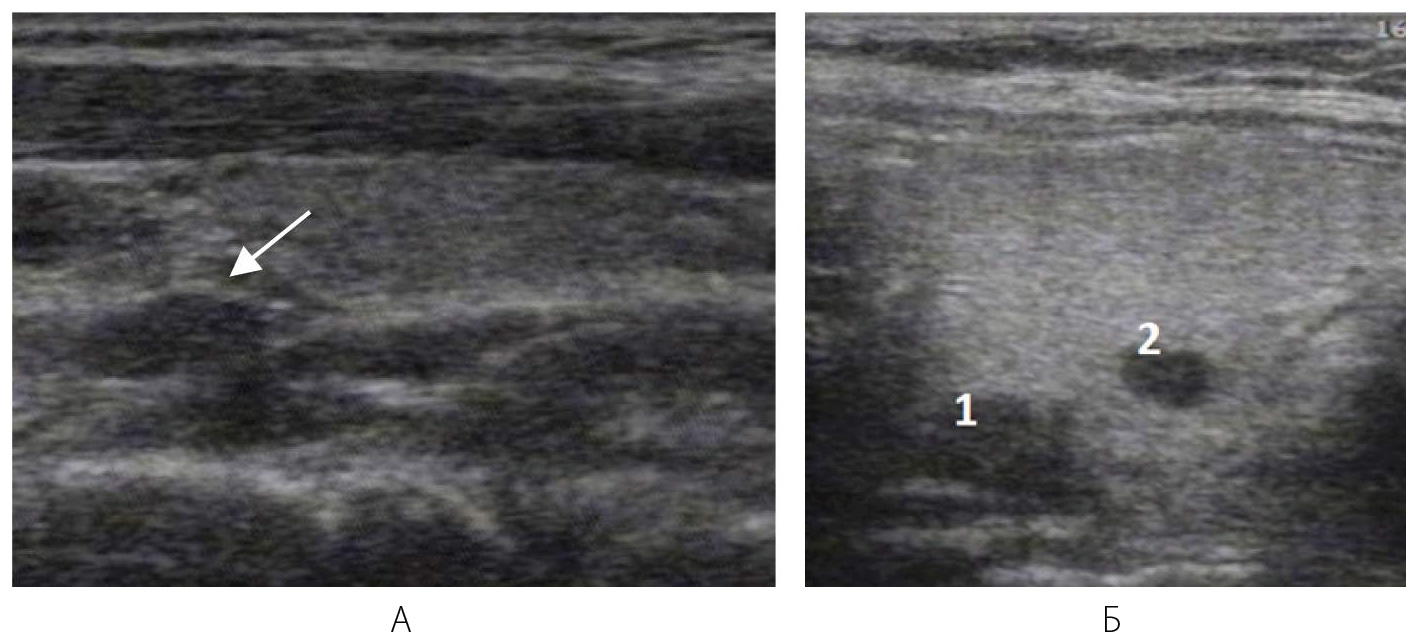
Рисунок 12 – Паращитовидные железы
А – Аденома ПЩЖ, расположенная по заднему краю ЩЖ (обозначено стрелкой)
Б – Гиперплазированные ПЩЖ:
1 – расположена по заднему краю доли ЩЖ
2 – «замурована» в ткань ЩЖ
Оценка зон регионарного лимфоттока
Завершается УЗИ щитовидной железы изучением зон регионарного лимфооттока, т.е. лимфатических узлов, расположенных по передней и боковой поверхностям шеи вдоль крупных сосудов и кивательных мышц.
Датчик располагается в надключичной области, перпендикулярно сосудистому пучку шеи, и перемещается качательными движениями верх до мочки уха. Далее датчик разворачивают на 90°, устанавливают его вдоль сосудистого пучка шеи. Затем, постоянно меняя угол наклона, осматривают окружающую клетчатку вдоль сосудистого пучка шеи от околоушной и подчелюстной до надключичной областей. Дополнительно осматриваются зоны расположения подбородочных лимфатических узлов и лимфоузлов, расположенных в яремной ямке.
В норме лимфатические узлы шеи не должны визуализироваться. Однако часто в верхней трети шеи можно достаточно часто лоцировать лимфоузлы обычных размеров, овальной формы, размером обычно не более 2,0 см, с четким и ровным контуром, с тонкой гиперэхогенной капсулой. Толщина тонкой периферической гипоэхогенной части к центральному гиперэхогенному синусу соотносится примерно как 1:2.
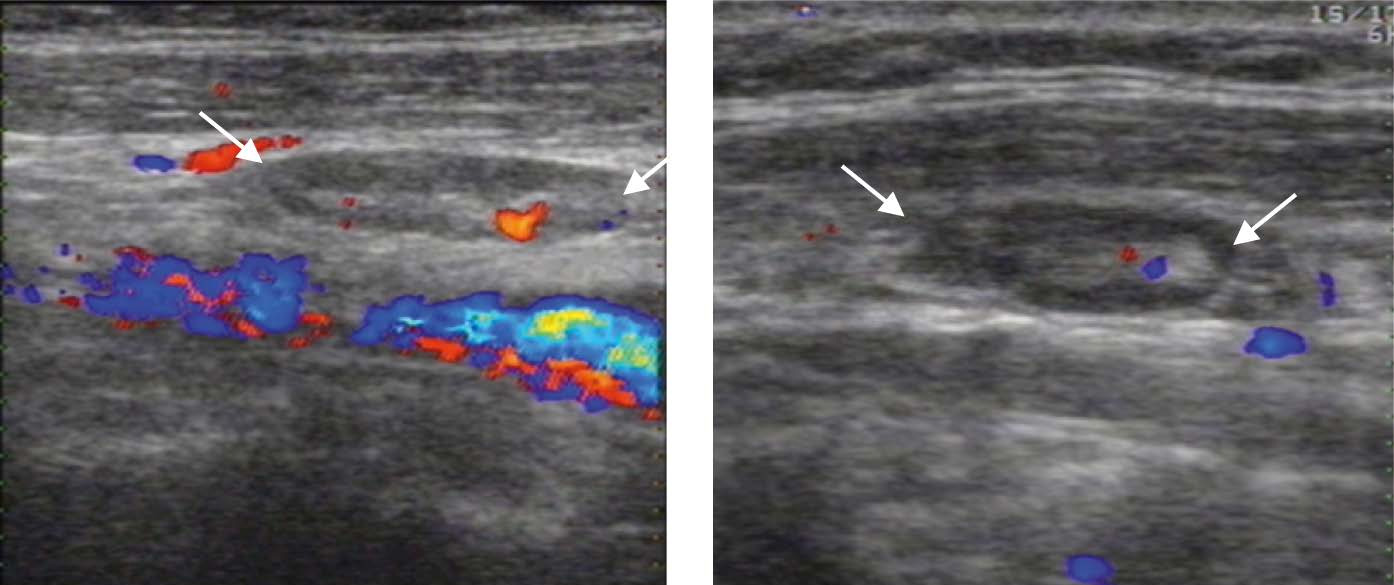
При ЦДК в единичных случаях можно визуализировать артериальный и венозный сосуды в области ворот лимфоузла. Данная картина лимфоузлов, наиболее вероятно, связано с наличием хронических воспалительных процессов в носоглотке или полости рта (рис. 13). У детей такая лимфаденопатия может сопровождать состояния при снижении иммунитета. В случае выявления лимфоузлов следует описать их локализацию, размер, структуру и васкуляризацию.
Рисунок 13 – Реактивные лимфатические узлы (обозначены стрелками) верхней трети боковой поверхности шеи с нормальной УЗ-структурой и васкуляризацией
Стандартное описание и заключение УЗИ щитовидной железы в норме
Щитовидная железа расположена обычно, подвижность железы при глотании сохранена (не нарушена).
Форма железы правильная, симметричная.
Контуры четкие, ровные.
Размеры не увеличены (указать три размера каждой доли и толщину перешейка в см/мм, общий объем всей ЩЖ в мл).
Ткань однородная (мелкозернистая).
Эхогенность не изменена (обычная).
Узлы не определяются (обязательная фраза, должна присутствовать в каждом описании УЗИ ЩЖ).
При ЦДК сосудистый рисунок ткани железы обычный (не усилен). Регионарные лимфоузлы не визуализируются.
1. Ультразвуковое заключение. Ультразвуковой патологии со стороны щитовидной железы в настоящее время не выявлено.
2. Ультразвуковое заключение. УЗ-признаки неизмененной щитовидной железы.
При необходимости оценки состояния паращитовидных желез составляется расширенный протокол УЗИ, где добавляется фраза: «В проекции паращитовидных желез дополнительные образования не выявлены».
3. Ультразвуковое заключение. Ультразвуковой патологии со стороны щитовидной железы не выявлено. Данных за увеличение паращитовидных желез в настоящее время нет.
Протокол расширенного описания УЗИ ЩЖ и ПЩЖ представлен в Приложении 8.
Заключение
Современные подходы к мультипараметрическим оценкам состояния органов и систем в инструментальной диагностике требуют при выполнении стандартного УЗИ обязательного сочетания двух методов исследования: В-режима и режима ЦДК/ЭДК, что значительно расширяет возможности базового сканирования в оттенках серой шкалы. Введение единых нормативов, протоколов и алгоритмов УЗИ щитовидной железы направлено на стандартизацию ультразвукового обследования, универсализацию трактовки результатов как у взрослых, так и у детей, тем самым повышая качество ультразвуковой диагностики.
Приложение
Изображения щитовидной железы
4.Доля щитовидной железы
Измерение размеров щитовидной железы
Рисунок 5 – Измерение размеров ЩЖ на поперечном срезе
Таблица 1.
Суммарный тиреоидный объем у детей раннего возраста с весом до 5 кг
Что значит образование изоэхогенное образование
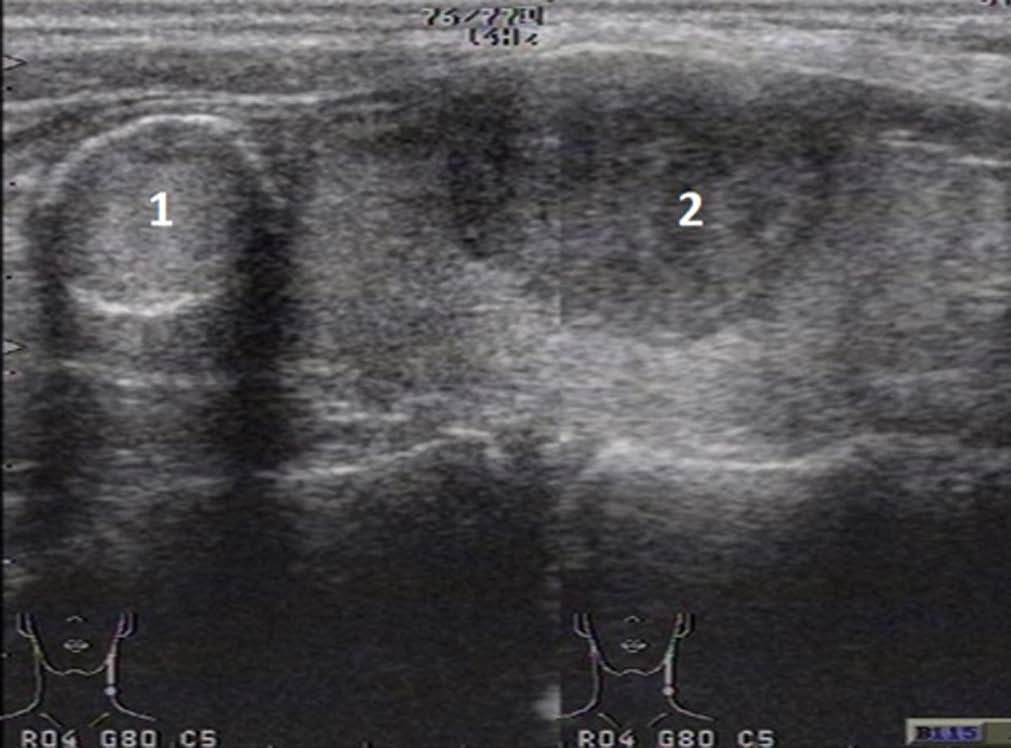
Истинные кисты (с эпителиальной выстилкой): встречаются редко.
• Округлые анэхогенные образования с ровными границами.
• Эффект дорсального усиления.
Кистозная трансформация («псевдокисты»): дегенеративные изменения при зобе, аденоме или других опухолях. Обычно развивается в результате кровоизлияния внутрь патологического образования. При чрескожной аспирации свежей кисты сначала получают кровянистую, затем коричневую («шоколадные кисты»), а затем желтоватую жидкость («желтые кисты»). Дифференциальный диагноз проводят с лимфатическими и мелкими шоколадными кистами.
• Образование соответствует описанным ранее классическим признакам кисты, однако обычно имеет не круглую форму.
• Гиперэхогенные внутренние структуры (сгустки, перегородки):
• Свежие: хлопьевидная внутренняя эхо-структура.
• Старые: полностью анэхогенные образования.
Аденоматозная гиперплазия (аденоматозный узел): узловая трансформация длительно текущего зоба. При множественных узлах развивается узловатый зоб. При гистологическом исследовании обнаруживаются скопления плотно расположенных мелких и крупных фолликулов.
• Аденоматозная гиперплазия обычно характеризуется изоэхогенностью (или гиперэхогенностью) и реже гипоэхогенностью. (Гипоэхогенная структура обычно свидетельствует о наличии множественных автономных узлов.)
• Несколько (изредка один) или много узлов в зобе.
• Гипоэхогенный ободок вследствие смещения сосудов. (В данном случае ободок не указывает на злокачественный процесс, как при печеночных метастазах.)
• Частые дегенеративные изменения (псевдокистозная трансформация, соединительная ткань, кальцинаты), вследствие которых эхо-структура приобретает выраженную неоднородность.
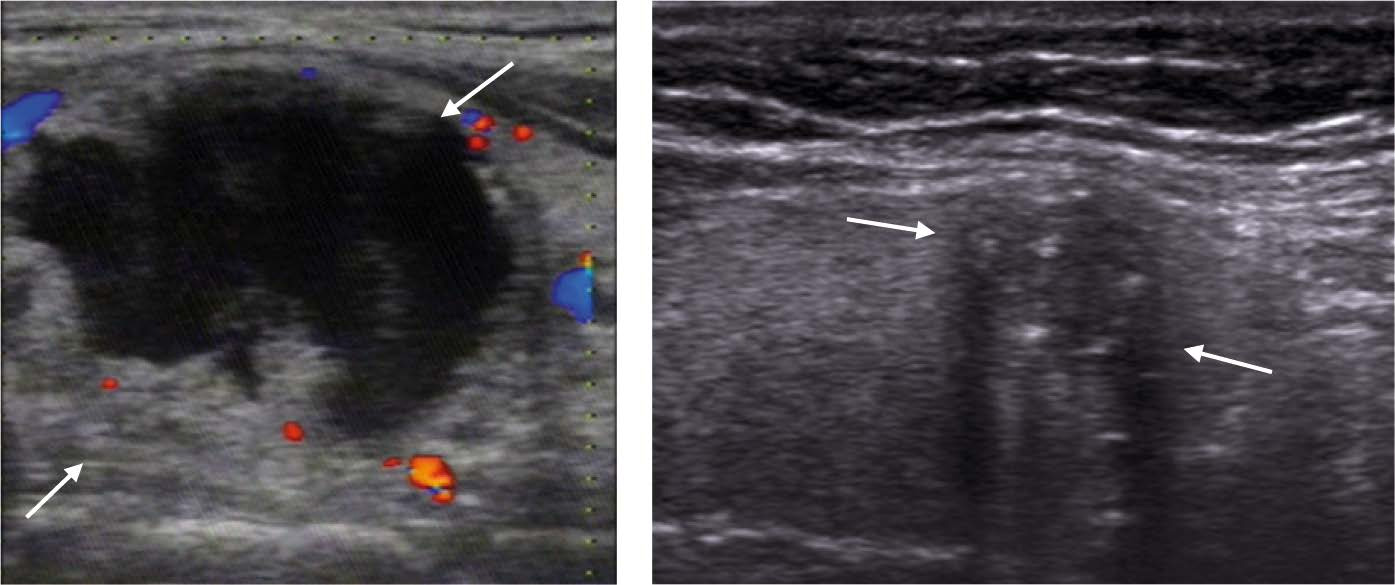
• ЦДЭ: периферические кровеносные сосуды; усиление васкуляризации в гипоэхогенных узелках.
Аденомы:
• Клинические признаки: истинные доброкачественные новообразования («фолликулярные аденомы») с собственным кровоснабжением. Не связаны с иммунным воспалением.
• Аденомы могут состоять из микрофолликулов, нормальных фолликулов или макрофолликулов. Макрофолликулярные аденомы обладают гиперэхогенностью вследствие большой толщины их стенок.
• Большинство аденом развиваются как солитарные образования в нормальной ткани щитовидной железы (в отличие от аденоматозных узлов, которые обычно множественные и образуются на фоне зоба)
• Ультразвуковые данные: эхогенность аденом варьирует от пониженной до повышенной:
Гипоэхогенные: микрофолликулярного типа; при сцинтиграфии часто выглядят как «горячие» узлы, в отличие от гиперэхогенных аденом. Гиперэхогенные: макрофолликулярного типа, на сцинтисканограммах обычно выглядят как холодные узлы.
• Гипоэхогенный ободок.
• Обычно появляется в аденомах
• Часто с кальцинатами.
• ЦДЭ: отсутствие сосудов.
Абсцесс (острый бактериальный тиреоидит): клинически проявляется лихорадкой, появлением болезненного образования на шее и лабораторными признаками воспаления.
• Неоднородное гипоэхогенное образование.
• Неровные границы.
• ЦДЭ: отсутствие сосудов.
Онкоцитома (фолликулярная опухоль):
• Гипоэхогенное образование
• Ободок часто отсутствует.
• ЦДЭ: скудные сосуды.
Злокачественная опухоль: метастазы; лимфомы; фолликулярная, папиллярная или медуллярная карцинома щитовидной железы.
• Клинические аспекты: на ранней стадии симптомы отсутствуют, заболевание обнаруживается случайно. Признаками, указывающими на злокачественный процесс, являются появление впервые возникшего твердого узла щитовидной железы, быстро увеличивающийся зоб, одышка, шейная лимфаденопатия и отдаленные метастазы.
• Гипоэхогенное образование.
• Может отмечаться некоторая неоднородность эхо-структуры или микрокальцинаты (анапластическая карцинома: сложная эхо-структура).
• ЦДЭ: неполный (сосудистый) ободок и внутренние сосуды, неотличимые от таковых при аденоме.
• Наличие инфильтративного роста подтверждает злокачественность процесса.