Что такое neo левого легкого
Рак легких
Рак легкого – это злокачественная опухоль, источником которой являются клетки бронхиального и альвеолярного эпителия. Это опасное заболевание характеризуется неконтролируемым ростом клеток в тканях лёгкого, склонностью к метастазированию. При отсутствии лечения опухолевый процесс может распространиться за пределы легкого в близлежащие или отдаленные органы. В зависимости от характеристик опухолеобразующих клеток, основными типами рака легких являются мелкоклеточный рак легкого (МРЛ) и немелкоклеточный рак лёгкого (НМРЛ).
По данным ВОЗ эта болезнь занимает одну из лидирующих позиций неинфекционных заболеваний, ставших причиной смерти до 70 лет.
Классификация
По месту первичного очага классифицируют виды опухоли легкого.
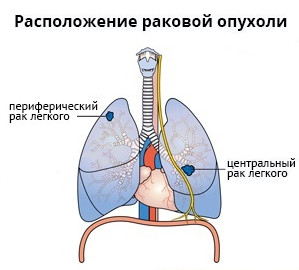
Центральный рак локализирован в проксимальных (центральных) отделах бронхиального дерева. Первые признаки рака легких (симптомы), которые должны насторожить, в этом случае выражены ярко:
Фото 1 — Центральный рак правого нижнедолевого бронха (1) с обтурацией и метастазами (2) в бифуркационные лимфатические узлы
Периферический рак постепенно сформировывается в боковых отделах легких, медленно прорастая и ничем себя не обнаруживая. Данная опухоль легкого симптомы долгое время может не давать, они появляются при значительном местном распространении, вовлечении соседних органов и структур, прорастания бронхов. Диагностика рака легких этого типа локализации чаще всего возможна при профилактическом обследовании (рентгенографии или компьютерной томографии).
Фото 2 — Периферический рак (1) верхней доли правого легкого
Причины
Причиной рака легких, в подавляющем большинстве случаев (до 85%), становится долгосрочное табакокурение. В 10-15-процентной вероятностью заболевание проявляется у людей, которые не имеют этой вредной привычки. В этом случае можно отметить сочетание генетических факторов и воздействие радона, асбеста, вторичного табачного дыма или других форм загрязнения воздуха.
Диагностика
Онкология легких обычно выявляется при рентгенографическом исследовании грудной клетки и компьютерно-томографическом сканировании (КТ). Диагноз подтверждается биопсией, которая обычно выполняется при трахеобронхоскопии или под КТ контролем.
Профилактика
Профилактикой рака легкого является снижение влияния факторов риска:
Лечение
Лечение онкологии легких и отдаленные результаты зависят от типа рака, степени распространения (стадии), а также общего состояния здоровья человека. При немелкоклеточном раке легкого применяют:
Для мелкоклеточного рака легкого характерна лучшая чувствительность к медикаментозной и лучевой терапии.
Хирургический метод лечения рака легкого
— основной радикальный способ при 1-3 стадии болезни. Операции, выполняемые при данном заболевании классифицируются:
Фото 3 — Лобэктомия
Фото 4 — Пневмонэктомия
При лечении местнораспространенного злокачественного образования с переходом на главный бронх и лёгочную артерию, в тех случаях, где раньше единственным вариантом оперативного лечения являлась пневмонэктомия, сейчас возможно выполнение органосохранных операций. В этом случае иссекается пораженный участок главного бронха с последующим восстановлением непрерывности (бронхопластические и ангиопластические лобэктомии)
Фото 5 — Схема верхней бронхопластической лобэктомии
Лучевая терапия рака лёгкого
На сегодняшний день активное внедрение получают такие современные методы радиотерапии, как IMRT (радиационная терапия с возможностью изменения дозы излучения), 3Д конформная лучевая терапия (трехмерное компьютерное планирование избирательного облучения) стереотаксическая (точно сфокусированная) лучевая терапия. В проведении этих манипуляций, помимо онкологов, участвуют медицинские физики, врачи-радиологи, физики-дозиметристы и др. специалисты.
Химиотерапия
Планирование курса лечения немелкоклеточного рака лёгкого включает в себя использование фармакологических средств. Применяется в целях профилактики: адъювантная (вспомогательная), послеоперационная химиотерапия при 2-3 стадии заболевания и в терапевтическом курсе.
В зависимости от гистологического типа опухоли, стадии заболевания и предполагаемой чувствительности к воздействию, разработаны различные схемы применения химиопрепаратов.
Таргетная терапия (англ. target – мишень, цель)
Отдельный вид фармакологического лечения, заключающийся в назначении препаратов-ингибиторов, действующих только на опухолевые клетки, в которых выделены различные нарушения, задерживающих или даже блокирующих дальнейший рост.
Существуют таргетные препараты, для назначения которых не требуется выявление каких-либо нарушений в опухолевых клетках. К ним относятся бевацизумаб (ингибитор VEGF), ниволюмаб и пембролизумаб (анти PDL1 антитела).
Прогноз жизни
Прогноз онкологии легких при НМРЛ включает симптоматику, размер опухоли (> 3 см), неплоскоклеточный гистологический вариант, степень распространения (стадию), метастазирование в лимфаузлы и сосудистую инвазию. Неоперабельность заболевания, выраженная клиника и потеря веса более, чем на 10% — дают более низкие результаты. Прогностические факторы при мелкоклеточном раке легкого включают в себя статус состояния, пол, стадию заболевания и вовлеченность центральной нервной системы или печени во время диагностики.
Для немелкоклеточного рака легкого прогноз жизни, при полной хирургической резекции стадии IA (ранняя стадия заболевания) — 70% пятилетняя выживаемость.
Периферический рак легкого
Содержание
Периферический рак легкого – злокачественная опухоль, которая развивается из альвеол и мелких бронхов 4-6 порядка. Образование локализуется на периферии легкого, далеко от корня, и составляет 12-37% от общего числа случаев. Симптоматика заболевания возникает только на поздних стадиях развития, когда затрагиваются плевра и грудная клетка. Диагноз ставится врачом после проведения всех необходимых инструментальных и лабораторных исследований. На основании полученных результатов разрабатывается индивидуальная программа лечения.
В группу риска входят люди с генетической предрасположенностью. Чаще всего болеют лица, попадающие под воздействие эндогенных и экзогенных факторов. В первую очередь речь идет о курении, загрязненной окружающей среде, контакте с производственными канцерогенами (мышьяк, никель, хром, цемент, графит и асбест).
Классификация
Врачи выделяют узловую, полостную, пневмониеподобную форму рака и рак Панкоста (верхушки легочной структуры). Выраженность проявлений заболевания зависит от степени прогрессирования.
Специалисты выделяют несколько стадий развития периферического рака легкого:
Прогноз при периферическом раке легкого 4-й стадии неблагоприятный. Опасность данного вида злокачественного образования в том, что для него характерно скрытое течение. Чаще всего признаки заболевания появляются уже в запущенной стадии, которая поддается только паллиативному лечению.
Симптоматика
При периферическом раке легкого первые признаки возникают только с того момента, как злокачественное образование достигает крупных бронхов. При поражении основных лимфатических узлов появляется такой симптом как одышка в состоянии покоя и при физической активности.
При прорастании раковых клеток в область бронхов происходит выделение мокроты. В редких случаях появляется кровохаркание. Возможно легочное кровотечение, вызывающее сильные потери крови. По мере роста опухоли происходит закупорка бронхиальной части, что приводит к формированию обтурационной пневмонии.
На поздних стадиях прогрессирования периферического рака легкого наблюдаются следующие симптомы:
В области суставов и костных структур появляются боли. Больной отмечает беспричинное снижение массы тела.
Постановка диагноза
Своевременно определить тип злокачественной опухоли непросто. Чаще всего образование принимают за развитие пневмонии, туберкулеза, ретенционной кисты и др.
Среди наиболее информативных методов диагностики следует выделить:
Лечение
Периферический рак легкого требует назначения комплексного лечения, которое будет направлено на остановку роста образования и предотвращение метастазирования. Это позволяет добиться положительного прогноза. При отсутствии эффективности консервативных мер назначается хирургическое вмешательство. Операция является наиболее перспективным и радикальным способом борьбы со злокачественной опухолью, который позволяет добиться 100% излечения.
Среди основных методик следует выделить следующие:
Врач при выборе тактики лечения руководствуется результатами проведенной диагностики. Огромное значение имеют стадия развития опухоли и общее состояние организма больного. Чаще всего проводится операция, которая дополняется химио- и лучевой терапией. При 1-й и 2-й стадиях используются лобэктомия и билобэктомия. При наличии распространенных форм без пневмонэктомии не обойтись.
В Южной Корее пациентам, больным периферическим раком легкого, предлагают кардинально новый уровень медицинской помощи. Компетентные специалисты используют инновационные методики терапии и имеет большой выбор лучевых установок, которые позволяют воздействовать на опухоль точечно, принимая решение не самостоятельно, а в рамках врачебного консилиума.
Периферический рак легкого
МКБ-10
Общие сведения
Периферический рак легкого – рак легкого, исходящий из бронхов 4-6-го порядка и их более мелких разветвлений, не связанный с просветом бронха. В пульмонологии на долю периферического рака легкого приходится 12-37% всех опухолей легких. Соотношение частоты выявления центрального и периферического рака легких составляет 2:1. Наиболее часто (в 70% случаев) периферический рак легкого локализуется в верхних долях, реже (23%) – в нижних долях и очень редко (7%) – в средней доле правого легкого. Опасность рака легких периферической локализации заключается в длительном скрытом, бессимптомном течении и частом выявлении уже в запущенной или неоперабельной стадии. По гистологическому строению периферический рак легкого чаще представлен бронхоальвеолярной аденокарциномой или плоскоклеточным раком.
Причины
Основные факторы риска, влияющие на частоту возникновения периферического рака легкого, делятся на генетические и модифицирующие. О наличии генетической предрасположенности говорят в том случае, если пациент ранее уже проходил лечение по поводу злокачественных опухолей других локализаций, либо имеет родственников, болевших раком легкого. Однако наследственная отягощенность не является обязательным критерием риска. Гораздо чаще периферический рак легкого развивается под влиянием экзогенных и эндогенных модифицирующих факторов.
Наиболее значимым из них является воздействие на бронхи аэрогенных канцерогенов, в первую очередь, содержащихся в сигаретном дыме (никотина, пиридиновых оснований, аммиака, частиц дегтя и др.). Частота возникновения рака легкого четко коррелирует с продолжительностью, способом курения, количеством ежедневно выкуриваемых сигарет. Особенно рискуют лица, начавшие курить в молодом возрасте, глубоко затягивающиеся, выкуривающие по 20 и более сигарет в день. Не менее значимы в этиологии периферического рака легкого и другие экзогенные факторы: загрязнение воздушной среды промышленными выбросами, пылью, газами; производственные канцерогены (асбест, графитовая и цементная пыль, соединения никеля, хрома, мышьяка и т. д.).
Классификация
Классификация распространенности периферического рака легкого, предложенная МНИОИ им. П.А. Герцена, предполагает выделение четырех стадий:
Кроме этого, различают три клинические формы периферического рака легкого: узловую, пневмониеподобную и рак Панкоста (рак верхушки легкого).
Иногда к названным трем основным формам добавляют полостную форму рака легкого (образование псевдокавернозной полости распада в толще узла) и кортико-плевральный рак (исходит из плащевого слоя, стелется по плевре вдоль позвоночника, прорастает ткани грудной стенки).
Симптомы
Узловая форма обычно заявляет о себе при сдавлении или прорастании более крупных бронхов, плевры, сосудов и других структур. На этой стадии появляется одышка, постоянный кашель с необильной мокротой и прожилками крови, боли в грудной клетке. Больного начинает беспокоить ухудшение общего самочувствия: беспричинная слабость, повышение температуры, снижение массы тела. Возможно развитие паранеопластического синдрома – остеоатропатии, деформации пальцев рук и т. п.
Пневмониеподобная форма периферического рака легкого протекает как типичная острая пневмония – с синдром интоксикации, фебрильной лихордкой, влажным кашлем с отделением обильной пенистой мокроты. Часто сопровождается развитием экссудативного плеврита.
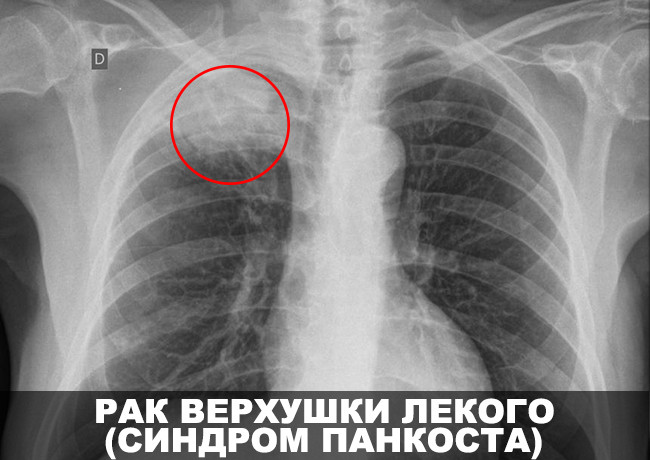
Триаду признаков рака Панкоста составляют: локализация опухоли в верхушке легкого, синдром Горнера, выраженные боли в области надплечья. Синдром Горнера развивается при прорастании нижнего шейного симпатического ганглия и включает птоз, сужение зрачка, нарушение потоотделения в верхней конечности, надключичные боли на стороне поражения. Боли могут распространяться на весь плечевой пояс, иррадиировать в руку; характерны онемение пальцев, слабость мышц кисти. При прорастании опухолью возвратного гортанного нерва возникает осиплость голоса. Болевой синдром при верхушечном раке легкого необходимо дифференцировать от болей при плексите и остеохондрозе.
В далеко зашедших случаях периферический рак легкого может сопровождаться синдромом верхней полой вены, медиастинальным компрессионным синдромом, плевральным выпотом, неврологическими нарушениями.
Диагностика
Длительный период бессимптомного течения периферического рака легкого затрудняет раннюю диагностику. Физикальные приемы в начальных стадиях заболевания недостаточно информативны, поэтому основная роль отводится лучевым методам диагностики (рентгенографии, бронхографии, КТ легких).
Рентгенологическая картина зависит от формы (узловой, полостной, верхушечной, пневмониеподобной) периферического рака легкого. Наиболее типично выявление неоднородной тени шаровидной формы с неровными контурами в окружении нежного «лучистого венчика»; иногда определяются полости распада. При раке Панкоста нередко обнаруживается деструкция I-III ребер, нижних шейных и верхних грудных позвонков. На бронхограммах видны ампутации мелких бронхов, сужение бронхиальных ветвей. В сложных случаях используется рентгеновская КТ или МРТ легких.
Бронхоскопия при периферическом раке легкого не столь информативна, как при центральном, однако в ряде случаев позволяет визуализировать косвенные признаки опухолевого роста (стеноз бронха), произвести трансбронхиальную биопсию и эндобронхиальную ультразвуковую диагностику. Обнаружение атипичных клеток при цитологическом исследовании мокроты или бронхоальвеолярных смывов подтверждает опухолевый характер патологического процесса.
В дифференциально-диагностическом плане необходимо исключение эхинококкоза, кисты легкого, абсцесса, доброкачественной опухоли легкого, туберкулемы, затяжной пневмонии, лимфогранулематоза, мезотелиомы плевры. Для этого пациент с подозрением на периферический рак легкого должен быть проконсультирован пульмонологом, фтизиатром, торакальным хирургом и онкологом.
Лечение
Лечебная тактика при периферическом раке легкого избирается в зависимости от стадии, на которой был выявлено опухолевый процесс. Наилучшие результаты дает комбинированное лечение, включающее хирургическое вмешательство, дополненное химиотерапевтической или лучевой терапией.
Резекция легкого в объеме лобэктомии или билобэктомии применима только для стадий I-II. Резекция при раке верхушки легкого имеет свои особенности и может дополняться резекцией ребер, сосудов, лимфаденэктомией и т. д. Пациентам с распространенной формой производится расширенная пневмонэктомия. При противопоказаниях к оперативному лечению (запущенности процесса, низких резервных возможностях организма, преклонном возрасте, сопутствующих заболеваниях), а также при отказе от операции методом выбора является лучевая терапия или химиотерапия. Производится облучение двух зон: периферического очага и области регионарного метастазирования. В курсах полихимиотрепии обычно используют метотрексат, циклофосфамид, винкристин, доксорубицин, цисплатин и другие цитостатики в различных сочетаниях.
Прогноз
Основными факторами, определяющими прогноз онкопатологии, считаются стадия процесса, радикальность лечения, гистологический тип и степень дифференцировки опухоли. После радикального комбинированного лечения периферического рака легкого 5-летняя выживаемость при I стадии составляет 60%, при II – 40%, III – менее 20%. При выявлении опухоли на IV стадии прогноз неблагоприятен.
Периферический рак легкого
Периферическим называется рак легкого, который развивается в одноименных отделах дыхательной системы непосредственно из легочной ткани. Поскольку в бронхиолах и альвеолах практически отсутствуют болевые рецепторы, растущий здесь опухолевый очаг на ранних стадиях может ничем себя не проявлять. Такое новообразование зачастую обнаруживается случайно при КТ грудной клетки, назначенной по поводу других проблем со здоровьем.
С учетом многократного возрастания вероятности заболевания в пожилом и старческом возрасте, людям из групп риска старше 35 лет рекомендуется периодически проходить комплексный онкоскрининг, включающий ряд анализов, компьютерную томографию и бронхоскопию. Прежде всего, это касается курильщиков.
Формы периферического рака легких
По периферии могут образовываться как узловые, так и инфильтративные злокачественные очаги. Абсолютное большинство опухолей – узловые.
Если узел образовался из плоскоклеточного эпителия, то, как правило, он круглый. Если в легких растет аденокарцинома, то ее форма обычно зависит от размера:
К характерным особенностям новообразований можно отнести достаточно большой процент узлов с гладкой и ровной поверхностью. При недостаточно информативном обследовании и некомпетентности рентгенолога это может приводить к диагностическим ошибкам. Наибольшие сложности возникают при обследовании больных с полостным периферическим раком легких. Такие опухоли на рентгеновских снимках не всегда можно дифференцировать с гнойными очагами (абсцессами), туберкулезными кавернами, кистами.
Уточнить характер поражения позволяет сканирование на установке с двумя различными типами сканеров – ПЭТ и КТ.
Основные особенности узловых форм периферического рака, связанные с анатомией дыхательной системы
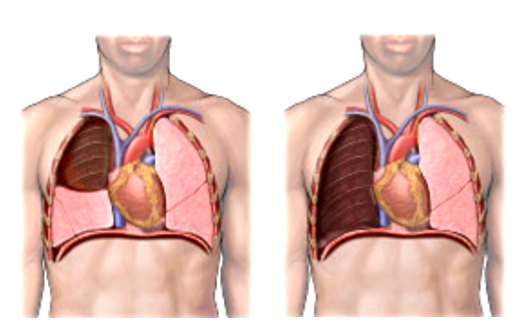
В анатомическом строении левого и правого легкого есть различия:
Рак любого типа чаще поражает правый парный орган, так как сюда легче и проще проникать канцерогенным веществам.
Развитие карциномы в верхних долях не вызывает существенного увеличения лимфатических узлов, но приводит к расширению корня.
Опухоли нижних долей по мере прогрессирования заболевания затрагивают близлежащие лимфоузлы, что проявляется значительным увеличением последних.
Кортико-плевральный периферический рак легкого
Кортико-плевральные опухоли образуются из плоскоклеточного эпителия. Главные диагностические критерии – местоположение и распространение новообразования, которое формируется из плащевой прослойки, локализуется под плеврой, прорастает в ребра и грудной отдел позвоночника.
На томограммах узел имеет характерные отличия – широкую ножку, четкий овальный контур с бугристой поверхностью и выраженную «лучистость».
Верхушечный периферический рак легкого (опухоль Панкоста)
За счет того, что этот тип новообразований прорастает в нервные сплетения и сосуды, расположенные в области ключицы, возникает характерная симптоматика. Компрессия звездчатого ганглия сопровождается развитием так называемого синдрома Горнера: сужение зрачка (миоз), опущение века (птоз), западение глазного яблока (энофтальм). Пациента также может беспокоить:
Больных с раком Панкоста сложно оперировать, поэтому на первое место в их лечении выходят химиотерапия и лучевая терапия.
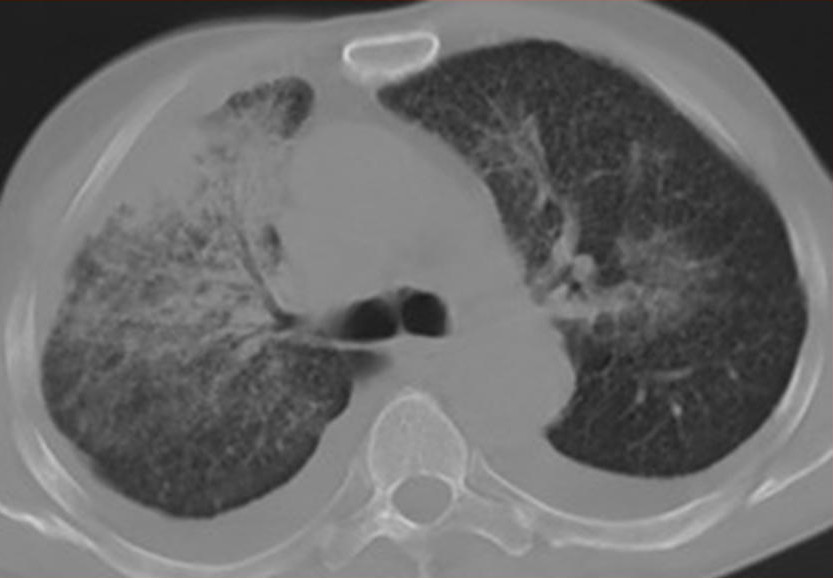
Пневмониеподобный периферический рак легкого
Свое название эта разновидность железистой неоплазии получила вследствие сходства рентгенологической картины заболевания с рентгенограммами больных хроническим воспалением легких. В средней и/или нижней долях у таких пациентов (очень редко – в верхней) обнаруживаются множественные уплотнения инфильтративного характера. Опытный радиолог способен отличить раковую инфильтрацию от пневмонии по характерному «симптому воздушной бронхограммы».
Лечение и прогноз
Вследствие многообразия форм и клинических проявлений, подходы к лечению больных с периферическими злокачественными опухолями легких существенно различаются. Схема и объем хирургического вмешательства и терапевтической помощи в каждом конкретном случае определяются с учетом:
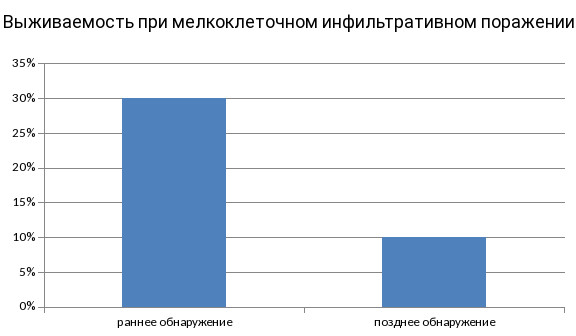
Наименее благоприятен прогноз у больных с мелкоклеточным инфильтративным раком, который нередко диагностируется лишь на поздних стадиях вследствие невыраженной симптоматики. Пятилетняя выживаемость в данном случае не превышает 10%. Своевременное профилактическое обследование и грамотное лечение, при котором приоритет отдается химиотерапии, лучевой терапии и их комбинации, позволяет значительно улучшить эту статистику.
При раннем выявлении узлового очага более 50% пациентов удается вывести в стойкую ремиссию. Избежать рецидивов позволяет химиотерапия, курс которой проводится после операции или разрушения новообразования с помощью радиохирургической установки нового поколения – TrueBeam, Кибер-нож и др.
Если вам требуется второе мнение для уточнения диагноза или плана лечения, отправьте нам заявку и документы для консультации, или запишитесь на очную консультацию по телефону.
Рак легких. Симптомы, лечение, диагностика, операция.
Диагноз «рак легких» пугает, устрашает и обескураживает, но в этой статье мы попытаемся объяснить, почему этот действительно серьезный диагноз не должен заставить пациента опустить руки и сдаться, расскажем, как можно добиться хороших результатов лечения и в каких случаях после радикального лечения можно на многие годы забыть об этом заболевании.
Первым и основным условием эффективного лечения рака легкого является максимально быстрое обращение за медицинской помощью к врачам-специалистам. В соответствующем разделе этой статьи мы подробно обсудим способы лечения рака легкого, но забегая вперед, скажем, что хирургическая операция – самый эффективный метод лечения рака легкого. Но в нашей стране основной проблемой становится тот факт, что зачастую от момента появления опухоли в организме до обращения больного к торакальному хирургу проходит слишком много времени. Настолько много, что, когда пациент доходит до хирурга делать операцию уже поздно… Конечно «виновата» в этом и сама опухоль: рак легкого длительное время может протекать бессимптомно, рано давать метастазы. Но и наши пациенты в силу особенностей российского менталитета не обращают внимание на грозные симптомы, терпят до последнего, не хотят расстраивать близких и избегают обращения к врачам. С другой стороны после выявления опухоли (при флюорографии, рентгенографии, компьютерной томографии, бронхоскопии) обескураженному, потерянному пациенту и его родственникам предстоит пройти бесчисленное количество «комиссий» и «консультаций». Кто-то не выдержит этих бесконечных скитаний по кабинетам и махнет на все рукой, кому-то повезет и спустя 2-3 месяца его возьмут на лечение. Но 2-3 месяца для рака легкого – это непозволительная роскошь. За это время опухоль может увеличиться в размерах, дать метастазы и стать хирургически неудалимой (рис. 4). Именно поэтому в нашем Центре созданы все условия для того, чтобы максимально сократить путь больного от диагноза к лечению. Если мы видим, что у больного раком легкого есть шанс на радикальную операцию, то такие больные госпитализируются в наш Центр без очереди: от момента первой консультации до поступления в больницу проходит не более недели. Уже в стационаре в течение 10-12 дней проводится комплексное и всестороннее обследование больного, после чего принимается окончательное решение об оптимальном для конкретного пациента способе лечения.
Итак, какие же этапы обследования и лечения предстоит пройти больному с грозным диагнозом «рак легкого» для того чтобы добиться максимального результата? Условно все лечебно-диагностические методы можно разделить на три группы: подтверждение диагноза «рак легкого», определение стадии опухоли, выбор и проведение необходимого лечения.
• Подтверждение диагноза «рак».
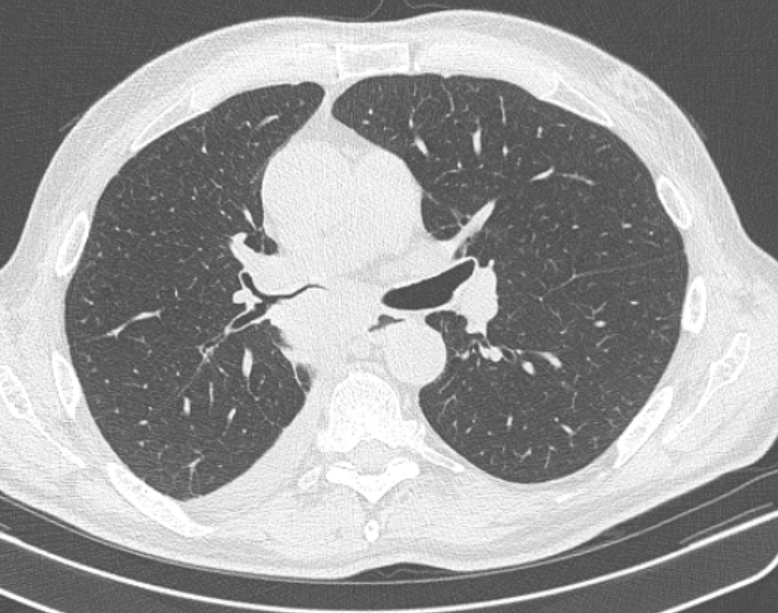
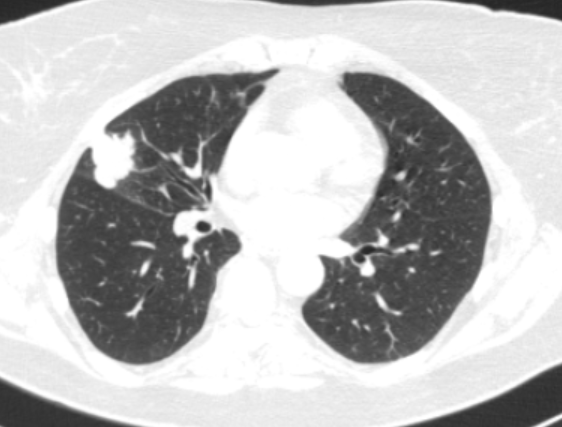
Диагноз «рак легкого» часто устанавливается на основании данных рентгенографии, компьютерной томографии (КТ), позитронной эмиссионной томографии (ПЭТ). В качестве синонимов этого диагноза специалисты лучевой диагностики нередко используют термины «новообразование», «Neo», «Са» и т.д. (рис. 1, рис.2, рис.3).
Рис. 1. Рис. ПЭТ-КТ всего тела – современный высокоточный метод диагностики рака легкого и определения степени распространенности опухоли.
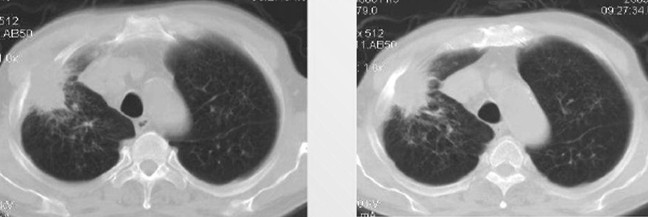
Рис. 2. КТ-картина периферической опухоли левого легкого. В ходе обследования у пациента выявлены множественные метастазы в лимфоузлах средостения, больному было проведено химио-лучевое лечение.
Рис. 3. Позитронная эмиссионная томография пациента О., 72 лет с большой периферической опухолью верхней доли правого легкого. При биопсии – плоскоклеточный рак. При видеомедиастиноскопии – метастазов в лимфоузлах средостения не выявлено. В апреле 2007 года пациент успешно прооперирован в нашем Центре в объеме расширенной верхней лобэктомии справа. При контрольном осмотре в 2013 году состояние больного удовлетворительное признаков, рецидива опухоли нет.
Однако, несмотря на высокую точность современных методов обследования, диагноз «рак легкого» остается предварительным и неокончательным (хоть и высоковероятным), до тех пора пока не выполнена надежная биопсия опухоли, то есть не получен кусочек новообразования для подробного исследования под микроскопом. Только после обнаружения в этом «кусочке» опухолевых клеток диагноз становится окончательным.
В нашем Центре используются современные малоинвазивные способы биопсии, которые позволяют установить диагноз как при опухолях крупных бронхов (центральный рак), так и при опухолях расположенных в периферических участках легкого. Основную роль в биопсии опухолей легких играет фибробронхоскопия, в том числе чрезбронхиальная (рис. 4, рис.5). Иногда приходится прибегать к различным способам чрезкожной игловой биопсии. В редких случаях ни один из современных методов диагностики не позволяет подобраться к неудобно расположенной опухоли. В таких ситуациях после полного обследования (включая КТ, ПЭТ, фибробронхоскопию) биопсия опухоли выполняется уже во время лечебно-диагностической операции.
Рис. 4. Фибробронхоскопия больного М., 59 лет с центральным раком левого легкого. Опухоль распространяется на трахею и хирургически неудалима. Для восстановления и поддержания просвета дыхательных путей в нашем Центре больному установлен саморасправляющийся стент в трахею, после чего пациент направлен на химиолучевое лечение.
• Определение стадии опухоли.
Пожалуй, ключевым моментом в предоперационном обследовании пациентов со злокачественными опухолями является определение стадии заболевания, то есть оценка степени распространенности рака (прорастание в окружающие органы, метастазы в лимфатические узлы и отдаленные органы). Именно стадия опухоли определяет прогноз и диктует выбор оптимальной тактики лечения. При раке легкого вопросы стадирования особенно остры и актуальны, так как цена решения о выполнении/невыполнении операции очень высока, а значит, от того насколько правильно и точно проведено стадирование зависит адекватность и эффективность лечения. Для предоперационного стадирования пациентов с раком легкого в нашем Центре разработан алгоритм, который согласуется с европейскими рекомендациями. У некоторых пациентов сочетание данных компьютерной томографии и позитронной эмиссионной томографии достаточно для определения стадии рака, однако в большинстве случаев для точного знания стадии необходимо прибегать к небольшой диагностической операции – видеомедиастиноскопии (рис. 6). Эта процедура нужна для биопсии лимфатических узлов средостения. Нами накоплен и проанализирован крупнейший в городе опыт использования видеомедиастиноскопии при раке легкого. Результаты нашего исследования показали, что выполнение видеомедиастиноскопии перед большой операцией на легком позволяет улучшить отдаленные результаты лечения.
Рис. 6. Видеомедиастиноскопия – диагностическая операция, по результатам которой выбирается тактика лечения, определяется целесообразность хирургического лечения. А – введение медиастиноскопа в средостение через маленький разрез кожи на шее. Б – выполнение биопсии лимфоузлов под контролем видеоизображения. В – эндоскопическая картина во время операции: 1 – левый главный бронх, 2 – правый главный бронх, 3 – бифуркационные лимфоузлы, 4 – легочная артерия. Г – операция завершается наложением косметичного внутрикожного шва, практически незаметного на коже.
В лечении рака легкого используются хирургическая операция, лучевая терапия, химиотерапия. Наиболее эффективным методом лечения при I-II стадии опухоли является хирургическое вмешательство, в ходе которого хирурги удаляют больную часть (долю) легкого или все легкое, а также лимфатические узлы средостения. При ранних стадиях рака легкого 5-летняя выживаемость после операции составляет 75-80 %. Для уменьшения травматичности необходимой больному операции в нашем Центре широко используются видеоторакоскопические вмешательства, которые позволяют существенно уменьшить операционную травму, послеоперационный болевой синдром, снизить частоту осложнений и существенно сократить восстановительный период.
При определении показаний к операции важно учитывать не только распространенность опухоли, но и возможность организма больного перенести необходимый объем операции, что в торакальной хирургии называется «функциональная операбельность». Мы уделяем большое внимание определению функциональной операбельности, для чего используются различные методы для оценки функциональных резервов организма.
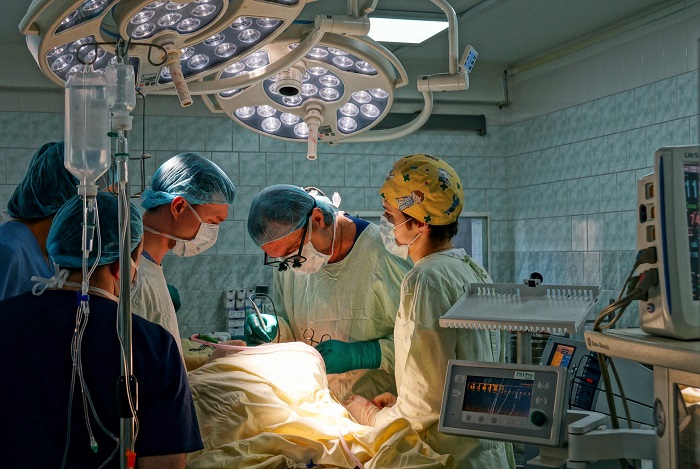
В нашем Центре результаты обследования каждого пациента представляется на клиническом разборе и онкологической комиссии, где после подробного обсуждения выносится окончательное решение. Если оптимальным для больного является хирургическое лечение, операция незамедлительно выполняется торакальными хирургами нашего Центра (рис. 7). В тех случаях, когда вместо операции или после хирургического вмешательства пациенту необходима химиолучевая терапия, мы направляем больного в ведущие онкологические центры нашего города.
Рис. 7. Малоинвазивная радикальная операция при раке легкого – видеоторакоскопическая нижняя лобэктомия слева, выделение легочной артерии.
позвоните по тел.: +7 952 3598179 – Санкт-Петербург (СПб).