Что такое hilt терапия
ХИЛ Терапия (HILT®)
Решение этой проблемы удалось добиться только в результате многолетних научных исследований и практического опыта изучения воздействия лазерного излучения.
С 2005 года высокоэнергетическая лазерная терапия была официально разрешена для применения в США, так как в результаты клинических испытаний была доказана высокая эффективность и полная безопасность такого метода лечения.
Пиковая энергия лазерного импульса достигает очень высокой мощности (1-3 кВт). Такая высокая интенсивность воздействия (до 15000 Вт/см2) пока не доступна другим лазерным технологиям и позволяет добиваться хороших результатов при лечении заболеваний опорно-двигательного аппарата. Отличительной особенностью импульса HILT терапии является его способность производить высокой тепловой градиент с фото механическим воздействием. В самом деле, суммарное воздействие этих эффектов прямо пропорционально интенсивности лазерного излучения и обратно пропорционально импульсу.
Благодаря короткой продолжительности импульса и очень высокой интенсивности, Hilterapia обладает идеальными характеристиками для создания эффектов, которые позволяют добиться выраженного терапевтического эффекта. Как известно, лазерное воздействие вызывает стимуляцию тканей, ускоряет регенеративные процессы, активизирует лимфодренаж и микроциркуляцию. Дело в том, что при HILT терапии лазерный импульс не просто большой мощности, а используется комбинация факторов: вертикальное подача энергии, что гарантирует глубокое и мгновенное терапевтическое воздействие, возможность выбора длины волна когерентного излучения, определенная длительность импульса и интервалы между импульсами. Кроме того, разработаны определенные терапевтических протоколы для лечения различных заболеваний и специальные наконечники для использования в зависимости от тканей, на которые необходимо воздействовать, и задач которые необходимо решать (снятие болей, уменьшение отечности, воздействие на дегенеративные процессы).
Hilterapia использует квантовый генератор с высокой пиковой мощностью импульсного излучения с длиной волны 1064 нм, которая незначительно поглощается хромофорами тканей и, поэтому, может проникать вглубь, что позволяет лечить патологии не только поверхностно расположенных тканей, но и более глубоких тканей, доступ к которым невозможен другими неивазивными методами лечения.
Низкая частотность позволяет тканям рассеивать тепло в промежутке между импульсами, что дает возможность доставить в глубокие ткани достаточное количество энергии для формирования специфических биологических и терапевтических эффектов в глубине, без риска термического повреждения поверхностных тканей.
В результате характеристик такого лазерного воздействия возникают фототермические и косвенные фотомеханические процессы на клеточном уровне, и эти процессы оказывают влияние на синтез экстраклеточных субстанций, образование эндотелиальных клеток и регенерацию клеток соединительной ткани.
Биологические эффекты фототермическая процессов
Фототермические процессы оказывают прямое воздействие на молекулы, биохимический гомеостаз, клеток и тканей, и те механизмы, которые лежат в основе важнейших физиологических функций.
Точное изучение фототермическая процессов, индуцированных в тканях и их зависимость от лечебных параметров позволяет добиваться терапевтического эффекта нагревания тканей совершенно безопасным способом.
С терапевтической точки зрения, прогревание тканей в определенных срезах позволяет:
Все эти эффекты вызывают обратное развитие отека и быстрое разрешение воспалительного процесса.
Лечебные эффекты на боль тоже связаны с фототермическими процессами.
Фототермические процессы вызывают уменьшение мышечного спазма и, таким образом, релаксируют мышцы и уменьшают боль. Кроме того, исследования показали, что воздействие этим лазером оказывает воздействие на нервные окончания и, таким образом, снижает болевую импульсацию по нервным волокнам
Основное применение высокоэнергетическая лазерная терапия получила в лечении заболеваний опорно-двигательного аппарата. Методика лечения идеальна для лечения различных артрозов (гонартроз или артроз плечевого сустава), дегенеративных заболеваний позвоночника (остеохондроз, грыжа диска), заболеваний связочного аппарата (растяжения связок, тендиниты, бурситы), позволяет оказывать воздействие на триггерные зоны. Кроме того, хороший эффект дает такая терапия для реабилитации после травм, оперативного вмешательства на опорно-двигательном аппарате. На основании клинических исследований доказана высокая эффективность лечения при следующих заболеваниях:
Для каждого заболевания разработаны протоколы лечения, позволяющие достичь максимального эффекта.
Деформирующий спондилез
Тем не менее, старение организма процесс сугубо индивидуальный. Подобно тому, как некоторые люди начинают седеть раньше, также и развитие спондилеза у кого – то проявляется раньше. В самом деле, некоторые люди могут не испытывать вообще болевых проявлений. Все зависит от того, как часть позвоночника подверглась дегенерации, и как эти изменения оказывают влияние на спинной мозг или спинномозговые корешки.
Деформирующий спондилез может развиваться во всех отделах позвоночника (в шейном грудном и поясничном) и, в зависимости от локализации дегенеративных изменений при спондилезе, будет соответствующая симптоматика. Спондилез (деформирующий спондилез) нередко называют остеоартритом или остеоартрозом позвоночника.
Деформирующий спондилез является дегенеративным процессом, который идет параллельно с остеохондрозом и происходят дегенеративные изменения в следующих структурах позвоночника.
Межпозвонковые диски. С возрастом у людей происходят определенные биохимические изменения, влияющие на ткани всего организма. Происходят изменения также в структуре межпозвоночных дисков (в фиброзном кольце, в студенистом ядре). Фиброзное кольцо состоит из 60 или более концентрических полос коллагенового волокна. Пульпозное ядро представляет собой является желеобразное вещество внутри межпозвоночного диска, окруженное фиброзным кольцом. Ядро состоит из воды,коллагеновых волокон и протеогликанов. Дегенеративные инволюционные изменения могут ослабить эти структуры, в результате чего фиброзное кольцо изнашивается или рвется. Содержание воды в ядре с возрастом уменьшается, что оказывает влияние на амортизационные свойства межпозвонкового диска. Результатом структурных изменений при дегенерации диска может быть уменьшение высоты межпозвонкового диска и увеличение риска грыжи диска.
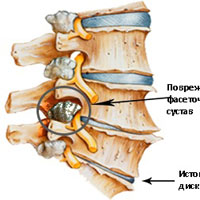
Фасеточные суставы (или зигапофизеальные суставы). Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это позволяет позвоночнику сгибаться, разгибаться и поворачиваться. Как и другие суставы, фасеточные суставы покрыты хрящевой тканью. Хрящевая ткань представляет собой особый вид соединительной ткани, которая обеспечена смазкой и хорошей скользящей поверхностью. При дегенеративных изменениях в фасеточных суставах происходит исчезновение хрящевой ткани и формирование остеофитов. Эти изменения могут привести к гипертрофии суставов (остеоартриту, остеоартрозу).
Кости и связки. Остеофиты могут образовываться вблизи конца пластин позвонков, что может приводить к нарушению кровоснабжения позвонка. Кроме того, концевые пластины могут уплотняться из-за склеротических явлений; утолщению или уплотнению костей под торцевыми пластинами. Связки представляют собой полосы фиброзной ткани, связывающих позвонки и они защищают позвоночник от избыточных движений, например гиперэкстензии. Дегенеративные изменения приводят к тому, что связки теряют свою прочность.Изменения, например, желтой связки могут привести к уплотнению и утолщению связки, что в свою очередь может привести к воздействию на твердые мозговые оболочки.
Симптомы при спондилезе различных отделов
Спондилез шейного отдела. Сложная анатомическая структура шейного отдела позвоночника и широкий диапазон движения делают этот отдел позвоночника очень подверженным нарушениям, связанными с дегенеративными изменениями. Боли в шее при спондилезе в этом отделе являются распространенным явлением. Боль может иррадиировать в плечо или вниз по руке. Когда остеофиты вызывают компрессию нервных корешков, иннервирующих конечности, кроме боли может также появиться слабость в верхних конечностях. В редких случаях, костные шпоры(остеофиты), которые образуются в передней части шейного отдела позвоночника, могут привести к затруднению при глотании (дисфагии).
При локализации спондилеза в грудном отделе позвоночника боль, обусловленная дегенеративными изменениями (спондилезом), часто появляется при сгибании туловища вперед и гиперэкстензии. Флексия вызывает фасеточно обусловленную боль.
Спондилез поясничного отдела позвоночника часто встречается у людей старше 40 лет. Наиболее частыми жалобами бывают боль в пояснице и утренняя скованность. Изменения, как правило, имеют место в нескольких двигательных сегментах. На поясничный отдел позвоночника приходится воздействие большей часть веса тела. Поэтому, когда дегенеративные изменения нарушают структурную целостность, симптомы, включая боль, могут сопровождать любую физическую деятельность. Движение стимулирует болевые волокна в фиброзном кольце и суставах. Сидение в течение длительного периода времени может привести к болям и другим симптомам из-за давления на поясничные позвонки. Повторяющиеся движения, такие как поднятие тяжестей и наклон туловища могут увеличить болевые проявления.
Симптомы спондилеза могут варьировать от легких до тяжелых и приобрести хронический характер или даже привести к инвалидизации. Они могут включать:
Причины деформирующего спондилеза
Старение организма является основной причиной спондилеза. Тело подвергается ежедневным нагрузкам в течение многих лет и в течение времени происходят изменения различных структур позвоночника. До появления симптоматики, такой как боли и скованность, происходит дегенерация структур позвоночника. Спондилез представляет собой каскадный процесс : одни анатомические изменения приводят к другим, что приводит к изменениям в структуре позвоночника. Эти изменения в совокупности и вызывают спондилез и соответствующую симптоматику.
Как правило, в первую очередь дегенеративные изменения начинаются в межпозвонковых дисках. По этой причине, у пациентов со спондилезом часто также имеется остеохондроз. Последствия этих дегенеративных изменений в позвоночнике тесно связаны между собой.
Изменения начинаются в дисках, но, в конечном счете, процесс старения оказывает влияние и на другие составные части двигательных сегментов позвоночника. С течением времени, коллаген, из которого состоит фиброзное кольцо, начинает изменяться. Кроме того, уменьшается содержание воды в диске. Эти изменения уменьшают амортизационные функции диска и возможность абсорбции векторов нагрузки. При дегенерации диск становится тоньше и плотнее, что приводит уже к изменениям в суставах, которые берут часть нагрузки диска на себя, обеспечивая стабилизацию позвоночника. При истончении диска хрящи суставов начинают быстрее изнашиваться, увеличивается мобильность позвоночника, и возникают условия для раздражения нервных корешков, располагающихся рядом. Эта гипермобильность, в свою очередь, вызывает компенсационную реакцию организма в виде избыточного разрастания костной ткани в области суставов (остеофитов). Остеофиты при достаточном увеличении могут оказывать компрессионное воздействие на корешки спинного мозга и вызывать соответствующую клиническую картину. Остеофиты также могут вызвать стеноз спинномозгового канала. Как правило, причиной стеноза спинномозгового канала является не остеохондроз, а спондилез.
В развитии спондилеза в определенной степени играет роль генетическая детерминированность. Также определенное влияние оказывают вредные привычки, например, такие как курение.
Диагностика
Не всегда легко определить, что именно спондилез является причиной болевого синдрома в спине потому, что спондилез может развиваться постепенно, как результат старения организма, а также болевой синдром может быть обусловлен другим дегенеративным состоянием, таким как остеохондроз. Прежде всего, врача-невролога интересуют ответы на следующие вопросы:
Врач невролог также проведет физикальный осмотр и изучит неврологический статус пациента (осанка, объем движений в позвоночнике, наличие мышечного спазма). Кроме того врачу-неврологу необходимо осмотреть также суставы (тазобедренные суставы, крестцово-подвздошные суставы), так как суставы могут быть также источником болей в спине. Во время неврологического обследования врач- невролог проверит сухожильные рефлексы, мышечную силу, наличие нарушений чувствительности.
Для верификации диагноза необходимы также инструментальные методы, такие как рентгенография, МРТ или КТ, которые позволяют визуализировать изменения в позвоночнике. Рентгенография хорошо отражает изменения в костных тканях и позволяет визуализировать наличие костных разрастаний (остеофитов). Но для более точного диагноза предпочтительнее такие методы, как КТ или МРТ, которые визуализируют также мягкие ткани (связки, диски, нервы). В некоторых случаях возможно применение сцинтиграфии, особенно если необходимо дифференцировать онкологические процессы или инфекционные (воспалительные) очаги.
При наличии повреждения нервных волокон врач может назначить ЭНМГ, которое позволяет определить степень нарушения проводимости по нервному волокну и определить как степень повреждения, так и уровень повреждения. На основании совокупности клинических данных и результатов инструментальных методов обследование врач-невролог может поставить клинический диагноз спондилеза и определить необходимую тактику лечения.
Лечение
В большинстве случаев течение спондилеза достаточно медленное и не требует практически никакого лечения. При активном течении спондилеза требуется лечение, которое может быть как консервативным, так и в некоторых случаях оперативным. Наиболее часто при спондилезе требуется консервативное лечение. Для лечения спондилеза применяются различные методы лечения.
Иглорефлексотерапия. Этот метод лечения позволяет уменьшить боли в спине и шее. Иглы, которые вводятся в определенные точки, могут также стимулироваться как механически, так и с помощью электрических импульсов. Кроме того, иглоукалывание увеличивает выработку собственных обезболивающих (эндорфинов).
Постельный режим. В тяжелых случаях при выраженном болевом синдроме может потребоваться постельный режим в течение не более 1-3 дней. Длительный постельный режим увеличивает риск развития таких осложнений, как тромбоз глубоких вен и гипотрофия мышц спины.
Тракционная терапия. В большинстве случаев, вытяжение позвоночника требуется редко или используется для облегчения симптомов, связанных со спондилезом.
Мануальная терапия. Манипуляции мануального терапевта с использованием различных техник позволяют увеличить мобильность двигательных сегментов, снять мышечные блоки.
Медикаментозное лечение. Препараты для лечения спондилеза в основном используются для снятия болевых проявлений. Это такие препараты, как НПВС.Кроме того, могут быть использованы миорелаксанты, если есть признаки мышечного спазма. Для релаксации спазма мышц могут также быть использованы транквилизаторы, которые позволяют также улучшить сон. Опиоды применяются при лечении болевого синдрома только эпизодически, при сильных болевых проявлениях. Любое медикаментозное лечение должно проводиться только по назначению лечащего врача, так как почти все препараты обладают рядом побочных действий и имеют определенные противопоказания.
Эпидуральная инъекции стероидов иногда применяются при болевых синдромах и позволяют снять болевые проявления, особенно когда есть отек и воспаление в области спинномозговых корешков. Как правило, стероид вводится в сочетании с местным анестетиком. Действие таких инъекций обычно ограничивается 2-3 днями, но это позволяет снять патологический процесс и подключить другие методы лечения.
Инъекции в фасеточные суставы также применяются при лечении спондилеза и улучшают подвижность фасеточных суставов, уменьшают болевые проявления, обусловленные артрозом фасеточных суставов.
ЛФК. Этот метод лечения является одним из наиболее эффективных методов лечения спондилеза. Дозированные физические нагрузки позволяют восстановить нормальный мышечный корсет, уменьшить болевые проявления, увеличить стабильность позвоночника, улучшить состояние связочного аппарата и приостановить прогрессирование дегенеративных процессов в позвоночнике. Как правило, ЛФК назначается после купирования острого болевого синдрома.
Физиотерапия. Современные методы физиотерапии (например, ХИЛТ – терапия, УВТ терапия, электростимуляция, криотерапия) позволяют не только уменьшить болевые проявления, но и воздействовать в определенной степени на развитие дегенеративных процессов в позвоночнике.
Корсетирование. Применение корсетов при спондилезе возможно на непродолжительный промежуток времени, так как длительное использование корсета может привести к атрофии мышц спины.
Изменение образа жизни. Снижение веса и поддержание здорового образа жизни со сбалансированным питанием, регулярными физическим нагрузками, отказом от курения могут помочь при лечении спондилеза в любом возрасте.
Хирургические методы лечения
Лишь в небольшом проценте случаев при спондилезе требуется оперативное лечение. Хирургические методы лечения в основном необходимы при наличии стойкой, резистентной к консервативному лечению неврологической симптоматики (слабость в конечностях, нарушения функции мочевого пузыря, кишечники или другие проявления компрессионного воздействия на спинной мозг и корешки). Оперативное лечение заключается в декомпрессии нервных структур (например, удаление остеофитов оказывающих компрессионное воздействие на нервные структуры). В зависимости от объема операции, возможно проведение спондилодеза для стабилизации позвонков. В настоящее широко применяются малоинвазивные методы хирургического лечения, что позволяет быстрее восстановить функцию позвоночника и нормализовать качество жизни.
Использование материалов допускается при указании активной гиперссылки на постоянную страницу статьи.
ХИЛТ терапия (HILT)
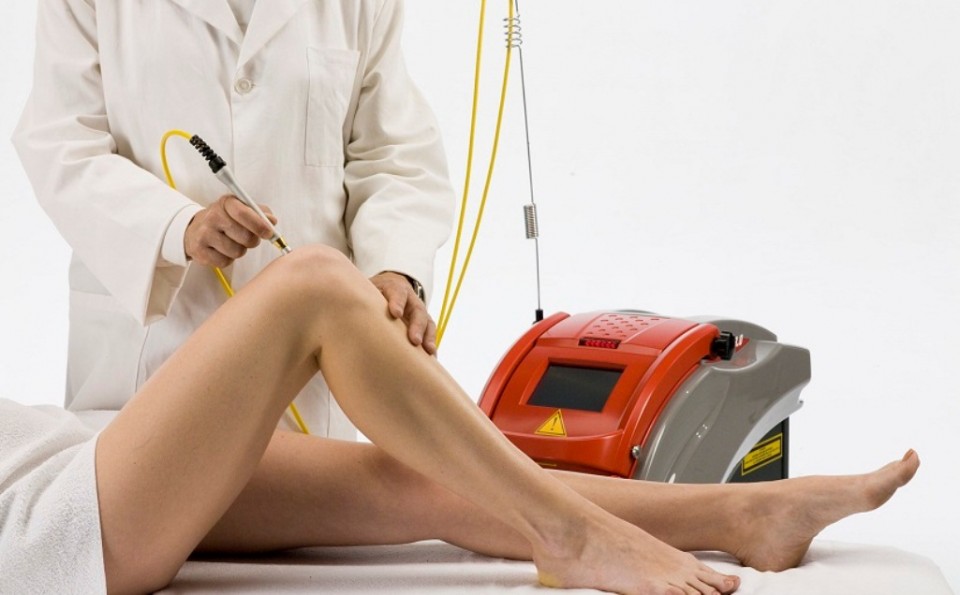
ХИЛТ терапия — это современный метод лазерного лечения, при котором излучение высокой интенсивности безопасно воздействует на ткани человека и эффективно удаляет патологические процессы в организме. Методика совершенно безболезненна.
Аббревиатура этого способа лечения расшифровывается как «High Intensity Laser Therapy», что в переводе означает — высокоинтенсивная лазерная терапия. HILT — это уникальный и эффективный способ лечения без хирургического вмешательства.
Клиника на Проспекте Мира
Клиника на Пресне
МХЦ на Пресне
КДЦ на Пресне
HILT терапия в «Открытой Клинике»
HILT — это научный прорыв в современной лазерной терапии. Термическое воздействие стимулирует дренаж лимфы в пораженной области. Данный процесс быстро снимает отечность, боль и воспаление.
Методика лазерного лечения выполняется амбулаторно. Количество необходимых процедур сообщит доктор после первичного осмотра пациента. Сеанс длится от 15 до 30 минут. Лечение не требует от пациента никакой подготовки. Доктор наносит на пораженный участок специальный гель и приступает к лазерной обработке. В течение всей процедуры пациент чувствует только тепло.
Вы можете записаться на ХИЛТ терапию в «Открытую Клинику». Наш медицинский центр владеет оригинальным американским оборудованием. Не беспокойтесь о цене процедуры. В нашей клинике лазерная терапия доступна каждому пациенту. Для того чтобы записаться на HILT, оставляйте онлайн-заявки на сайте. Также вы можете связаться с администратором клиники по телефону. Он подскажет вам, как добраться до ближайшего отделения нашего медцентра и расскажет, как проходит процедура.
Показания для применения ХИЛТ терапии:
Многие заболевания, которые связаны с травмой, физическими перегрузками или дегенеративными процессами протекают в глубоких структурах, ранее недоступных для лечения. Подобная проблема связана с недостаточной мощностью лазерных аппаратов, лучи которых просто поглощались и рассеивались в тканях, не достигая патологического очага.
Используя ХИЛТ, физиотерапевты могут освещать определенные участки кожи высокоэнергетическими пучками лазера и достигать самых глубоких зон, при этом не происходит перегрева кожных покровов. Воздействие проводится исключительно на патологическую область.
Импульс ХИЛТ-аппарата способен генерировать специфичный импульс с высокой мощностью, который выбрасывается за минимально короткий промежуток времени, тем самым воздействуя на глубинный очаг. Во время воздействия не происходит накопления тепла и повышения температуры до опасного для тканей уровня.
Лечение грыж позвоночника лазером: противопоказания
Несмотря на высокую эффективность метода, как и при любом другом виде лечения для ХИЛТ-терапии имеются абсолютные и относительные противопоказания.
Для лазеротерапии любой мощности абсолютным противопоказанием является воздействие на те участки кожи, где имеются невусы, пигментные пятна и другие новообразования. Это может вызвать развитие озлокачествление образования.
В остальных случаях врач оценивает соотношение возможной пользы от проводимой процедуры и принесение возможного вреда. Из относительных противопоказаний можно перечислить:
Как мы уже говорили, многие из этих противопоказаний относительные, и назначение ХИЛТ-терапии может зависеть от зоны воздействия, выраженности клинических симптомов.
Говоря о показаниях и противопоказаниях, стоит отметить, что в России данный метод является сравнительно молодым и пока еще используется не так широко, как за рубежом. В европейских странах ХИЛТ-терапия назначается и в гинекологии, и в онкологии, хотя у нас любые новообразования являются противопоказанием к назначению данного метода. Опираясь на зарубежные исследования, можно утверждать, что все возможности методики пока еще до конца не раскрыты.
Какой эффект от лазерного лечения грыжи позвоночника?
Благодаря техническим возможностям ХИЛТ-аппарата, эффект достигается не только путем снятия основных симптомов: боли, воспаления и отека, но запускаются процессы репарации и регенерации.
В наших центрах метод HILT терапии применяется с декабря 2011 г. За этот период отпущено более 1200 процедур. Результаты лечения грыж позвоночника лазером: значительное уменьшение – 30%, уменьшение – 57%, незначительное уменьшение – 9%, без перемен – 4%. Такие достижения в лечении грыж позвоночника лазером возможны благодаря запатентованным характеристикам терапии HILT.
Цена на ХИЛТ
Вы можете пройти курс лазерной терапии по доступной цене в «Открытой Клинике». На нашем сайте расположен прайс-лист, который поможет ориентироваться в цене процедур.
Где сделать в Москве?
В России данная процедура делается не везде, так как не все медицинские центры могут позволить такую себе аппаратуру. У вас есть возможность пройти курс процедур в нагих центрах. Записывайтесь на курс лазерной терапии к опытным специалистам «Открытой Клинки».
Высокоинтенсивная лазеротерапия (HILT- или ХИЛТ-терапия)
Описание
Лазерная терапия высокой интенсивности или HILT-терапия (англ. HILT – High Energy Laser Therapy) использует короткие, пульсирующие импульсы с мощностью 500 мВт и более, которые оказывают безболезненное действие на поврежденные ткани.
Механизм действия
Источником лазерного излучения в терапевтических лазерах является полупроводниковый диод, способный производить исключительно одну длину волны (например, 1064 нм).
Свет, генерируемый диодами, направляется в оптическое волокно, подсоединённое к аппликатору. Далее луч проходит через несколько линз, которые обеспечивают правильность направления лазера, его необходимый диаметр и, соответственно, само световое пятно.
Терапевтические лазеры характеризуются мощностью и длиной волны. Идеальным воздействием на ткани происходит обладает длина волны от 650 до 1100 нм. Длина волны высокоинтенсивного лазерного излучения (1064 нм) обеспечивает идеальное соотношение глубины проникновения и рассеивания в тканях.
Лечебные эффекты
Лазер высокой интенсивности может использоваться в двух режимах — импульсном и непрерывном. Импульсный режим — это постоянное включение и выключение лазера с очень высокой частотой, он используется в качестве анальгетического лечения. Непрерывное же излучение представляет собой режим, в котором лазер остается включенным всё время терапии и используется для биостимуляции, регенерации и восстановления.
Показания к применению
Показаниями для лазеротерапии высокой интенсивности являются:
Противопоказания к применению
Противопоказаниями для лазеротерапии высокой интенсивности являются:
Продолжительность процедуры
Курс лечения составляет 3-15 процедур (2-5 в неделю).
Длительность процедуры лазеротерапии составляет порядка 2-15 мин.