Что сначала беродуал или лазолван
Двойная эффективность ингаляционной терапии
Применение растворов Беродуал ® и Лазолван ® обеспечивает двойную эффективность в терапии бронхообструктивного синдрома.
Выраженная клиническая эффективность ингаляций растворов Беродуал ® и Лазолван ® при терапии бронхообструктивного синдрома у детей с обострением бронхиальной астмы.
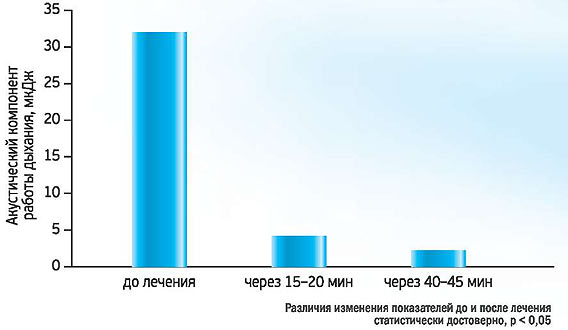
Улучшение показателей бронхофонографии после ингаляции растворами Беродуал ® и Лазолван ® у детей от 1 года до 5 лет (п=38)
Режим дозирования последовательного применения растворов Беродуал ® и Лазолван ® при ингаляционной терапии
Возраст
Беродуал ®
Лазолван ®
Обострение бронхиальной астмы
Курсовое/ длительное лечение бронхиальной астмы и обструктивного бронхита
Обострение бронхиальной астмы
Курсовое/ длительное лечение бронхиальной астмы и обструктивного бронхита
Дети до 6 лет (масса тела менее 22 кг)
ОД мл (2 капли) на 1 кг массы тела, но не более 0,5 мл (10 капель)
на одну дозу ингаляции до 3-х
раз в сутки. Максимальная суточная доза — 1,5 мл
ОД мл (2 капли) на 1 кг массы тела, но не более 0,5 мл (10 капель) на одну дозу ингаляции
до 3-х раз в сутки. Максимальная суточная доза-1,5 мл
1-2 ингаляции в день по 2 мл раствора
1-2 ингаляции в день по 2 мл раствора
0,5-1 мл (10-20 капель). Максимальная доза Змл (60 капель)
0,5-1 мл (10-20 капель) до 4 раз в сутки
1-2 ингаляции вдень по 2-3 мл раствора
1-2 ингаляции в день по 2-3 мл раствора
1мл (20 капель) — 2,5 мл (50 капель) на прием Максимальная доза 4 мл (80 капель)
0,5-2 мл (20-40 капель) 4 раза в сутки
Рекомендации по применению Беродуал ®
Рекомендации по применению Лазолван ®
Сравниваем препараты Беродуал и Лазолван | Что лучше
В лечении сухого и влажного кашля при респираторных заболеваниях особое внимание уделяется бронхолитикам и муколитикам. Препараты первой группы расширяют бронхи, второй – разжижают мокроту и облегчают ее выведение из дыхательных путей. Подобные средства назначаются вместе или отдельно, используются у взрослых и детей различного возраста.
Беродуал – представитель бронхолитиков. Он назначается там, где выявляется бронхоспазм – например, при бронхиальной астме, обструктивном бронхите. Лазолван относится к муколитикам. Он разжижает мокроту, облегчает кашель и ускоряет очищение дыхательных путей. Иногда эти средства назначаются вместе для усиления эффекта. Чем отличаются препараты, и какой стоит выбрать – читайте в статье.
Что внутри: сравним состав препаратов
Беродуал и Лазолван применяются в терапии, педиатрии, пульмонологии, кардиологии и других сферах медицины. Они относятся к различным фармакологическим группам и действуют по-разному. Подробнее о каждом препарате – в таблице.
Муколитический и отхаркивающий препарат
фенотерола гидробромид 500 мкг;
ипратропия бромид 250 мг
Амброксола гидрохлорид 7,5 мг
Аэрозоль и раствор для ингаляций
Раствор для приема внутрь и ингаляций, сироп, таблетки
«Берингер Ингельхайм» (Германия)
«Берингер Ингельхайм» (Германия)
Как они работают
Разница в действии препаратов объясняется их составом. Рассмотрим подробнее каждое средство.
Беродуал
Беродуал – комбинированный препарат. В его состав входят два компонента, и действуют они на разные патологические процессы.
Ипратропия бромид – это М-холинолитик. Он тормозит рефлексы, вызванные блуждающим нервом, и препятствует влиянию медиатора ацетилхолина. В естественных условиях именно эти два фактора отвечают за спазм бронхов – например, в ответ на холод, сигаретный дым, воспалительный процесс. От блуждающего нерва сигнал поступает в головной мозг – и бронхи сокращаются, вызывая чувство нехватки воздуха и приступ удушья. Ипратропия бромид блокирует выброс ацетилхолина, мешает передаче нервного импульса и не позволяет бронхам сокращаться даже при наличии раздражителя.
Фенотерола гидробромид – это блокатор b2-рецепторов. В терапевтических дозах он действует селективно: только на указанные рецепторы. Препарат расслабляет гладкие мышцы бронхов, спазмированные из-за выброса гистамина. Поэтому фенотерол используется при бронхоспазме на фоне аллергических реакций – там, где сужение просвета дыхательных путей вызвано усиленным синтезом гистамина. В высоких дозах воздействует также на b1-рецепторы – влияет на сердце и сосуды.
Беродуал действует быстро – расширяет бронхи и улучшает состояние спустя 15 минут после применения. Максимальная концентрация препарата в крови определяется спустя 1-2 часа. Эффект сохраняется до 6 часов. Все это позволяет использовать Беродуал для экстренной помощи при бронхиальной астме и приступе обструктивного бронхита.
Лазолван
Действующее вещество препарата – муколитик амброксол. Он усиливает выработку сурфактанта в дыхательных путях и стимулирует активность цилиарного эпителия. Препарат облегчает выделение мокроты и ускоряет очищение дыхательных путей. Кашель больного становится продуктивным, его состояние улучшается.
Лазолван хорошо всасывается и при приеме внутрь достигает максимальной концентрации спустя 1-2 часа. Эффект сохраняется до 6-8 часов.
Оценка эффективности препаратов
В эффективности изучаемых препаратов сомневаться не приходится. Эксперты нашего журнала провели обзор научных статей, и нашли доказательства в пользу Беродуала:
В рандомизированном плацебо-контролируемом исследовании показано: сочетание ипратропия и фенотерола эффективно справляется с бронхоспазмом и при этом редко приводит к нежелательным побочным реакциям. Авторы утверждают, что комбинированный препарат работает лучше иных монокомпонентных средств.
В другом исследовании приняли участие подростки с бронхиальной астмой легкого течения. Беродуал показал себя как препарат, эффективно расширяющий бронхи и снимающий приступ.
Бронхолитическое действие Беродуала было отмечено и в лечении взрослых пациентов. Доказано, что препарат быстро снимает бронхоспазм и облегчает дыхание.
В русскоязычной литературе Беродуал также заявлен как эффективный и безопасный бронходилататор. Препарат рекомендован при обострении бронхиальной астмы, а также в комплексном лечении хронической обструктивной болезни легких.
Муколитик Лазолван также заслуживает пристального внимания. Входящий в его состав амброксол получил признание как эффективное средство:
В Кокрейновском обзоре, посвященном муколитикам, показано: назначение этих препаратов при бронхите и пневмонии оправдано. Муколитики делают вязкую мокроту жидкой, кашель – продуктивным, и улучшают состояние больного.
В русскоязычных источниках амброксол позиционируется как надежное и относительно безопасное средство для разжижения мокроты. Применяется в детской и взрослой практике.
По данным научных исследований, совместное применение растворов для ингаляции Беродуал и Лазолван повышает эффективность лечения.
Схема применения
Беродуал назначается при обструкции дыхательных путей на фоне таких состояний:
хроническая обструктивная болезнь легких.
Дозировка препарата подбирается индивидуально. Лечение начинают с минимально допустимой дозы и завершают после исчезновения симптомов болезни.
Лазолван назначается при острых и хронических заболеваниях дыхательных путей, сопровождающихся вязкой трудноотделяемой мокротой:
бронхиальная астма с затрудненным отхождением мокроты;
хроническая обструктивная болезнь легких.
Лазолван в таблетках и сиропе назначают внутрь 2-4 раза в сутки. Дозировка рассчитывается индивидуально с учетом возраста и тяжести состояния пациента. Раствор для ингаляций можно применять, используя любое подходящее устройство (кроме паровых ингаляторов).
Беродуал и Лазолван нередко назначаются вместе – например, при обострении бронхиальной астмы. Сначала пациент получает бронходилататор. Беродуал расширяет бронхи и подготавливает дыхательные пути к принятию муколитика. Далее Лазолван разжижает мокроту и облегчает ее выведение. Такая тактика позволяет избежать неспецифического раздражения дыхательных путей и развития парадоксального бронхоспазма.
Меры предосторожности
Побочные эффекты Беродуала связаны с такими аспектами:
воздействие на b1-рецепторы при превышении дозировки;
неспецифическое раздражение дыхательных путей во время ингаляции.
Чаще всего на фоне применения препарата возникают такие нежелательные реакции:
Беродуал и Лазолван: совместимость препаратов и дозировка для ингаляций взрослым и детям
Лазолван и Беродуал – сильные средства в борьбе с заболеваниями дыхательных путей. Ингаляция с использованием этих лекарств быстро облегчает состояние больного и значительно ускоряет процесс выздоровления. Главное – точно следовать инструкциям, соблюдать схему лечения и дозировку препаратов.
Ингаляции Лазолвана и Беродуала – вместе или отдельно
Сочетание лазолвана и беродуала – мощнейшее средство в борьбе с обструктивными бронхолегочными заболеваниями. Такой «коктейль» обладает комплексным действием. Лазолван является эффективным муколитиком: он разжижает мокроту и ускоряет ее выведение. Беродуал используется для снятия бронхоспазма: воздействуя на гладкую мускулатуру, расширяет дыхательные пути, нормализует дыхание и облегчает кашель. Оба препарата действуют очень быстро и имеют продолжительное действие.
Обычно врачи не рекомендуют использовать совместную ингаляцию Лазолвана и Беродуала и назначают две процедуры. Сначала в небулайзер заливают раствор Беродуала и хлорида натрия – процедура снимает спазм бронхов, благодаря чему больному становится легче дышать и откашливаться. Примерно через 15-20 минут, когда подействует Беродуал, проводят ингаляции с раствором Лазолвана (также смешивается с физраствором).
Что собой представляет пристеночный гайморит изложено здесь.
Иногда назначают одновременное применение этих препаратов. Такая схема лечения несет несомненное удобство для пациента, но может быть менее эффективной по сравнению с раздельной ингаляцией из-за разной направленности лекарств. Совместная ингаляция может быть показана пациентам с чувствительностью к компонентам Лазолвана: Беродуал быстро снимает спазм, вызванный муколитиком. В качестве терапевтического средства также можно применять ромашку.
Применять Лазолван и Беродуал в одной ингаляции вместе или раздельно – лучшие рекомендации по этому вопросу дает врач. Но есть общие принципы для приготовления раствора и проведению ингаляций:
О том, как остановить кровотечение из носа, узнаете тут.
Последнюю ингаляцию любого из этих препаратов проводят не позже чем за 2 часа до сна. Лазолван может спровоцировать обилие мокроты, и сильные приступы влажного кашля не дадут спокойно спать. Нарушение сна после приема беродуала также возможно, и это указано в списке побочных действий препарата.
Что лучше
При некоторых видах кашля можно обойтись ингаляциями с одним из препаратов.
Беродуал можно применять как при сухом, так и влажном кашле. Средство оказывает комбинированное действие – снимает спазм при сухом кашле, уменьшает отечность дыхательных путей и разжижает мокроту. Лекарство в течение короткого времени помогает перевести сухой мучительный кашель во влажный, продуктивный. Для лечения хронических заболеваний легких врачи назначают средство Сальбутамол.
При сухом кашле можно дополнительно проводить ингаляции с физраствором: они смягчают и увлажняют слизистую и ускоряют отделение мокроты.
Когда кашель становится продуктивным или слабопродуктивным, можно подключать Лазолван. Он снижает вязкость мокроты и облегчает откашливание. При сухом лающем кашле препарат применять не рекомендуется, иначе приступы кашля могут усилиться.
Муколитические средства, и Лазолван в их числе, не рекомендуются к применению у детей младше двух лет, т.к. побочные эффекты от лечения превышают ожидаемую пользу. Этот вывод сделали во Франции, где проводились исследования, и в 2010 году в этой стране был наложен запрет на лечения муколитиками малышей до 2 лет. В этом возрасте рекомендуются традиционные немедикаментозные способы лечения влажного кашля: теплое обильное питье, увлажнение слизистой щелочными средствами (сода и минеральная вода), прохладный влажный воздух.
При выборе между ними нужно учитывать наличие чувствительности к компонентам препарата и противопоказания. Например, Беродуал нельзя применять лицам с тахиаритмией и с осторожностью он назначается при некоторых болезнях сердца, сосудов, глаз и людям с сахарным диабетом. У лазолвана таких противопоказаний нет.
Дозировка и пропорции – как правильно применять препараты детям и взрослым
Для одной или раздельных ингаляций препаратов существуют свои особенности. Дозировка определяется по инструкции, либо назначается врачом. Протяженность лечения также определяет врач, но в среднем она составляет не менее 5 дней.
При насморке, как дышать над картошкой подскажет данная статья.
Дозировка Беродуала – ингаляции с физраствором
Количество препарата варьируется в зависимости от тяжести приступа. Беродуал нельзя применять перорально. Для проведения ингаляций указанное количество капель препарата разводится физраствором до объема 3-4 мл. Лечение начинают с минимально допустимых доз, постепенно их увеличивая.
У взрослых, включая пожилых людей, и детей старше 12 лет доза составляет от 1 до 2,5 мл (20-50 капель).
Детям от 6 до 12 лет препарат назначается в дозировке 0,5 мл (10 капель препарата) до 2 мл (40 капель). Обычно при умеренном бронхоспазме или длительной терапии назначают минимальную дозировку, для купирования тяжелого приступа необходимо 20-40 капель на прием.
У детей в возрасте до 6 лет и с массой тела менее 22 кг лечение Беродуалом проводится под контролем врача, дозировка для ингаляций подбирается из расчета 1 капля на 2 кг веса, но не более 10 капель (0,5 мл) на одну процедуру. Суточная доза для маленьких детей не должна превышать 30 капель, т.е. проводится обычно 3 ингаляции с перерывом между ними не менее 4 часов.
Что собой представляет аллергический гайморит расскажет этот материал.
В каких дозах использовать Лазолван
Раствор Лазолвана содержит 7,5 мг действующего вещества – амброксола гидрохлода – в 1 мл. Для проведения ингаляций раствор разводят с хлоридом натрия в пропорции 1:1.
Для детей до 6 лет рекомендуемая доза составляет лазолвана 2 мл, для более старшего возраста и взрослых людей – 2-3 мл на одну ингаляцию.
СОВЕТ: для лучшего отхождения мокроты у детей после приема муколитических и отхаркивающих средств прием препаратов сочетают с дренажным массажем: уложив ребенка в слегка наклонное положение (голова ниже уровня тела), постукивают подушечками пальцев или ребром ладони по спине, двигаясь по направлению к шее. У более старших детей хороший эффект для откашливания мокроты дает специальная дыхательная гимнастика.
Одновременная ингаляция – как дышать через небулайзером
Для совместного применения нужно накапать в мерную емкость небулайзера необходимое количество Беродуала, добавить 2 мл Лазолвана (детям младшего возраста дозировку можно уменьшить до 1 мл) и развести 2,5-3 мл физраствора. При возникновении аллергических реакций на компоненты препаратов специалисты рекомендуют использовать антигистаминное средство Супрастин.
Применение при беременности, если усилился кашель
Беременным женщинам со сроком беременности до 13 недель Лазолван к применению противопоказан. Во II и III триместрах делать ингаляции с Лазолванам можно только по назначению врача, который сможет правильно сопоставить лечебный эффект препарата для матери со степенью риска для плода.
В I и III триместрах противопоказано также применение Беродуала. Входящие в его состав компоненты могут повлиять на родовую деятельность. Во II триместре препарат назначают с осторожностью. В данном случаем, по согласованию с врачом, используют эвкалипт.
Лазолван и Беродуал при лактации применяется только при согласовании с лечащим врачом, т.к. действующие вещества этих лекарств проникают в грудное молоко.
Читайте также о применении при насморке аминокапроновой кислоты по данной ссылке.
Видео
В данном видео вам расскажет подробно про ингаляции Беродуалом.
Выводы
Такие препараты, как Лазолван и Беродуал, лучше всегда иметь в домашней аптечке, особенно если в анамнезе у членов семьи имеются заболевания дыхательной системы или частые приступы кашля на фоне различных инфекционных болезней. Для дополнительного терапевтического эффекта необходимо знать чем можно дышать через небулайзер. Не стоит, однако забывать, о побочных эффектах и возможной аллергии, обязательно соблюдать инструкцию и при первой же возможности показаться врачу.
Неотложная терапия бронхиальной астмы у детей
По данным эпидемиологических исследований распространенность бронхиальной астмы среди детей в России составляет от 5,6 до 12,1% [1]. Бронхиальная астма ведет к снижению качества жизни больных, может быть причиной инвалидизации детей. Выраженные обостре
По данным эпидемиологических исследований распространенность бронхиальной астмы среди детей в России составляет от 5,6 до 12,1% [1]. Бронхиальная астма ведет к снижению качества жизни больных, может быть причиной инвалидизации детей. Выраженные обострения этого заболевания представляют определенную угрозу для их жизни. Своевременное проведение в этом периоде астмы адекватной состоянию больных терапии позволяет добиться восстановления бронхиальной проходимости и предотвратить развитие осложнений болезни.
Возникновение обострений бронхиальной астмы у детей обусловливается обструкцией бронхов, связанной с усилением воспаления слизистой оболочки бронхов, бронхоспазмом, скоплением мокроты в просвете бронхов. Наиболее частой причиной развития обострений бронхиальной астмы у детей является предрасположеность к аллергии, острые респираторные вирусные и бактериальные инфекции. Приступ бронхиальной астмы, как проявление ее обострения, характеризуется возникновением затрудненного свистящего дыхания, сопровождаемого удлиненным выдохом; кашля, ощущения заложенности в груди. При легком приступе бронхиальной астмы общее состояние больных обычно не нарушено. В легких прослушивается небольшое количество свистящих хрипов, отмечается небольшое удлинение выдоха, при этом одышка незначительна, а втяжение уступчивых мест грудной клетки едва заметно. В случаях приступа бронхиальной астмы средней тяжести у больных по всему полю легких прослушиваются свистящие хрипы, выявляется втяжение уступчивых мест грудной клетки, продолжительность выдоха в два раза превышает продолжительность вдоха, частота дыхания увеличивается на 50%. При осмотре ребенка над легкими обнаруживается коробочный оттенок перкуторного звука, отмечается тахикардия, нарушение общего состояния. Больные нередко принимают вынужденное положение сидя. Тяжелый приступ бронхиальной астмы характеризуется возникновением признаков дыхательной недостаточности в виде цианоза носогубного треугольника, крыльев носа, мочек ушей. Вследствие выраженного нарушения бронхиальной проходимости свистящие хрипы прослушиваются как при вдохе, так и при выдохе. Наблюдается заметное втяжение уступчивых мест грудной клетки, выраженное удлинение выдоха, превышающее по продолжительности вдох более чем в два раза, число дыханий увеличивается более чем на 50%. У больных обнаруживается тенденция к повышению артериального давления, отмечается выраженная тахикардия.
Обострение бронхиальной астмы у некоторых детей носит пролонгированный характер в виде астматического состояния (Status asthmaticus). Основной причиной его развития является несвоевременное и неадекватное состоянию больного лечение. Другими причинами астматического состояния могут быть контакт больного с причинно-значимыми аллергенами, наслоение острого респираторного заболевания, воздействие ирритантов, необоснованно быстрая отмена или снижение дозы глюкокортикостероидов, бронхиальная инфекция [2]. Причиной возникновения тяжелых обострений бронхиальной астмы у детей также могут быть резкое ухудшение экологической ситуации за счет загрязнения воздушной среды химическими соединениями, изменение метеоситуации.
Критериями астматического состояния являются следующие клинические признаки: наличие некупирующегося приступа бронхиальной астмы более 6–8 часов, неэффективность лечения ингаляционными бронхоспазмолитическими препаратами симпатомиметического ряда, нарушение дренажной функции легких (неотхождение мокроты), наличие признаков дыхательной недостаточности.
Стадия относительной компенсации астматического состояния характеризуется клинической картиной затянувшегося тяжелого приступа бронхиальной астмы, сопровождающегося гипоксемией (PaO2 55–60 мм рт. ст.), нередко гиперкапнией (PaCO2 60–65 мм рт. ст.), и респираторным алкалозом. У некоторых детей обнаруживается респираторный или метаболический ацидоз.
В стадии нарастающей дыхательной недостаточности, характеризуемой возникновением синдрома молчания в легких, при астматическом состоянии вследствие тотальной обструкции бронхов отмечается ослабление, а в последующем исчезновение дыхательных шумов, вначале в отдельных сегментах легких, затем в долях его и в целом легком. Развивается диффузный цианоз, появляются признаки сердечно-сосудистой недостаточности с падением артериального давления. Обнаруживается гипоксемия (PaCO2 50–55 мм рт. ст.), гиперкапния (PaCO2 65–75 мм рт. ст.), метаболический ацидоз.
В случаях продолжающегося ухудшения состояния больных может развиться глубокая дыхательная недостаточность, характеризующаяся отсутствием дыхательных шумов в легких, адинамией, последующей потерей сознания и судорогами, возникновением асфиксии.
При тяжелых обострениях бронхиальной астмы признаками выраженной дыхательной недостаточности, несущей угрозу жизни больного, являются:
Более быстрое развитие приступа астматического удушья отмечается в случаях, когда он является одним из проявлений системной аллергической реакции.
Терапию обострений бронхиальной астмы проводят с учетом тяжести и характера осуществлявшегося лечения. При сборе данных анамнеза выясняют причины, вызвавшие обострение болезни, препараты, ранее использовавшиеся для снятия обострений, применялись ли в этих целях глюкокортикостероиды. Оценку состояния больного бронхиальной астмой проводят на основании осмотра, исследования легочных функций. При тяжелых обострениях астмы целесообразно проведение рентгеновского исследования легких, определение уровня газов крови.
Объективную информацию о выраженности обструкции бронхов дает определение пиковой скорости выдоха, падение которой при бронхиальной астме находится в прямой зависимости от тяжести развернувшегося обострения бронхиальной астмы. Величины пиковой скорости выдоха в пределах от 50 до 80% свидетельствуют об умеренно выраженных или легкой степени нарушениях бронхиальной проходимости. Показатели пиковой скорости выдоха менее 50% от должных значений указывают на развитие тяжелого обострения бронхиальной астмы.
Полезным в оценке состояния больного может быть определение насыщения кислородом крови. Снижение насыщения кислородом крови менее 92% свидетельствует о наличии у больного тяжелого обострения бронхиальной астмы. Выявление при исследовании капиллярной или артериальной крови гипоксемии и гиперкапнии свидетельствует о развитии у больного тяжелой обструкции бронхов. При тяжелых обострениях бронхиальной астмы целесообразно проведение рентгенографического исследования легких, при котором иногда выявляют ателектаз, пневмомедиастинум, воспалительный процесс в легких.
Для лечения обострений бронхиальной астмы в настоящее время используются бронхоспазмолитики (β2-адреномиметики, М-холиноблокаторы, препараты теофиллина, комбинированные бронхоспазмолитические препараты), глюкокортикостероиды (системные, ингаляционные) и муколитические средства (ацетилцистеин, амброксол и др.).
Для оказания неотложной помощи при бронхиальной астме у всех больных используются бронхоспазмолитики. β2-адреномиметики — сальбутамол (Вентолин, Сальбен), фенотерол (Беротек), тербуталин (Бриканил), кленбутерол (Спиропент), избирательно стимулируя β2-адренорецепторы, обладают мощным быстро наступающим бронходилатирующим действием.
Выраженным бронходилатирующим действием обладают блокаторы М-холинорецепторов, снижающие влияние парасимпатической нервной системы и в связи с этим дающие эффект расслабления гладкой мускулатуры бронхов. Препарат этой группы бронходилататоров ипратропиум бромид (Атровент) при ингаляционном применении оказывает бронхоспазмолитический эффект через 30 минут с достижением его максимума через 1,5–2 часа.
Сочетанное применение антихолинергических средств и β2-агонистов в виде препарата «Беродуал» для ингаляционного введения дает более выраженный терапевтический эффект, чем изолированное применение Беротека.
Бронходилатирующее действие препаратов метилксантинового ряда, в том числе Эуфиллина, связано с их способностью блокировать рецепторы аденозина и тем самым воздействовать на пуринергическую тормозящую систему, усиливать синтез и секрецию эндогенных катехоламинов в коре надпочечников. Препараты теофиллинового ряда стимулируют дыхание и сердечно-сосудистую систему, снижают давление в малом круге кровообращения.
Глюкокортикостероиды, оказывая выраженное противовоспалительное и иммунодепрессивное действие, уменьшая отек слизистой оболочки бронхов и секреторную активность бронхиальных желез, являются эффективными средствами лечения детей с острой бронхиальной астмой.
Муколитические средства (ацетилцистеин, карбоцистеин, амброксол) могут назначаться детям с бронхиальной астмой для облегчения откашливания мокроты в связи с их способностью снижать ее вязкость.
Первичная помощь на амбулаторном этапе детям с легким и среднетяжелым обострением бронхиальной астмы включает проведение следующих лечебных мероприятий:
В табл. представлены подходы к выбору типа ингалятора для детей с бронхиальной астмой с учетом эффективности доставки препарата, экономической эффективности, безопасности, простоты и удобства применения.
Дозированные аэрозольные ингаляторы (Ветолин, Саламол Эко, Саламол Эко легкое дыхание) содержат в 1 ингаляционной дозе 100 мкг сальбутамола. При легком и среднетяжелом обострении бронхиальной астмы они назначаются по 2 ингаляционных дозы на прием с интервалом между ингаляциями в 2 минуты. Содержащий сальбутамол порошковый дозированный ингалятор имеет в 1 ингаляционной дозе 200 мкг препарата, детям его назначают по 1 ингаляционной дозе на прием.
Дозированный аэрозольный ингалятор на основе Беродуала содержит в 1 ингаляционной дозе 50 мкг фенотерола и 20 мг ипратропиума бромида, детям старше 6 лет Беродуал назначается по 2 ингаляционные дозы на прием.
Введение β2-агонистов в виде дозированных аэрозолей наиболее эффективно для детей старше 7 лет, способных в должной мере овладевать техникой пользования ингалятором. Для детей 3–7 лет и младшего возраста эффективно лечение дозированными аэрозолями β2-агонистов с помошью спейсеров. Введение с помощью ингаляторов пудры бронхоспазмолитиков наиболее эффективно для детей 3–7 лет. Введение растворов b2-агонистов при помощи небулайзеров чаще проводят детям младшего возраста и больным с тяжелыми обострениями бронхиальной астмы, когда они из-за тяжести состояния не могут осуществить должным образом ингалирование препарата.
Для проведения небулайзерной терапии детям с обострениями бронхиальной астмы наиболее часто используют растворы Вентолина и Беродуала.
Вентолин выпускается в пластиковых ампулах по 2,5 мл, содержащих 2,5 мг сальбутамола сульфата. При легком приступе бронхиальной астмы разовая доза составляет 0,1 мг (или 0,02 мл) на 1 кг массы тела, при среднетяжелом приступе астмы — 0,15 мг (0,03 мл/кг). При тяжелом приступе бронхиальной астмы Вентолин назначают по 0,15 мг или 0,03 мл на 1 кг массы тела с интервалом между ингаляциями препарата 20 минут. Длительная (в течение 24–48 часов и более) терапия Вентолином через небулайзер проводится в дозе 0,15 мг/кг каждые 4–6 часов.
Беродуал для ингаляций через небулайзер назначается детям с бронхиальной астмой до 6 лет в дозе 0,5 мл (10 капель), от 6 до 14 лет — 0,5–1 мл (10–20 капель). Разовая доза Беродуала ингалируется через небулайзер в 2–4 мл физиологического раствора.
Небулайзерная терапия Беродуалом по сравнению с проводимым лечением Вентолином более эффективна при обострениях бронхиальной астмы, вызванных острой респираторной вирусной инфекцией, воздействием химических поллютантов.
У детей с нетяжелым обострением бронхиальной астмы возможно пероральное применение бронхоспазмолитиков.
Сальбутамол (Вентолин) детям в возрасте от 2 до 6 лет назначают внутрь 3–4 раза в сутки в дозе 0,5–2 мг, от 6 до 12 лет — 2 мг, старше 12 лет — 2–4 мг.
Тербуталин (Бриканил) детям в возрасте 3–7 лет назначают внутрь 2–3 раза в сутки в дозе 0,65–1,25 мг, от 7 до 15 лет — в дозе 1,25 мг.
Кленбутерол назначают внутрь в суточной дозе 2 мкг на 1 кг массы тела, суточную дозу распределяют на 3–4 приема.
Эуфиллин назначают в дозе 4 мг/кг массы тела 3–4 раза в сутки.
Терапия тяжелых обострений бронхиальной астмы у детей должна проводиться в условиях стационара.
Факторами высокого риска развития тяжелых обострений бронхиальной астмы у детей являются:
Развивающиеся при тяжелом обострении бронхиальной астмы выраженная одышка, тахикардия, участие в акте дыхания вспомогательной дыхательной мускулатуры, появление признаков, угрожающих жизни больного (цианоза, синдрома молчания в легких, ослабления дыхания, общей слабости, падения пиковой скорости выдоха (ПСВ)
И. И. Балаболкин, доктор медицинских наук, профессор, член-корреспондент РАМН
НЦЗД РАМН, Москваф