Что съесть при раздраженном кишечнике
Что съесть при раздраженном кишечнике
При заболеваниях кишечника особенно важно уделять внимание питанию. Кишечные заболевания часто становятся причиной дефицита полезных веществ в организме, поскольку нарушают работу ЖКТ и мешают усвоению питательных веществ. Помимо белков и жиров, организм может недополучать витамины и микроэлементы, которые необходимы для нормальной работы, поэтому важно позаботиться о том, чтобы не допустить дефицита. Помогает в этом правильная организация питания.
Каким должен быть рацион при заболеваниях ЖКТ
Диета при заболеваниях кишечника не должна быть скудной, наоборот, в рацион необходимо будет включить достаточно калорийные продукты. Если у человека нарушен процесс усвоения пищи, то он обычно начинает быстро худеть, “тает” не только жировая, но и мышечная ткань. Этот процесс необходимо уравновесить, увеличив количество поступающего в организм полноценного белка (не менее 130-140 г.).
Рекомендуется перейти на дробное питание и принимать пищу 5-6 раз в день небольшими порциями, чтобы снизить нагрузку на кишечник. Пища будет поступать в организм более равномерно, а организм сможет усвоить больше полезных веществ.
Витаминный комплекс
Заболевания кишечника подлежат обязательному лечению, но процесс это, как правило, небыстрый. Пока устранить причину заболевания не удастся, организм будет недополучать витамины и питательные вещества. Диета не всегда может полностью перекрыть образовавшийся дефицит, поэтому врач может назначить приём специальных витаминных комплексов. В некоторых случаях авитаминоз может быть слишком сильным, поэтому витамины вводят внутривенно.
Дефицит минеральных веществ
При заболеваниях кишечника в организм поступает недостаточно минеральных веществ, но этот дефицит можно восполнить при помощи молочных продуктов. В них не только содержится много минеральных веществ, но они ещё и легко усваиваются организмом. Молочные продукты способны обеспечить организм достаточным количеством фосфора и кальция, однако нужно иметь в виду, что не все молочные продукты могут хорошо переноситься организмом при заболеваниях кишечника. Например, свежее молоко может оказаться слишком “тяжёлым”, а кисломолочные продукты, благодаря повышенной кислотности, могут раздражать стенки желудка.
Наиболее нейтральным и полезным продуктом при заболеваниях кишечника будет пресный творог, а также несолёный и нежирный сыр. Эти продукты могут стать альтернативой кефиру и йогурту. Важно только, чтобы продукты были свежими и натуральными, без дополнительных специй и усилителей вкуса.
Продукты-регуляторы работы кишечника
Различные заболевания кишечника могут сопровождаться различными, а иногда даже противоположными симптомами. Например, человек может страдать от диареи или, наоборот, мучиться от запоров. Наладить работу кишечника можно при помощи определённых диет и употребления продуктов, которые имеют послабляющий эффект или ослабляют работу кишечника.
К натуральным “послабляющим средствам” относятся сухофрукты, кефир, бобовые культуры, овсяная и гречневая крупы. Их рекомендуется употреблять людям, страдающим периодическими запорами, даже если они не вызваны заболеваниями кишечника. Помогают желудку работать легче протёртые каши, слизистые супы, и продукты с высоким содержанием танина.
Диета №4 при заболеваниях кишечника
Люди, которые страдают от заболеваний кишечника, наверняка слышали или даже испытали на себе “диету №4”. Это специальная диета, которую разработали для лечения и профилактики кишечных заболеваний. “Диета №4” имеет ещё несколько вариаций, которые обозначаются буквами. В их основе лежит всё та же “диета №4”, но с определёнными послаблениями, поправка делается на степень выраженности заболевания и стадию его излечения.
Сама “диета №4” является наиболее щадящей для пищеварительного тракта, а потому наиболее строгой. Она предусматривает питание с низким содержанием жиров и углеводов. В рационе не должно быть жареных, копчёных, солёных и других острых или пряных блюд. Разрешена только еда, приготовленная на пару или отваренная, а затем протёртая до состояния пюре.
Распространённая вариация “диеты №4” — “диета №4в” назначается людям, которые уже перенесли острую стадию заболевания кишечника и постепенно возвращаются к привычному полноценному питанию. “Диета №4в” помогает восстановить потерянный из-за болезни вес и предполагает дробный приём пищи.
Диета №4в: что можно и чего нельзя
Диета №4в не такая строгая как диета №4. Считается, что человек уже перенёс заболевание и готов вернуться к нормальной жизни, но должен делать это постепенно, чтобы не допустить дополнительного стресса для организма. Можно употреблять в пищу разные группы продуктов, но придерживаться ограничений.
Можно есть сухие бисквиты и печенье, вчерашний хлеб, но избегать сдобной и сладкой выпечки и пирожков. Можно употреблять супы на овощном бульоне, нежирное мясо и рыбу, запечённые, отваренные или приготовленные на пару, при этом нужно отказаться от колбасных изделий и всего жареного. То же самое относится и к блюдам из яиц: в рационе могут присутствовать паровые омлеты и белковые блюда, но не должно быть сырых, сваренных вкрутую яиц и яичницы. Допускается употребление рассыпчатых каш из нежных круп и мелких макарон, а также отварных овощей, однако их нужно готовить на воде или с минимальным количеством масла.
Под запретом молочные и сладкие каши, сырые овощи, крупные виды макарон, некоторые грубые крупы, фрукты и ягоды с повышенной кислотностью, цельное молоко и кисломолочные продукты, сладкие газированные напитки, крепкий чай, кофе и алкоголь, растительное и растительно-сливочное масло. Заменить все эти продукты можно более “щадящими” аналогами: на сладкое запекать яблоки или выбирать фрукты с нежной текстурой, молоко употреблять только в качестве добавок к другим блюдам, кисломолочные продукты заменить некислым творогом или творожной пастой, пить некрепкий чай или отвар шиповника, можно позволять себе добавить в блюда немного натурального сливочного масла.
Принципы выбора диеты
Заболевания кишечника вовсе не обрекают человека на голодание, наоборот, задача лечебных диет в том, чтобы помочь организму усваивать полезные вещества, которые ему необходимы для нормальной работы. Придётся отказаться от продуктов, которые излишне нагружают органы пищеварения в пользу калорийной, но легко усваиваемой еды. Придерживаясь лечебно диеты, человек сможет восстановить потерянный вес и не спровоцировать усиление или рецидив болезни.
Синдром раздраженной кишки: новые рекомендации по диете
Весной 2012 года. Британская диетологичекая ассоциация (BDA) опубликовала рекомендации по диете при синдроме раздраженного кишечника (СРК) у взрослых.
Большая часть утверждений, приведенных в рекомендациях, характеризуется низким уровнем доказательности, что связано с недостатком качественных исследований, которые могли бы быть отобраны для включения в анализ. В связи с этим, авторы приводят также рекомендации по проведению исследований по данной проблеме.
Целью рекомендаций британских коллег явился систематический анализ ключевых аспектов диетологического контроля СРК для разработки доказательных рекомендаций. Группа разработчиков руководства составила список проблем, связанных с диетой пациентов с СРК. В частности: роль молока и лактозы, некрахмальных полисахаридов (НКП) и ферментируемых углеводов в развитии вздутия живота; применение пробиотиков; использование эмпирических и элиминационных диет. По данным обширного литературного поиска и критической оценки исследований группа разработала рекомендации по диете пациентов с синдромом раздраженной кишки, основанные на данных доказательной медицины, а также рекомендации по проведению исследований по данному вопросу. Полученный в итоге алгоритм представляет собой 3 линии диетологического контроля:
Кроме того, группа составила рекомендации для исследователей, содержащие требования к дизайну рандомизированных контролируемых исследований (РКИ).
Клинические рекомендации
Клинические рекомендации включают следующие моменты (в скобках указан уровень доказательности):
В новых рекомендациях по диете приводятся положения и практические советы для диетологов, касающиеся эффективного диетологического контроля симптомов раздраженного кишечника у взрослых. Будущие исследования должны сосредоточиваться на клинической эффективности и/или безопасности применения диеты с использованием объективной оценки симптомов с учетом подтипа синдрома раздраженного кишечника.
Low FODMAP: рекомендованная диета при СРК
Low FODMAP: рекомендованная диета при СРК
I. Общая характеристика диеты low FODMAP
Ученые, занимающиеся исследованиями заболеваний органов желудочно-кишечного тракта, установили, что некоторые компоненты пищи могут провоцировать появление симптомов или усиливать их у пациентов с синдромом раздраженного кишечника (СРК), функциональным вздутием живота и некоторыми другими болезнями. К таким компонентам относятся определенные углеводы, которые хорошо расщепляются в кишечнике, однако плохо всасываются или не всасываются вовсе.
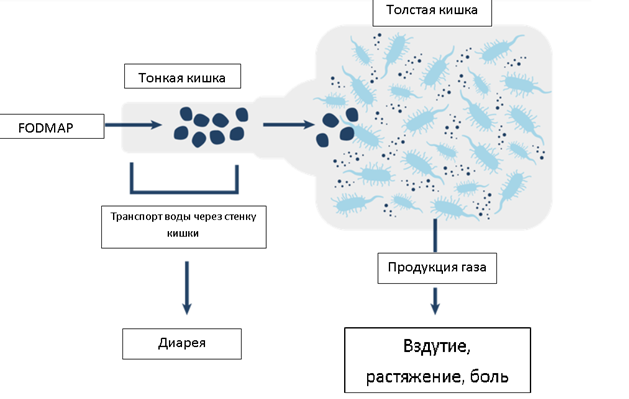
Какие же это углеводы? К ним относятся лактоза, фруктоза, фруктаны, галактаны, а также сахарные спирты. Данные вещества были объединены в группу FODMAP. Акроним FODMAP обозначает группу ферментируемых (F) углеводов – олиго- (O), ди- (D) и моносахаридов (M), а также полиолов (P). Невсосавшиеся углеводы активно перерабатываются бактериями толстой и тонкой кишки с образованием газов. Некоторые из них обладают высокой осмотической активностью, что приводит к перемещению жидкости в просвет кишечника – развивается послабление стула вплоть до диареи (см.рисунок ниже).
Рисунок – вероятный механизм возникновения/усиления симптомов у пациентов с СРК при употреблении пищи, богатой веществами FODMAP.
У здоровых людей симптомы вздутия живота и послабление стула могут развиться при употреблении большого количества углеводов FODMAP. Ярким примером служит диарея после съеденной сливы или черешни в большом количестве. У лиц с СРК порой достаточно небольшого превышения FODMAP веществ в рационе для появления или усиления симптомов. Это, например, наблюдается при наличии у пациента лактазной недостаточности или непереносимости фруктозы.
Лактазная недостаточность во взрослом возрасте – это снижение активности фермента лактазы, которая расщепляет молочный сахар лактозу в просвете тонкой кишки. Вероятность развития лактазной недостаточности увеличивается с возрастом, поскольку снижение активности фермента – это закономерный эволюционный процесс при переходе от грудного вскармливания на взрослый тип питания. Вторичная лактазная недостаточность может наблюдаться при некоторых заболеваниях кишечника инфекционного и воспалительного происхождения. Следствием низкой активности фермента лактазы является плохое расщепление молочного сахара, а употребление продуктов с большим количеством лактозы может привести к появлению описанных выше симптомов.
Непереносимость фруктозы как следствие плохого всасывания этого углевода – нередкая проблема в практике врача-гастроэнтеролога. Фруктоза, как и другие углеводы, всасывается в тонкой кишке, однако возможность усвоения фруктозы в кишечнике человека ограничена. Исследования на здоровых добровольцах показали, что 15 г фруктозы всасывается у 100% лиц, 25 г фруктозы – у 90% испытуемых, однако большую дозу углевода (50 г) могут усвоить лишь 20-30% лиц.
15 г фруктозы (доза, которая хорошо переносится практически всеми здоровыми лицами) – это много или мало? Такое количество фруктозы содержится в 250 г яблок или 300 г груш или 100 г кураги. Следует помнить, что помимо ягод и фруктов, фруктоза в большом количестве содержится в мёде, кукурузном сиропе, а также входит в состав многих промышленных продуктов питания в качестве альтернативы сахарозе.
Помимо лактозы и фруктозы существуют и другие углеводы FODMAP. Фруктаны являются углеводами, содержащимися в таких продуктах как пшеница, лук, чеснок и т.д. Они не подвергаются всасыванию в кишечнике, зато могут служить пищей для бактерий толстой кишки, что приводит к образованию избыточного количества кишечных газов.
Галактаны тоже относятся к углеводам, которые практически не всасываются в кишечнике из-за отсутствия необходимого фермента. Их, в частности, обнаруживают в бобах, красной фасоли и чечевице.
Полиолы или сахарные спирты содержатся в некоторых овощах, фруктах и грибах. Они могут быть в составе некоторых промышленных продуктов питания (ксилит, сорбит, маннитол в «диабетических» продуктах), а также нередко добавляются в жевательные резинки, леденцы от кашля, сиропы (в т. ч. лекарственные).
Поскольку в обычном рационе питания могут содержаться различные вещества FODMAP зачастую невозможно сразу понять, на какой конкретно углевод плохо «среагировал» кишечник. Более того, современная медицина может установить нарушение всасывания только некоторых (не всех!) углеводов FODMAP. Например, для диагностики лактазной недостаточности используется водородный дыхательный тест с лактозой или определение активности фермента лактазы в биоптате двенадцатиперстной кишки (взятом при гастроскопии). Тот же самый водородный дыхательный тест (в этом случае с раствором фруктозы) используется и для диагностики непереносимости фруктозы.
Гипотеза авторов была очень простой: известно, что какой-то из углеводов FODMAP (один или несколько) может вызвать появление или усиление кишечных симптомов. Чтобы доказать это, следует исключить потенциальные раздражители из рациона на некоторое время и оценить симптомы. Если вздутие живота, послабление стула исчезли или значительно уменьшились, значит какой-то из углеводов «виновен» в провокации симптомов. Остается только выяснить, какой именно.
Данная диета чем-то напоминает элиминационную диету у детей с предполагаемой пищевой аллергией, когда из рациона исключают наиболее вероятные продукты-аллергены, а затем постепенно вводят их в рацион с оценкой симптомов. Подобный подход используется и в диете low FODMAP: во время диеты оценивается эффект от исключения из рациона FODMAP углеводов, а затем выявляются продукты-провокаторы.
II. Эффективность диеты low FODMAP при желудочно-кишечных заболеваниях
Диета low FODMAP была оценена у пациентов с некоторыми желудочно-кишечными заболеваниями. Так, у пациентов с СРК соблюдение этой диеты показало снижение выраженности вздутия живота и интенсивности болей в животе по сравнению с обычной диетой и диетой, где содержание веществ FODMAP было высоким [2, 3]. В связи с этим ряд руководств по лечению СРК (например, рекомендации ВОЗ от 2015 года, рекомендации Канадской гастроэнтерологической ассоциации от 2019 года) отмечает эффективность диеты low FODMAP у части пациентов с СРК в отношении вздутия живота и болей в животе.
Крупные исследования диеты low FODMAP у пациентов с функциональным вздутием живота не проводились, однако до 75% больных СРК отмечали снижение выраженности вздутия живота при соблюдении данной диеты. С учетом этих данных, можно предположить, что диета low FODMAP будет не менее эффективной у тех лиц, которые отмечают вздутие живота как единственный симптом.
III. Этапы диеты low FODMAP
Этап 1. Исключение запрещенных продуктов. Необходимо строго соблюдать принципы диеты с исключением из рациона продуктов, богатых веществами FODMAP (перечень «запрещенных» и «разрешенных» продуктов с указанием количества приведен здесь). Период исключения запрещенных продуктов обычно составляет 3-6 недель. Однако при правильном подборе лечебной диеты и ее неукоснительном соблюдении улучшение самочувствия может наблюдаться уже на первой неделе.
Очень важно, чтобы на период исключения запрещенных продуктов рацион оставался разнообразным. Формирование меню в рамках Этапа 1 диеты должно быть основано на принципах рационального питания. Так, например, количество порций овощей в суточном рационе должно быть не менее 5, молока и кисломолочных продуктов (разрешенных диетой) 2-3 порции в день, фруктов – 2 порции, злаков и продуктов из них – 6-7 порций.
Размеры «порции» различается как внутри одной группы продуктов, так и между группами. Например, для большинства овощей одна порция обычно составляет 75 г. В группе молочных продуктов и заменителей молока 1 порция это 1 чашка (250 мл) молока, 3/4 чашки (200 мл) кисломолочных продуктов, 2 кусочка твердого сыра, 1/2 чашки (120 г) мягкого сыра или творога. Одна порция фруктов соответствует в среднем 100-150 г свежих плодов (1 банан, 1 груша, 1 апельсин или 2 мандарина, 2 киви) или 30-40 г сушёных фруктов или 1/2 стакана сока. В группе злаков одна порция это 1 кусок хлеба (40 г), полчашки приготовленных круп и макаронных изделий (75-120 г), 4 столовые ложки хлопьев и мюсли.
Завтрак может включать в себя следующие блюда:
Этап 2. Расширение диеты. В случае достижения эффекта на фоне диетотерапии (исчезновение или значимое уменьшение симптомов заболевания) рекомендуется постепенное введение в рацион продуктов с высоким содержанием веществ FODMAP. На этом этапе уточняются те FODMAP продукты, которые вызывают появление симптомов, а также определяется допустимое количество этих продуктов в рационе. При отсутствии эффекта от диеты low-FODMAP (в случае ее строгого соблюдения в течение 6 недель) пациент может вернуться к привычному рациону питания после консультации лечащего врача. Если эффект от диеты наступил до того, как истёк запланированный врачом срок (например, через 3 недели вместо 4-6), расширение диеты можно начать раньше.
Это наиболее важный этап диетотерапии. Решение вопроса о переходе на второй этап принимается после консультации с лечащим врачом, назначившим диету. Правильно выполненное расширение рациона позволит подобрать хорошо переносимые продукты. Что значит правильно? Попробуем разобраться.
Как было сказано выше, к веществам FODMAP относятся 5 разных углеводов. В некоторых продуктах содержится только один вид углеводов (например, в молоке присутствует только лактоза), в других – сразу несколько (ярким примером является арбуз, содержащий фруктозу, фруктаны и маннитол). Для того, чтобы установить реакцию на определенный углевод FODMAP, целесообразно сперва расширять рацион за счет продуктов, содержащих только один из перечисленных углеводов. Например, начать с молочных продуктов, чтобы исключить непереносимость лактозы. Затем – с мёда (источник фруктозы). Маннитол содержится в грибах, сорбитол – в свежем авокадо и персике. Фруктаны помимо некоторых фруктов (дыня и т.д.) являются единственным FODMAP углеводом в свежем репчатом и красном луке и чесноке. Галактаны присутствуют в значительном количестве в миндальном орехе.
Обычно при плохой переносимости определенного углевода (лактозы, фруктозы и т.д.) схожие симптомы будут наблюдаться и при употреблении в пищу других продуктов, содержащих этот углевод.
Не стоит начинать расширение диеты с продуктов, содержащих несколько углеводов. Например, яблоко содержит фруктозу и сорбитол, поэтому при появлении симптомов невозможно будет уточнить, на какой именно углевод так реагирует кишечник.
На введение одного продукта отводится 3 дня.
День 1 – употребление маленькой порции продукта. Поскольку реакция на углеводы FODMAP может отличаться у разных пациентов и обычно зависит от их количества, рекомендовано начать с половины рекомендованной порции. Это может быть, например 100 мл йогурта. Поскольку йогурт содержит лактозу, то в данном случае оценивается переносимость лактозы. Если симптомы (вздутие живота, послабление стула, усиление болей в животе) появились после употребления 100 мл йогурта, это может свидетельствовать о непереносимости даже маленького количества лактозы. Следует попробовать другой продукт с тем же самым углеводом через 3 дня. Если симптомы при употреблении маленькой порции отсутствуют, следует продолжить оценку переносимости обычной порции продукта на 2-й день.
День 2 – употребление стандартной порции продукта. Размеры стандартной порции для овощей, фруктов, злаков и молочных продуктов были описаны выше, более подробная информация представлена в таблицах с продуктами. Во второй день следует употребить в пищу стандартную порцию (например, 200 мл йогурта) с оценкой симптомов. При появлении вздутия живота, усиления болей в животе, послабления стула или других неприятных ощущений проба в день 3 не проводится. Через 3 дня можно попробовать другой продукт с тем же самым углеводом.
День 3 – употребление большой порции продукта. При хорошей переносимости обычной порции, можно оценить переносимость большего количества продукта на третий день. Например, выпить 400 йогурта за один прием пищи (двойная порция). Наличие симптомов будет свидетельствовать о том, что такое большое количество не следует употреблять в пищу. При отсутствии симптомов через три дня следует оценить переносимость других продуктов из той же группы. Например, для оценки переносимости лактозы это может быть творог, сметана, сливки, молоко (коровье, козье).
Каждый новый продукт оценивается по указанной выше схеме (день 1-2-3). Если пациент хочет установить точное количество продукта, который он может переносить (например, что будет при употреблении в пищу 50 мл йогурта?), то такую оценку можно провести дополнительно. Между пробами с двумя разными продуктами должно пройти 3 дня для того, чтобы полностью исключить влияние предыдущего теста на последующий.
После анализа переносимости различных продуктов внутри одной группы (например, группы молока и кисломолочных продуктов), можно перейти к оценке других углеводов. Попробуйте провести пробу на переносимость фруктозы с мёдом и манго. Следующей группой продуктов для оценки выберите, например, чечевицу, фундук и миндальный орех (содержат только галактаны). Гранат, грейпфрут, дыня и некоторые другие фрукты, чеснок и репчатый лук помогут оценить переносимость фруктанов. Сорбитол содержится в персике, абрикосе, авокадо, ежевике. Маннитол в большом количестве содержится в грибах (шампиньоны, белые грибы), а также в цветной капусте.
Далее можно будет провести оценку переносимости продуктов со сложным углеводным составом (могут содержать 2-3 углевода FODMAP). Принцип тестирования тот же самый: день 1-2-3.
Записывайте свои симптомы после проведения пробы с новыми продуктами и разными порциями этих продуктов!
Наименование продукта
День теста
Симптомы после употребления продукта в пищу
Диета при СРК: может ли полезное быть вкусным
Метеоризм и вздутие живота
Как справляться с болью и запором при раздраженном кишечнике?
Как лечить раздраженный кишечник? Для восстановления нормальной работы кишечника стоит задуматься о соблюдении диеты. Правильная диета при СРК — важное условие улучшения самочувствия и дальнейшего предупреждения развития болезни. Начать можно с общих принципов питания, а затем определить состав продуктов для индивидуальной диеты.
Общие принципы питания 3
Помочь раздраженному кишечнику можно с помощью диеты, которая требует соблюдения режима регулярного приёма пищи. Это значит, что важно питаться в специально отведенное время, избегать приема пищи в спешке или в процессе работы. Прием пищи не менее 4-5 раз в день небольшими порциями будет оптимальным, а временные промежутки в пределах 3-4 часов между приёмами пищи помогут полноценному процессу пищеварения: расщеплению пищи соляной кислотой, всасыванию питательных веществ в кишечнике и их поступлению в кровь в необходимом количестве.
Что нельзя при раздраженном кишечнике? 3
Обязательное условие диеты при СРК – исключение из рациона жирных блюд, кофе, а также продуктов, способствующих газообразованию и вздутию живота: капусты, газированных напитков, яблок, черного хлеба, редиса, изделий из дрожжевого теста. Употребление кислых и острых блюд, консервов и алкоголя необходимо свести к минимуму.
Что такое low-FODMAP?
В большинстве случаев понятие «диета» ассоциируется с ограничениями в рационе и отказом от любимых продуктов питания. Для людей, имеющих признаки раздраженного кишечника, разработана особая, не похожая на другие диета. Диета получила название low-FODMAP, которое в переводе означает «продукты с низким содержанием плохо усваиваемых углеводов».
Принцип диеты low-FODMAP основан на замене плохо усваиваемых продуктов более «легкими» аналогами, чтобы избежать неприятных проявлений Синдрома Раздраженного Кишечника: болевых ощущений в животе, нарушений стула и метеоризма.
Какой же он, рацион low-FODMAP при СРК?
Рацион может включать в себя говядину, баранину, свинину, курицу или индейку, рыбу.
Такие фрукты, как груши, яблоки, сливы, персики, а также соки из них, содержат большое количество фруктозы, которая может усиливать проявление симптомов СРК.
Из фруктов наиболее подходящими для здорового рациона будут бананы, апельсины, клубника, лимон, киви, дыня, клюква, черника, мандарины.
Болгарский перец, морковь, огурцы, баклажаны, кабачки, зеленая фасоль, тыква, картофель помогут избежать избыточного газообразования и пагубного влияния на моторику кишечника.
(соя, чечевица, горох, фасоль) включают в свой состав неперевариваемые углеводы, а значит, провоцируют метеоризм.
Чем заменить бобовые? Обратите внимание на кукурузу, рис, просо, овес. Допустимо употребление ячменя, ржи, пшеницы (продуктов, не содержащих глютен).
Соусы, приготовленные из рекомендованных продуктов, растительное или оливковое масла, соевый соус, песто и сальса могут стать завершающим штрихом вашего блюда.
Помимо общих принципов питания, важно также учитывать индивидуальные реакции организма на те или иные продукты. В этом случае незаменимым помощником станет пищевой дневник, где можно будет отмечать каждый приём пищи с указанием продуктов, а также реакцию на них. Уделяя пристальное внимание реакциям своего организма, можно будет определить, какие продукты усугубляют неприятные проявления СРК.
Если после еды появились симптомы Синдрома Раздраженного Кишечника (боль или дискомфорт в животе, вздутие, метеоризм), в дальнейшем эти продукты лучше принимать в пищу по отдельности, либо исключить совсем. Перечень таких продуктов можно составлять на отдельной странице дневника.
Что делать, если симптомы СРК беспокоят здесь и сейчас?
Соблюдение диеты – это, бесспорно, один из основных нелекарственных методов лечения Синдрома Раздраженного Кишечника. Однако для заметного эффекта необходимо придерживаться режима питания длительное время. Если же необходим быстрый эффект, то требуется применение лекарственных средств.
Дюспаталин® 135 мг создан для лечения комплекса симптомов раздраженного кишечника 1 :