Чем остановить желчный понос
Хологенная диарея
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В таблице 1 приведена характеристика основных типов диареи и патогенетические механизмы, лежащие в их основе. В патогенезе диареи участвуют четыре механизма: кишечная гиперсекреция, повышение осмотического давления в полости кишки, нарушение транзита кишечного содержимого и кишечная гиперэкссудация.
Секреторная диарея возникает в результате того, что секреция воды в просвет кишечника преобладает над всасыванием. Основными активаторами секреции являются бактериальные токсины, энтеропатогенные вирусы, лекарства, биологические активные вещества (свободные желчные кислоты, длинноцепочечные жирные кислоты), некоторые желудочно–кишечные гормоны (секретин, ВИП), простагландины, серотонин и кальцитонин.
Секреторная диарея отличается обильным водянистым стулом (обычно более 1 л).
Гиперосмолярная диарея развивается при повышении осмотического давления химуса, препятствующем всасыванию воды из просвета кишечника. Осмотическое давление в полости кишки повышается при нарушении всасывания вследствие накапливания продуктов гидролитического расщепления пищевых веществ в полости кишки. Для гиперосмолярной диареи характерен обильный жидкий стул с большим количеством остатков пищи.
Экссудативная диарея характерна для воспалительных заболеваний кишечника и отличается экссудацией воды и электролитов в кишку через поврежденную слизистую оболочку. При экссудативной диарее стул жидкий, часто с кровью и гноем.
Гипер– и гипокинетическая диарея. Причиной гипер– и гипокинетической диареи является нарушение моторной функции кишечника. Увеличению скорости транзита способствуют слабительные и антацидные лекарства, содержащие соли магния, а также биологически активные вещества, например секретин, панкреозимин, гастрин, простагландины и серотонин.
Этот тип диареи характерен для синдрома раздраженного кишечника. При гипер– и гипокинетической диарее стул частый и жидкий, но суточное количество его не превышает 200– 300 г; появлению стула предшествует схваткообразная боль в животе, стихающая после дефекации.
Указанные выше механизмы диареи тесно связаны между собой, тем не менее для каждой нозологической формы патологии характерен тот или иной преобладающий тип диареи. Этим объясняются особенности клинических проявлений нарушения функции кишечника.
Одним из примеров могут служить заболевания, при которых диарею вызывают желчные кислоты. Диарея, вызываемая желчными кислотами – хологенная диарея (ХД) – имеет свои патогенетические и клинические особенности, а также подходы к лечению [3,4].
Этиология и патогенез ХД
Причиной хологенной диареи служит избыточное поступление желчных кислот в ободочную кишку. Желчные кислоты (ЖК) повышают активность аденилатциклазы в кишечной стенке с образованием цАМФ, который вызывают секрецию ионов Na+ и воды в просвет кишки. Поступление большого количества желчи в ободочную кишку происходит при мальабсорбции ЖК и повышении моторно–эвакуаторной функции тонкой кишки. Нарушения всасывания ЖК редко могут быть первичными (врожденными), довольно часто они вторичны (вследствие болезни Крона и других воспалительных заболеваний тонкой кишки). Повышение скорости транзита по тонкой кишке вызывают интестинальные гормоны, а также сами ЖК, если поступают в пустую тонкую кишку, т.е. в межпищеварительный период. Асинхронное с пищей поступление ЖК наблюдается при дискинезиях желчевыводящих путей, воспалительных заболеваниях желчного пузыря или его отсутствии (холецистэктомия). Наличие большого количества желчи в слепой и других отделах толстой кишки является решающим в патогенезе диареи и болей в правой подвздошной области, часто сопутствующих ХД.
Особенности клинической картины ХГ
Хологенная диарея, как правило, не является самостоятельной нозологической формой. Она возникает, как уже указывалось, или при поступлении большого количества ЖК в ободочную кишку вследствие нарушения всасывания их в тонкой кишке, или быстрого транзита. Поэтому ХД развивается у больных, перенесших резекцию тонкой кишки, при болезни Крона, нарушениях желчеотделения (заболевания желчного пузыря, холецистэктомия и др.).
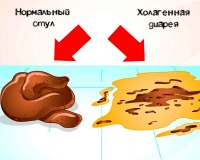
Характерным признаком ХД является присутствие ЖК в стуле: он обычно имеет ярко–желтую или зеленоватую окраску. Другим характерным признаком этого типа диареи может служить боль в правой подвздошной области, часто появляющаяся при пальпации слепой и восходящей кишки. ХД отличается довольно упорным хроническим, но не прогрессирующим течением.
Диагноз
На ХД указывает наличие желчи в кале, что можно видеть по характерной ярко–желтой или зеленоватой окраске фекалий. При колоноскопии иногда можно наблюдать присутствие желчи в кишке: она густо покрывает стенки слепой и восходящего отдела ободочной кишки. Наиболее точно диагноз ХД может быть подтвержден высокой концентрацией ЖК в кале. По нашим данным, пока еще не опубликованным, в норме количество ЖК в суточном количестве кала не превышает 100 мг/г. При ХД концентрация ЖК возрастает в несколько раз. Косвенным подтверждением возможной связи диареи с избыточным поступлением ЖК в ободочную кишку служат клинико–инструментальные признаки патологии желчного пузыря (гипокинезия, изменение толщины стенок, камни и др.), холецистэктомия.
Примерные формулировки диагноза
• Желчно–каменная болезнь. Холецистэктомия (2008). Хологенная диарея.
• Синдром короткой тонкой кишки. Резекция подвздошной кишки по поводу тонкокишечной непроходимости (2007). Хологенная диарея.
• Дискинезия желчевыводящих путей. Хологенная диарея.
Лечение
Целью патогенетической терапии ХД является восстановление нормальной функции желчевыводящих путей и устранение детергентного влияния ЖК на слизистую оболочку кишечника в межпищеварительный период.
Для улучшения функции желчевыводящих путей рекомендуется назначать желчегонные препараты, например, Гепабене. Содержащийся в составе Гепабене алкалоид фумарин устраняет спазмы желчного пузыря и желчных протоков, облегчая тем самым поступление желчи в двенадцатиперстную кишку. Присутствие в препарате гепатопротектора силимарина способствует улучшению функции гепатоцитов и, следовательно, повышению качества желчи. Силимарин связывает свободные радикалы и токсичные вещества в ткани печени; обладает антиоксидантным, мембраностабилизирующим и цитопротекторным действием, стимулирует синтез белка, способствует регенерации гепатоцитов. Таким образом, Гепабене сочетает в себе гепатопротективные и спазмолитические свойства. У больных хроническим холециститом при применении Гепабене увеличивается холерез и улучшается сократительная функция желчного пузыря. Гепабене следует назначать по 1 капсуле во время еды, не разжевывая, запивая водой.
С целью улавливания ЖК в межпищеварительный период рекомендуется назначать адсорбенты. Основными свойствами энтеросорбентов является способность к связыванию токсических продуктов, нормализация моторики, укрепление защитной функции кишечного слизистого барьера. Энтеросорбенты назначают между приемами пищи, т.е. спустя 3–4 часа после еды.
Больным ХД могут быть показаны и лекарственные средства, применяемые при других типах диареи (табл. 2). Так, при появлении симптомов избыточного бактериального роста в тонкой кишке (метеоризм, повышение водорода в выдыхаемом воздухе и т.д.) назначают антибактериальные средства на протяжении 5–7 дней, затем – пробиотики (линекс, бифиформ, пробифор и др.) в течение 3–4 недель. Больным с обширно резекцированной тонкой кишкой показан октреотид. Являясь синтетическим аналогом соматостатина, этот препарат тормозит секрецию воды и электролитов в просвет кишки и уменьшает водную диарею. Октреотид назначают п/к по 100 мкг 3 раза в сутки до стихания диареи.
Применение такой комплексной терапии способствует прекращению хологенной диареи в течение 1–2 недель.
Выводы
1. Патогенетическим механизмом развития хологенной диареи является повышенное поступление желчи в толстую кишку, где она усиливает секрецию воды и электролитов.
2. Хологенная диарея развивается после обширной резекции тонкой кишки, включая подвздошную, у больных с воспалительными заболеваниями подвздошной кишки, дискинезиях желчевыводящих путей и после холецистэктомии.
3. Хологенную диарею, развивающуюся после холецистэктомии, можно рассматривать, как отдельный вариант постхолецистэктомического синдрома.
4. Основными клиническими симптомами хологенной диареи являются частый водянистый стул с ярко–желтой или зеленоватой окраской фекалий и боли в правой подвздошной области при поступлении большого количества желчи в слепую кишку.
5. Для лечения хологенной диареи необходимо применять: а) в межпищеварительный период – адсорбенты, связывающие избыток неабсорбированных желчных кислот в толстой кишке; б) во время еды – желчегонные средства, способствующие оптимальному участию желчи в кишечном пищеварении.
Литература
1. Farthing M. J. Diarrhoea: a significant world wide problem. Int. J. Antimicrob. Agents 2000; 14: 65–9.
2. Binder H. J. Causes of Chronic Diarrhea. NEJM 2006; 355: 236–9.
3. Парфенов А.И. Болезни илеоцекальной области. М.: Анахарсис 2005; 280 с.
4. Парфенов А.И., Крумс Л.М., Лычкова А.Э., Полева Н.И. Хологенная диарея. Тер. Арх.2008;80 (2):33–38
Хологенная диарея
Врачи
Хологенная диарея – одна из самых распространенных причин нарушений стула в практике врача-гастроэнтеролога и, как это ни парадоксально, одно из наименее известных заболеваний в гастроэнтерологии.
Согласно современным данным, до 30-50% всех случаев функциональной диареи (т.е. не связанной с воспалительным процессом, инфекцией и опухолями) – это хологенная диарея. Она достаточно часто является причиной нарушений стула, например, у пациентов с синдромом раздраженного кишечника (до 35%). Считается, что до 1% жителей Европы имеют эту болезнь.
Что же это за заболевание?
Начнем по порядку, с описания нормальных процессов обмена желчных кислот в организме. Желчные кислоты синтезируются печенью из холестерина, поступают в тонкую кишку в составе желчи и участвуют в процессе всасывания жиров пищи. Далее происходит их абсорбция в терминальном отделе подвздошной кишки, откуда они венозной кровью транспортируются обратно в печень. Этот процесс называется «энтерогепатическая циркуляция желчных кислот». Лишь 3-5% желчных кислот (0,3-0,5 г/сутки) не всасываются, они попадают в толстую кишку и выводятся с калом.
В некоторых случаях гораздо большее количество желчных кислот поступает в толстую кишку, где они оказывают «раздражающее» действие – стимулируют секрецию воды, электролитов, слизи и способствуют появлению частого жидкого стула. Это и есть хологенная диарея.
Причины хологенной диареи
Выделяют три типа хологенной диареи, исходя из причины ее развития.
Некоторые авторы выделяют также четвертый тип хологенной диареи, при котором повышенная продукция желчных кислот является следствием приема ряда препаратов (например, метформин).
Клиническая картина хологенной диареи
Основные симптомы хологенной диареи включают:
При сочетании с другими заболеваниями (например, синдромом раздраженного кишечника), часто наблюдаются боли в животе, однако для изолированной хологенной диареи этот симптом не всегда характерен.
Неотложность позывов на дефекацию нередко заставляет пациентов ограничивать свою повседневную активность, выход из дома на длительное время и поездки в незнакомые места.
Диагностика хологенной диареи
Существует три основных метода диагностики этого заболевания:
1) SeHCAT-тест: заключается в приеме внутрь желчной кислоты, меченной изотопом селена Se75, которая также как и обычная желчная кислота всасывается в подвздошной кишке и проходит описанную выше энтерогепатическую циркуляцию. Потери меченой желчной кислоты фиксируют через 7 дней после приема внутрь данного вещества с помощью гамма-камеры. Оставшееся в организме через неделю количество меченых желчных кислот соответствует степени нарушения всасывания: значение
Хологенная диарея ( Мальабсорбция желчных кислот )
Хологенная диарея – это хроническое расстройство стула, вызванное нарушением реабсорбции желчных кислот в подвздошной кишке и их избыточным поступлением в ободочную кишку. Патология сопровождается болью в правой половине живота, императивными позывами к дефекации, учащенным стулом жидкой консистенции, желтой или зеленоватой окраски. Диагностика базируется на исследовании копрограммы, определении желчных кислот в кале, данных колоноскопии, УЗИ. Лечение включает диетотерапию, медикаментозную терапию (секвестранты ЖК, желчегонные средства, спазмолитики, адсорбенты, пробиотики).
МКБ-10
Общие сведения
Хологенная диарея (ХД, мальабсорбция желчных кислот) – тип секреторной диареи, обусловленный повышенной секрецией желчных кислот (ЖК) или их чрезмерным транзитом в толстый кишечник. Первое описание желчной энтеропатии принадлежит американскому физиологу А. Хофману и относится к 1967 году. В настоящее время известно, что идиопатический вариант хологенной диареи диагностируется у 30% пациентов с синдромом раздраженного кишечника и свыше 50% онкобольных, перенесших радио- и химиотерапию тазовых органов. Общая распространенность ХД в популяции достигает 1%.
Причины
К хологенной диареи приводят различные нарушения, возникающие на этапах синтеза, транспортировки и всасывания желчных кислот. Первичная мальабсорбция ЖК обусловлена генетическими дефектами белков-переносчиков, участвующих в их транспорте, или перепроизводством желчных солей (недостаточная экспрессия рецептора фарнезоида (FRX), дефицит гормона FGF-19 в тонком кишечнике).
Существенную роль в развитии вторичного синдрома хологенной диареи играют патологические состояния и операции на билиарном тракте и кишечнике:
Патогенез
Первичные желчные кислоты образуются из холестерина в гепатоцитах печени и являются основным компонентом желчи. При поступлении в тонкую кишку соли ЖК участвуют в расщеплении и всасывании липидов, холестерина, а также жирорастворимых витаминов.
Вместе с продуктами метаболизма ЖК абсорбируются в подвздошной кишке и через портальную вену вновь попадают в печень, откуда снова выделяются в желчный пузырь и далее опять повторяют описанный цикл. Этот кругооборот ЖК носит название энтерогепатической циркуляции. Лишь небольшая часть желчных солей (около 5%) в норме выделяется с калом, остальные вновь участвуют в энтерогепатическом цикле.
Вследствие избыточной секреции, мальабсорбции, ускоренного транзита и других причин значительное количество ЖК поступает в ободочную кишку, где они активизируют фермент аденилатциклазу –катализатор синтеза циклического аденозинмонофосфата (цАМФ). Последний способствует усиленной секреции в просвет толстого кишечника воды и электролитов (ионов натрия), что в итоге приводит к гиперсекреторной диарее.
При повышенной экскреции с калом по механизму обратной связи усиливается синтез ЖК в гепатоцитах. Избыток желчных кислот оказывает дополнительное повреждающее действие на энтероциты, поддерживая мальабсорбцию и хологенную диарею.
Классификация
В современной гастроэнтерологии принято дифференцировать 3 типа хологенной диареи, которые различаются по причинам и механизмам развития мальабсорбции ЖК:
Симптомы хологенной диареи
Основным клиническим признаком ХД выступает учащенный кашицеобразный или водянистый понос, который имеет ярко-желтый либо зеленый цвет, обусловленный высоким содержанием ЖК. Такой стул носит название холереи. Практически все пациенты с хологенной диареей отмечают боль в подвздошной области справа, которая возникает через 30-40 минут после приема пищи. Характерны тошнота, отрыжка с горьким привкусом, метеоризм, урчание.
Императивные позывы к дефекации возникают в любое время суток. Также после дефекации беспокоит жжение в области ануса, что объясняется раздражающим действием на слизистую желчных солей в кале. Хологенная диарея отличается упорным течением, однако со временем не прогрессирует.
Осложнения
Водянистый понос плохо контролируется больными, из-за чего иногда случается недержание стула. Хроническая диарея ограничивает повседневную активность, делает проблематичным выход из дома на продолжительное время, поездки в общественном транспорте. Хологенная диарея препятствует всасыванию жирорастворимых витаминов, способствуя развитию гиповитаминоза A, D, Е, К.
Повышенный расход холестерина, который тратится на синтез ЖК, вызывает гипохолестеринемию, а с ней – снижение либидо, импотенцию, депрессию, повышение риска ИБС и геморрагического инсульта. Раздражение заднего прохода приводит к развитию анусита, анальных трещин.
Диагностика
Методы диагностики хологенной диареи сложны, трудоемки и не всегда доступны. Для подтверждения характера диареи врачу-гастроэнтерологу необходимо установить наличие факторов риска (холецистэктомии, удаления части подвздошной кишки, заболеваний ЖВП, кишечника). Для большей информативности проводятся следующие исследования:
Дифференциальная диагностика
В рамках дифференциальной диагностики выполняется ЭГДС с биопсией, ирригоскопия, энтерография. С их помощью исключаются другие заболевания, сопровождающиеся диарейным синдромом:
Лечение хологенной диареи
Терапия мальабсорбции ЖК складывается из нескольких составляющих: соблюдения диетических рекомендаций и медикаментозной терапии. Из рациона пациентов с хологенными поносами исключаются (или резко ограничиваются) продукты, усиливающие кишечную перистальтику (жиры, растительная клетчатка, маринады, газированные напитки, холодные блюда). Предпочтение отдается слизистым супам, кашам, киселям, таниносодержащим и кальцийсодержащим продуктам.
Медикаментозная терапия подбирается исходя из причины хологенной диареи. Она направлена как на лечение причинного заболевания, так и на патогенетические звенья диарейного синдрома. Основные группы используемых препаратов включают:
Прогноз и профилактика
Четкое следование диете и схеме приема лекарств улучшают самочувствие, нормализуют стул в течение 1-2-х недель. Однако при погрешностях в питании или обострении хронических патологий хологенная диарея может возобновляться снова. Ее полное излечение, как правило, невозможно. Единственным выходом в этих случаях является пожизненная терапия.
Профилактика первичной ХД не представляется возможной. Для предупреждения вторичной и смешанной форм следует позаботиться о снижении факторов риска, приводящих к заболеваниям билиарного тракта, тонкого кишечника, нарушающих секрецию и пассаж желчи.
Научная электронная библиотека
Осадчук А М, Давыдкин И Л, Гриценко Т А, Язенок Н С, Куртов И В,
1.1.2. Хологенная диарея
Хологенная диарея – синдром, связанный с избыточным поступлением желчных кислот в ободочную кишку.
Эпидемиология. Наиболее частой причиной хологенной диареи выступает холецистэктомия. Хологенная диарея развивается, не менее чем у 20 % пациентов, перенесших холецистэктомию.
Этиология и патогенез. Желчные кислоты увеличивают активность аденилатциклазы в кишечной стенке с образованием цАМФ, вызывающим секрецию ионов Na + и воды в просвет кишки, что определяет развитие синдрома секреторной диареи. Поступление значительного количества желчи в ободочную кишку происходит при мальабсорбции желчных кислот и повышении моторно-эвакуаторной функции тонкой кишки. Наибольшее значение имеет механизм развития диареи, связанный с избытком поступления желчных кислот в толстую кишку при билиарной дисфункции, обусловленной воспалительными заболеваниями желчного пузыря или холецистэктомией, или быстрым транзитом желчных кислот при резекциях кишечника.
Клиника. У пациентов с хологенной диареей нередко определяется боль в правой подвздошной области. При пальпации живота диагностируется болезненность в проекции слепой и восходящей кишки. Для хологенной диареи характерно длительное, хроническое течение. Кал при хологенной диареи жидкой или кашицеобразной консистенции, ярко-желтой или зеленоватой окраски.
Диагностика. Верификация данного патологического состояния строится на установлении факта билиарной дисфункции или резекции тонкого кишечника. Макроскопически у пациентов с хологенной диареей кал приобретает ярко-желтую или зеленоватую окраску. При колоноскопии можно наблюдать присутствие желчи в кишке. Наиболее информативным является определение желчных кислот. В норме количество желчных кислот в суточном количестве кала не превышает 100 мг/г, тогда как при хологенной диарее концентрация желчных кислот возрастает в несколько раз.
Лечение. Целью лечения служит нормализация функции желчевыводящих путей и устранение детергентного влияния желчных кислот на слизистую оболочку кишечника в межпищеварительный период. Лечение должно быть как немедикаментозным (диетотерапия), так и медикаментозным. Диетические рекомендации включают ограничение жирной, острой пищи, сырого лука и чеснока, алкоголя, томатного сока. Показано частое дробное питание. При гиперкинетической дисфункции желчевыводящих путей – резкое снижение в рационе питания животных жиров, растительных масел, наваристых мясных, рыбных и грибных бульонов. У пациентов с отсутствием желчного пузыря целесообразно назначение урсодеоксихолевой кислоты в дозе по 250 мг на ночь. При болевом синдроме назначаются спазмолитики. Предпочтение отдается селективным спазмолитикам (мебеверин). Возможно также назначение гепатопротекров, улучшающих состав желчи (силимарин). Для связывания желчных кислот в межпищеварительный период рекомендуется назначать адсорбенты. Как правило, при хологенной диарее развивается синдром избыточного бактериального роста, требующий лечения пребиотиками и пробиотиками. Больным с обширно резецированной тонкой кишкой показан препарат соматостатина (октреотид), тормозящий секрецию воды и электролитов в просвет кишки и уменьшающий водную диарею. Октреотид назначают подкожно (п/к) по 100 мкг 3 раза в сутки до стихания диареи. Применение такой комплексной терапии способствует прекращению хологенной диареи в течение 1–2 недель.
Профилактика. Не разработана, так как синдром носит вторичный характер.
Прогноз. Для выздоровления неблагоприятный. Для жизни – удовлетворительный.
Диарея при заболеваниях органов пищеварения
В практике гастроэнтеролога диарея – один из наиболее распространенных симптомов, который может быть признаком многих различных патологических состояний
В практике гастроэнтеролога диарея – один из наиболее распространенных симптомов, который может быть признаком многих различных патологических состояний. С точки зрения существующих диагностических критериев диарея – патологическое состояние, которое подразумевает изменение как формы кала, так и частоты дефекаций. Прежде всего это учащение стула (более 3 раз за сутки), кроме того, выделение жидких каловых масс (водянистых или кашицеобразных) объемом более 200 мл.
Различают острую и хроническую диарею. Симптомы острой диареи могут проявляться от нескольких дней до 4 нед. В большинстве случаев эпизоды острой диареи связаны с вирусной, бактериальной или паразитарной инвазией. При хронической диарее симптомы наблюдаются более 4 нед.
Заболевания органов пищеварения, как правило, сопровождаются хронической диареей. К ним относятся: атрофические гастриты со сниженной секреторной функцией желудка, постгастрорезекционные и постваготомические расстройства, хронический панкреатит с внешнесекреторной недостаточностью поджелудочной железы, билиарные дисфункции и постхолецистэктомический синдром, хронические заболевания печени, патология тонкой кишки, сопровождающаяся развитием синдрома мальабсорбции, бактериальная контаминация тонкой кишки, язвенный колит и болезнь Крона, опухоли тонкой и толстой кишки, ишемический и псевдомембранозный колиты, функциональные заболевания кишечника, гормональноактивные опухоли желудочно-кишечного тракта (ЖКТ).
Различают четыре патогенетических варианта диареи.
Достаточно часто хроническая диарея является клиническим признаком синдрома мальабсорбции. Этот термин уже многие годы широко применяется в зарубежной литературе. Синдром мальабсорбции характеризуется расстройством всасывания в тонкой кишке питательных веществ и нарушением обменных процессов. В основе развития данного синдрома лежат не только морфологические изменения слизистой оболочки тонкой кишки, но и нарушения ферментных систем ЖКТ, двигательной функции кишечника, а также расстройства специфических транспортных механизмов.
В отечественной клинической практике чаще применяют термин «хронический энтерит». Однако гистологическое исследование у большинства таких больных хронического воспаления не выявляет.
Синдром мальабсорбции может быть обусловлен поражением любого из слоев стенки тонкой кишки. Нарушения всасывания бывают частичными (затрудняется абсорбция отдельных нутриентов) или общими (затруднена абсорбция всех продуктов переваривания пищи).
Различают первичную и вторичную мальабсорбцию. В основе первичной мальабсорбции лежат ферментопатии, наследственно обусловленные изменения строения абсорбтивного эпителия (глютеновая болезнь, непереносимость дисахаридов, коллагеновая спру, тропическая спру).
Вторичная мальабсорбция обусловлена повреждениями различных слоев стенки тонкой кишки, а также других органов (болезнь Уиппла, Крона, хронический энтерит, резекция кишки, патология поджелудочной железы, резекция желудка, отравления, лучевые повреждения, амилоидоз, инфекционные и вирусные заболевания, иммунодефицитные состояния).
Напомним о функциональной морфологии тонкой кишки. Она состоит из четырех оболочек: слизистой, подслизистой, мышечной и серозной.
Слизистая оболочка образует спиральные или циркулярные складки, за счет которых всасывающая поверхность возрастает в 2–3 раза. Кроме того, циркулярное расположение складок способствует перемешиванию химуса и задержке его в образующихся нишах. На поверхности слизистой расположено множество ворсинок. Они представлены выпячиваниями собственной пластинки, покрыты столбчатым эпителием, бокаловидными клетками, однослойным каемчатым эпителием, 90% его составляют энтероциты со щеточной ШИК-положительной каемкой, образованной микроворсинками. На поверхности каждого энтероцита расположено 1500–2000 микроворсинок, которые увеличивают всасывающую поверхность кишки в 30–40 раз (до 200 м2). Щеточная каемка характеризуется высокой активностью щелочной фосфатазы. Среди каемчатого эпителия располагаются бокаловидные клетки.
В основании крипт расположены единичные клетки с крупными эозинофильными гранулами. Это клетки Панета, напоминающие ацинарные клетки поджелудочной железы. Есть данные, что клетки Панета должны компенсировать нарушенную экзокринную функцию поджелудочной железы (содержат трипсин, фосфолипазу, ингибитор трипсина). Кроме того, клетки Панета содержат лизоцим, иммуноглобулин А, т.е. выполняют бактерицидную функцию.
Эпителиальные клетки, покрывающие участки кишки, занятые пейеровыми бляшками, отличаются по строению и функции; их называют мембранозными клетками (М-клетками). Микроворсинок на них мало, активность ферментов ниже. М-клетки захватывают и транспортируют антигены из просвета кишки к лимфоидной ткани. Кроме того, в тонкой кишке много эндокринных клеток.
При мальабсорбции наблюдаются симптомы, связанные с дефицитом электролитов, микроэлементов, витаминов. Может развиваться плюригландулярная недостаточность (гипофизарно-надпочечниковая, половые расстройства, снижение функции щитовидной железы). Напротив, функциональные заболевания кишечника никогда не сопровождаются обменными нарушениями, общее состояние больного не страдает. Однако постановка диагноза функционального расстройства (СРК, функциональной диареи) – всегда очень ответственная и серьезная задача, требующая исключения органической патологии кишечника, инфекционных и глистных заболеваний. В дифференциальной диагностике следует исключить так называемые «симптомы тревоги» (потеря веса, лихорадка, кровь в кале, анемия, отягощенный семейный анамнез по раку толстой кишки, лечение антибиотиками). Существуют диагностические критерии, позволяющие дифференцировать СРК и органические заболевания ЖКТ:
Современная диагностика заболеваний органов пищеварения, ассоциированных с диареей, достаточно сложна и включает в себя помимо клинических большой перечень лабораторных и инструментальных методов.
Прежде всего это общеклинический анализ крови и мочи, копрологическое исследование, биохимический анализ крови (общий белок и белковые фракции, глюкоза, липиды крови, электролиты, сывороточное железо, печеночные пробы, панкреатические ферменты), ЭКГ, микробиологическое исследование кала для исключения инфекционного генеза диареи, определение эластазы-1 в кале. Для оценки кислотопродуцирующей функции желудка проводят рН-метрию. Рентгенологическое исследование включает исследование желудка и пассаж бария по тонкой кишке, при необходимости – ирригоскопию.
В стандарт диагностики при диарее входит и УЗИ органов пищеварения (печень, билиарный тракт, поджелудочная железа, кишечник). При хронической диарее проводится эзофагогастродуоденоскопия с биопсией из нисходящего отдела двенадцатиперстной кишки или проксимального отдела тощей кишки для гистологического исследования, качественного определения активности фермента лактазы в биоптате, бактериологического исследования (для диагностики бактериальной контаминации тонкой кишки); для исключения патологии толстой кишки – колоноскопия с осмотром терминального отдела тонкой кишки. В последние годы для оценки состояния кишечника (особенно тонкой кишки) применяются исследования с помощью видеокапсул.
Дыхательный водородный тест с помощью газоанализаторов позволяет определять избыточный бактериальный рост (бактериальную контаминацию) в тонкой кишке, ферментопатии, моторную функцию тонкой кишки.
В настоящее время появился дыхательный углеродный тест с изотопом С 13 для оценки функционального состояния гепатоцитов, внешнесекреторной функции поджелудочной железы, выявления ферментопатий, бактериальной контаминации тонкой кишки и моторной функции ЖКТ. В трудных диагностических случаях для исключения иммунодефицитных состояний проводят оценку иммунного статуса больного (основные субпопуляции иммунокомпетентных клеток, иммуноглобулины в сыворотке крови). Для оценки местного иммунитета в перфузате тонкой кишки определяют острофазные белки, альбумин, α-1-антитрипсин, секреторный иммуноглобулин А. Стандартным методом, рекомендуемым ВОЗ для оценки проницаемости кишечного барьера, является иммуноферментный метод с нагрузкой овальбумином куриного яйца.
В диагностике глютеновой энтеропатии, помимо гистологического исследования биоптата слизистой тонкой кишки, необходимо определение в сыворотке крови антител к глиадину, тканевой трансглютаминазе и определение антиэндомизиальных антител.
Оценку моторной функции кишечника, помимо рентгенологического исследования, можно проводить и с помощью радионуклидного метода после завтрака с радиометкой Тс 99 (сцинтиграфия желудка, тонкой и толстой кишки).
Лечение хронического диарейного синдрома при заболеваниях органов пищеварения должно быть комплексным, обеспечивать нормализацию нутритивного (трофологического) статуса пациента и развитие адаптационно-компенсаторных процессов, что способствует улучшению качества жизни.
Первым и ведущим должно быть назначение диетотерапии. Лечебное питание при диарее включает назначение стандартной диеты, при необходимости – элиминационных диет и смесей для энтерального питания.
Вариант стандартной диеты характеризуется повышенным содержанием белка (110–120 г), физиологической нормой жиров (90 г) и углеводов (300–350 г), витаминов и минеральных веществ в суточном рационе. Энергетическая ценность составляет 2500–2600 ккал. Предусматривается кулинарная обработка продуктов, позволяющая максимально щадить слизистую тонкой кишки и замедлять продвижение пищи. Питание дробное, исключаются продукты с грубой клетчаткой, молоко, консервы, острые и соленые блюда, спиртные напитки.
Элиминационные диеты подразумевают исключение молока при лактазной недостаточности, назначение безглютеновой диеты и исключение продуктов, содержащих «скрытый» глютен (консервы, колбасные изделия, квас, джин, продукты с глютенсодержащими стабилизаторами) при глютеновой энтеропатии.
Назначение смесей для энтерального питания пациентам с клиническими проявлениями синдрома мальабсорбции, с дефицитом массы тела необходимо во всех случаях, когда стандартной диетой не удается обеспечить нутритивную поддержку. Применяют стандартные, полуэлементные, модульные, иммуномодулирующие и специальные метаболические смеси для коррекции метаболических нарушений, как альтернатива лекарственным препаратам (Нутризон, Клинутрен, Берламин Модуляр, Унипит, Пептамен и др.).
Для коррекции обменных нарушений в ряде случаев применяют заместительную терапию, включающую пероральные регидратационные растворы (Регидрон, Гастролит, Глюкосалан и др.), парентеральное введение белков, аминокислотных смесей в сочетании с анаболическими стероидами (Ретаболил), глюкозы, электролитов, витаминов группы В, аскорбиновой кислоты, препаратов железа.
Для подавления роста патогенной микробной флоры в верхних отделах тонкой кишки назначаются антибактериальные препараты широкого спектра действия – сульфаниламиды (Бисептол, Фталазол, Котримоксазол), производные нитрофуранов (Фурагин, Фуразолидон), хинолоны (Нитроксолин), фторхинолоны (Цифран) в средних терапевтических дозах в течение 5–7 дней. Для подавления роста анаэробных бактерий применяют метронидазол 0,5 г 3 раза в день в течение 7–10 дней. Эффективны кишечные антисептики, имеющие широкий спектр действия: Интетрикс по 1 капсуле 3 раза в день – 7–10 дней, Эрсефурил по 200 мг 4 раза в день – 7 дней.
Помимо этого, в настоящее время для деконтаминации тонкой кишки используют препараты, обладающие пробиотическим действием: Энтерол по 1 капсуле 2 раза в день в течение 14 дней, Бактисубтил по 1 капсуле 2–3 раза в день в течение 3–4 нед, а также препараты на основе сенной палочки (Споробактерин, Биоспорин, Бактиспорин).
После проведения антибактериальной терапии эффективно использование пребиотиков (Хилак форте – 40–60 капель 3 раза в день в течение 2–4 нед; Дюфалак в пребиотической дозе 5–10 мл в день в течение 1 мес) для восстановления нормальной микрофлоры кишечника. С этой же целью назначают препараты пробиотического действия (Линекс, Бифидумбактерин форте, Пробифор, Бифиформ, Ацилакт, Колибактерин в средних терапевтических дозах в течение минимум 4 нед), а также синбиотические биокомплексы (Нормофлорин Л, Нормофлорин Б, Нормофлорин Д) курсами по 2–4 нед.
Одним из пробиотиков, широко применяемых в клинической практике, является Линекс — комбинированный препарат, в состав которого входят три вида бактерий: Bifidobacterium infantis v. liberorum, Lactobacillus acidophilus и нетоксигенный молочнокислый стрептококк группы Д Streptococcus faecium. Линекс отвечает современным требованиям: содержит комплекс живых микроорганизмов, играющих важную роль в поддержании кишечного биоценоза, все три штамма бактерий Линекса устойчивы к воздействию агрессивной среды желудка, что позволяет им беспрепятственно достичь всех отделов кишечника, не теряя своей биологической активности. Применение Линекса безопасно в любой возрастной группе пациентов. Микробные компоненты Линекса обладают высокой резистентностью, что позволяет принимать препарат одновременно с антибиотиками и химиотерапевтическими средствами. Взрослым и детям старше 12 лет назначают по 2 капсулы 3 раза в сутки после еды. Курс лечения зависит от причин развития дисбиотических нарушений. В литературе не отмечено случаев побочных действий или передозировки Линекса.
В лечении антибиотикоассоциированной диареи и псевдомембранозного колита препаратами выбора являются ванкомицин, метронидазол, Энтерол. Пациентам с болезнью Уиппла назначают тетрациклин в дозе 1–2 г в день, Бисептол – 6 мг/кг массы тела в течение 5–9 мес с последующим снижением дозы.
Ингибиторы кишечной моторики и секреции назначают короткими курсами или, по требованию, в случаях острой диареи, при СРК.
С древности врачи использовали при диарейном синдроме настойку опия. В настоящее время назначают лоперамид (Имодиум) для уменьшения частоты стула и гиперсекреции слизи в кишечнике – по 1–2 капсуле 1–4 раза в сутки до появления нормального стула или отсутствия дефекации более 12 ч. Наряду с лоперамидом, к регуляторам моторики кишечника относят платифиллин, гиосцина бутилбромид (Бускопан), дротаверин (Но-шпа), которые назначают по 40–80 мг 3 раза в сутки, Метеоспазмил (1–2 капсулы 3 раза в сутки). При гормонально активных опухолях хорошим антидиарейным эффектом обладают аналоги гормона соматостатина (Октреотид, Сандостатин).
Вяжущие, обволакивающие средства сорбируют жидкость, избыток органических кислот, токсинов. К ним относятся препараты, содержащие белую глину, танин, висмут; Неоинтестопан, Таннакомп (обладающий вяжущим, обволакивающим и антибактериальным действием), Альмагель, Смекта, которые назначают на 5–7 дней.
В клинической практике с этой целью используют и лекарственные растения: чернику, черемуху, зверобой, кору дуба, ольховые шишки, кожуру плодов граната в виде отваров.
Энтеросорбенты препятствуют воздействию бактериальных и вирусных агентов, токсинов, осуществляют цитопротекцию. К ним относят Смекту, Энтеросгель, Полифепан, Фильтрум-СТИ, Неоинтестопан, которые назначают в среднем на 10–14 дней, в интервалах между приемами пищи. При холегенной диарее эффективны Холестирамин, Билигнин.
Ферментные препараты назначают для оптимизации процессов полостного пищеварения. При лактазной недостаточности у детей применяют фермент Лактаза Бэби (1 капсулу с каждым кормлением ребенка в возрасте до 1 года; детям до 7 лет – 2–5 капсул с пищей, содержащей молоко). Взрослым пациентам рекомендуют элиминационную диету (с исключением молока). При выборе ферментных препаратов, содержащих панкреатин, необходимо отдавать предпочтение средствам, характеризующимся высоким содержанием липазы, а также обращать внимание на форму выпуска (минимикросферы, устойчивые к действию желудочного сока) (Креон, Панцитрат). Суточная доза ферментных препаратов в лечении синдрома мальабсорбции должна составлять 30000–150000 ЕД (в пересчете на содержание липазы).
Глюкокортикостероидные препараты применяют при тяжелых и средней степени тяжести формах глютеновой энтеропатии (при средней степени тяжести 20–30 мг при пересчете на преднизолон, при тяжелых формах — 50–70 мг в течение 2 нед с постепенным снижением дозы до полной отмены).
Таким образом, диарея может быть признаком многих заболеваний органов пищеварения. Адекватные диагностические мероприятия при диарейном синдроме позволяют врачу назначать оптимальное комплексное, этиотропное и патогенетическое лечение.
Литература
И. Д. Лоранская, доктор медицинских наук, профессор
РМАПО, Москва