Чем определяется хирургическая тактика при язвенных кровотечениях
Чем определяется хирургическая тактика при язвенных кровотечениях
Число больных с язвенными гастродуоденальными кровотечениями (ЯГДК) из года в год растет и составляет 46-103 на 100 000 взрослого населения в год. Общая летальность при данной патологии остается высокой, хотя в последние годы имеет тенденцию к снижению с 8-9 % до 1,5-3% [2, 5, 10].
В лечении язвенных гастродуоденальных кровотечений на протяжении последних 15 – 20 лет основной приоритет принадлежит эндоскопическим методам, позволяющим добиться окончательного гемостаза в 80-97% случаев [7, 8]. Способствует данному факту комбинированное применение нескольких способов эндоскопического лечения при наличии современного оборудования и обученного персонала на фоне адекватной противоязвенной медикаментозной терапии. Однако до настоящего времени остаются спорными вопросы хирургической тактики, определения показаний к операций, сроков ее выполнения и объема оперативного вмешательства. Так, например, в резолюции Всероссийской конференции хирургов «Современные проблемы экстренного и планового хирургического лечения больных язвенной болезнью желудка и двенадцатиперстной кишки» (Саратов, 2003 г.) было сказано, что «экстренная операция показана больным с профузным кровотечением, у которых консервативные мероприятия, включая эндоскопические, были неэффективными, а также больным с рецидивом кровотечения». Вместе с тем за последнее десятилетие появилось много публикаций о возможности достижения окончательной остановки кровотечения и после его рецидива с использованием комбинации эндоскопических методов гемостаза [2, 4, 6], что нашло отражение в резолюции Пленума Проблемной комиссии «Неотложная хирургия» межведомственного научного Совета по хирургии РАМН и Министерства здравоохранения и социального развития РФ от 06.04.2012г., где рекомендуют использовать комбинированный метод эндоскопического гемостаза, а «оперативное лечение производить при невозможности достичь надежного гемостаза с помощью использования нехирургических методов». Доля оперированных больных по поводу острых гастродуоденальных кровотечений остается довольно высокой. По данным министерств здравоохранения разных регионов оперируются от 10 до 20% больных с ЯГДК [5, 10].
Исследование выполнено с целью улучшения результатов лечения ЯГДК путем применения разработанного алгоритма лечебной тактики.
Материалы и методы
Нами проведен анализ результатов лечения 493 больных с ЯГДК, находившихся на лечении в хирургическом отделении МБУЗ «Городская больница скорой медицинской помощи» г. Ростова-на-Дону. Мужчины составили 79,1%, женщины – 20,9%. Язвенный анамнез выявлен у 73% пациентов, у 17% – кровотечение явилось первой манифестацией язвенной болезни. Все пациенты получили адекватное обследование в объеме осмотра, клинического и биохимического анализов крови и мочи, ультразвуковых, рентгенологических и эндоскопических методов диагностики. По степени кровопотери, согласно классификации А.И. Горбашко (1974), больные распределились следующим образом: легкая степень – 28%, средняя – 39,1%, тяжелая – 32,9%. Источник кровотечения локализовался в двенадцатиперстной кишке в 59%, в желудке – в 41% случаев. Продолжающееся кровотечение из язвы (Forrest 1a,b) при поступлении выявлено у 20,7% больных, в 45% случаев активность кровотечения была оценена как Forrest 2a,b,c и в 34,3% случаев признаков кровотечения на момент исследования в выявленном язвенном дефекте не обнаружено (Forrest 3).
Эндоскопически окончательный гемостаз достигнут у 414 больных (84%). Из средств эндоскопической остановки кровотечения использовали введение в область язвенного дефекта спирт-адреналиновой смеси, а также монополярную и аргоноплазменную коагуляции.
Оперировано 79 больных (16%). Показания к оперативному лечению определяли согласно разработанному нами алгоритму лечебной тактики при ЯГДК. В структуре оперативных вмешательств преобладают органосохраняющие операции:
1. Лапаротомия, иссечение язвы желудка, двенадцатиперстной кишки с пилоропластикой – 38 больных (73,0%).
2. Дистальные резекции желудка – 5 больных (9,6%). Выполнены у больных с сочетанием нескольких осложнений язвенной болезни.
3. Лапаротомия, гастро-, дуоденотомия, прошивание источника кровотечения – 9 больных (17,3%). Произведены при крайне тяжелом состоянии больных и высоким риском выполнения радикальных операций.
4. Оригинальная методика видеоэндохирургического прошивания язвенного дефекта со стороны серозного слоя под эндоскопическим контролем – 27 пациентов (34,2%).
Для снижения инвазивности хирургического лечения нами разработан способ лечения кровоточащих язв желудка и двенадцатиперстной кишки, находящихся на передней стенке (патент на изобретение №2301639 от 27.06.2007г.), который заключается в прошивании кровоточащей язвы одним-тремя сквозными интракорпоральными швами со стороны серозного слоя без вскрытия просвета органа во время эндохирургической операции. Локализация язвенного дефекта и контроль гемостаза осуществляются путем выполнения интраоперационной эзофагогастродуоденоскопии [3]. Применение данного метода оперативного лечения возможно при локализации язвы на передней стенке желудка или луковицы 12-ПК, а также при достаточной эндоскопической визуализации язвенного дефекта (отсутствие больших сгустков, «слепков желудка»).
Результаты и обсуждение
С 2007 г. в лечении больных с ЯГДК использовали разработанный алгоритм лечебной тактики, учитывающий как эндоскопические, так и клинико-лабораторные показатели высокого риска рецидива кровотечения. Самым сложным и дискутабельным в предложенном алгоритме является оценка риска рецидива кровотечения в случае нестабильного гемостаза и выставление показаний к срочному оперативному лечению. Данному вопросу посвящено множество публикаций за последнее десятилетие. Общепринятым на данный момент является прогнозирование риска повторной геморрагии на основании эндоскопических данных с использованием классификации J. Forrest, на что есть непосредственное указание в резолюции Пленума Проблемной комиссии «Неотложная хирургия» (Пятигорск, 2011 г.). Данное положение, на наш взгляд, не совсем полно отвечает на поставленную задачу. Несомненно, необходимо учитывать клинико-лабораторные показатели общего состояния больного. По этому поводу предложены оригинальные методики, шкалы оценки риска рецидива кровотечения. Большинство из них содержит сложные формулы, таблицы, что не упрощает задачу и не экономит время принятия решения хирургом и определения тактики лечения конкретного больного [4].
Нами выделены следующие дополнительные критерии высокого риска рецидива кровотечения:
1. Клинические признаки геморрагического шока, обильная рвота кровью, обильная многократная мелена, уровень гемоглобина ниже 50г\л при поступлении в стационар.
2. Возраст пациента более 60 лет, наличие тяжелой сопутствующей патологии
3. Локализация язвы в проекции крупных сосудов (задняя стенка луковицы 12 перстной кишки, высокие желудочные язвы по малой кривизне).
4. Язвенный дефект более 1,3 см в желудке и 0,8 см в ДПК, наличие других осложнений язвенной болезни (пенетрация, стеноз).
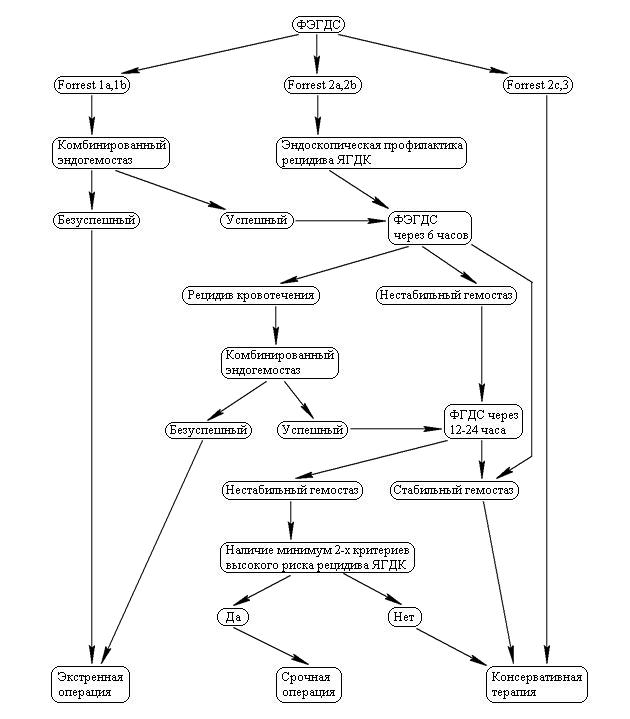
Алгоритм лечебной тактики при ЯГДК
Наличие у больного сочетания любых двух из четырех критериев после контрольной ФЭГДС через 12-24 часа является показанием к срочному оперативному лечению. Показаниями к экстренной операции является безуспешность эндоскопического гемостаза при активном кровотечении Forrest 1a,1b, а также рецидиве кровотечения после первичного или повторного комбинированного эндоскопического гемостаза. Рецидив кровотечения не является абсолютным показанием к экстренному оперативному лечению. При наличии опытного эндоскописта, необходимого оборудования при комбинированном применении методов эндоскопического гемостаза повторная эндоскопическая остановка кровотечения позволила завершить лечение 84 (17%) больных с рецидивом кровотечения консервативно. Особо важная роль при этом принадлежит круглосуточной парентеральной антисекреторной терапии с использованием ингибиторов протонной помпы. Наличие у больного сочетания любых двух из четырех критериев высокого риска рецидива кровотечения после контрольной ФЭГДС через 12-24 часа является показанием к срочному оперативному лечению.
Послеоперационная летальность составила 8,9%, общая – 1,4%. Осложнения развились в 24% случаев: рецидивные кровотечения из ушитой язвы – 5 % (у 3 пациентов кровотечение остановлено эндоскопически, а у 1 больного – путем повторного оперативного лечения); нагноения лапаротомной раны – 10,1 % (8 пациентов, у 2 из которых развилась эвентерация и потребовалась релапаротомия); несостоятельность гастродуоденотомной раны – 2,5 % (у одного больного свищ закрылся консервативно на 16 сутки, а во втором случае понадобилась повторная операция); острая сердечно-сосудистая недостаточность – 10,1% (8 пациентов); пневмония в раннем послеоперационном периоде – 5 % (3 пациента); тромбофлебиты вен нижних конечностей – у 2 пациентов (2,5 %).
Таким образом, разработанный алгоритм и выделенные критерии высокого риска рецидива кровотечения позволяют оптимально выбрать дифференцированный подход к тактике лечения ЯГДК и добиться удовлетворительных результатов лечения данной патологии, согласующихся с большинством современных публикаций.
Рецензенты:
Таранов И.И., д.м.н., профессор, заведующий кафедрой военно-полевой и военно-морской хирургии с курсом военно-полевой терапии ГБОУ ВПО «Ростовский государственный медицинский университет» Министерства здравоохранения Российской федерации, г. Ростов-на-Дону.
Дегтярев О.Л., д.м.н., доцент кафедры хирургических болезней ФПК и ППС ГБОУ ВПО «Ростовский государственный медицинский университет» Министерства Здравоохранения Российской Федерации, г. Ростов-на-Дону.
Язва желудка, осложненная кровотечением
Общая информация
Краткое описание
Период протекания
Длительность лечения (дней): 12
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Факторы и группы риска
Диагностика
Лечение
Консервативная попытка остановки кровотечения, борьба с геморрагическим шоком.
Комплексная гемостатическая терапия:
Вопрос об остановке кровотечения решают на основании данных ФГДС или зондовой пробы: больному вводят желудочный зонд и желудок отмывают до чистой воды. Если при настойчивом промывании не удается добиться чистой воды и в промывных водах имеется свежая кровь, то это говорит о продолжающемся кровотечении. Если удается отмыть желудок, то тонкий зонд оставляют для динамического наблюдения. Возобновление кровотечения проявит себя выделением по зонду свежей крови.
Операция: Резекция желудка
Другие типы операций: 44.41 ушивание язвы желудка.
Показания к операции: продолжающееся кровотечение, рецидив кровотечения, массивность кровопотери, локализация язвы в опасных зонах с обильным кровоснабжением, пожилой возраст больного.
Цель операции: выполнение надежного гемостаза путем удаления язвы или резекция желудка.
Тактика операции. Чем тяжелее состояние больного, тем менее травматична должна быть операция. При крайне тяжелом состоянии больного кровоточащая язва желудка на передней стенке может быть иссечена, а на задней – прошита. Если состояние больного позволяет (АД более 100 мм рт.ст.), то при кровоточащих язвах желудка может быть выполнена ваготомия с иссечением язвы и пилоропластикой.
Послеоперационное ведение больных осуществляется с учетом тяжести кровопотери, объема операции и наличия сопутствующих заболеваний.
Инфузионная терапия зависит от дефицита ОЦК (обычно в первые сутки составляет 3000-4000 мл с последующим уменьшением к 5 дню до 1,5-2 л). Количество гемотрансфузий зависит от степени анемии. Ежедневно переливают плазму, протеин, альбумин, альвезин по 200-400 мл, реополиглюкин по 400 мл, трентал по 5 мл, кристаллоиды (5% глюкоза, раствор Рингера-Локка, витамины С, В, викасол).
Дефицит ОЦК, ЦВД, биохимические показатели крови, мочи должны служить критерием объема и состава инфузионной терапии.
Антибиотикотерапия.
Диета Мейленграхта назначается неоперированным больным с остановившимся кровотечением через сутки после поступления. После операции стол 0 назначается с 3 дня, на 4-5 день – стол 1б и к концу 2 недели – стол 1.
Желудочный зонд после промывания и отсутствия застойных масс удаляют на 2-3 день. На 3 день ставят очистительную клизму.
Швы снимают: через один – на 4-5 дни, остальные – на 10 день.
Язва желудка. Острая с кровотечением и прободением (K25.2)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
Прободение язвы представляет собой возникновение сквозного дефекта в стенке желудка в месте локализации язвы.
В данной подрубрике описано сочетание прободения (перфорации, пенетрации) и кровотечения из язвы желудка.
Период протекания
Минимальный период протекания (дней): 1
Максимальный период протекания (дней): не указан
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Сравнительное изучение эндоскопической картины и морфологических исследований установило, что если при ЭГДС в дне язвы обнаружен жемчужного цвета бугорок или красный бугорок с жемчужным ободком (тип FIIА v+), то при морфологическом исследовании сосудистая стенка выступает над дном язвы и присутствует более тяжелое повреждение сосудистой стенки, чем в тех случаях, когда при ЭГДС выявляется «часовой» тромб без жемчужного ободка (тип FIIА v-) (Chen и соавт., 1997).
В исследованиях J.W. Law и соавт. (1998) показано, что у большинства больных эрозированный сосуд прикрыт фиксированным тромбом-сгустком.
Риск рецидива кровотечения считается невысоким при эндоскопической картине, соответствующей типу FIIС (плоское черное пятно).
При морфологическом исследовании у 20% больных с чистым (белым) дном (тип FIII) обнаруживают эрозированный сосуд в дне язвы. По-видимому, белый цвет сосуда не виден при эндоскопическом осмотре из-за маскировки фибрином. В этой ситуации клиническая картина и лабораторные данные имеют особенную значимость для эндоскописта, поскольку определенные ограничения обычной визуальной оценки создают предпосылки для ошибочного определения риска рецидива кровотечения, как минимального. Использование видеоэндоскопа и допплеровского исследования повышает возможности обнаружения сосуда в дне язвы.
Вопрос о дальнейшей тактике ведения больного решается после визуальной оценки источника кровотечения.
Прободение
Этиология и патогенез
Эпидемиология
Возраст: Преимущественно пожилой
Признак распространенности: Крайне редко
Соотношение полов(м/ж): 5
Клиническая картина
Клинические критерии диагностики
Cимптомы, течение
Отграниченное, прикрытое прободение, которое протекает с развитием ограниченного перитoнита, характеризуется менее выраженными симптомами:
— постепенное угасание воспалительного процесса;
— небольшая местная болезненность;
— лейкоцитоз;
— субфебрильная температура;
— легкие симптомы раздражения брюшины.
Однако, даже при подобном течении всегда имеется риск развития острого перитoнита и образования абсцесса в брюшной полости, печени, под диафрагмой.
Пенетрaция может сочетаться с желудочным кровотечением.
3. Кровотечение.
У больного язвенной болезнью может проявляться кровотечение двух типов:
— внезапное массивное кровотечение (является признаком нового обострения);
— небольшое кровотечение (наиболее часто возникает вследствие употребления избыточного количества противопоказанных медикаментов).
Маленькая язва может кровоточить ежедневно, в результате больной теряет кровь с калом (не имеет черного цвета). В данном случае единственным проявлением состояния может быть немотивированная усталость.
При массивном язвенном кровотечении наблюдается характерная клиническая картина: черный жидкий стул, тошнота, познабливание, иногда во время или после дефекации возникает обморок.
Черный стул чаще отмечается у больных дуоденальными язвами. У больных язвой желудка преобладает кровавая рвота или рвота «кофейной гущей».
Язвенное кровотечение может быть как первым, так и ранним признаком заболевания. В некоторых случаях первым признаком становится гипохромная, микроцитарная анемия.
Если больной теряет свыше 350 мл крови, у него заметно уменьшается объем крови и возникают следующие компенсаторные реакции:
— сосудистый спазм, проявляющийся бледностью;
— прогрессивное падение артериального давления;
— уменьшение количества циркулирующей крови;
— электрокардиографическое исследование фиксирует гипоксию миокарда.
При массивных кровотечениях у больных появляется субфебрильная температура, прекращаются боли (возможный противовоспалительный эффект кровопотери).
4. При комбинации прободения и кровотечения из язвы одно из данных осложнений чаще всего не определяется. Это связано с тем, что у ослабленного кровотечением больного прободение язвы протекает атипично. Когда кровотечение появляется на фоне бурно выраженной клинической картины прободения, оно также может остаться незамеченным.
В некоторых случаях на фоне профузного гастродуоденального кровотечения в эпигастральной области у больного возникает типичная для перфорации язвы резкая “кинжальная” боль; наблюдаются напряжение мышц передней брюшной стенки (“доскообразный живот”), отсутствие перистальтики, болезненность при пальпации живота. Данные симптомы не отмечаются при желудочно-дуоденальных кровотечениях без одновременной перфорации.
Гастродуоденальные кровотечения, как правило, протекают безболезненно (боли, возникающие до кровотечения, исчезают).
Протокол лечения пациентов с кровотечениями из верхнего отдела пищеварительного тракта
Протокол разработан на основе рекомендаций Российского общества хирургов и приказа Департамента здравоохранения города Москвы № 320 (2011г.)
Классификация.
Неязвенные кровотечения являются осложнением варикозного расширения вен пищевода и кардиального отдела желудка, геморрагического и (или) эрозивного эзофагита и гастродуоденита, разрывов слизистой эзофаго-кардиального перехода (синдром Меллори-Вейса), опухолей желудка и пищевода, синдрома Делафуа.
Диагностика.
Основными задачами диагностики у пациентов с гастродуоденальным кровотечением являются:
Клинический диагноз гастродуоденального кровотечения устанавливается на основании характерных жалоб, анамнестических данных (наличие в анамнезе язвенной болезни, приема НПВП, цирроза печени, онкопатологии пищевода и желудка; указание на факт гематомезиса, мелены, эпизоды коллаптоидного состояния), данных физикального (симптомы кровотечения из верхних отделов пищеварительного тракта, симптомы кровопотери) и лабораторного исследования (определение уровня гемоглобина и гематокрита), выделения крови и ее дериватов по назо-гастральному зонду.
Оценка тяжести кровопотери.
Степень кровопотери
Дефицит ОЦК, %
Клинические признаки
Картина красной крови
I степень
II степень
(средней тяжести)
+ ортостатическая гипотензия (↓ АДсист >15 мм рт. ст.)
III степень
(тяжелая)
Артериальная гипотензия 80 100 в мин
Тахипноэ > 25 в мин
IV степень
(крайне тяжелая)
Артериальная гипотензия АД сист 120 в мин)
Тахипноэ (ЧДД> 30 в мин)
Кристаллоиды (20%) + коллоиды (30%) +
СЗП (25%) + эр. масса (25%)
После восполнения ОЦК уровень гемоглобина должен быть выше 100 г/л, гематокрита – выше 30%. Переливание эритроцитарной массы производится из расчета, что 1 доза эритроцитарной массы повышает уровень гемоглобина на 10 г/л.
Эндоскопическая диагностика и эндоскопический гемостаз.
Перед проведением ЭГДС обязательным является промывание желудка через назогастральный зонд «до чистой воды».
В процессе ЭГДС верифицируется локализация источника кровотечения, его характер, интенсивность кровотечения, при остановившемся кровотечении – вероятность его рецидива.
В случае диагностированной кровопотери легкой степени лечебно-диагностическая ЭГДС выполняется под местной анестезией ротоглотки пациента; при среднетяжелой и тяжелой кровопотере состоянии больного показано применение анестезиологического пособия (внутривенный или эндотрахеальный наркоз) в процессе выполнения ЭГДС и проведения эндоскопического гемостаза.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном язвенном кровотечении.
Оценка локального гемостаза при гастродуоденальном язвенном кровотечении проводится по классификации J.A. Forrest:
Ia – продолжающееся артериальное кровотечение
lb – продолжающееся венозное или капиллярное кровотечение
IIa – кровотечение остановилось, четко видимый тромбированный сосуд в крае или дне язвы
lIb – кровотечение остановилось, имеется плотно фиксированный сгусток в дне язвы
В зависимости от эндоскопической картины диагностическая эзофагогастродуоденоскопия трансформируется в лечебную.
При продолжающемся кровотечении (Forrest Ia, Ib) показано применение комбинированного эндоскопического гемостаза при сочетании следующих методов:
1. инфильтрация 0,01% раствора адреналина;
2. аргоно-плазменная коагуляция;
При остановившемся кровотечении (Forrest IIa, IIb) с целью профилактики рецидива кровотечения применяют методы превентивного эндогемостаза: инфильтрация 0,01% раствора адреналина, аргоно-плазменная коагуляция, орошение нитратом серебра, эндоклиппирование (в моноварианте или в комбинации).
При эндоскопической картине Forrest IIc проведение превентивного эндогемостаза не показано.
На основании клинико-эндоскопической оценки определяется степень риска рецидива кровотечения. Критериями высокого риска рецидива кровотечения являются:
а) кровопотеря тяжелой и крайне тяжелой степени на момент госпитализации;
б) эндоскопическая картина Forrest la, lb, IIa;
в) размеры язвенного дефекта в желудке более 2,5 см, в двенадцатиперстной кишке – более 1,5 см.
После применения эндоскопических методов остановки кровотечения или превентивного эндогемостаза проводится динамический эндоскопический контроль. Повторные ЭГДС выполняются вне зависимости от наличия или отсутствия клинических признаков рецидива кровотечения. При высоком риске рецидива кровотечения повторные ЭГДС (и – при необходимости – эндогемостаз) выполняются каждые 2 часа. При низком риске рецидива кровотечения повторная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд.
Эндоскопическое исследование и эндогемостаз при гастродуоденальном неязвенном кровотечении.
Продолжающееся кровотечение из варикозно расширенных вен пищевода и желудка:
При видимом дефекте стенки вены во время эзофагогастродуоденоскопии проводится инфильтрационный гемостаз 20% раствором глюкозы; эндоскопическое лигирование кровоточащей вены пищевода при варикозе III степени и достаточном наполнении вен.
При невизуализированном дефекте стенки вены пищевода или желудка, при невозможности выполнения эндогемостаза производится установка зонда Блэкмора.
Метод эндоскопического гемостаза при кровотечении из опухолей желудка, разрывов слизистой кардии, синдроме Дьелафуа выбирается врачом-эндоскопистом сообразно конкретной клинической ситуации. Контрольная ЭГДС выполняется через 6 часов.
После проведения ЭГДС в просвет желудка устанавливается назо-гастральный зонд (в случае, если не установлен зонд Блэкмора).
Консервативное лечение.
Консервативное лечение пациентов с гастродуоденальными кровотечениями включает в себя: заместительную терапию острой кровопотери (см. выше), введение ингибиторов желудочной секреции, системную гемостатическую терапию.
Обязательным компонентом системной гемостатической терапии является транексамовая кислота в дозировке до 2 г/сут.
Хирургическая тактика.
Основа хирургической тактики при гастродуоденальных кровотечениях язвенной и неязвенной этиологии – консервативный гемостаз на фоне динамического эндоскопического контроля и эндогемостаза.
Показанием к проведению экстренного оперативного вмешательства является продолжающееся кровотечение (в том числе и рецидивное) при неэффективности эндоскопических методов гемостаза (для кровотечений из варикозно расширенных вен пищевода и желудка – при неэффективности гемостаза на фоне установленного зонда Блэкмора). Интенсивная терапия по подготовке к экстренному хирургическому вмешательству проводится на операционном столе, являясь элементом анестезиологического пособия.
Однократный рецидив кровотечения в стационаре не является прямым показанием к экстренной операции. Обоснованным в такой ситуации будет повторное выполнение эзофагогастродуоденоскопии с проведением эндоскопического гемостаза на фоне активной противоязвенной, гемостатической терапии.
Срочная операция выполняется в течение 24-48 часов после первичного эндоскопического гемостаза больным с язвенным гастродуоденальным кровотечением при наличии объективных признаков сохраняющегося на фоне консервативного лечения и эндогемостаза высокого риска рецидива кровотечения. Необходимость и возможность выполнения срочной операции определяется следующими критериями: наличие язвенного анамнеза, наличие других осложнений язвенной болезни, тяжестью состояния больного по общесоматическому статусу с учетом возраста и сопутствующей патологии. Срочная операция проводится на фоне компенсации постгеморрагических расстройств после предоперационной подготовки.
Объем оперативного вмешательства при гастродуоденальных язвах, осложненных кровотечением – дистальная резекция 2/3 – ¾ желудка с удалением или экстерризацией кровоточащей язвы.
Объем оперативного вмешательства при неязвенных кровотечениях (продолжающееся кровотечение при неэффективности эндогемостаза), а также при продолжающемся язвенном кровотечении у пациентов крайне высокого операционного риска – гастро- (дуодено-) томия с прошиванием кровоточащих сосудов на протяжении.
Статья добавлена 31 мая 2016 г.