Чем опасно воспаление легких при коронавирусе
Чем опасно воспаление легких при коронавирусе
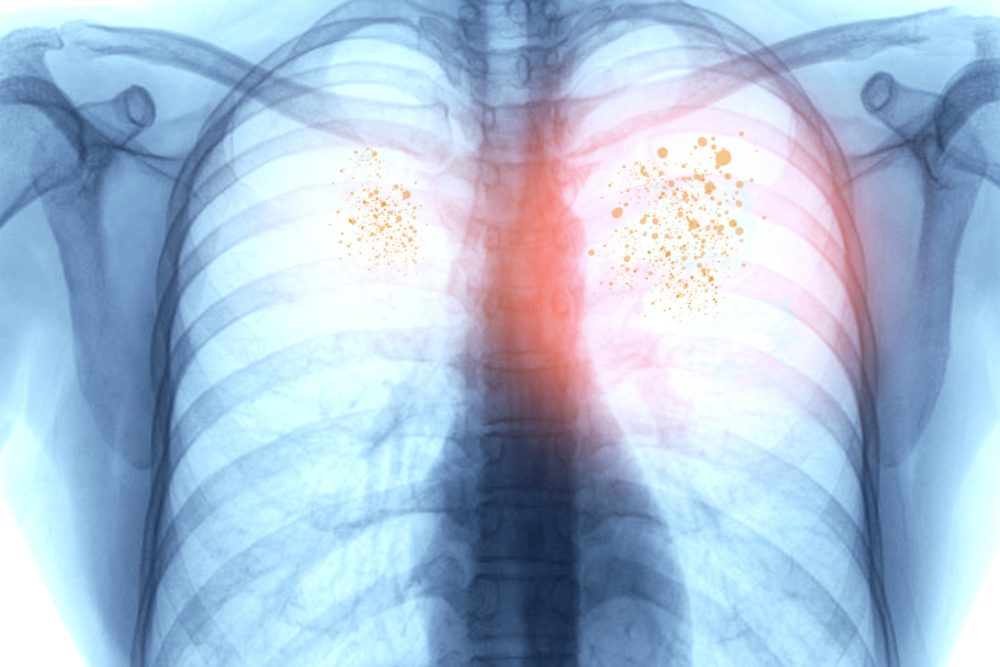
Болезни легких являются одной из частых причин смертности россиян. В ситуации с новым коронавирусом опять страдают уязвимые легкие. Пневмония, вызванная коронавирусом, классифицируется, как внебольничная, но нетипичная. Всё потому, что причиной болезни становится не бактерия Streptococcus pneumoniae, а вирус SARS-CoV-2 и уже после присоединившийся к нему нетипичный бактериальный агент. Конечно, вирусная пневмония встречалась и ранее, например, при гриппе. Такой диагноз ставили 1 из 15 человек с воспалением лёгких. Часто это заболевание встречалось у детей и пожилых людей. В свою очередь из-за коронавируса воспаление лёгких диагностируется, как мы и говорили у каждого 5 заражённого или если в перерасчёте на пациентов, попавших в стационар, – у 95% из 100%.
Какие особенности клинической картины отмечаются при коронавирусе?
Коронавирусная пневмония опасна потому, что это воспаление легких, которое имеет странность протекать бессимптомно.
Более того, нет зависимости от возраста и тем более сезона, а течение патологического процесса приводит в большинстве случаев не к одностороннему, а к двустороннему поражению лёгких. Достоверно пневмонию при коронавирусе можно диагностировать только при проведении компьютерной томографии, которая имеет в данном случае максимальную эффективность.
В момент, когда начинается вирусное поражение лёгочной ткани человек ощущает озноб и, самое главное, чувство нарастающей боли в грудной клетке и одышку, ограничивающую полноценный вдох. Нарастающая дыхательная недостаточность визуально проявляется синюшностью носогубной зоны, а там, где дислоцировано поражение альвеол – болят лёгкие.
Какая при этом может быть температура или через сколько дней она появляется? У большинства пациентов сразу наблюдается резкий скачок температуры до 38,5-40°C. А бывает ли при ковиде пневмония без температуры? Да, такие случаи тоже не являются редкостью, чем и затрудняется её диагностика. Есть ли кашель и на какой день он возникает? После того, как патоген осел на слизистых верхних дыхательных путей, где произошла его репликация, он минует иммунную защиту и в короткие сроки внедряется в альвеолярные эпителиальные клетки, опускаясь в лёгкие. Однако статистикой отмечается, что вирусное воспаление лёгких без кашля протекает чаще не у взрослого населения, а у пожилого.
Таким образом развитие пневмонии при коронавирусе происходит на 3-5 день, а своего максимума достигает уже на 6-8 день от момента заражения.
Реабилитационные мероприятия при коронавирусной пневмонии.
Восстановятся ли лёгкие во многом зависит от самого человека и его ответственности. Поэтому, когда болезнь отступила, главным является восстановление и всё, что с ним связано. После коронавируса и пневмонии человек ослаблен и проблемы с дыханием могут ощущаться ещё несколько месяцев. На это время с целью скорейшего устранения остаточных проявлений болезни и противодействия развитию последствий ковид и пневмонии в виде фиброза лёгких, врачи дают клинические рекомендации по восстановлению. В связи с этим то, как надо восстанавливаться после ковида с пневмонией будет определяться для каждого переболевшего индивидуально и на основании его возраста, формы течения заболевания и степени поражения лёгких. Пациент проводит реабилитацию под контролем не только лечащего врача, но самостоятельно и в домашних условиях, а именно выполняет упражнения для тренировки дыхания, укрепления мускулатуры диафрагмы и грудной клетки по методу А.Н. Стрельниковой или методу волевой ликвидации глубокого дыхания Бутейко. После пневмонии на фоне коронавируса восстановиться лёгким помогают ещё и дыхательные тренажёры. Также важно помнить о здоровом сне и питании. Сон и рацион должны быть полноценными. Продолжительность сна должна быть не менее 7–8 часов, а в еде следует отдавать предпочтение блюдам, богатым витаминами, жирами растительного и животного происхождения. В целом восстановление лёгких занимает от 4 недель до полугода.
И многих беспокоит вопрос, а можно ли заниматься спортом в этот период? Первое время выздоровевшему будет вполне достаточно реабилитационной программы, где физические упражнения будут занимать 20–30 минут в день не менее 5 раз в неделю. Очень важно ежедневно гулять – уделяйте этому от получаса до двух часов в день. Не забывайте, что после любого острого заболевания, которое сопровождалось повреждением лёгочной ткани, физические нагрузки нужно увеличивать постепенно.
Тяжелые осложнения: чем опасна коронавирусная пневмония?
Как известно, COVID-19 поражает лёгкие, и одним из самых тяжёлых его осложнений является пневмония. Мы разобрались, как развивается заболевание, вызванное коронавирусной инфекцией, и что при этом происходит с лёгкими и организмом человека.
Согласно последним данным, у 80% пациентов заболевание протекает либо легко, либо бессимптомно. При этом у примерно 20% заразившихся вирус провоцирует развитие пневмонии. Таким пациентам показана госпитализация. В критическом состоянии больному требуется искусственная вентиляция легких.
«По данным, собранным в городе Ухань, заболевание перешло в тяжелую фазу примерно у 6% пациентов, которые имели положительный результат теста на коронавирус и обратились за медицинской помощью», — сообщил The Guardian пульмонолог Джон Уилсон.
По информации ВОЗ, тяжелые симптомы чаще развиваются у пожилых людей, а также пациентов с высоким артериальным давлением, заболеваниями сердца и легких или диабетом.
Как развивается пневмония?
Когда у больного коронавирусом поднимается высокая температура и начинается кашель, это означает, что инфекция достигла бронхиального дерева, через которое в легкие поступает воздух.
Если состояние пациента ухудшается, вирус проникает в нижние отделы дыхательных путей (мелкие бронхи и альвеолы) и связывается с рецепторами на поверхности клеток, выстилающих внутреннюю оболочку. Вирус повреждает клетки и одновременно вызывает иммунный ответ в организме. У некоторых пациентов происходит избыточная активация иммунной системы (так называемый цитокиновый шторм), повреждающая ткань легких.
Альвеолы и капилляры, через которые кровь насыщается кислородом, перестают обеспечивать его полноценное поступление. Возникает острый респираторный дистресс-синдром (ОРДС). Органы не получают достаточно крови для выполнения своих функций, и человек умирает.
Чем отличается пневмония, вызванная COVID-19?
«В отличие от новой коронавирусной пневмонии большинство других известных типов пневмонии являются бактериальными и поддаются лечению антибиотиками», — сообщила The Guardian пульмонолог Кристина Дженкинс.
Также коронавирусная пневмония часто поражает оба лёгких. «Если инфекция достигла нижних отделов дыхательных путей, то организм попытается уничтожить вирус. Но этот «механизм» может быть нарушен у пожилых людей, а также тех, кто страдает заболеваниями сердца и лёгких, диабетом», — отметила Дженкинс.
Специалисты сходятся во мнении, что наибольшему риску подвержены люди старше 65 лет, а также пациенты с диабетом, онкологией, хроническими заболеваниями лёгких, сердца, почек или печени, а также курильщики и дети в возрасте до 12 месяцев.
«Важно помнить, что независимо от вашего здоровья и степени активности, риск заболеть пневмонией увеличивается с возрастом. С течением времени иммунная система естественным образом ослабевает, и организму становится все труднее бороться с инфекциями и болезнями», — объяснила Дженкинс.
Как можно вылечить пневмонию?
«На данный момент в мире нет специфических препаратов для того, чтобы предотвратить развитие пневмонии у людей, болеющих COVID-19. Но мы надеемся, что вскоре обнаружим эффективные комбинации различных лекарств. Поддерживающее лечение обеспечивается в отделениях интенсивной терапии. Мы вентилируем лёгкие пациентов и поддерживаем в них высокий уровень кислорода до тех пор, пока они не восстановятся и не смогут нормально функционировать», — сообщил Уилсон.
Пациенты с вирусной пневмонией также подвержены риску развития вторичных инфекций, поэтому им назначают антивирусные препараты и антибиотики.
По состоянию на 1 апреля количество случаев заражения COVID-19 в России превысило 2,7 тыс. Всего выздоровели 190 человек, 24 пациента умерли. Чтобы не допустить заражения и распространения инфекции, оставайтесь дома и соблюдайте режим самоизоляции, а как провести карантин с пользой, читайте в нашей статье.
Вирусная пневмония
Пневмония — это воспаление легких, вызванное тем или иным инфекционным возбудителем — вирусом: коронавирусом, аденовирусом и др.
Патогенные микроорганизмы попадают в организм человека воздушно-капельным или контактно-бытовым путем. Если вирусная инфекция беспрепятственно проникает по дыхательным путям к паренхиме легких, а иммунитет человека не может ей противостоять, начинается воспалительный процесс — иногда с осложнениями (плевральный выпот, абсцедирование, фиброз легких).
Возбудителем пневмонии могут быть:
Этиология пневмонии
Такие респираторные инфекции по-разному ведут себя в организме человека: одни поражают альвеолы и интерстиций, другие — бронхиолы, в одних случаях вирусы провоцируют воспаление легких «молниеносно», в течение нескольких суток, в других — постепенно, «спускаются» по носоглотке, трахее и бронхам, вызывая пневмонию только через месяц. Наконец, инфекции предпочитают разные сегменты легких для локализации, а иногда распространяются хаотично и диффузно.
Таким образом, для каждой вирусной пневмонии, в зависимости от типа возбудителя, характерен типический паттерн. Иногда уже по одному «рисунку» пневмонии на КТ-сканах возможно отличить, например, аденовирусную пневмонию от респираторно-синцитиального вируса. Для уточнения типа инфекционного возбудителя пациенту назначается лабораторное исследование (анализ отделяемого из носоглотки, ПЦР, тест на иммуноглобулины и др.).
Вирусной пневмонии, как правило, сопутствует резкое ухудшение самочувствие, высокая температура, симптоматика острого респираторного заболевания (кашель, затрудненное дыхание), интоксикация организма. Однако известны случаи, когда внебольничная пневмония на ранней стадии развивалась без ярко выраженных симптомов, которые сложно отличить от ОРВИ.
Механизм развития вирусной пневмонии следующий — вирус проникает в альвеолоциты (клетки легких), закрепляется в них и начинает размножаться. В результате клетки погибают. В ответ на заражение крови вирусом, лейкоциты и лимфоциты — защитные клетки организма — выделяют цитокины. Однако это приводит к скоплению жидкого экссудата в альвеолах, вследствие чего легочная ткань отекает, а человеку становится трудно дышать, поскольку количество функциональных альвеол — маленьких ячеек, в которых хранится кислород — сокращается.
Атипичная пневмония — это воспаление легких вызванное ранее неизвестным и неопределимым возбудителем, при этом клинические проявления заболевания необычны и не поддаются известной медицинской классификации.
Вирусным пневмониям особенно подвержены маленькие дети и пациенты с иммунодефицитом, поскольку у организма таких пациентов не достаточно защитных ресурсов (антител). Более 90% всех пневмоний у детей — это вирусное поражение легких.
Симптомы вирусной пневмонии
В зависимости от типа возбудителя (вида пневмонии), заболевание развивается по-разному. Например, у аденовируса острое начало — высокая температура, конъюнктивит, сильная боль в горле и продолжительный ринит, при котором дышать носом невозможно.
Пневмония, ассоциированная с коронавирусом, развивается постепенно — сначала пациента беспокоит лишь невысокая температура (37-38 градусов) и слабость. Однако температура держится долго, а на 5-6 сутки может появиться явная одышка, боль в груди, сухой кашель, указывающие на поражение легких.
Тяжело протекает воспаление легких, которое возникает на фоне обычного гриппа. Болезнь начинается с высокой температуры (до 40 градусов), озноба, затуманенности сознания, болей во всем теле. Пациента беспокоят респираторные симптомы (кашель и насморк), выраженные однако не очень интенсивно. Иногда вирус поражает слизистую оболочку глаз (коньюктивит). Больному эпизодически становится лучше, однако за короткий срок самочувствие может резко ухудшиться. О критическом состоянии пациента свидетельствует посинение кожи, усиление кашля и одышки, боли и снижение артериального давления.
К наиболее распространенным, общим признакам вирусной пневмонии относятся:
При подозрении на вирусное поражение легких измеряют сатурацию крови кислородом с помощью пульсоксиметра. Если показатель ниже 95%, пациенту необходима медицинская помощь. В норме процент насыщенности крови кислородом = 100 или близок к этой цифре.
Полисегментарная вирусная пневмония
Если на КТ выявлено, что воспалительные очаги и инфильтраты присутствуют не в одном сегменте легкого, а в нескольких, такую пневмонию называют полисегментарной.
Легкие принято визуально делить на 21 сегмент — 11 с правой и 10 с левой стороны. Двусторонняя пневмония вирусного происхождения встречается наиболее часто. Например, «матовые стекла» при коронавирусной пневмонии обычно локализуются симметрично с обеих сторон вокруг бронхов или в боковых отделах легких. При пневмоцистной и гриппозной пневмонии они расположены с двух сторон диффузно.
Вирусная пневмония COVID-19
Все известные коронавирусы характеризуются стремительным (до 14 дней) развитием острой дыхательной недостаточности. Вирус быстро и агрессивно поражает легкие, вызывая не только обширный воспалительный процесс, но и сопутствующие осложнения: отек дыхательного органа, фиброз (рубцевание легких), острую сердечную недостаточность, миокардит.
Первый коронавирус типа B (SARS-CoV) был зарегистрирован в 2002 году, считается, что его первичные носители — подковоносые летучие мыши. В 2012 году мир охватила эпидемия коронавируса типа C MERS-CoV (ближневосточный респираторный синдром). Наконец в 2019 году случилась вспышка нового коронавируса типа B COVID-19 (или SARS-Cov2). Их объединяет то, что новые вирусы устойчивы, легко прикрепляются к паренхиме легких белковыми шипами и в короткий срок провоцируют обширное острое воспаление. Показатель летальных исходов — около 10%.
Однако не всегда причиной смерти от этих вирусов является пневмония. Например, если анамнез пациента осложнен атеросклерозом или миокардитом, вирус в первую очередь поражает сердечно-сосудистую систему. В целом семейство коронавирусов объединяет около 46 видов вирионов.
Подробнее о пневмонии, ассоциированной с COVID-19, в наше статьеЧто показывает КТ легких при коронавирусе?
Поражение легких при вирусной пневмонии
Инфильтрация легких при вирусной пневмонии на 3D-реконструкции дыхательных путей (КТ-3)
Для сравнения — так выглядят легкие в норме
Симптом «матового стекла» (инфильтраты) при вирусной пневмонии на посрезовых КТ-сканах
Стадии коронавируса: КТ-1, КТ-2, КТ-3, КТ-4
Вирусно-бактериальная пневмония
В некоторых случаях вирусная пневмония осложняется присоединением вторичной бактериальной инфекции. Так бывает, например, при респираторно-синцитиальном вирусе и коронавирусе (манифестируется на 6-7 сутки, сопутствует более выраженному отеку легочной ткани). Лечение вирусно-бактериальной пневмонии проводится с применением курса антибиоткиков, которые подбираются только после точного определения вида бактериальной инфекции.
КТ при вирусной пневмонии
Компьютерная томография легких при вирусной пневмонии считается «золотым стандартом» диагностики. КТ покажет все воспалительные очаги в легких, скопление жидкости, воспаленные лимфоузлы на объемной 3D-томограмме. С помощью этого обследования можно наиболее достоверно оценить объем поражения легких, а в некоторых случаях предварительно определить, каким возбудителем вызвано заболевание, не произошло ли присоединение бактериальной инфекции к вирусной.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Процент поражения легких при коронавирусе
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
В большинстве клинических случаев новая коронавирусная инфекция вызывает осложнения функционирования бронхо-легочной системы — пневмонию, острый респираторный дистресс-синдром. Поврежденные воспалением альвеолы склеиваются и не способны вмещать воздух. Уменьшается объем потребляемого кислорода, появляется сильная одышка, наступает кислородное голодание органов, которое грозит серьезными последствиями. В таких случаях пациентам назначают компьютерную томографию легких, рентгенологи высчитывают площадь патологически измененных тканей по специальной формуле. Как определить отклонения от нормы и какое поражение легких при коронавирусе считается опасным, рассмотрим в статье.
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Степени поражения легких при коронавирусе
Для КТ диагностики степени поражения легких при коронавирусе была принята следующая классификация:
Рассмотрим воспалительные изменения в процентном соотношении, которые указывают на степень поражения легких, необходимость госпитализации и принятия экстренных мер.
Поражение до 5%
Легкая форма, развивающаяся в первой фазе заболевания, со смазанной симптоматикой похожей на признаки простуды или ОРВИ. Показатели сатурации в пределах 95%. Характеризуется головной болью, заложенностью носа, повышение температуры тела, слабостью и упадком сил. Возможно появление сухого слабого кашля. При своевременном обращении к врачу, следовании врачебным рекомендациям — наблюдается полное излечение без возникновения осложнений.
Поражение до 25%
До 25% патологических изменений считают легкой степенью поражения. Больным назначают лечение на дому. Если в процессе происходит:
Признаки говорят о нарастании ковидных симптомов и степени поражения легких. Необходимо вызвать скорую помощь и подготовиться к госпитализации.
Легочное поражение до 50%
В пределах 50% — это средне-тяжелое поражение, при котором создается условно-неблагоприятный прогноз. Главные признаки:
Повреждения по типу матового стекла занимают половину площади на снимках КТ.
Чем обширнее изменения легочной ткани, тем необратимее могут быть последствия — гипоксия влечет гибель клеток и образование некрозных очагов в органах.
При 50 процентов поражения легких при коронавирусе выживаемость пациентов зависит от возраста, чем моложе больной, тем меньше риски. В группе риска люди с болезнями сердца. Благоприятный исход зависит от своевременной диагностики, адекватной терапии, корректного реабилитационного периода.
Поражение легких 50-60%
Легочное поражение 70% и более
60-70% – состояние тяжелое, с усилением одышки, приступами удушья, лихорадочным состоянием, сопровождающимся высокой температурой. Возникают боли за грудиной. При четвертой стадии легкие не выполняют в полной мере своих функций, высока вероятность развития пневмосклероза. Необходим постоянный мониторинг сатурации, при низких показателях больных подключают к аппарату ИВЛ.
При 75% функционирует только одна четверть легочного объема. Состояние классифицируют как тяжелое с критическим поражением. Высока вероятность развития острого респираторного дистресс-синдрома. Требуется наблюдение в условиях реанимации, мониторинг уровня кислорода, возможен перевод на ИВЛ.
75% поражения легких – опасная грань с неблагоприятным для жизни прогнозом. У выживших наблюдаются тяжелые последствия, необходима длительная реабилитация.
На благоприятный прогноз исхода болезни, начиная с 20-30 процентов поражения легких при коронавирусе, большое влияние оказывает возраст пациента и наличие сопутствующих заболеваний.
Фиброз – как последствие для легких после COVID-19
Примерно у четверти пациентов с заболеванием SARS-CoV-2 развивается пневмония. При тяжелых многоочаговых поражениях возрастает вероятность развития фиброза — осложнения, характеризующегося перерождением патологических тканей в соединительную под влиянием воспалительного процесса.
На вероятность фиброзообразования влияют
Главный симптом, свидетельствующий о развитии фиброза в постковидном периоде — сохраняющаяся в покое одышка, учащение количества вдохов, ЧСС, головокружение, сильная слабость и утомление, цианоз кожи.
Обращение к врачу при обнаружении первых симптомов, прохождение терапии и реабилитации снижает риск необратимых последствий и инвалидизации.
Принципы реабилитации легких после COVID-19
Восстановления функций дыхательной системы начинают еще в стационаре или амбулаторно на 20–25 день после начала болезни после проведения обследования.
Программа реабилитации разрабатывается индивидуально с учетом тяжести перенесенной пневмонии, оценивается процент поражения легких при коронавирусе, возраст, наличие сопутствующих патологий.
Принципы восстановления включают следующие этапы:
Что надо знать о COVID-19 пневмонии
Чем опасна пневмония при COVID-19? Какие симптомы нельзя оставлять без внимания? Как восстановить здоровье легких после коронавирусной пневмонии? Можно ли делать ингаляции, если заболел COVID-19? Эти и другие вопросы журналист информационного портала «Здоровые люди» задала главному внештатному пульмонологу Минздрава, заведующей отделом пульмонологии и хирургических методов лечения болезней органов дыхания РНПЦ пульмонологии и фтизиатрии, к.м.н. Елене Давидовской.
Чем пневмония, вызванная коронавирусом, отличается от обычной?
Пневмония, ассоциированная с коронавирусной инфекцией (COVID-19 пневмония), – особый вид поражения легких, который более точно отражает термин «пневмонит». Это подразумевает вовлечение в патологический процесс интерстициальной ткани легких, альвеолярных стенок и сосудов. То есть воспаление развивается во всех структурах легких, участвующих в газообмене, что препятствует нормальному насыщению крови кислородом.
Возможно ли при ковиде бессимптомное воспаление легочной ткани, когда несмотря на изменения в легких у пациентов нет ни кашля, ни одышки, ни лихорадки?
Бессимптомное или малосимптомное течение больше характерно для форм заболевания без поражения легких. Действительно, при проведении компьютерной томографии (КТ) органов грудной клетки у пациентов с легким течением COVID-19 могут обнаруживаться КТ-признаки вирусной пневмонии нетяжелого течения. При этом газообменная функция легких не страдает, количество кислорода, доставляемого в кровь, остается нормальным, и не требуется изменения терапевтической тактики.
Когда, как правило, появляются такие симптомы при коронавирусе, как дыхательный дискомфорт, одышка?
Инкубационный период инфекции, вызываемой вирусом SARS-CoV-2, составляет в среднем 5-7 суток (от 2 до 14), а значит, и симптомы могут появляться в эти сроки. Течение болезни может быть разным – от нетяжелых проявлений обычной ОРВИ (повышение температуры тела, кашель, слабость, головная боль) до тяжелой пневмонии с дыхательной недостаточностью. Всегда стоит внимательно относиться к таким проявлениям болезни, как одышка (нарастание частоты дыхания), чувство нехватки воздуха, боли или чувство стеснения в груди в любой период болезни.
Изменения в легких появляются у большинства пациентов, перенесших COVID-19?
В большинстве случаев – до 80% – коронавирусная инфекция протекает нетяжело, без вовлечения легких. COVID-19 пневмонии развиваются примерно в 20% случаев заболевания, из них от 2 до 10% могут протекать тяжело. Длительность течения и последствия болезни зависят от многих факторов: объема поражения легких, сопутствующих заболеваний, своевременности обращения за медицинской помощью, соблюдения рекомендаций по лечению, возможности развития осложнений и др.
Когда следует выполнять КТ при тяжелой ковидной пневмонии? Есть ли необходимость в повторном исследовании?
Действительно, в силу высокой чувствительности метод КТ является основным для выявления характерных для COVID-19 изменений в легких. В комплексной оценке вместе с историей развития болезни, эпидемиологическими данными и клинической картиной КТ позволяет с высокой степенью вероятности подтвердить случай коронавирусной инфекции. Однако стоит отметить несколько важных моментов:
— применение КТ для скрининга (т.е. выявления патологии при отсутствии симптомов) как пневмоний в целом, так и при COVID-19 (в том числе при положительных лабораторных тестах) нецелесообразно;
— применительно к коронавирусной инфекции, выявленные на КТ изменения у пациентов с бессимптомной или легкой формами заболевания без факторов риска не влияют на тактику лечения;
— при легком течении COVID-19 КТ-диагностика проводится по клиническим показаниям при наличии факторов риска или с целью дифференциальной диагностики с другими патологическими состояниями;
— проведение КТ исследования целесообразно выполнять в сроки не ранее 3-5 дней с момента появления симптомов;
— оценка динамики течения и исхода выявленной ранее COVID-19 пневмонии проводится по клиническим показаниям, сроки определяются индивидуально.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Лучевые методы диагностики, к которым в том числе относится КТ, не заменяют комплексную клиническую диагностику. Наличие характерных КТ-признаков позволяет определить вероятность (с градацией «высокая-средняя-низкая-нехарактерные признаки») COVID-19 пневмонии и установить объем поражения.
Какие существуют методы лечения коронавирусной пневмонии?
Подходы к лечению COVID-19 формировались и менялись по мере появления информации о течении инфекции, понимания механизмов ее развития и возможных последствий на основании анализа большого количества международных публикаций и результатов исследований, накапливающегося клинического опыта. Спустя год от начала пандемии в арсенале применяемых лекарственных средств этиотропной терапии с доказанной эффективностью по-прежнему нет.
При COVID-19 пневмонии важное место занимают немедикаментозные методы – прон-позиция (положение лежа на животе) как самостоятельная лечебная мера, кислородотерапия, варианты аппаратной респираторной поддержки. Во всех случаях коронавирусной инфекции необходимо следить за объемом потребляемой жидкости.
Несмотря на алгоритмизацию терапевтических подходов, что, несомненно, важно в эпидемических условиях, объем фармакотерапии и выбор конкретных препаратов из каждой группы определяет врач, и только исходя из конкретной клинической ситуации и индивидуальных особенностей пациента.
Всегда ли нужно пациентов с пневмониями, вызванными коронавирусной инфекцией, лечить в больнице?
В домашних условиях возможно лечение нетяжелой пневмонии у человека без факторов риска, при наличии условий, обеспечивающих изоляцию и соблюдение рекомендаций по лечению, а также врачебный (в том числе дистанционный) контроль.
Можно ли при коронавирусной пневмонии делать ингаляции?
При коронавирусной инфекции от ингаляций (паровые ингаляции, небулайзерная терапия), как аэрозольобразующих процедур, стоит отказаться. Исключения составляют дозирующие ингаляционные устройства – аэрозольные и порошковые, использующиеся для постоянной базисной терапии и неотложной помощи при хронических заболеваниях – бронхиальной астме и хронической обструктивной болезни легких.
Небулайзерная терапия должна применяться лишь по жизненным показаниям с соблюдением мер предосторожности распространения инфекции через аэрозоль (изоляция пациента во время ингаляции, проветривание после ингаляции, обработка поверхностей антисептиками).
Как восстановить легкие после коронавирусной пневмонии? Например, дыхательная гимнастика. Когда можно начинать? Сразу после выздоровления или стоит подождать?
Период восстановления после COVID-19 пневмонии, как и «набор» восстановительных процедур, зависит от тяжести перенесенной пневмонии и тех изменений, которые остались в легких после заболевания. Кроме того, для определения программы восстановления имеют значение сопутствующие заболевания, вес, уровень физической тренированности до болезни и др.
Реабилитация после COVID-19
Начинать реабилитационные мероприятия можно после купирования острого воспалительного процесса – нормализации температуры тела, улучшения или нормализации лабораторных показателей (требуется оценка врача!) и при отсутствии признаков декомпенсации сопутствующих заболеваний.
Реабилитационные программы включают дыхательную гимнастику, лечебную физкультуру, лечебный массаж, сбалансированное питание, питьевой режим, физиотерапевтические процедуры.