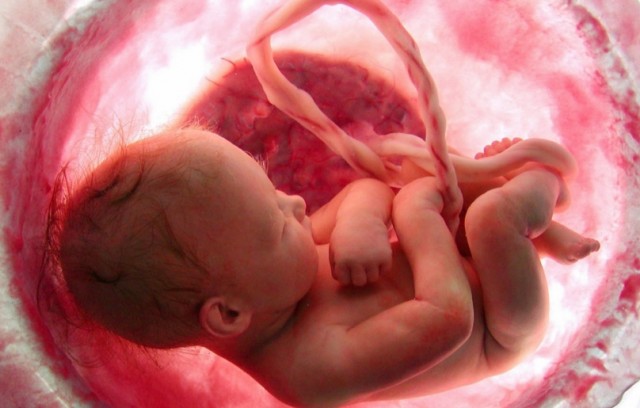
Чем опасно обвитие пуповиной
Заболевания пуповины
Между плодным местом и плодом существует связь через пуповину или пупочный канатик (funiculus umbilicalis), который в норме состоит из трех сосудов: одной вены, по которой в плод поступает кровь, насыщенная кислородом и питательными веществами, и двух артерий, по которой венозная кровь возвращается от плода к плаценте.
На ранних этапах развития эмбриона пуповина имеет две вены, но в 4 недели беременности правая пупочная вена закупоривается и к 7 неделям беременности исчезает. В очень редких случаях левая пупочная вена становится непроходимой, а правая снабжает плод необходимой кровью, при этом развитие плода не нарушается.
Около 80% крови из пупочной вены попадает в системный кровоток плода через специальный венозный проток, который впадает в нижнюю полую вену. Остальные 20 % крови попадают в портальный (печеночный) кровоток плода.
Объем кровотока в пуповине увеличивается со сроком беременности — с 35 мл/мин в 20 недель до 240 мл/мин в 40 недель.
Виды патологических состояний пуповины
Все нарушения и патологические состояния пуповины можно разделить на следующие:
Любое отклонение в строении пуповины, найденное на УЗИ, требует детальный осмотр строения всех органов плода, так оно может ассоциироваться с другими пороками развития плода.
Единственная пупочная артерия
В 1% всех беременностей вместо двух артерий пуповина содержит одну, что в 75% случаев является изолированным отклонением, которое не отражается на развитии плода и заканчивается рождением здорового ребенка. Однако в 25% случаев единственная пупочная артерия ассоциируется с другими отклонениями в развитии плода, в частности наличии пороков сердца, почек, кишечника и скелетной системы. Также такой вид патологии пуповины чаще встречается при тримосомии 18 (синдром Эдвардса).
При обнаружении единственной пупочной артерии рекомендуется провести кариотипирование плода через забор ворсин хориона или околоплодных вод, детальное анатомическое УЗИ, а также ЭХО-кардиографию.
При отсутствии других отклонений в развитии плода, прогноз и исход беременности положительный, как и в случаях здоровой беременности.
Короткая или длинная пуповина
Нормальные размеры пуповины к моменту родов составляют 55-61 см, хотя могут быть незначительно меньше или больше. Определить истинную длину пуповины плода с помощью УЗИ не всегда возможно из-за компактной позы плода и его постоянных движений.
Леонардо да Винчи, который был не только известным художником и математиком, но и отличным анатомом, утверждал, что длина пуповины обычно соответствует длине плода, и оказался в этом прав. В 8 недель беременности пупочный канатик имеет длину в 0.5 см, в 20 недель – около 16-18 см. Скорость роста пуповины замедляется после 28 недель беременности.
Одним из первых признаков длинной пуповины – это наличие обвития пуповины или узлов пуповины. Средняя длина пуповины при обнаружении таких отклонений составляет от 75 до 95 см.
Короткая пуповина ограничивает движения плода и нередко является вторичным признаком патологии плода (на фоне имеющихся отклонений в развитии плода). Короткой считают пуповину, если ее размеры меньше 32-40 см в 38-40 недель. Такой вид отклонения пуповины наблюдается в 2% родов и осмотра плаценты.
Чаще всего короткая пуповина сопровождается поражениями нервной системы плода, скелетной дисплазии и другими пороками развития, а также заторможенным умственным развитием детей. Чем короче пуповина, тем больший риск поражения плода серьезными пороками развития. При длине пуповины меньше 15 см часто встречаются пороки развития передней стенки живота, позвоночника, конечностей.
Роды естественным путем при короткой пуповине невозможны, если плод рождается головкой, и могут сопровождаться отслойкой плаценты во время родов, сильным кровотечением и другими негативными последствиями таких осложнений родов.
В возникновении длинной пуповины могут играть генетические факторы (наследственность), так как замечено, что такая пуповина наблюдаться у одной и той женщины при последующих беременностях. Данные о том, что, чем длиннее пуповина, тем активнее плод и тем активнее в будущем ребенок, противоречивые и не подтверждены клиническими исследованиями.
Если диагностика короткой пуповины обычно не является сложной, единого согласия среди врачей в отношении диагностики длинной пуповины нет. До сих пор не принят стандартный минимум допустимой максимальной величины пуповины – он колеблется в районе 70-90 см.
Измерение длины пуповины после нормальных родов обычно не проводится, поэтому большинство случаев длинной пуповины остается не диагностированным. После патологических родов или рождения детей с пороками развития обычно исследуют плаценту и редко обращают внимание на размеры пуповины, за исключением случаев, когда имеются патологический перекрут пуповины, узлы пуповины, единственная пупочная артерия.
Длинная пуповина чаще сопровождается с внутриутробной гипоксией плода, задержкой роста плода, внутриутробной гибелью плода, большим количеством аномалий развития мозга, неврологическими нарушениями, нарушениями неврологического развития детей и нарушениями свертываемости крови у новорожденных.
Патологический перекрут пуповины
В норме сосуды пуповины равномерно закручены против часовой стрелки влево (как серпантин) с определенной частотой перекрута слева направо (7:1.4). Среднее количество закруток пупочных артерий и вен по всей длинне пуповины 40. Индексом закручивания пуповины считают количество закруток на 1 см, что в норме составляет 0.2.
Закручивание пуповины появляется на ранних сроках беременности и его можно обнаружить на УЗИ в 9 недель. Причина и механизм закручивания неизвестен, но предполагается, что это связано с поворотами и движением плода. Индекс закручивания может характеризовать низкую или высокую подвижность плода.
Также закручивание пуповины может быть из-за разной скорости роста сосудов пуповины.
Изменения в направлении перекрута не влияют на развитие плода, но чаще сопровождаются с предлежанием плаценты и кровотечениями во время беременности.
Отсутствие закручивания или низкий индекс закручивания ассоциируются с хромосомными аномалиями, пороками развития плода, дистрессом плода, повышенной смертностью плода и новорожденного.
Усиленная закрученность или патологический перекрут пуповины чаще сопровождается с преждевременными родами, гибелью плода и новорожденного из-за асфиксии, так как могут привести к нарушению кровотока в пуповине, что в свою очередь может закончиться тромбозом, разрывом, расширением (коарктацией) сосудов пуповины. Патологический перекрут пуповины чаще наблюдается при длинных пуповинах.
Сдавление и закупорка пуповины
Пуповина находится за пределами тела плода в полости матки и окружена околоплодными водами, а также имеет специфическое строение: сосуды пуповины покрыты оболочкой и имеют прослойку из студенистой массы, чем-то напоминающей желе (Вартонов студень), — производным соединительной ткани. Это не только улучшает прочность пуповины, делая ее жесткой на ощупь (как резина), но и защищает от полного сдавливания.
Плод часто сдавливает пуповину, но из-за постоянного шевеления и поворотов, такое сдавливание очень кратковременное. Если пуповина имеет патологические изменения, любое сдавливание может привести к серьезном негативным последствиям, в первую очередь закупорке просвета сосудов и нарушению кровотока в пуповине.
Все причины сдавливания пуповины можно разделить на наружные (плод, опухоль матки больших размеров) и внутренние (структурные аномалии пуповины, узлы, перекрут, грыжи, опухоли пуповины и др.). Если сдавливание развивается постепенно и не перекрывает просвет сосудов полностью, возникает состояние хронической обструкции (закупорки) кровотока. Плод при этом может развиваться нормально, но чаще всего наблюдается задержка роста плода.
Острая обструкция возникает чаще ближе к родам или в родах, особенно предлежащей частью – рождающейся головкой или телом плода. Она наблюдается при наличии другой патологии пуповины (истинных узлах пуповины). Острое сдавление пуповины может закончиться образованием тромбоза пуповины, ее разрывом.
Сдавление пуповины в родах может привести к гипоксии плода и асфиксии новорожденного, что отразится повреждением мозга из-за кислородного голодания. Такие дети страдают неврологическими заболеваниями разной степени. Повышается также риск гибели плода в родах.
Так как пупочная вена несет в себе «свежую» кровь от плаценты к плоду, ее сдавливание характеризуется более серьезными осложнениями, чем сдавливание пупочных артерий. В плаценте наблюдается застой крови, а у плода – анемия и гипоксия.
Диагностировать сдавливание пуповины с помощью УЗИ не просто, однако изучение кровотока в сосудах плода, его биофизического профиля позволяют заподозрить гипоксию плода и провести более тщательный поиск причины таких нарушений. Лечение такой патологии будет зависеть от состояния плода, срока беременности и может проявляться более частым наблюдением за развитием плода или же срочным родоразрешением.
Нарушение кровотока пуповины
Практически все патологические состояния пуповины могут привести к нарушению кровотока в пупочных сосудах. Часто сдавление сосудов приводит к образванию тромба. Тромбоз пуповины нередко обнаруживают после родов, особенно патологических, при осмотре плаценты и пуповины. Нередко наличие тромбов сопровождается участками кальцификации пуповины, что ассоциируется с рядом инфекций (например, сифилисом).
Тромбоз сосудов пуповины может также быть из-за нарушения свойств крови при ряде когулопатий плода, при поражении центральной нервной системы плода, когда нарушаются процессы регулирования кровотока с сосудах плода и пуповины.
Диагностика тромбоза пупочных сосудов с помощью УЗИ затруднена и не всегда ее можно провести до рождения ребенка.
Узлы пуповины
Существуют ложные и истинные узлы пуповины. Ложные узлы представляют собой утолщения пуповины, связанные с образованием петли или расширения пупочной вены без перекрытия ее просвета, поэтому большинством врачей узлами не называются. Иногда это локальное варикозное расширение пупочной вены, но внешне оно может выглядеть как настоящий узел. Клинического значения ложные узлы не имеют и совершенно безопасны для плода.
Истинные узлы пуповины находят в 0,4-3% случаев родов. Они сопровождаются высоким риском заболеваемости новорожденных (до 11% случаев). Истинные узлы могут быть тугими, что приводит к повреждению студня Вартона и сосудов пуповины. В месте узла может наблюдаться варикозное расширение пупочной вены, а также образование тромбов не только в пуповине, но и плацентарных сосудах.
Чаще всего истинные узлы наблюдаются при длинной пуповине и ее чрезмерном закручивании, многоводии, многоплодной беременности. У женщин, страдающих гестационным диабетом, чаще наблюдаются истинные узлы. Также замечена связь между формированием истинных узлов и амниоцентезом, что объясняют большей подвижностью плода и сокращениями матки во время процедуры.
Диагностировать истинные узлы с помощью УЗИ сложно и чаще всего их обнаруживают после родов. Допплер-исследование может помочь в исследовании кровотока в пуповине.
В большинстве случаев истинные узлы пуповины не осложняют протекание беременности и их наличие не отражается на росте и развитии плода, как и на исходе беременности. Если узел тугой и его диаметр и просвет пуповины меньше 1.5 см, могут наблюдаться нарушения кровотока в магистральных сосудах плода, гипоксия плода и очень редко другие осложнения со стороны развития плода.
Так как часто истинные узлы сопровождаются многоводием, частота оперативных вмешательств (кесаревых сечений) в таких случаях выше.
Данные о повышенном уровне мертворождений или смертности новорожденных противоречивые и требуют проведения клинических исследований.
Грыжи пуповины
Два наиболее часто встречаемые дефекты стенки живота являются грыжа пупочного канатика и омфалоцеле. При омфалоцеле пупочное кольцо расширено и через него наружу могут выходить внутренние органы плода (кишечник, селезенка, печень, желчный пузырь), покрытые амниотическими оболочками. В таких случаях прикрепление пуповины не является нормальным, а происходит снаружи грыжевого мешка.
В отличие от омфалоцеле, при грыже пуповины ее прикрепление прикреплено нормальное – в области пупочного кольца, при этом кожа и мышцы, формирующие и покрывающие кольцо, не повреждены. Другими словами, это расширенное пупочное кольцо, что напоминает пупочную грыжу взрослого человека.
Если омфалоцеле сопровождается рядом серьезных осложнений беременности и часто бывает при хромосомных аномалиях плода, грыжи пуповины – очень редкое являени и протекают чаще всего без вреда для плода и новорожденного. В некоторых случаях может наблюдаться повреждение кишечника.
Диагностика грыжи пуповины сопровождается часто тем, что ошибочно ставится диагноз омфалоцеле и нередко женщине предлагают прервать беременность. Поэтому важно провести кариотипирование плода (при грыжах хромосомный набор ребенка в норме), а также МРТ для детального изучения строения пупочного кольца и соотношения органов в месте грыжи. Прогноз для грыжи пуповины положительный.
Патологическое прикрепление пуповины
В норме пуповина прикрепляется по центру плаценты со стороны ее плодной поверхности. В 7% случаев прикрепление происходит по краю плаценты и такое прикрепление называют краевым или маргинальным. В 1% случаев прикрепление пуповины происходит за пределами плодной части плаценты к плодным оболочкам и такое прикрепление называют оболочечным или веламентозным. Очень редко наблюдается расхождение сосудов пуповины в районе прикрепления и такое прикрепление называют фуркатным. Чаще всего патологическое прикрепление пуповины наблюдается при многоплодной беременности.
Особенность веламентозного прикрепления пуповины в том, что в районе прикрепления и формирования сосудов плаценты защитная желеобразная масса (Вартонов студень) отсутствует, что может сопровождаться сдавлением пуповины, образованием тромбов, разрывом плодных оболочек, травмой пуповины.
Чем дальше от края плаценты прикреплена пуповина, тем больше такое прикрепление сопровождается высоким риском повреждения сосудов и серьезными осложнениями беременности.
При vasa previa пуповина прикреплена в области внутреннего зева шейки матки и может быть повреждена при родах естественным путем.
Кровотечение из-за разрыва сосудов пуповины встречается в 1 на 50 случаев оболочечного прикрепления пуповины, но сопровождается высоким уровнем гибели плода (от двух до трех четвертей случаев). При патологическом прикреплении пуповины у плодов чаще наблюдается гипоксия, учащение сердцебиения, задержка развития, внутриутробная гибель, а также у новорожденных чаще диагностируют низкий вес, тромбоцитопению, и другие отклонения, связанные с гипоксией и анемией.
Диагностировать патологическое прикрепление пуповины можно на ранних сроках беременности, но чаще всего при проведении УЗИ второго триместра, когда плацента сформирована. Все же в большинстве случаев патологическое прикрепление пуповины обнаруживают уже после родов при осмотре родившегося детского места.
Лечения этого порока развития пуповины не существует, но в ряде случаев может быть проведено лечение плода (внутриутробное переливание крови при анемии и гипоксии плода).
Роды требуют хороших навыков врача и постоянное наблюдение за состоянием плода. Частота оперативного родоразрешения при патологическом прикреплении пуповины выше из-за дистресса и гипоксии плода.
Обвитие пуповиной
Обвитие пуповиной, особенно шеи плода, — это частое явление, которое находят при проведении УЗИ, начиная с 10 недель беременности. Оно встречается в 15-20% всех беременностей. Помимо шеи, пуповина может обвивать другие части тела, особенно конечности. Чаще всего обвитие происходит при наличии длинной пуповины.
Причина обвития пуповины неизвестна, комбинация длинной пуповины и поворотов плода могут быть ключами в понимании механизма возникновения такого состояния. Чаще обвитие наблюдается при многоводии.
Обвитие вокруг шеи может быть в виде простой петли и петли с «замком» (завязанной), также количество петель может быть несколько (зарегистрировано 8 петель пуповины вокруг шеи плода). Чем туже петля и чем больше петель, тем прогноз исхода беременности хуже.
Обвитие пуповиной может привести к сдавлению пуповины и нарушению кровотока в ней. Это в свою очередь может привести к гипоксии плода и в некоторых случаях к его гибели. Но в большинстве случаев обвития пуповины, которое было обнаружено во втором триместре, ближе к родам на УЗИ не находят. При наличии пуповины вокруг шеи рост, развитие и состояние плода остается нормальным до конца беременности, потому что преимущественное большинство петель являются свободными (не тугими).
Опасность возникает чаще всего в родах, когда петля может затягиваться из-за продвижения ребенка по родовому каналу. При тугом обвитии дети рождаются с признаками гипоксии, а также уровень мертворождений незначительно выше, по сравнению с нормальными родами. Существует также взаимосвязь между тугим обвитием пуповиной и большей частотой возникновения детского церебрального паралича.
Кесарево сечение показано только в случаях тугого обвития пуповины и признаков гипоксии плода. Во всех остальных случаях его проведение должно быть рациональным, так как уровень осложнений после оперативного вмешательства значительно превышает риск негативного исхода при наличии обвития пуповины.
Опухоли пуповины
Из всех опухолевидных образований пуповины, чаще всего встречаются гемангиомы, гематомы, аневризмы и реже другие.
Гемангиомы пуповины являются такими же производными сосудов крови, как и гемангиомы тела, и часто их наличие на пуповине может ассоциироваться с наличием гемангиом у плода. Чаще всего они наблюдаются в месте прикрепления пуповины к плаценте, также при наличии многоводия и водянки плода.
Гемангиомы являются доброкачественными образованиями. Небольшие по размерам опухоли не влияют на развитие плода и обычно не представляют опасности для беременности. Большие гемангиомы опасны высоким риском повреждения и возникновения кровотечения. Размеры некоторых гемангиом могут быть больше размеров головки плода.
Ведение женщин с гемангиомами пуповины требует частого проведения УЗИ и слежения за ростом опухоли. Лечения гемангиом не существует. При больших размерах гемангиом проводят кесарево сечение.
Гематомы в отличие от гемангиом сопровождаются высоким уровнем гибели плода и серьезного неврологического поражения новорожденных в 50% случаев), так как у плода развивается выраженная анемия. Гематомы появляются в результате внутреннего надрыва одного из пупочных сосудов и кровь скапливается под оболочкой пуповины.
Диагностируют такое состояние с помощью УЗИ, но так как развитие гематом может быть быстрым, часто их обнаруживают уже после родов. В большинстве случаев появление гематомы, особенно больших размеров, требует срочного родоразрешения.
Аневризма пупочных сосудов имеет тот же механизм возникновения, что и аневризма аорты или других сосудов у человека – нарушается эластичность сосуда, стенка истончается и его просвет расширяется. Чаще всего встречается аневризма пупочной вены (несущей кровь от плаценты к плоду). Нередко аневризма сдавливает прилегающие сосуды и может привести к их тромбозу, разрыву, образованию гематом.
Аневризма сочетается с другими патологиями пуповины – единственной пупочной артерией, патологическим прикреплением пуповины, другими отклонениями, и ассоциируется с большим уровнем гипоксии плода, его гибели, поражением мозга с развитием серьезных неврологических заболеваний у новорожденного, поэтому требует своевременной диагностики, тщательного наблюдения за плодом и оптимального родоразрешения.
Другие виды опухолей и опухолевидных образований пуповины встречаются очень редко и чаще всего диагностируются уже после родов.
Травма пуповины
Проведение инвазивных диагностических тестов и методов лечения, когда в полость матки и плодный мешок вводятся инструменты (фетоскоп) и иглы, всегда сопровождается риском повреждения пуповины и плода, что может повлечь за собой кровотечение, гибель плода, а также травму мозга из-за острой анемии и развитие неврологических заболеваний у ребенка в будущем.
Незначительное повреждение пуповины иглой чаще всего к плохому исходу не приведет, и в большинстве случаев такой травмы защитные силы плода стараются «залатать» место повреждения. Следы таких проколов пуповины и плаценты в виде рубцов и старых гематом (скопления крови) можно увидеть после родов. Также околоплодные воды могут иметь окраску вина (чаще смеси вина и воды) из-за распада эритроцитов после кровотечения.
Травма пуповины может наблюдаться и в родах, когда медперсонал старается форсировать выделение плаценты и сильно тянет за пуповину. Обычно разрыв пуповины в таких случаях для новорожденного не опасен, так как чаще всего пуповина уже перевязана.
Травма пуповины наблюдается и при патологическом прикреплении пуповины из-за нехватки защитного слоя желеобразного студня. Но в целом, спонтанная травма пуповины – это чрезвычайно редкое явление. Чаще всего повреждение пуповины все же связано с инвазивными процедурами.
Выпадение пуповины
Выпадение или пролапс пуповины характеризуется появлением сосудов пуповины в родовом канале впереди прилежащей части плода и нередко возникает при преждевременном разрыве плодных оболочек, при искусственном разрыве плодных оболочек с форсированной потерей околоплодных вод, тазовом предлежании, патологическом прикреплении пуповины (vasa previa), при длинной пуповине и реже в других случаях.
Пролапс пуповины – это всегда ЧП в акушерстве, потому что сопровождается высоким риском ее повреждения и острого массивного кровотечения, а поэтому гибели плода. Попытки ввести пуповину в полость матки, то есть удалить ее из родовых путей, могут закончиться повреждением пуповины. Поэтому чаще всего проводят срочное кесарево сечение.
Несмотря на разные причины и механизмы развития, разные патологические состояния пуповины часто встречаются в комбинации друг с другом, поэтому могут осложнять исход беременности из-за увеличения суммарного негативного эффекта на плод и беременность в целом. К счастью, частота таких аномалий очень низкая и чаще всего их наличие не сопровождается серьезными осложнениями беременности.
Родовая травматизация (часть 2)
«Роды – это дверь в жизнь.»
Посвящается моей матери
АКУШЕРСКИЕ АСПЕКТЫ (взгляд педиатра)
Родовая травматизация (РТ)- нарушения целостности и расстройства функций тканей и органов ребенка, возникающие во время родового процесса (МКБ, Р12-Р15). От понятия РТ необходимо дистанцировать понятие «акушерская травма» (АТ)-возникает вследствии оказания акушерских пособий при патологических родах. В последние 50 лет происходит постепенное снижение числа нормальных родов (в 1972г — 45.3%, в 1999 г.- 31%. Родовая травматизация всегда находилась в центре внимания акушеров и педиатров, и причина тому — очевидная или кажущаяся управляемость данной патологией. В то жк время сложность отслеживания течения данной патологии в том, что она находится на стыке многих специальностей: акушерство, неонатология, реаниматология, неврология. если взять отдельного представителя каждой специальности, то будут сформулированы представления о РТ согласно точке зрения каждой из специальностей. Отсюда и, зачастую, полярные представления о этиологии и патогенезе РТ.
Важным в понимании особенностей интранатальной патологии ЦНС является знание и понимание биомеханики родовой травматизации, в основе которой лежит воздействие на голову, позвоночник, таз плода динамической механической энергии в виде относительно длительного сдавления головы плода при прохождении ее по родовым путям матери, скручивающих сил, действующих на позвоночник и таз в процессе поворотов родового канала. Сдавление головы в родах возникает при любых, в т.ч. физиологических родах. Эволюция создала сложный биологический механизм, обеспечивающий изменение окружности и формы головы плода в родах. Такие изменения возможны благодаря упруго-эластичным свойствам костей черепа, особому фестончатому строению черепных швов, возможности перемещения церебро-спинальной жидкости из обширных церебральных субарахноидальных пространств в спинальные и обратно. При нарушениях интракраниальных механизмов адаптации, либо возникновении запредельных для этих тканей нагрузок, плод теряет возможность компенсировать сдавление и возникают различные повреждения головного и спинного мозга.
Постараемся разобрать узловые и проблемные моменты родов, являющиеся спорными до сих пор, но несомненно оказывающие травмирующее влияние на плод интранатально.
1. ПРОГРАММИРОВАННЫЕ (УПРАВЛЯЕМЫЕ, ИНДУЦИРОВАННЫЕ) РОДЫ (ПР)
до 15-23%, местами до 58% всех родов. В США более 20%, в России 13-20% от общего количества родов. В мире до сих пор нет единой точки зрения на ПР. Основная цель ПР — снижение перинатальных потерь именно при доношенной беременности. В настоящее время показанием к ПР являются:
Спорные вопросы ПР:
а) оптимальное время родовозбуждения. Согласно законам фотопериодичности начала и окончания родов, наилучшее время для родовозбуждения — 19.00-3.00, 13.00-18.00. На самом деле перечисленные выше часы выполняются редко, так как на течение ПР накладывается режим ЛПУ, организационные и технические проблемы;
б)развитие родовой деятельности после амниотомии без медикаментозного родовозбуждения. Чаще это происходит у беременных со зрелой шейкой матки (ШМ). При наличии незрелости ШМ на момент начала ПР высок риск использования медикаментозного родовозбуждения и родостимуляции, а также возникновения индуцированных аномалий родовой деятельности (дискоординация родовых сил), высок риск оперативного родоразрешения. В этом пункте необходимо отметить высокий субъективизм оценки степени зрелости ШМ.
в)необходимость обезболивания при ПР
2. АМНИОТОМИЯ БЕЗ ПОКАЗАНИЙ («симптом крокодила»)
Амниотомия (А)- преднамеренное разрушение амниотических оболочек до,- или во время родов, направленное на усиление сократительной активности матки и уменьшение продолжительности родов. В настоящее время с А. сталкивается практически каждая вторая пациентка. Эффективность амниотомии, как самостоятельного меода родовозбуждения достаточно высока и приводит к появлению схваток в течении 2 — 4 ч. у 50-70% пациенток. Однако вероятность успешного родовозбуждения напрямую зависит от степени зрелости ШМ. При незрелой или созревающей ШМ высок риск развития аномалий родовой деятельности ( первичная и вторичная слабость родовых сил, дискоординация родовых сил, бурная родовая деятельность. По мнению акушеров, наиболее распространенное осложнение А.- восходящее инфицирование родовых путей. Однако, все забывают о том, что при искусственном разрушении амниотических оболочек, плод лишается «водного клина» перед собой (при головном предлежании). Того самого водного клина, который и призван разводить гладкую мускулатуру ШМ, препятствуя жѐсткому соприкосновению головки плода и нерасрытой ШМ (особенно незрелой). Иными словами говоря, лишившись водного клина, плод призван своей головой раскрывать ШМ. Тут также на первый план выходит степень подготовленности родовых путей, степень их зрелости. чем более ригидные родовые пути, тем большее сдавление со стороны последних получает головка плода, то есть кости черепа. Ясно, что дефигурация костей черепа — есть природой заложенный механизм. Для этого и существуют незаросшие швы с фестончатыми краями. Но при «пролезании через игольное ушко» схождение костей черепа бывает слишком запредельно, что сопровождается нарушениями внутричерепной ликворо,- и гемодинамики, степень нарушения которых интранатально технически не определить. Но, в дальнейшем, после родов это приводит к значимым нарушениям ликворооттока, артериального притока и венозного оттока во всех ликворососудистых бассейнах головного мозга.
3.РОДОВОЗБУЖДЕНИЕ И РОДОСТИМУЛЯЦИЯ
Весьма часто акушеры используют протокол, предложенный С.П.Поповым и соавт. (1997), в котором рекомендуется для профилактики аномалий родовой деятельности начинать инфузию утеротоника окситоцина сразу после амниотомии. С точки зрения степени травматизации костей черепа плода и шейного отдела позвоночника (ШОП), данная технология черезмерно агрессивна как с точки зрения избыточного сдавливания костей черепа и нарушения гемоликвородинамики, так и нарушения маточноплацентарного кровотока, опять же усиливающее проявления внутриутробной гипоксии плода. У рожениц с первичной слабостью родовой деятельности, потребовавшей коррекции окситоцином, наблюдается нарушение перфузии головного мозга плода. Причем глубина расстройств зависит от дозы вводимого окситоцина: чем выше доза, тем глубже расстройства плодового мозгового кровотока (1).
4. ПРИЁМ КРИСТЕЛЛЕРА
Кристеллера приѐм — акушерский прием, способствующий быстрому завершению второго периода родов; заключается в искусственном выжимании плода из родовых путей давлением на матку через переднюю брюшную стенку роженицы в направлении сверху вниз рукой акушера. Поэтому, если врач предложил вам «немножко надавить на живот», чтобы ускорить роды, настоятельно рекомендуем отказаться от такой помощи!
Кристеллер, предложивший этот прием, применял его только в периоде изгнания плода при слабой родовой деятельности. Классик акушерства и близко не допускал мысли, что врач должен перегнуться через роженицу и своим плечевым поясом «выдавливать» плод, да еще и при высоко стоящей головке. В настоящее время приѐм Кристеллера применять не рекомендуется, так как он считается опасным для плода (травма) и для матери (преждевременная отслойка детского места, разрыв матки, шок). «Медицинская энциклопедия». Официально считается, что данное пособие не применяется в России. Однако по многочисленным жалобам в «Лигу пациентов» можно сделать вывод об обратном – в России данный прием применяется и приводит к таким страшным последствиям, как разрыв матки у роженицы и родовые травмы у новорожденных. Таким образом, в генезе родовых травм определенная роль, несомненно, принадлежит применению древнего акушерского приема, описанного в очень старых учебниках по акушерству и известному как метод Кристеллера, или давление на живот. С 1 января 2008 года сообщение о применении врачом этого «метода» во Франции лишает его права заниматься акушерской практикой ПОЖИЗНЕННО. Запрещён на основе приказа Министерства здравоохранения РФ № 318 и постановления Госкомстата РФ № 190 от 4 декабря 1992 года «О переходе на рекомендованные Всемирной организацией здравоохранения критерии живорождения и мертворождения»: «Применение метода Крестеллера… противопоказано».
5. ПЕРИНЕО,и-ЭПИЗИОТОМИЯ
Эпизиотомия – это хирургическая манипуляция, которая проводится в потужном периоде родов. Суть ее заключается в рассечении промежности и облегчении продвижения ребенка по родовым путям. К сожалению, врачи не всегда проводят эту процедуру обоснованно, а часто применяют для того, чтобы ускорить процесс родов. В доступной литературе отмечаются только негативные последствия эпизиотомии для женщин. О том, что этот метод нередко бывает травматичным для новорожденных данных почти нет. Здесь надо сразу сделать отступление: при соблюдении показаний к эпизиотомии:
1. угроза сильного разрыва тканей промежности, в случаи рождения крупного ребенка;
2. тазовое предлежание плода;
3. ―высокая промежность у женщины;
4. женщина не может контролировать потуги;
5. головка ребенка неправильно вошла в таз;
6. гестоз и некоторые заболевания внутренних органов;
7. слабая родовая деятельность или кровотечение;
8. гипоксия плода в случаи обвития пуповиной;
9. преждевременные роды;
10. необходимость использования щипцов или вакуум-экстрактора.
Речь идет о спасении жизни новорожденного и «из двух зол выбирается меньшее», но если эпизиотомия выполняется для «ускорения» родового процесса, то последствия для ребенка можно отнести к ятрогении.
6. ДИСТОЦИЯ ПЛЕЧИКОВ (ДП)
ДП – задержка переднего плечика позади лонного сочленения после рождения головки плода или клиническое несоответствие плечевого пояса и таза матери. Выделяют две формы ДП: а) высокое прямое стояние плечиков; б) глубокое поперечное стояние плечиков; частота родового травматизма при ДП достигает 30% и более.
Факторы риска: 1) Крупный плод (40-50%); распространенность ДП при средней массе плода – не более 1%., при массе 4000 и более – 3%, при 5000 г. И более – 4%.
При попытке высвобождения плечиков методом простой тракции за голову плода могут возникнуть повреждения мышц, связочного аппарата, позвонков шейного отдела, костей черепа, твердой мозговой оболочки ( ассиметричное натяжение, скручивание ТМО), повреждение нервов плечевого сплетения. Эта травматизация многократно возрастает при применении в этот момент утеротоников, приема Кристеллера. Даже при использовании алгоритма HELPERR (акушеры меня поймут) сохранияется высочайший риск травматизма краниовертебральной зоны. Довольно часто встречаемый в практике перелом ключицы у ребенка в большинстве случаев не рассматривается как симптом клинического несоответствия размеров плечиков и таза матери. Невольно вспоминается крылатая фраза неизвестных неврологов: «…если сломалась ключица – поблагодарите Бога, иначе бы сломалась шея…». Здесь я хочу подчеркнуть, что достоверных случаев перелома ключиц гораздо больше, чем клинически подтвержденных случаев ДП. Это говорит о том, что к переломам ключиц относятся как к обыденному, ничего не значащему явлению, а между тем – это 100% признак родовой травматизации краниовертебральной зоны (КВЗ).
7.ТРАВМЫ ПРОМЕЖНОСТИ (ВКЛЮЧАЯ ШЕЙКУ МАТКИ) РОЖЕНИЦЫ
Во всех доступных источниках литературы содержатся сведения, касающиеся именно акушерского аспекта травм промежности и ШМ и только между строк в этой литературе проскальзывает тот факт, что травматизация промежности в родах осуществляется предлежащей частью плода. А причиной травматизации промежности является старая дилемма: либо крупные размеры предлежащей части плода, либо чрезмерно ригидные родовые пути (хуже, если совпадает и то и другое). Проблематика та же, что описано выше: черезмерное сдавление предлежащей части (головка) родовыми путями со всеми вытекающими последствиями нарушения гемо,-ликвородинамики, запредельного захождения фестончатых краев костей черепа друг за друга, травматизации твердой мозговой оболочки (ТМО), деформации венозных коллекторов, инициацией пусковых механизмов гипертензионно-гидроцефального синдрома и т.д.
8. ОБВИТИЕ ПУПОВИНОЙ ВОКРУГ ШЕИ (ОП)
ОП – образование петли пуповины вокруг шеи или конечностей плода в процессе осуществления родового акта, часто приводящее к развитию осложнений у плода и отдаленных последствий у новорожденного и ребенка первого года жизни.
Причины образования ОП в настоящее время точно не известны. Риск ОП чаще при: а)многоводии; б) хронической или острой гипоксии плода, приводящей к усилению двигательной активности плода до начала или во время родового процесса; в) длинная пуповина (более 70 см). Длина пуповины генетически определена. г) сочетание всех факторов;
Формы ОП:
1. ОП может возникать вокруг разных частей туловища плода:
2) В зависимости от количества петель ОП бывает:
3) По степени затягивания:
Как обвитие пуповины может повлиять на ход родов?
Обвитие пуповины может быть однократным и многократным, нетугим и тугим, изолированным и комбинированным (вокруг шеи и конечностей плода). Наиболее распространенной разновидностью обвития пуповины является изолированное, однократное, нетугое обвитие вокруг шеи малыша, что, как правило, не представляет для него опасности.
В случае подтверждения обвития пуповины к моменту родов, в зависимости от его вида, акушер-гинеколог выбирает оптимальную тактику ведения родов. При правильном ведении родов при нетугом одно- или двукратном обвитии ничем серьезным это ребенку не угрожает.
Сердцебиение плода контролируется в среднем каждые полчаса во время схваток и после каждой потуги. Если частота сердечных сокращений малыша не соответствуют норме, врач может применить стимуляцию, чтобы ускорить роды. Сразу же после рождения головки акушер освобождает шею от петель пуповины, препятствуя тем самым ее сильному натяжению и нарушению кровотока по ней.
Опасным может быть только двойное или многократное тугое обвитие пуповины. При таком обвитии уже во время беременности регистрируются признаки гипоксии плода. При тугом обвитии и возникновении относительного укорочения пуповины во втором периоде родов возникает натяжение, сужение просвета сосудов, приводящее к резкому снижению кровоснабжения тканей ребенка (острой гипоксии и асфиксии).
Внутриутробная гипоксия плода — состояние, связанное с недостатком кислорода во время беременности и в родах. Она обуславливается уменьшением или прекращением поступления в организм кислорода и накоплением в крови недоокисленных продуктов обмена веществ. Иногда гипоксия может быть острой и тогда ребенку нужно экстренное акушерское пособие. Острую гипоксию в родах обычно называют асфиксией.
Асфиксия новорожденного — синдром, который характеризуется отсутствием дыхания или отдельными нерегулярными неэффективными дыхательными движениями. Новорожденному в родильном зале оказывается экстренная медицинская помощь. Поэтому, тугое многократное обвитие пуповины вокруг шеи – является основным фактором риска для развития гипоксии и асфиксии в родах и является показанием для оперативного родоразрешения.
Также натяжение пуповины в родах чревато преждевременной отслойкой плаценты. Поэтому на сроке после 37 недель при наличии такого обвития пуповины чаще всего производят плановое кесарево сечение, а если состояние плода стало угрожающим до этого срока, операцию могут сделать раньше.
Главный и наиболее частый патофизиологический феномен, возникающий при ОП у новорожденного — это каскад гемодинамических сдвигов, в основе которого лежит различная степень нарушения венозного оттока по магистальным венозным коллекторам от легкой, клинически незначимой, до тяжелой, сопровождающейся острым венозным стазом как в венозном русле, так и капиллярной венозной сети. Этот стаз практически всегда является пусковым моментом развития продленного нарушения венозного оттока, в свою очередь который запускает механизмы ликворной и венозной гипертензии новорожденного и далее ребенка уже последующих месяцев и лет жизни.
К слову говоря, в настоящее время в родильных домах отношение к ОП весьма спокойное. Согласен, когда присутствует однократное, нетугое, изолированное ОП, не сопровождающееся гемодинамическими изменениями мозгового кровотока (к сожалению в наших роддомах в большинстве случаев эти изменения можно определить только клинически, ибо параклиническе методы диагностики — прерогатива крупных роддомов и перинатальных центров), то прогноз для ребенка относительно спокоен. Но при наличии тугого, двойного, а то и комбинированного ОП, сопровождаемого клинически видимыми признаками венозного стаза (гемофтальм (краевой или тотальный), застойный цианоз лица, волосистой части головы), необходима более тщательная оценка уровня неврологического здоровья с прицелом на ближайший и отдаленный катамнез. Таких детей необходимо вместо выписки домой с напутствием «бывает, пройдет…», переводить в профильные ОПН для более тщательной диагностики и динамического наблюдения.
9.СЛАБОСТЬ РОДОВОЙ ДЕЯТЕЛЬНОСТИ (гипотоническая дисфункция)
Первичная слабость родовых сил возникает с самого начала родов и продолжается в течение периода раскрытия и иногда до окончания родов.
Схватки при слабости родовых сил могут быть редкими, слабыми или короткими. Они остаются регулярными, распространение возбуждения не нарушено, сохраняется тройной нисходящий градиент. Сглаживание и раскрытие шейки матки идет замедленными темпами, головка длительно остается над входом в таз или прижатой. Диагноз слабости родовых сил ставится после 6-8-часового наблюдения при целом плодном пузыре и 2-4- часового наблюдения при излитии вод. В среднем скорость раскрытия шейки матки у первородящей — 1 см в час, у повторнородящей — 2 см в час.
Причины первичной слабости родовых сил:
Осложнения: продолжительность родов увеличивается и приводит к утомлению роженицы, нередко имеет место несвоевременное излитие вод, что способствует удлинению безводного промежутка, внутриутробной гипоксии плода, возникновению инфекции в родах. Длительное стояние головки в одной плоскости таза может привести к образованию свищей. Начинается гипоксия плода. В последовом и раннем послеродовом периодах часто наблюдаются кровотечения как следствие пониженной сократительной активности матки.
Вторичная слабость родовых сил возникает после длительной нормальной родовой деятельности, обычно в конце I периода после открытия акушерского зева на 6 см и более или во II периоде родов. Продвижение плода по родовому каналу замедляется. Роды принимают затяжной характер, что приводит к утомлению роженицы, гипоксии плода, возникновению эндометрита в родах.
Крайне важно дифференцировать вторичную слабость и клиническое несоответствие размеров таза и головки плода.
Причины вторичной слабости родовых сил:
Слабость потуг
Наблюдается у пожилых первородящих, при слабости мускулатуры брюшного пресса у многорожавших женщин с чрезмерно растянутыми мышцами, при инфантилизме, ожирении, а также при дефектах брюшной стенки в виде грыж белой линии живота, пупочной и паховой грыжах, при миастении, повреждениях позвоночника. Нередко слабость потуг наблюдается при первичной или вторичной слабости родовых сил.
Опасность СРД для плода
— длительное сдавление предлежащей части (чаще головки в различных видах вставления), приводящее к нарушению артериального притока и венозного оттока, возникновению очагов ишемии ГМ (кистообразование), высокому риску ВЧК — ВЖК.
-компрессии пояснично-крестцового (краниовертебрального) отдела вследствии логической стимуляции родовой деятельности и развития черезмерной родовой деятельности.
10. ОПЕРАТИВНОЕ РОДОРАЗРЕШЕНИЕ (кесарево сечение).
«Не пройдя родовые пути, не войдѐшь в жизнь.»
Абдоминальное родоразрешение — одна из ниболее важных проблем современного родовспоможения во всем мире. частота КС в мире вариабельна. Австрия, Дания, Норвегия — около 30% всех родов, Мексика, Чили — более 30%. В России (2009 г) — около 21% всех родов. Распространенность КС весьма понятна — стремление акушеров снизить перинатальную смертность. С этим поспорить трудно. КС всегда считалось альтернативным родоразрешением для спасения жизни. Но мы рассуждаем в данной статье о родовой микротравматизации перинатального генеза. И вот тут КС атравматичной операцией для плода не назвать. Существует три типа срочности операции КС: плановое, экстренное, запланированное. При каждом типе возникают свои типы РТ: а) плановое КС: главная проблема — это резкая смена давления внутриматочного на атмосферное. При этом отмечается клинически значимое изменение мозгового кровотока с возникновением (прямым и рефлекторным путем) зон ишемий (вплоть до формирования в последующем кист), микро,-макрогеморрагий. б) экстренное: формируется комбинированный механизм РТ. На начальном этапе родоразрешение идет через естественные родовые пути с формированием одной из проблем, являющейся показанием к КС (слабость родовых сил, нераскрытие незрелой ШМ, клинически и анатомически узкий таз и т.д.). В период родоразрешения через ЕРП (естественные родовые пути) на плод действует весь комплекс акушерских мер (амниотомия на незрелой ШМ, родостимуляция, ручное раскрыти ШМ, прием Кристеллера) и плод у же тут приобретает комплекс травматических факторов. А в период уже экстренного КС идет часто поспешное извлечение плода, часто уже вклинившегося в родовой канал с формированием комплекса травмирующих факторов (тракция шейного отдела, избыточное сдавление костей черепа родовыми путями).в) запланированное — это плавный (предполагаемый заранее) переход родоразрешения через ЕРП в ЭКС. Этот тип наименее травматичен для плода. Например, на фоне ПРПО (преждевременный разрыв плодных оболочек) головка прижимается к внутреннему зеву ШМ, но развития родовой деятельности не происходит или она неадекватна. Вместо классической родостимуляции фармсредствами, осуществляется ЭКС (баро,-и механическая травматизация плода меньше, чем в описываемых выше типах.
1. И, НАКОНЕЦ СЛОВА АКУШЕРА
Кратко обозначу элементы акушерской агрессии в родблоке. Итак:
Зато эффективные, нужные мероприятия применяются не всегда. Но это же не просто чьито выдумки, это рекомендовано ВОЗ. Перечислю:
Хороший, кстати сказать, способ… В приемном отделении отводят палату, куда женщина поступает: толи у нее роды, толи прелиминарные боли. Она там лежит 2-3 часа – сколько надо врачу, история родов не заводится. Если это оказались не роды – она идет домой. Как у нас, вы знаете – в патологию и вперед («синдром крокодила»).
1. НЕОБХОДИМОСТЬ ПАРТОГРАММЫ
Для кого нужна партограмма. Этот достаточно новый термин, мало известный практическим педиатрам и неонатологам. А жаль. Когда смотришь выписку из роддома/перинатального центра, то хочется плакать… Информация, переданная в этом маленьком листке, интересна может быть только для статиста ЗАГСа или регистратора детской поликлиники. Информация скудна до невозможности (весо-ростовые показатели, АПГАР (об этом отдельная тема), краткие сведения по течению родов, переписанные с акушерского диагноза, данные о прививках (см.ниже)
В течении последних 13 лет мне удалось изучить механиз родов около 5000 детей. К сожалению основной источник информации о механизме родов – это сами мамы. Конечно опрос проводился по отработанной схеме. Эта схема позволяет задать вопрос так, что на него можно ответить только по механизму родов, не «размазывая» информацию. Большое значение имеет и тот фактор, что роды (1,-2, — и т.д.) для мамы – мощный стресс-фактор, который «впечатывается» в память на долгие годы и «воспоминания свежи и точны». Но…, это всего лишь взгляд «гражданского» человека, не несущий конкретики. А нам нужны точные данные. Поэтому введение в практику педиатра-неонатолога изучение партограммы даст более глубокое предствление о механизме родов и объеме помощи (вмешательств) в процессе (процесс) родов, позволит более полно изучить неблагоприятные влияния на плод в процессе родов и сделать прогноз развития ребенка хотя бы на первые полгода после родов. Считаю, что партограмма весьма необходима детским неврологам, неонатологам отделений патологии новорожденных, врачам реанимации новорожденных и во всех спорных вопросах.
NB! В заключении хочу сказать, что прочтение статьи акушером-гинекологом может вызвать неоднозначные мнения. Но ведь это взгляд педиатра, представляющего интересы ребенка. И пусть простят меня коллеги акушеры, эта статья не пасквиль, а призыв к более тщательной оценке процесса родов не только с точки зрения роженицы, но и рождающегося ребенка.
Литература: 1. ВЛИЯНИЕ ОКСИТОЦИНА В РОДАХ НА МОЗГОВОЙ КРОВОТОК ПЛОДА Е. М. Шифман, А. А. Ившин, Е. Г. Гуменюк, Н. А. Иванова, О.В.Еремина Кафедра акушерства и гинекологии ПетрГУ, ФГУ «Научный центр акушерства, гинекологии и перинатаологии им. академика В.И.Кулакова» МЗиСР РФ Москва, Республиканский перинатальный центр МЗ и СР РК, Петрозаводск 2. АКУШЕРСКАЯ АГРЕССИЯ В.Е.Радзинский, Москва 2011. 3. АКУШЕРСКАЯ АГРЕССИЯ КАК ПРИЧИНА СНИЖЕНИЯ КАЧЕСТВА РОДОВСПОМОЖЕНИЯ. Радзинский В.Е. Москва. По материалам VI Российского форума «Мать и дитя», Москва, 2004 г. 4. РОДОВАЯ ТРАВМА (акушерские и перинатальные аспекты) Е.Н.Кравченко, Москва 2009. 5. РОДОВЫЕ ПОВРЕЖДЕНИЯ НЕРВНОЙ СИСТЕМЫ А.Ю.Ратнер, Казань, 1985. 6. И.Н.Костин доцент кафедры акушерства-гинекологии Российского университета дружбы народов Акушерская агрессия в современных лечебно-профилактических учреждениях родовспоможения доклад на конференции «Акушерская агрессия. Причины. Последствия. Пути преодоления», Арзамас (январь 2009 г.) 7. Оптимизация тактики ведения родов с использованием партограммы.
Проект «Улучшение помощи мамам и малышам» Д-р Титов И.Н. врач высшей категории. (ДГКБ№1, Тверь, 2015). Публикуется впервые.