Чем опасно обострение панкреатита
Хронический панкреатит
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
Воспаление поджелудочной железы (ПЖ, от лат. pancreas) называется панкреатитом. Процесс может носить как острый, так и хронический характер. Хронический панкреатит (ХП) протекает с постоянным прогрессированием, характеризуется выраженным болевым синдромом, нарушением процесса пищеварения.
Трудность диагностики хронического панкреатита обусловлена частым сочетанием поражения ПЖ и других пищеварительных органов. Многие больные с хроническим панкреатитом расцениваются как лица, страдающие хронической алкогольной интоксикацией, желчнокаменной болезнью, гастродуоденитом, дуоденостазом и т. п. Появление классической «диагностической триады» симптомов: кальцификации железы, стеатореи (жир в кале) и сахарного диабета характерно для запущенных стадий заболевания и поэтому мало помогает в решении задач его раннего выявления.
Статистические исследования в последние десятилетия свидетельствуют о явном увеличении числа больных хроническим панкреатитом во всех странах мира. Заболевание чаще всего выявляется у людей в возрасте от 40 до 60 лет. В странах Западной Европы заболеваемость хроническим панкреатитом составляет от 2 до 10 больных на 100 тыс. населения ежегодно. В России авторы показывают большой разброс статистических данных: от 27,4 до 50 человек на 100000. Важно, что повсюду в мире наблюдается рост заболеваемости острым и хроническим панкреатитом, при этом возраст впервые заболевших снизился с 50 лет до 39, а количество заболевших женщин увеличилось на 30%. До 15-20% больных погибают при остром панкреатите или в период обострения хронического панкреатита. В США показатель смертности вырос в 2 раза по сравнению с 90-ми годами прошлого столетия.
Причины развития хронического панкреатита
В зависимости от причин выделяют панкреатит первичный и вторичный.
При некоторых патологических условиях активация ферментов происходит в тканях самой поджелудочной железы. Начинается её «самопереваривание», в результате чего появляются участки некроза и кровоизлияния. Возникает воспаление и отек тканей железы. Продукты распада тканей и ферменты поступают в кровь, отравляя организм. Интоксикация сказывается на всех системах: сердечно-сосудистой, нервной, выделительной, печени. Появляется отек тонкого кишечника, брызжейки и пр.
Начало первичного панкреатита обычно связано с процессами в самой ПЖ, например, после травмы, при злоупотреблении алкоголем, нарушении кровоснабжения железы, при некоторых вирусных заболеваниях, при сужении главного панкреатического протока, затрудняющего отток ферментов, которые экскретирует железа. Считается также, что первичный панкреатит может развиться при хроническом недостатке белкового питания.
При таких заболеваниях как желчнокаменная, язвенная, дивертикулярная болезни ПЖ страдает вторично. При этом нарушается совместная слаженная работа по переработке пищи. Отек большого дуоденального сосочка, дискинезия 12-перстной кишки и дуоденостаз, камни в желчных протоках или воспаление в них способствуют попаданию желчи, бактерий, эмульгированного жира в проток поджелудочной железы, или формируют механическое препятствие для оттока панкреатического сока, что приводит к увеличению давления и разрушению стенок протоков ПЖ. Оба фактора создают условия для преждевременной активации ферментов в её тканях, развитию воспаления, некроза, кровоизлияний.
Хронический панкреатит принято считать полиэтиологическим заболеванием.
Основными этиологическими факторами являются:
К факторам, способствующим поражению ПЖ можно отнести и несбалансированное питание.
Очень редко встречается наследственный (семейный) хронический панкреатит. Первые признаки его появляются у детей в возрасте 10-12 лет. Признаками врожденного хронического панкреатита, кроме семейного анамнеза, являются:
Отмечено более частое сочетание хронического панкреатита с группой крови 0 (I).
Иногда воспалительный процесс переходит с желчного пузыря и печеночных протоков непосредственно на ПЖ через венозные и лимфатические сосуды.
При заболеваниях, протекающих с нарушением функции печени (цирроз или хронический гепатит), выделяется желчь, содержащая большое количество свободных радикалов и перекисных соединений, которые, попадая в протоки ПЖ, сами по себе способны вызвать воспалительную реакцию, но также стимулируют ферменты поджелудочной железы, способствуя её «самоперевариванию».
Кроме того, причиной развития вторичного панкреатита могут быть болезни 12-перстной кишки, такие как дуоденит, её дивертикулы и язвенная деформация. При этих заболеваниях в результате воспаления или деформации в 12-перстной кишке происходит повышение давления, нарушается функция сфинктерного аппарата большого сосочка, что усугубляется в случае, если ранее была выполнена папиллотомия. В таких условиях дуоденальное содержимое забрасывается в протоки pancreas и желчные пути, активируются панкреатические ферменты внутри ткани железы, начинается процесс разрушения тканей.
Развитие хронического панкреатита может быть прямым следствием прободения (пенетрации) гастродуоденальной язвы в поджелудочной железе.
Повреждающее действие на ПЖ может оказывать ряд лекарственных средств:
Панкреатит развивается также при передозировке препаратов, содержащих кальций, витамин D. Использование химиотерапевтических препаратов, метронидазола, нитрофуранов в ряде случаев приводит к развитию хронического панкреатита.
Нарушение артериального кровоснабжения создает условия для формирования некоторых форм ХП. Если он развивается у молодого человека в возрасте от 19 до 20 лет и причину не удается установить, то такой вариант заболевания называют идиопатическим.
Патогенез заболевания
Воспалительные явления в ПЖ постепенно приводят к дегенеративным изменениям ее структуры, склерозу тканей и облитерации протоковой системы. Этот процесс обычно протекает волнообразно. Обострение сменяется ремиссией, вместо железистой ткани, которая вырабатывает ферменты, появляется соединительная. Постепенно ферментов становится недостаточно, в первую очередь снижается, экзокринная функция ПЖ (выработка ферментов пищеварения), а затем эндокринная функция (снижение выработки инсулина).
Симптомы панкреатической ферментативной недостаточности появляются при поражении нормальной ткани ПЖ на 90%.
Триада симптомов хронического панкреатита
Нарушение обработки и всасывания пищевых веществ при хроническом панкреатите приводит к плохому усвоению белков, жиров и витаминов. В результате могут развиться истощение, астения, нарушения метаболизма костной ткани, свертывающей системы крови.
В зависимости от тех изменений, которые происходят в ткани ПЖ, выделяют несколько патоморфологических вариантов хронического панкреатита:
Клинические проявления хронического панкреатита
Проявления хронического панкреатита зависят от его формы, стадии, длительности развития, возникших осложнений, сопутствующих заболеваний.
Ведущим клиническим симптомом является болевой синдром. Возникает он из-за развития повышения давления в протоках ПЖ, или по причине развития панкреатит-ассоциированного неврита. Механизмы возникновения боли описаны выше, однако стоит отметить, что распространение боли связано с вовлечением в воспалительный процесс нервных сплетений, которые расположены между дольками железы, а также давлением на них увеличившейся воспаленной железой или псевдокистами.
Значительно позднее нарушается пищеварение: появляются различные диспептические расстройства, стеаторея, панкреатогенная диарея, недостаточность кишечного всасывания, синдром мальабсорбции, который возникает в связи с недостаточной выработкой ферментов в ПЖ. Человек теряет вес, слабеет, появляются кальцинаты в поджелудочной железе. Вырабатывается мало инсулина, что приводит к вторично присоединившемуся сахарному диабету.
Синдром диспепсии у больных, страдающих хроническим панкреатитом, включает две основные группы признаков.
Одна из них связана с дискинезией нисходящего отдела 12-перстной кишки, которая протекает по типу дуоденостаза. Для этого вида дискинезий особенно характерны рефлюксные явления: тошнота, отрыжка, изжога. Рвота, как правило, наблюдается в период обострения.
Вторая группа признаков связана с внешнесекреторной недостаточностью железы. Неполноценная секреция ферментов и бикарбонатов приводит к нарушению внутриполостного гидролиза в тонкой кишке, что клинически проявляется поносом. Стул становится многократным (2-6 раз в сутки и более), каловые массы неоформленные, глинистой окраски, с неприятным запахом, содержат кусочки непереваренной пищи. В случае применения диеты и ферментных препаратов понос нередко сменяется запором.
Клинические проявления нарушений внутрисекреторной функции поджелудочной железы относятся к числу относительно поздних симптомов хронического панкреатита. Статистика показывает, что нарушение толерантности к глюкозе возникает примерно в 50% случаев, а явный сахарный диабет наблюдается у 30% таких больных. Как и внешнесекреторные нарушения, развитие сахарного диабета появляется у больных со значительными повреждениями структуры ПЖ.
В поздней стадии хронического панкреатита боль уменьшается, и спустя много лет может даже исчезнуть, но при этом нарастают симптомы, обусловленные внешнесекреторной недостаточностью.
Осложнения хронического панкреатита
Это кровотечения из желудка и кишечника, так как часто панкреатит приводит к эрозиям и язвам в слизистой этих органов. Желтуха наблюдается у 8% больных. Причиной её является сдавление дистального отдела холедоха. Часто формируются камни в протоках, возникает стенозирующий папиллит, также токсический гепатит. Возможно развитие портальной гипертензии и асцит, так как в ряде случаев сдавливается и тромбируется воротная и селезеночные вены. Если хронический панкреатит существует длительно, есть риск развития карциномы ПЖ.
Диагностика хронического панкреатита
Полагаться в диагностике на обычные клинические лабораторные исследования не приходится. В фазу обострения болезни может быть умеренно повышено количество лейкоцитов в периферической крови, а также СОЭ, уменьшен уровень альбуминов и несколько увеличен уровень гамма-глобулинов. Однако это не специфично.
Необходимы комплексные инструментальные и лабораторные исследования. В ходе обследования выделяют три этапа:
1. Определение признаков заболевания именно ПЖ, а не других органов.
2. Исключение других заболеваний ПЖ, например, злокачественных.
3. Поиск причин, которые привели к панкреатиту.
Лабораторные развернутые исследования:
Изучение экзокринной функции ПЖ
Есть прямые и непрямые методы. Для первого необходимо выполнить канюляцию главного протока ПЖ, чтобы получить сок железы. Однако его применение ограничено во врачебной практике, так как имеет много осложнений.
Непрямые в этом плане предпочтительней. Это:
Повышение уровня амилазы в крови и моче свидетельствует о наличии воспалительных явлений в поджелудочной железе. Увеличение уровня амилазы в моче более значимо, потому что в крови больше содержится слюнной амилазы, а в моче больше панкреатической амилазы, имеющей размеры молекул меньше, чем слюнной.
Высокой специфичностью и чувствительностью обладает метод определения панкреатической эластазы в кале. При хроническом панкреатите уровень этого фермента снижается до 150 мкг/г, чего не наблюдается при других болезнях.
Применяют радиоиммунологическое исследование инсулина, С-пептида, глюкагона.
Инструментальные методы диагностики
Фиброгастродуоденоскопия
Эндосонография
Современное исследование, сочетающее в себе возможности эндоскопии и ультразвуковой диагностики. Наиболее ценна эта методика для дифференциальной диагностики псевдотуморозного панкреатита и рака поджелудочной железы. Помимо визуального осмотра при эндосонографии становится возможным выполнить прицельную тонкоигольную аспирационную биопсию из пораженного участка.
Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ)
Состояние желчных протоков и протоков pancreas можно более тщательно изучить с помощью методики ЭРХПГ. Данные полученные с помощью этой методики помогают при выборе метода лечения, позволяют определить насколько изменены анатомические размеры протоков при различных формах хронического панкреатита, выявить кальцинаты, белковые пробки и т.д.
Метод ЭРХПГ, хотя и дает достаточно ценную информацию, технически сложен и небезопасен: в 1-2% случаев дает тяжелые осложнения. Поэтому он применяется только при серьезных показаниях. И в последнее время ЭРХПГ в диагностике хронического панкреатита используется значительно реже, так как появились возможности получения довольно точной диагностической информации при помощи КТ, УЗИ, МРТ.
Лучевые диагностические методы
Исследование брюшной полости рентгеном, как самостоятельный метод для выявления хронического панкреатита, имеет небольшую ценность. При Rg-графии брюшной полости в 2-х проекциях могут быть обнаружены камни в протоках, очаги обызвествлений в ткани самой железы, при Rg-скопии желудка и 12-перстной кишки, проведенной с контрастом, удается обнаружить увеличение Pancreas, что приводит к увеличению разворота и сужению просвета исследуемого отдела кишки.
Наиболее простым и вместе с тем информативным методом является ультразвуковое сканирование (УЗИ). Метод дает возможность достоверно диагностировать хронический панкреатит в 70-75% случаев. С помощью УЗИ можно получить представление о форме, величине, эхоструктуре поджелудочной железы, о длине и ширине её протока (можно увидеть его расширение более 4 мм), выявить кисты и камни в протоках железы, оценить состояние желчных протоков и печени.
К сожалению, ультразвуковое сканирование не всегда позволяет получить достаточно четкую картину из-за помех сигналу вследствие наличия газа в раздутых кишках или желудке. Поэтому для получения лучшего результата УЗИ к нему необходимо подготовиться: приходить натощак (или минимум 8 часов голода, накануне исследования принять Эспумизан по 2 капс. 3 р. в день и 4 капс. Утром в день исследования).
Компьютерная томография (КТ).
КТ позволяет получить визуальное отображение поджелудочной железы и прилегающих к ней органов в поперечном сечении. Исследование проводится натощак без какой-либо специальной подготовки.
КТ позволяет четко различать все отделы (головку, тело и хвост) поджелудочной железы, измерить толщину органа, диаметр панкреатического протока во всех ее отделах. Наиболее четкая визуализация железы может получается при выполнении КТ с болюсным контрастированием. Единственным противопоказанием к данному исследованию является непереносимость йодсодержащих веществ.
Магнитно-резонансная томография (МРТ)
Магнитно-ядерный резонанс также можно использовать для диагностики этого заболевания.
МР-Холангиография позволяет получить изображение протоков, как самой железы, так и желчных протоков у пациентов. Метод по четкости изображения вполне сопоставим с эндоскопической ретроградной панкреатохолангиографией. Использование этого метода позволяет получить четкое изображение поджелудочной железы без необходимости введения контрастного вещества.
Лечение хронического панкреатита задача сложная. Подробнее о методах лечения хронического панкреатита.
Чем раньше начинается эта работа, тем меньше изменений произойдет в ткани этого органа, очень важного для жизнедеятельности организма.
Задача пациента обратиться к специалисту и последовательно и систематически следовать полученным указаниям.
Современные возможности терапии хронического панкреатита
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатит
Хронический панкреатит — длительно протекающее воспалительное заболевание поджелудочной железы, проявляющееся необратимыми морфологическими изменениями, которые вызывают боль и/или стойкое снижение функции поджелудочной железы. При хроническом панкреатите морфологические изменения поджелудочной железы сохраняются после прекращения воздействия этиологического агента. В настоящее время распространенность хронического панкреатита, по данным аутопсий, составляет от 0,01 до 5,4%, в среднем — 0,3-0,4%, при этом за последние 40 лет заболеваемость выросла примерно в два раза, что связывают с тем, что население стало употреблять больше алкогольных напитков, а также с воздействием вредных факторов окружающей среды (см. диаграмму 1).
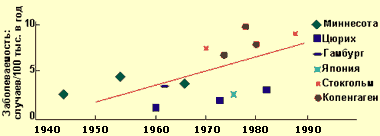 |
| Диаграмма 1. Заболеваемость ХП в 1945—1985 гг. (Worning H., 1990) |
В патогенезе хронического панкреатита важную роль играют несколько факторов. Одним из основных является обструкция главного панкреатического протока при конкрементах, воспалительном стенозе или опухолях. При алкогольном панкреатите повреждение поджелудочной железы связано с повышением содержания белка
в панкреатическом секрете, что приводит к возникновению белковых пробок и обструкции мелких протоков железы. Другим фактором, влияющим на патогенез алкогольного панкреатита, является изменение тонуса сфинктера Одди: его спазм вызывает внутрипротоковую гипертензию, а релаксация способствует рефлюксу дуоденального содержимого и внутрипротоковой активации панкреатических ферментов.
Разрушение экзокринной части поджелудочной железы вызывает прогрессирующее снижение секреции бикарбонатов и ферментов, однако клинические проявления нарушения переваривания пищи развиваются лишь при деструкции более 90% паренхимы органа. В первую очередь возникают проявления недостаточности липазы в виде нарушения всасывания жиров, жирорастворимых витаминов: A, D, E и K, что нечасто проявляется поражением костей, расстройствами свертывания крови. У 10–30% больных хроническим панкреатитом развивается сахарный диабет, обычно на поздних стадиях заболевания, нарушение толерантности в глюкозе наблюдается гораздо чаще. Для таких больных характерно развитие гипогликемических реакций на инсулин, недостаточное питание или злоупотребление алкоголем. Кетоацидоз развивается редко, что связано с одновременным снижением продукции инсулина и глюкагона.
Приступ хронического панкреатита проявляется иррадиирующими в спину болями в верхней половине живота, развивающимися после приема пищи, которые могут продолжаться в течение многих часов или нескольких дней. Нередко наблюдается тошнота, рвота, у 30–52% пациентов — снижение веса, у 16–33% — желтуха. Преходящая желтуха возникает вследствие отека железы при обострениях хронического панкреатита, постоянная — связана с обструкцией общего желчного протока вследствие фиброза головки поджелудочной железы. При разрывах протоков поджелудочной железы, на месте предыдущего некроза ткани происходит скопление секрета, что приводит к формированию псевдокист. Кисты могут быть бессимптомными или вызывать боли в верхней половине живота. При длительном течении заболевания, при уменьшении объема функционирующей паренхимы до 10% от нормы появляются признаки мальабсорбции (полифекалия, жирный стул, похудание).
В течении хронического панкреатита можно выделить несколько стадий (Lankisch P.G., Moessner Y.), умение различать которые важно для правильного подбора терапии. Так, на первой стадии заболевания клиническая симптоматика отсутствует: в этот период характерные для ХП изменения данных КТ или ЭРХПГ выявляются лишь при случайном обследовании.
На второй стадии возникают начальные проявления, характеризующиеся частыми эпизодами обострения ХП (которые могут быть ошибочно расценены как острый панкреатит). Заболевание видоизменяется от повторных приступов боли в животе до постоянных умеренных болей и похудания. С течением времени рецидивы становятся менее тяжелыми, но симптоматика сохраняется в периоды между приступами. На этой стадии может существенно ухудшаться качество жизни. Вторая стадия обычно продолжается на протяжении четырех—семи лет. Иногда заболевание быстро прогрессирует, развивается атрофия ПЖ, и нарушается функция органа.
У больных на третьей стадии постоянно присутствует симптоматика ХП, прежде всего — абдоминальная боль. Пациенты могут стать зависимыми от анальгетиков, значительно сокращают объем принимаемой пищи из-за опасения усиления боли. Появляются признаки экзокринной и эндокринной панкреатической недостаточности.
Особенность панкреатита на четвертой стадии — это атрофия ПЖ, развитие экзокринной и эндокринной недостаточности, что проявляется стеатореей, похуданием и сахарным диабетом. Снижается интенсивность боли, прекращаются острые приступы заболевания, могут развиваться тяжелые системные осложнения ХП и аденокарцинома поджелудочной железы.
Терапия панкреатита проводится по нескольким направлениям: отказ от употребления алкоголя; соблюдение диеты с низким содержанием жира (до 50–75 г/сут) и частым приемом небольших количеств пищи; купирование боли; ферментная заместительная терапия, борьба с витаминной недостаточностью; лечение эндокринных нарушений.
Лечение приступа хронического панкреатита, а также острого панкреатита проводиться по аналогичной схеме. Обязательные компоненты терапии: внутривенное введение растворов электролитов и коллоидов, голодная диета (полное голодание до двух дней) и анальгезия (например, меперидин). Рекомендуется введение свежезамороженной плазмы или альбумина. Диуретики не показаны большинству больных: олигурия разрешается при исчезновении гиповолемии и нормализации перфузии почек. Для облегчения рвоты, купирования пареза желудочно-кишечного тракта и уменьшения стимуляции поджелудочной железы может быть использована аспирация содержимого желудка через назогастральный зонд. Коагулопатия, возникающая при панкреатите, обычно требует назначения гепарина, свежей плазмы. В последние годы при остром панкреатите показана эффективность антагониста тромбоцит-активирующего фактора лексипафанта (60–100 мг/сут), однако его действие при хроническом панкреатите еще нуждается в уточнении.
Применение ингибиторов протеолитических ферментов (например, апротинина, габексата) является спорным. Исследования показывают, что при остром панкреатите не наблюдается дефицита ингибиторов протеаз, кроме того, проведенные клинические исследования не выявили преимуществ этих препаратов по сравнению с плацебо. Однако существуют данные, что габексат, низкомолекулярный ингибитор трипсина, эффективно используется для профилактики развития острого панкреатита, связанного с ЭРХПГ.
Ингибиторы секреции поджелудочной железы: глюкагон, соматостатин, кальцитонин, ингибиторы карбоангидразы, вазопрессин, изопреналин, также было предложено применять для лечения острого панкреатита, однако их эффективность к настоящему времени не получила достаточного подтверждения. Препараты пищеварительных ферментов можно использовать для лечения как в разгар заболевания с целью подавления панкреатической секреции, так и в период выздоровления, когда пациент снова получает возможность принимать пищу орально.
При билиарном обструктивном панкреатите должна быть проведена своевременная эндоскопическая декомпрессия желчных путей. Выполняется папиллосфинктеротомия, дилатация или стентирование панкреатического протока. Хирургическое лечение обструктивного панкреатита, безусловно, является основным методом, в то же время целесообразность проведения вмешательства в первые сутки после развития тяжелого приступа должна быть признана спорной. После стихания остроты воспаления целесообразно проведение холецистэктомии.
Схему длительной терапии при хроническом панкреатите можно разделить на две основные части, в соответствии с ведущими клиническими синдромами (см. диаграмму 2).
Боль могут облегчить большие дозы панкреатических ферментов. Попадание ферментов поджелудочной железы (прежде всего — трипсина) в двенадцатиперстную кишку по механизму отрицательной обратной связи вызывает снижение панкреатической секреции, снижение внутрипротокового давления и уменьшает боль. Традиционно для этой цели использовались порошок или таблетированные препараты панкреатина.
Если болевой синдром резистентен к терапии, при расширении главного протока более 8 мм, у 70–80% пациентов облегчение может принести латеральная панкреатоеюностомия. В случаях, когда панкреатический проток не расширен, показано проведение дистальной панкреатэктомии (при преимущественном поражении хвоста железы) или операция Уиппла (Whipple) (при поражении в основном головки железы). Альтернативой операции является чрезкожная денервация солнечного сплетения введением алкоголя, однако эффект этой процедуры сохраняется лишь в течение нескольких месяцев. Весьма перспективно эндоскопическое лечение под контролем эндоскопического УЗИ (дренирование псевдокист, невролиз солнечного сплетения).
Показаниями для заместительной терапии экзокринной панкреатической недостаточности являются исключительно клинические показатели: похудание, стеаторея, метеоризм. Классическая рекомендация, предусматривающая определение содержания жира в кале перед назначением лечения, в настоящее время потеряла свое значение из-за трудоемкости и низкой чувствительности данного метода. Для купирования внешнесекреторной панкреатической недостаточности используют различные препараты экстрактов поджелудочной железы (см. таблицу 1).
При выборе препарата для заместительной терапии следует учитывать следующие показатели:
Способность препарата активироваться только в щелочной среде — очень важное свойство, которое резко повышает эффективность ферментов; так, при использовании препарата, имеющего энтеросолюбильную оболочку, всасывание жиров повышается в среднем на 20% по сравнению с такой же дозой обычного средства. Однако при хроническом панкреатите происходит значительное снижение продукции бикарбонатов, что приводит к нарушению щелочной среды в двенадцатиперстной кишке. Это создает несколько проблем. Первая касается нарушения активации частиц ферментного препарата, покрытых энтеросолюбильной оболочкой. Вторая проблема заключается в том, что в кислой среде происходит преципитация желчных солей и нарушение эмульгации жира, что делает его малодоступным для расщепления липазой. Поэтому эффективность ферментной терапии (см. рисунок 1) может быть повышена благодаря одновременному назначению антацидов за 30 мин до и через 1 ч после еды или антисекреторных препаратов (Н2-блокаторы, омепразол), но необходимо помнить, что антациды, содержащие кальций или магний, ослабляют действие ферментных препаратов. Возможно использование препаратов, содержащих протеолитические ферменты растительного происхождения, которые сохраняют активность в гораздо более кислой среде, чем животные.
Значительное снижение качества жизни больного панкреатитом связано с такой проблемой, о которой обычно забывают, как стойкое вздутие живота. Нередко вздутие не купируется даже при приведении заместительной терапии высокими дозами ферментов. В этом случае к проводимой терапии необходимо добавить адсорбенты (симетикон, диметикон) или использовать комбинированные ферментные препараты, содержащие адсорбирующие вещества.
Разовая доза ферментов, которая рекомендуется для лечения внешнесекреторной панкреатической недостаточности, должна содержать не менее 20–40 тыс. ед. липазы. Обычно пациенту назначают две—четыре капсулы препарата (по 20—25 тыс. ед. липазы) при основных приемах пищи и по одной-две капсуле (по 8—10 тыс. ед. липазы) или таблетки панкреатина при употреблении небольшого количества пищи. При клинически выраженной панкреатической недостаточности обычно не удается полностью устранить стеаторею даже с помощью высоких доз препаратов, поэтому критериями адекватности подобранной дозы пищеварительных ферментов являются: прибавка веса, нормализация стула (менее трех раз в день), снижение вздутия живота.
Причины неэффективности заместительной терапии могут быть связаны как с неточной диагностикой заболевания, так и с неадекватным назначением терапии больному (см. рисунок 2).
Побочные эффекты ферментной терапии (см. рисунок 3) обычно не носят тяжелого характера, наиболее известный опасный побочный эффект — развитие фиброзирующей колопатии — возникает при длительном приеме очень высоких доз ферментов в виде микротаблеток: более 50 тыс. ед. липолитической активности на 1 кг веса тела в сутки.
Таким образом, терапия хронического панкреатита должна проводиться дифференцированно, в зависимости от ведущего клинического синдрома и стадии заболевания. Заболевание, которое удается обнаружить на первой стадии, как правило, не требует медикаментозной коррекции, в этом случае обычно достаточно изменения образа жизни и диетотерапии. Лечение ХП на второй стадии включает назначение таблетированного панкреатина, антисекреторных препаратов и спазмолитиков. Третья стадия обычно требует использования всего арсенала средств, которые имеются у врача для купирования панкреатической боли: микрогранулы панкреатина, антисекреторные препараты, октреотид, спазмолитики, мощные анальгетики, психотропные препараты. На последней, четвертой, стадии лечение основывается, прежде всего, на использовании микрогранул панкреатина в высокой дозе с целью проведения заместительной терапии.
По вопросам литературы обращайтесь в редакцию
А. В. Охлобыстин, кандидат медицинских наук
Э. Р. Буклис, кандидат медицинских наук
ММА им. И. М. Сеченова, Москва