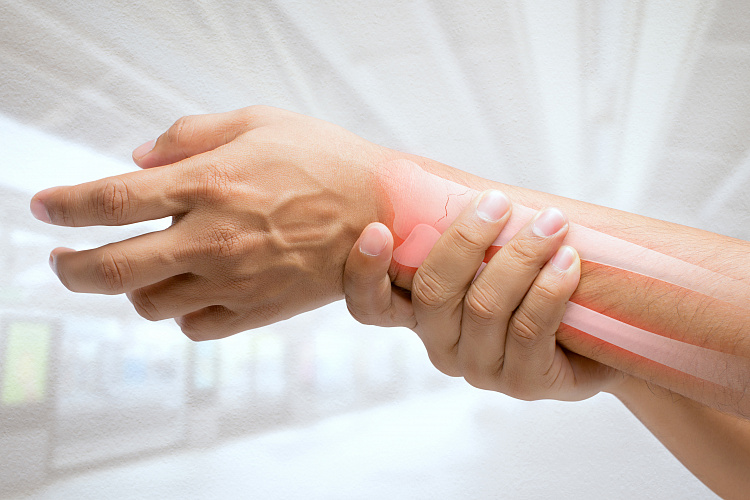
Чем опасна трещина в кости
Трещины кости причины, симптомы, методы лечения и профилактики
Трещины кости — частичное нарушение целостности кости под действием нагрузки, превышающей прочность травмируемого участка скелета. Возникают в костях черепа, позвоночника, грудины и ребер, скелета верхних и нижних конечностей после травмы, удара. Реже связаны с физиологическими и патологическими изменениями плотности костной ткани вследствие процессов естественного старения, заболеваниями опорно-двигательной системы. В месте повреждения определяется боль, припухлость, отёчность, снижается объем движений.
Симптомы трещины кости
Частичное нарушение целостности кости сопровождается интенсивной болью разного характера. Боль вызывают движения и ощупывания. Наблюдается тугоподвижность, человек старается не совершать лишних движений, принимает наиболее безболезненное положение. Над местом повреждения образуется отёк, припухлость, увеличивается объем и сглаживаются контуры травмированной части тела. В тех случаях, если были повреждены сосуды, появляются гематомы. На вид они синюшные, красные или бордовые.
В остальном клиническая картина зависит от того, какая часть скелета была травмирована. Так для надлома ребер характерно ухудшение дыхания, одышка, учащенный пульс, бледная кожа. При частичном нарушении целостности костей черепа возможно потеря сознания, вплоть до комы, расстройства чувствительности, паралич, тошнота, рвота, головные боли, снижение зрения.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 13 Декабря 2021 года
Содержание статьи
Причины
У детей и взрослых трещины кости возникают преимущественно вследствие механического воздействия: удара, сжатия, скручивания и растяжения. Получить дефект костной ткани можно во время драки, падения, в результате дорожно-транспортного происшествия, неправильной техники упражнений, чрезмерной нагрузки, бытовой или производственной травмы. Трещины кости у лиц преклонного возраста обусловлены возрастными изменениями прочности и эластичности костной ткани. Надломы могут возникать на фоне остеопороза — снижение плотности костей, из-за чего любое давление, нагрузка приводит к нарушению их целостности.
К факторам риска появления трещины кости относят:
Разновидности трещины кости
Повреждаться могут кости любой части скелета:
Трещины кости классифицируют по разным признакам:
Диагностика
Диагностирует трещины кости и составляет курс лечения травматолог. Врач опрашивает больного, ощупывает место травмы, оценивает его общее состояние, степень ослабления чувствительности, мышечную силу, объем движений. Точно определить место повреждения, исследовать прочность и плотность костей, риск потенциальных переломов можно по рентгенографическим снимкам, результатам компьютерной томографии, магнитно-резонансной томографии. При подозрении на повреждение спинного мозга, ущемление нервных корешков назначают консультацию невролога и электронейрографию; сосудов и нервов — осмотр у сосудистого хирурга или нейрохирурга.
В сети клиник ЦМРТ диагностику трещины кости проводят с помощью разных методов исследования:
МРТ (магнитно-резонансная томография)
УЗИ (ультразвуковое исследование)
Дуплексное сканирование
Компьютерная топография позвоночника Diers
Компьютерная электроэнцефалография
Чек-ап (комплексное обследование организма)
К какому врачу обратиться
Первую помощь при трещинах в кости оказывает травматолог. Если болевые ощущения не стихают, можно обратиться к неврологу. Если костная ткань плохо срастается, нужна консультация ортопеда.
Лечение трещин кости
В тех случаях, когда это необходимо важно правильно оказать первую помощь пострадавшему: обеспечить покой, травмированную руку или ногу зафиксировать несколькими оборотами бинта к телу, приложить холод, дать обезболивающее, остановить кровотечение, доставить в больницу или вызвать бригаду скорой помощи. Лечение трещин кости чаще консервативное, операции выполняют по строгим показаниям. Всем пациентам назначают постельный режим, полную разгрузку поврежденной части скелета, холодные компрессы, физиотерапию. Поврежденную конечность фиксируют с помощью ортеза, эластичной повязки или гипса. Чтобы избавиться от боли, уменьшить отёчность, припухлость коротким курсом принимают нестероидные противовоспалительные лекарства, анальгетики.
Рекомендовано пересмотреть питание, включить в рацион продукты с высоким содержанием кальция, желатина, которые помогают улучшить структуру костно-хрящевой ткани. В период реабилитации назначают лечебную гимнастику, массаж, магнитотерапию, электрофорез. Срок заживления определяют тяжестью травмы, возрастом пациента, наличием сопутствующих болезней. В среднем составляет 2-4 недели, полное восстановление — до нескольких месяцев.
Осложнения
Профилактика трещины кости
Предупреждение трещины кости заключается в профилактике травматизма. Важно:
Статью проверил
Размещенные на сайте материалы написаны авторами с медицинским образованием и специалистами компании ЦМРТ
Первая помощь при трещинах в кости, их диагностика и лечение
Трещины кости — нарушение целостности костной ткани, которое образуется из-за травм. Причинами появления трещин в кости становятся сильные механические удары или падения с большой высоты. Такие травмы получают в драках, автомобильных авариях, несчастных случаях на производстве, при неосторожном падении с кровати или с высоты собственного роста.
Симптомы трещин кости схожи с клинической картиной других травм. Их характеризует сильная боль, которая обычно локализуется в месте повреждения и усиливается при движениях или нажатии на кожу в месте, в котором образовалась трещина. В спокойном состоянии боль тупая и приглушенная, при движении или нажатии — острая. Также в месте повреждения развивается отек, может возникнуть гематома. Реже проявляются разнообразные ограничения подвижности.
Методы лечения
Первая помощь
Сразу после получения травмы следует оказать пациенту первую помощь: обеспечить состояние покоя поврежденной конечности или области и приложить холод к месту, в котором чувствуется боль.
Иммобилизация
Врачи фиксируют поврежденную конечность, чтобы обеспечить ей покой и оградить от любых нагрузок. Это поспособствует быстрому заживлению костной ткани. Для иммобилизации используют специальные ортопедические конструкции — лангеты или гипсовые повязки. Срок их ношения зависит от характера повреждения, глубины и длины трещины, возраста и состояния пациента.
Медикаментозная терапия
Чтобы ускорить процесс заживления и снять симптомы, врачи назначают лекарственные средства. В их числе:
Лечебная физкультура
Чтобы вернуть костной ткани функциональность и укрепить мышечный каркас, врачи рекомендуют пациенту выполнять специальные упражнения. Комплекс гимнастических упражнений зависит от ряда факторов, в числе которых место и степень повреждения. Например, при трещине в лучевой кости можно немного сгибать и разгибать ладонь, а затем — руку.
Трещина в кости
Трещина в руке или ноге не редкость. Люди часто получают травмы конечностей, однако, в отличие от перелома, при трещине ткани повреждаются неокончательно, и выздоровление происходит гораздо быстрее.

Существует несколько разновидностей костных трещин. В зависимости от их количества, выделяют множественные и одиночные. Множественными считаются трещины, когда присутствует более 3 линий разлома.
Исходя из глубины повреждения, трещину классифицируют как поверхностную или сквозную. В первом случае затрагивается только верхний слой кости (надкостница). Если поражена вся поверхность, то трещина в кости считается сквозной. Для заживления последней требуется больше времени, но прогноз заживления благоприятный.
По их расположению по отношению к оси повреждения выделяют продольные, косые, поперечные и спиральные. Врач оценивает направление и сложность травмы костной ткани с помощью визуального осмотра и рентгеновского снимка.
Причины
Значение имеет общее состояние здоровья пострадавшего. Если у пациента снижена плотность костной ткани в силу остеопороза, присутствуют лишний вес, заболевания щитовидной железы, снижено количество кальция в организме, то риск получить повреждение повышается.
Признаки и симптомы
Существуют признаки трещины, по которым можно определить, что пострадавший нуждается в срочной медицинской помощи. 
Сразу после удара пациент ощущает боль, причем она необязательно должна быть острой. Поврежденное место может покалывать, «ныть», могут появиться пульсирующие болевые ощущения. Тревожным признаком считается появление боли при попытке двигать поврежденным местом. В этом случае до получения квалифицированной помощи травмированной конечностью шевелить нельзя.
Еще одним симптомом повреждения является опухание и покраснение ушибленного места, причем эти признаки могут появиться сразу после удара, а могут и на вторые сутки после травмирования. Развивается гематома, прикосновение к которой вызывает резкую боль. В дальнейшем она увеличивается в размере и в случае отсутствия врачебного вмешательства может перерасти в гангрену.
Симптомы трещины схожи с признаками скрытого перелома или ушиба. Поэтому при получении травмы необходимо незамедлительно обратиться к врачу для постановки диагноза и назначения лечения.
Первая помощь

Если произошла травма, пострадавшего необходимо в максимально короткий срок доставить в медицинское учреждение. Перед этим поврежденную часть тела нужно обездвижить, чтобы она сохраняла состояние покоя. Для этой цели подойдут имеющиеся подручные материалы для изготовления шины. Если есть возможность, на ушибленный участок накладывают ледяной компресс.
В случае травмирования костей стопы на поврежденную ногу нельзя опираться. Стопу фиксируют. Пациент не может самостоятельно понять, что трещина, а не перелом. Это возможно только после проведения рентгенодиагностики в медицинском учреждении.
Как определить трещину в кости
После того как пациент доставлен в больницу, врач проводит первичный визуальный осмотр и пальпацию поврежденного места. Чтобы определить, образовалась трещина или перелом, проводят рентгеновское исследование. На снимке видна сама трещина кости, ее размеры и иные повреждения, образовавшиеся из-за травмы.
Если после проведения рентгена у врача остаются сомнения по поводу глубины повреждения, то пациента направляют на магнитно-резонансную томографию.
После постановки точного диагноза врач назначает лечение и дает рекомендации по поводу того, что можно и что делать при трещине нельзя.
Лечение
Лечение повреждения кости зависит от тяжести состояния, степени сложности травмы, наличия или отсутствия образовавшихся осколков, от специфики части тела, подвергшейся удару.
Трещина в ноге
После получения трещины в кости на ноге и проведения первичных мер по обездвижению конечности пациент направляется к врачу-травматологу. Врач проводит диагностику и накладывает на ногу гипсовые лонгеты, чтобы зафиксировать пострадавшую кость. Срок лечения и реабилитации определяется в каждом отдельном случае с учетом тяжести травмы и состояния здоровья пациента, а также его возраста.
После наложения гипса пациенту рекомендован абсолютный покой, постельный режим, исключаются любые физические нагрузки, при нахождении в лежачем положении нельзя класть здоровую ногу на больную.
Трещина в руке
Трещина в кости на руке выражена теми же симптомами, что и травма других конечностей. Пациент ощущает острую боль, усиливающуюся при касании. Образуется отек и гематома.
Поврежденную руку фиксируют с помощью шины, прикладывают лед, делают рентген.
Затем накладываются эластичные бинты или гипс. Пациенту рекомендован покой и пребывание в постели. Могут быть назначены нестероидные противовоспалительные препараты.
Трещина в пальце

Повреждение пальцев рук и ног возникает по причине ударов средней тяжести и ушибов. В данном случае кость не повреждена полностью, но ее целостность нарушена. Самостоятельно отличить трещину в пальце от ушиба невозможно, так как симптомы схожи. Появляется боль, отек, нарушаются двигательные функции пальца.
Часто на ноге или руке травмируется мизинец, так как в этом пальце наиболее хрупкая и маленькая кость. Однако мизинец лечится столько же, сколько и любая другая травмированная часть тела. Общий срок реабилитации составляет 2-3 месяца.
Повреждение кости пальца может быть вызвано внутренними причинами, к которым относится критическое снижение иммунитета, сахарный диабет, гормональные сбои, избыточный вес.
Трещина голеностопа

Все кости человека делятся на подвижные и неподвижные. Голеностопный сустав совмещает в себе оба этих вида сочленений, которые отвечают за сохранение стабильности в ступне. Чаще всего травмам подвержены малоподвижные сочленения. Это происходит в силу повышенной физической нагрузки на нижние конечности.
Трещина голени часто наблюдается у людей, активно занимающихся спортом, балетом или цирковыми трюками. Также травме подвержены женщины, носящие обувь на высоком каблуке.
К симптомам относится боль в области лодыжки, отек и покраснение, нарушение подвижности стопы. Для фиксации сустава накладывают гипсовую повязку в виде «сапожка». После этого пациент передвигается с помощью костылей.
В некоторых случаях для полной фиксации прибегают к оперативному вмешательству. Операция будет произведена, если были повреждены сухожилия, нервы и сосуды.
Реабилитация

После проведения лечения начинается процесс реабилитации. Его длительность зависит от сложности повреждения, места возникновения, возраста и состояния здоровья пациента и соблюдения им рекомендаций по питанию. В обязательном порядке назначаются физиопроцедуры. К ним относится электрофорез, УВЧ, кварц. Физиотерапию начинают на второй-третий день после получения травмы.
Для восстановления подвижности конечности пациента направляют на курс лечебной физкультуры. Посещать ее можно уже после снятия гипса.
Чтобы срастание кости происходило быстрее, важно придерживаться правильного питания. Диета должна содержать большое количество продуктов, улучшающих формирование хрящевой ткани. К ним относится холодец, желе, жирная рыба. Также нужно употреблять продукты, богатые кальцием. Это орехи, яйца, молочные продукты. Дополнительно назначаются витаминные и минеральные комплексы.
Возможные осложнения
Трещина в костной ткани является своего рода неполным переломом. И если пациенту вовремя не была оказана медицинская помощь или неверно установлен диагноз, то высок риск перехода травмы в перелом. Если был поврежден палец и срастание произошло неверно, то не исключена в дальнейшем потеря двигательных функций. Но если быстро была оказана врачебная помощь, то прогноз выздоровления благоприятный и осложнений не возникает.
2 статья цикла «повреждения опорно-двигательного аппарата»
Трещина и раскол

Смещение отломков
Смещение костных отломков может возникнуть как сразу при травме, так и после травмы, вследствие напряжения мышц, к которым крепятся сухожилия этих мышц. В зависимости от направления смещения костных отломков, в практике принято делить их на:
Возможности СКТ
Переломы и трещины, при которых не происходит существенного (видимого) смещения отломков на обычных классических рентгенограммах можно не распознать. В таких случаях будет наиболее точным и максимально информативным назначение спиральной компьютерной томографии (СКТ).
Внутрисуставные переломы или трещины
Переломы и трещины, линии которых достигают суставной поверхности или области прикрепления суставной капсулы называются внутрисуставными. Их появление всегда сопровождается кровоизлиянием в полость сустава, с признаками развития асептического артрита, вследствие чего мягкие ткани вокруг поврежденной области увеличиваются в объеме (происходит глубокий тканевой отек). В случаях повреждения и суставного хряща у детей может нарушаться рост поврежденной конечности, а у взрослых – развиваются дегенеративные изменения (о них детальнее я расскажу чуть попозже). Внутрисуставные переломы ухудшают протекание процессов заживления и сращения поврежденных костей и требуют дополнительного клинического внимания для достижения максимального результата – полного выздоровления!
Травматические окостенения (оссификаты, кальцификаты, обызвествления)
Возникают после ушибов, ранений, вывихов, переломов, ампутаций. Они могут располагаться в мягких тканях, преимущественно поблизости суставов и в межкостных пространствах. Достигнув зрелости посттравматические изменения уже не видоизменяются.
В следующей статье отдельно остановлюсь на возрастных особенностях переломов, а также рассмотрим переломы в отдельных частях тела: грудной клетки, конечностей.
Нарушение заживления переломов костей
Вследствие нарушения репаративного остеогенеза происходит замедленное сращение костей, а в некоторых случаях это приводит к их несращению и образованию ложного сустава (псевдоартроз). Причиной этого могут быть общие и местные факторы.
Факторы нарушения заживления переломов
К общим факторам относятся: нарушение функции эндокринных желез, беременность, авитаминоз, острые и хронические инфекционные заболевания, расстройства трофики т.д.
Местные факторы являются ведущими среди причин нарушения репаративного остеогенеза. Их можно разделить на три группы (Д. В. Руда, 1976):
1. Ошибки при лечении: недостаточная репозиция отломков и неустраненных интерпозиций мягких тканей между ними, ненадежная иммобилизация после репозиции и частая замена гипсовых повязок, слишком обширное скелетирование кости во время операции (нарушается кровоснабжение), применение неадекватных фиксаторов для остеосинтеза (нестабильная фиксация) и др.
2. Факторы, связанные с тяжестью травмы и ее осложнениями: множественные и открытые переломы, массивное повреждение мягких тканей (мышц, сосудов, нервов), нагноение и остеомиелит.
3. Причины, которые зависят от анатомо-физиологических особенностей перелома: локализация, степень кровоснабжения (перелом головки или шейки бедренной кости, ладьевидной кости) и другие.
Нарушение репаративного остеогенеза при переломах костей ведет к замедленной консолидации (сращения) отломков, к несращению их или образованию ложного сустава (псевдоартроз), иногда — к неоартрозу (новому суставу). Под замедленной консолидацией перелома понимают такие случаи, когда не произошло костное сращение отломков в общепринятые нормальные сроки для конкретной локализации перелома.
Несросшийся перелом
Несросшимся переломом называют такой, при котором после двойного срока, необходимого для сращивания данной кости, клинически выявляют боль и патологическую подвижность в месте перелома, рентгенологически — щель между отломками при еще закрытых (костнонезарощених) костно-мозговых полостях отломков. Если есть костная заращение этих полостей замыкающими пластинками, это говорит о сложившемся ложном суставе (псевдоартроз).
Итак, дифференцировать несросшийся перелом от псевдоартроза можно клинически за болью в месте перелома, который возникает во время движений и нагрузки конечности, и рентгенологически — за отсутствием заращениея костно-мозговых полостей.
Все последствия нарушения репаративного остеогенеза патогенетически взаимосвязаны, зависят от причинных факторов и качества лечения. Во время движения отломков происходит постоянное травмирование свежих структур костной мозоли, включая новообразованные сосуды.
При сохранении способности человеческого организма к репаративному процессу в области перелома появляются компенсаторные изменения в виде краевых разрастаний, которые в той или иной степени постепенно уменьшают патологическую подвижность отломков. Образуется гипертрофический или гиперваскулярний мозоль, при которых преобладают процессы костеобразования над процессами рассасывания кости. Несмотря на образование значительного веретенообразного загрубения в области перелома, клинически определяют патологическую подвижность, болезненность, рентгенологически костного сращения между ними не видно. Щель между отломками заполнена грубоволокнистой соединительной тканью.
Далее регенеративный процесс при замедленном сращении может идти в двух направлениях, что зависит от ряда факторов. Если отломки сжимаются между собой, а при их нагрузке (физиологическое сокращение мышц, дозированная нагрузка в повязке) действующая сила совпадает с осью поврежденного сегмента и идет перпендикулярно к линии перелома, то волокнистая соединительная ткань превращается в хрящевую, а затем — в костную, т.е. наступает вторичное сращение костей, хотя происходит оно довольно долго.
Если сила будет действовать не по оси сегмента, совпадать или приближаться к линии перелома, то кости не срастутся, и постепенно сформируется гипертрофический ложный сустав. Характерными клиническими признаками ложного сустава является патологическая подвижность и отсутствие боли на месте перенесенного перелома, рентгенологическими — закрытие костно-мозговых полостей (наличие запирающих пластинок) и щель между отломками
Преобладают процессы рассасывания костной ткани над костеобразованием. Концы отломков становятся тоньше и заостренными, а щель между ними шире. Параосальные костные наслоения исчезают. Обломки между собой соединены соединительной тканью, которая наименее дифференцированная и не требует хорошего кровоснабжения. При значительной патологической подвижности между отломками формируются щель и типичный гиповаскулярний (атрофический) псевдоартроз.
Псевдоартроз
Зачастую бывает псевдоартроз большеберцовой кости, реже — костей предплечья, плеча и бедра.
При длительном псевдоартрозе щель на время заполняется слизеподобной жидкостью, а концы отломков от трения покрываются грубоволокнистым хрящом, шлифуются, участок охватывается фиброзной капсулой и таким образом возникает новый сустав (неоартроз).
Лечение по поводу переломов костей с нарушением репаративного остеогенеза включает общие и местные средства.
Общие средства лечения заключаются в повышении имуннореактивних сил организма, тонуса мышц, улучшении гемодинамики, обменных процессов и т.д. Для этого применяют полноценное, богатое белками и витаминами, питание, анаболические стероиды (нерабол, кортикотропин), мумие, экзогенную ДНК т.д. Назначают ЛФК, массаж, физиотерапевтические процедуры (общее кварцевание, теплые укутывания и т.п.).
Местное лечение заключается в создании оптимальных условий для сращения кости путем репозиции и обездвиживания отломков, нормализации местного крово- и лимфо обращения и трофики тканей, в профилактике и рациональном лечении гнойных осложнений.
При замедленной консолидации сращения костей достигают консервативными методами — надежной фиксацией и стимуляцией репаративных процессов.
Если перелом не срастается в нормальный для него срок и сопровождается гипертрофическим мозолью, то целесообразно продолжить фиксацию сегмента гипсовой повязкой, ортезом, а лучше — аппаратом Илизарова или другим аппаратом с функциональной нагрузкой конечности. Одновременно следует применять комплекс общих и местных средств лечения, которые бы стимулировали сращения кости.
В тех случаях, когда после травмы прошло два средние сроки, необходимые для сращения кости конкретного сегмента (локализации), а сращения нет, то рассчитывать на успех консервативного лечения нельзя.
Оперативное лечение больных с ложными суставами
Оперативное лечение больных с ложными суставами применяют давно, и методы его совершенствуются по мере развития науки. При псевдоартрозе, который образовался после закрытого перелома, в свое время методом выбора был металлоостеосинтез с костной пластикой.
После обнажения участка псевдоартроз освобождают от рубцов и освежают костные отломки, которые после репозиции прочно фиксируют металлическим стержнем, убитым интрамедуллярного. Затем участок псевдоартроза перекрывают костным аутотрансплантатом, который берут из проксимального метаэпифиза большеберцовой кости или крыла подвздошной кости, используют аллотрансплантаты (консервированные трупные) или ксенотрансплантаты (бычью кость). Трансплантат тесно подгоняют губчатой поверхностью к обнаженному слою участка псевдоартроза и прочно фиксируют проволокой или болтами. Операцию заканчивают наложением гипсовой повязки, которой иммобилизуют конечность до сращивания кости.
При тугом псевдоартрозе без смещения отломков хороших результатов достигают с помощью менее травматического операции — костной пластики с Хахутовым. После обнажения участка псевдоартроз со стороны раны поднадкостничной в обоих отломков вырезают одинаковой ширины трансплантаты. Их длина в одном из отломков должна составлять 2 / с, а во втором — 1 / с общей длины трансплантата. Трансплантаты перемещают так, чтобы более длинной частью перекрыть щель псевдоартроза, а меньшей заполнить образовавшийся дефект после перемещения. После операции конечность фиксируют гипсовой повязкой до сращения кости.
При гиповаскулярном псевдоартрозе оправдала себя операция декортикации, которая обновляет процессы регенерации. После вскрытия всех мягких тканей в области псевдоартроза поднадкостничной долотом сбивают тонкие пластинки коры так, чтобы они содержались на надкостнице с прилегающими к нему мягкими тканями. Выполнив круговую декортикацию, рану зашивают и накладывают гипсовую повязку.
Для возбуждения репаративного остеогенеза и улучшения кровоснабжения участка псевдоартроз некоторые хирурги долотом делают насечки мозоли и кости на глубину 2-3 мм в виде еловой шишки. Весьма проблематично было лечение больных с инфицированным псевдоартрозом, осложненным остеомиелитом, и после открытых переломов. Лечение затягивалось на многие месяцы и даже на годы, поскольку открытое оперативное лечение можно проводить не ранее 6 месяцев после заживления нагноившейся раны или закрытия свища.
Чтобы ускорить срастание инфицированного псевдоартроза, применялась операция Стюарда-Богданова, или внеочагового обходного полисиностоза, а при дефектах большеберцовой кости — операция Гана — перемещение малоберцовой кости под большеголенную.
Разработка и воплощение в травматологическую практику компрессионно-дистракционного аппарата Илизарова открыло новую эпоху, которая в корне изменила тактику лечения при псевдоартрозах, в том числе осложненных остеомиелитом и дефектами кости.
Применение аппаратного остеосинтеза позволяет устранить деформацию, создает стабильную фиксацию поврежденного сегмента, обеспечивает движения в прилегающих суставах, позволяет нагружать конечность. Однако при гиповаскулярном псевдоартрозе процесс срастания кости даже в аппарате остается замедленным, и поэтому нужно дополнительно применять костную пластику.
Больных с нагноительных процессами в области псевдоартроза лечат по общим правилам гнойной хирургии в условиях аппаратного остеосинтеза.
При псевдоартрозах, осложненных остеомиелитом, даже когда есть свищ, применение аппарата и создание стабильной фиксации приводит к усилению регенерации, затуханию воспалительного процесса, закрытию свища и сращению кости. Если есть сформированный секвестр, проводят секвестрэктомию в аппарате или перед его наложением. С помощью аппаратного остеосинтеза удается сократить срок лечения больных и добиться сращения кости.
При дефектах кости накладывают 4-кольцевой (или больше) компрессионно-дистракционный аппарат, проводят однополюсную, а при больших дефектах — двухполюсную остеотомию (компактотомию) в метафизарном (губчатом) участке кости. После образования первичного клеточного регенерата (7-10 дней) начинают опускать средний фрагмент кости в сторону дефекта. Опускания проводят очень медленно, по 1 мм в сутки (в один или два приема по 0,5 мм), сближением между собой средних колец аппарата. По мере расширения пространства в области остеотомии он заполняется новым регенератом, постепенно растет.
При достижении сближения концов костных отломков в месте бывшего дефекта, создают некоторую их компрессию, чтобы вызвать некробиоз и стимулировать местный репаративный процесс и сращение отломков. Для полного костного сращения аппарат следует содержать в нейтральной позиции в течение 2,5-4 мес. Этот способ лечения позволяет устранять дефекты костей на значительном протяжении (15 см и более).
Неправильное сращение кости
Неправильно сросшимся называют перелом, при котором кость срослась с отклонением от ее анатомической оси и нарушением статикодинамической функции.
У больных с переломами костей, которые не лечились или неправильно лечились, кости срастаются преимущественно со смещением отломков. При неправильно сросшихся внутрисуставных переломах является инконгруентность суставных поверхностей или нарушения угловых соотношений сустава, ведет к нарушению функций конечности, контрактуры, развития посттравматического деформирующего артроза и вторичных статических деформаций.
При диафизарных переломах кости неправильно срастаются, если есть полная репозиция отломков, наложена неполноценная гипсовая повязка или ее преждевременно снят, в результате чего обломки повторно смещаются.
Очень часто отломки не управляются скелетным извлечением, когда не соблюдаются правила репозиции и не используют корригирующих тяг, или обломки вторично смещаются вследствие преждевременного снятия извлечения. Бывают случаи неправильного сращения костей, если больной нарушает режим лечения.
Лечение больных с неправильным сращиванием костей проводят тогда, когда нарушается функция конечности или имеет место укорочение нижней конечности. Укорочена верхняя конечность с сохраненной осью и функцией лечению не подлежит. Следует устранить угловое смещение отломков у детей, поскольку с возрастом деформация будет увеличиваться.
В случае неполного сращения диафизов костей деформацию можно устранить закрытым способом под наркозом. Неправильно сросшиеся диафизы и эпифизы требуют оперативного лечения. Чаще всего проводят остеотомию на верхушке деформации диафиза с фиксацией отломков металлическим фиксатором и последующим лечением, как и при свежих переломах. Сросшиеся отломки, смещены в ширину, во время операции выделяют, освежают, открывают костно-мозговые полости, а после репозиции проводят металлоостеосинтез.
Околосуставной остеотомией ограничиваются при нарушении оси конечности после внутрисуставного перелома, который обязательно требует восстановления конгруэнтности суставных поверхностей. Смещенный отломок отделяют до мозоли, репонируют под визуальным контролем и фиксируют так, чтобы совпадали суставные хрящевые поверхности. Если такая операция невозможнп, то проводят артропластику (локтевого, тазобедренного, коленного), артродез (голеностопного, коленного) или эндопротезирование (тазобедренного, коленного, локтевого суставов) у пожилых людей.