Чем опасна параэзофагеальная грыжа
Чем опасна параэзофагеальная грыжа
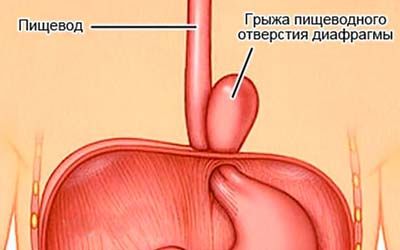
Параэзофагеальные грыжи пищеводного отверстия диафрагмы встречаются реже. Они отличаются от скользящих грыж тем, что пищеводно-желуцочный переход остается фиксированным к преаортальной фасции и медиальной дугообразной связке ниже диафрагмы. При этих грыжах нет недостаточности кардии. Параэзофагеальные грыжи имеют перитонеальный мешок, окружающий желудок, мигрировавший в грудную клетку. Осложнения параэзофагеальных грыж исключительно механические, иногда очень серьезные. Желудок постепенно поднимается в грудную клетку сначала фундальным отделом, а затем и большой кривизной, которая, поднимаясь, поворачивается вверх, в то время как малая кривизна остается в нижнем положении. Со временем в грудную полость может мигрировать весь желудок, окутанный париетальной плеврой. Несмотря на миграцию всего желудка в грудную клетку вместе с миграцией других органов брюшной полости, пищеводно-желуцочный переход остается фиксированным в нормальной поддиафрагмальной позиции. В некоторых случаях пищеводно-желуцочный переход может также мигрировать в грудную клетку, тогда имеет место смешанная грыжа, при которой часто встречается недостаточность кардии.
Смертность при осложнениях параэзофагеальных грыж высока, поэтому, хотя эти грыжи и протекают бессимптомно, желательно оперировать таких пациентов до возникновения осложнений, пока по общему состоянию они смогут перенести операцию. Показано, что пациентов следует оперировать, когда в грудную клетку мигрирует 60—70% желудка. Операция при параэзофагеальных грыжах пищеводного отверстия диафрагмы легче, чем при скользящей грыже, так как в большинстве случаев нет необходимости производить ангарефлюксную операцию. Низводят желудок и другие органы, мигрировавшие в грудную полость, резецируют грыжевой мешок и ушивают отверстие в диафрагме. Если пищеводно-желуцочный переход фиксирован ниже диафрагмы, необходимо принять меры предосторожности, чтобы не нарушить эту фиксацию. Антирефлюксную операцию следует производить только при смешанных грыжах. Некоторые авторы, однако, рекомендуют производить антирефлюксные операции во всех случаях параэзофагеальных грыж. Полное предоперационное обследование пациентов помогает решить вопрос о наличии сопутствующей скользящей грыжи срефлюксом. Хирургический доступ при параэзофагеальных грыжах не сложен, обычно операцию выполняют через брюшную полость. У пациентов с симптомами, свидетельствующими об осложнении грыжи заворотом, ущемлением, ишемией, гангреной или перфорацией, следует использовать торакальный или торакоабдоминальный доступ. Абдоминальный доступ автор использует в неосложненных случаях. При необходимости можно дополнить его торако-томией у пациентов, у которых грыжевой мешок сращен со средостением или желудок сращен с грыжевым мешком. Описываемый метод предложен Ellis исоавт.
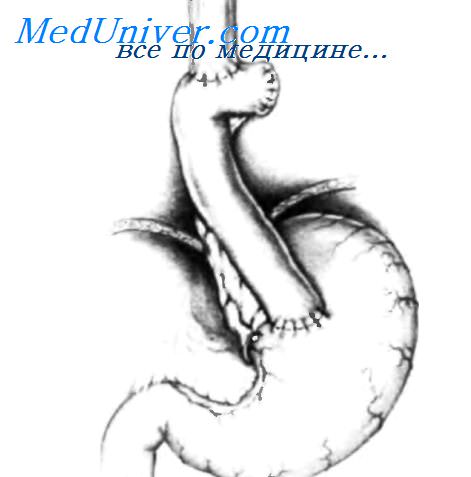
Произведена верхняя срединная лапаротомия. Если необходимо более широкое операционное поле, резецируют мечевидный отросток и продлевают разрез на 5 или 6 см ниже пупка. Вскрывают брюшину, вставляют большой самоудерживающийся ретрактор Balfour. Полезно иметь в распоряжении ручной ретрактор, чтобы приподнять нижнюю часть грудины и реберного края и облегчить осмотр пищеводного отверстия диафрагмы. На рисунке показано, что у пациента с бессимптомным течением заболевания в грудную клетку мигрировало более половины желудка. Ретрактором Harrington приподнимают левую долю печени. Как отмечалось ранее, для хорошей визуализации пищеводного отверстия диафрагмы не всегда необходимо пересекать левую треугольную связку печени. У некоторых пациентов желудок целиком поворачивается и поднимается в грудную клетку. Ротация желудка может увлекать большой сальник и поперечную ободочную кишку. В некоторых случаях петли тонкого кишечника также мигрируют в грудную клетку.
С помощью осторожной тракции правой рукой желудок опускают в брюшную полость. То же самое делают, если в грудную клетку мигрировал другой орган. У некоторых пациентов имеются сращения желудка с грыжевым мешком. То же может быть и с другими мигрировавшими органами. В таких ситуациях иногда бывает очень трудно низвести орган с использованием лишь абдоминального доступа. Тогда разрез можно продлить на грудную клетку, но лучше ушить абдоминальный разрез, изменить положение пациента и далее оперировать параэзофагеальную грыжу торакальным доступом.
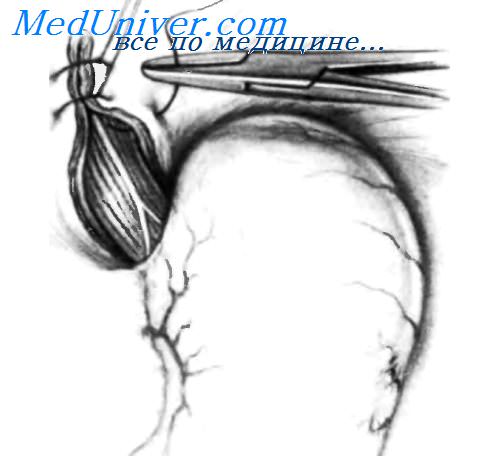
После низведения желудка резецируют грыжевой мешок, осуществляя тракцию вниз в брюшную полость зажимом Allis или Babcock и применяя тупое разделение тканей. Грыжевой мешок необходимо резецировать для предотвращения возможного рецидива грыжи.
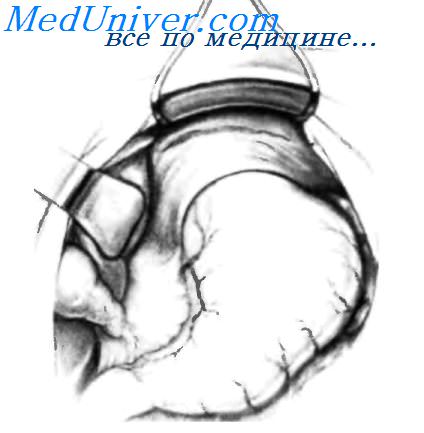
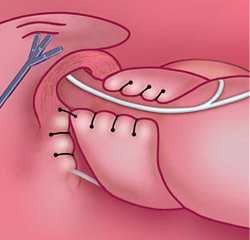
Желудок низведен в брюшную полость, и грыжевой мешок резецирован. Остальная часть операции состоит в ушивании пищеводного отверстия диафрагмы отдельными шелковыми и хлопковыми швами, как можно видеть на рисунке. Ушивание производят спереди желудка, а не сзади, как при скользящих грыжах пищеводного отверстия диафрагмы с рефлюксом, чтобы не нарушить нормальную фиксацию пищеводно-желудочного перехода к преаортальной фасции и медиальной дугообразной связке.
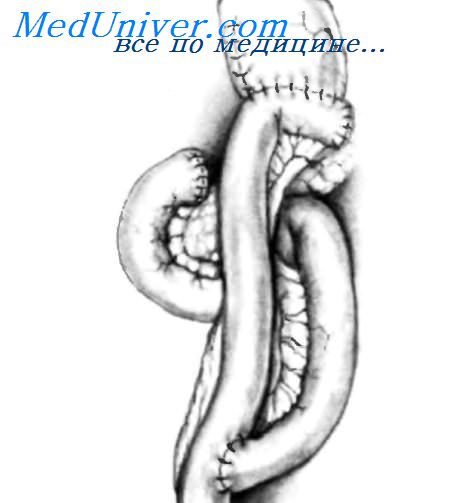
Ушивание пищеводного отверстия диафрагмы спереди желудка завершено; проверяют правильность наложения шва. Если кончик правого указательного пальца можно продвинуть между стенкой пищевода с назогастральным зондом (18 F) внутри и краем пищеводного отверстия, ушивание можно считать правильным. У пациентов, у которых большая часть желудка или весь желудок, так же как и другие органы брюшной полости, мигрировали в грудную клетку, целесообразно закончить операцию гастростомиеи, как показано на вставке. Гастростома фиксирует желудок к брюшной стенке, уменьшая вероятность рецидива путем миграции желудка в грудную клетку.
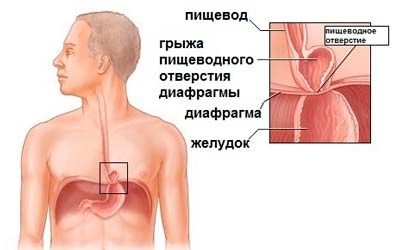
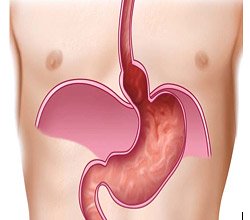
Грыжа пищеводного отверстия диафрагмы
Грыжа пищеводного отверстия диафрагмы является распространённым явлением в современной хирургии грыж. Риск её развития повышается у пациентов более старшего возраста и достигает 70% в возрасте 70-ти лет. Сама она представляет собой выпячивание, сформированное при аномальном смещении анатомических формирований, в норме находящихся под диафрагмой, в грудную полость.
Пройти диагностику и лечение грыжи пищеводного отверстия диафрагмы в Москве предлагает отделение хирургии ЦЭЛТ. У нас работают ведущие отечественные хирурги, проводящие операции по грыжеиссечению с применением современных щадящих методик. Они имеют за плечами десятилетия опыта научной и практической работы и проводят лечение в соответствии с международными стандартами.
Причины появления параэзофагеальной грыжи
Наши врачи
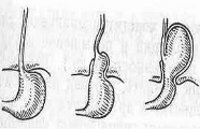
Степени параэзофагеальных грыж
В зависимости от объёма аномального сдвижения желудка в полость грудины принято выделять три степени грыж. Ознакомиться с их особенностями можно в нашей таблице ниже:
| Степень | Отличительные особенности |
|---|---|
| Первая | Абдоминальная часть пищевода не смещена и находится над диафрагмой, на уровне диафрагмы находится кардия, желудок расположен возле неё. |
| Вторая | Часть пищевода в норме, расположенная над диафрагмой, смещена в грудную полость, а желудок смещён в области отверстия диафрагмы. |
| Третья | Наблюдается смещение в грудную полость всех структур, в норме расположенных под диафрагмой. |
Клиника грыж пищеводного отверстия диафрагмы
50% случаев грыж пищеводного отверстия диафрагмы отличаются тем, что практически не имеют симптоматики. Болевые ощущения, локализуются в эпигастральной области, по ходу пищевода и отдают в спину. Иногда боли опоясывают тело или ощущаются за грудиной. Они возникают чаще всего после приёма пищи, физических нагрузок, кашля, рвоты. Если грыжу защемило, помимо болей, пациент будет страдать от тошноты и рвоты с примесью крови, цианоза и одышки.
В 30% случаев больные отмечают сбои сердечного ритма, серьёзно затрудняющие постановку диагноза. Помимо этого, возникает симптоматика, говорящая о нарушениях процесса пищеварения. Она проявляется следующим:
У ряда пациентов наблюдается неправильное прохождение пищи по пищеводу. Оно происходит при приёме жидкой, слишком холодной или горячей пищи, а также при быстрой еде.
Осложнение параэзофагеальной грыжи
Заболевание опасно тем, что может спровоцировать попадание содержимого желудка в дыхательные пути и привести к развитию следующих заболеваний:
Параэзофагеальная грыжа нередко сопровождается скрытыми кровотечениями из пищевода и желудка из-за язв и гастритов.
Диагностика параэзофагеальной грыжи
Грыжи пищеводного отверстия диафрагмы диагностируют и исследуют при помощи следующих методик:
Лечение грыж пищеводного отверстия диафрагмы в ЦЭЛТ
Тактика лечение грыж разрабатывается нашими специалистами индивидуально, исходя из результатов исследований и индивидуальных показаний пациента. Изначально прибегают к медикаментозному лечению, направленному на устранение проблем желудочно-пищевого рефлюкса. Для этого пациенту подбирают антациды и Н2-блокираторы, а также разрабатывают мероприятия для снижения и стабилизации веса.
Задействование хирургических методик целесообразно при осложнённых грыжах, когда наблюдается их защемление или сужение пищевода. Для этого используются методики, предусматривающие:
Хирурги ЦЭЛТ в совершенстве освоили эндоскопические методики, позволяющие свести к минимуму риск развития осложнений и период реабилитации. Обратившись к нам, Вы попадёте в руки профессоров, кандидатов медицинских наук и врачей высшей категории с опытом научной и практической работы 30-40 лет. Записаться к ним на приём можно онлайн на нашем сайте или связавшись с нашими операторами.
О грыже пищевода и рефлюкс-эзофагите
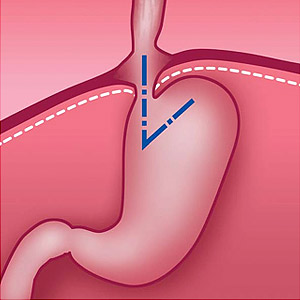
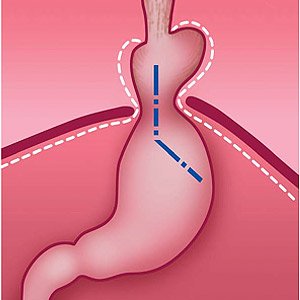
Грыжа пищеводного отверстия диафрагмы (ГПОД) и рефлюкс-эзофагит — это заболевание пищевода и связочного аппарата диафрагмы, при котором возникает расширение пищеводного отверстия диафрагмы и растягиваются связки, фиксирующие пищевод и желудок. В результате растяжения верхняя часть желудка выходит в грудную полость и нарушается работа нижнего пищеводного сфинктера.
Изменение угла Гиса и нарушение работы нижнего пищеводного сфинктера приводит к забросу кислого желудочного содержимого или желчи из двенадцатиперстной кишки в пищевод с развитием воспаления и перестройки слизистой оболочки, вплоть до возникновения рака пищевода. По данным Европейской и Американской гастроэнтерологических ассоциаций, если ГПОД существует в течение 5–12 лет без лечения, то риск развития рака пищевода возрастает на 270% через 5 лет и на 350–490%, в зависимости от возраста — через 12 лет.
Лечение грыжи пищеводного отверстия диафрагмы. Видео прямого эфира
Под рефлюкс-эзофагитом понимают воспалительный процесс в пищеводе, возникающий вследствие заброса желудочного или кишечного содержимого в пищевод и воздействия его на слизистую оболочку пищевода.
Грыжа пищеводного отверстия диафрагмы, как правило, сочетается с ГЭРБ. Гастроэзофагеальная рефлюксная болезнь характеризуется комплексом диспептических, пульмонологических и кардиологических расстройств, возникающих, как правило, вследствие ГПОД и патологического желудочно-пищеводного рефлюкса.
Распространенность заболевания
В настоящее время по мнению многих авторов ГПОД считается одним из наиболее распространенных заболеваний ЖКТ и по своей частоте среди прочей гастроэнтерологической патологии занимают 2–3 место, конкурируя со столь распространенными заболеваниями, как язвенная болезнь и холецистит.
Видео из операционной. Лапароскопическая операция по поводу ГПОД
Классификация грыж пищеводного отверстия диафрагмы
Выделяют три основных типа ГПОД.
Классификация рефлюкс-эзофагита
Для унификации и оценки данных гастроскопического исследования используют классификацию степени выраженности эзофагита по Savary-Miller, при этом различают четыре стадии заболевания:
Рис. 1. Нормальное положение желудка и угла Гиса (схема).
Рис. 2. Перемещение части желудка в грудную полость и изменение угла Гиса при грыже пищеводного отверстия диафрагмы (схема).
Симптомы, признаки и клиническая картина грыжи пищеводного отверстия диафрагмы и рефлюкс-эзофагита
Наиболее частыми симптомами являются изжога, часто упорная, мучительная, возникающая как после еды, так и натощак, особенно при наклоне туловища и в положении лежа, а также отрыжка воздухом, кислым, горьким или срыгивание пищи. Характерным симптом грыжи пищеводного отверстия диафрагмы является боль, обычно жгучего характера, которая возникает в подложечной области, за грудиной, в левом подреберье, усиливается при физической нагрузке, при наклонах. Часто бывает ощущение комка в горле и появление боли при проглатывании пищи. В этой ситуации человек ощущает дискомфорт за грудиной вплоть до сильной распирающей боли, распространяющейся в левое плечо и лопатку (совсем как при стенокардии), жжение, чувство нехватки воздуха или неудовлетворенность вдохом. У некоторых пациентов часто происходит внезапное, без видимых причин, повышение артериального давления. Ночью отмечается повышенное слюноотделение, приступы кашля и удушья, к утру появляется осиплость голоса.
Лечение ГЭРБ и грыжи пищеводного отверстия диафрагмы
Методы диагностики
Диагностика основывается на клинической картине, описанной выше, и инструментальных методах обследования. Инструментальные методы обследования, используемые для диагностики ГПОД и РЭ, включают:
Для выявления ГПОД и определения степени поражения пищевода, а также выбора правильной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес puchkovkv@mail.ru puchkovkv@mail.ru копировать 
Лечение грыжи пищеводного отверстия диафрагмы
Лечение ГПОД на 99% соответствует лечению ее осложнений — рефлюкс-эзофагита и, к сожалению, терапевтическое лечение ГПОД является чисто симптоматическим: пока пациент принимает лекарственные препараты, ограничивает себя в питании, и строго выполняет все предписания и назначения врача, его состояние относительно удовлетворительное. Как только курс лечения прекращен, то все симптомы ГПОД (постоянная отрыжка, мучительная изжога) возвращаются. Консервативному (терапевтическому) лечению у врача-гастроэнтеролога подлежат больные с небольшими нефиксированными грыжами пищеводного отверстия диафрагмы, без выраженной клинической картины и только в том случае, если пациент готов пожизненно принимать препараты, препятствующие возникновению рефлюкс-эзофагита или уменьшающие симптомы заболевания. Но стоит отметить, что при систематическом применении препаратов, снижающих кислотность желудочного сока, например, омеза, кваматела, ранетидина и других, через 5 лет риск развития рака желудка увеличивается на 350%, а через 12 лет — увеличивается на 560% по сравнению с лицами без ГПОД того же возраста. В то же время, отсутствие в желудке кислоты препятствует нормальному перевариванию пищи, в результате чего ее остатки попадают в толстую кишку, вызывая гнилостные процессы и развитие тяжелого дисбактериоза кишечника.
Народные средства и методы лечения народной медицины при грыже пищевода
Хотелось бы особо отметить народные средства и методы народной медицины, применяемые при лечении грыжи пищеводного отверстия диафрагмы. Рекомендуемые различными травниками, сборниками советов для пациентов и другой популярной литературой народные или псевдонародные средства и методы лечения ГПОД, приводят к временному улучшению состояния пациента и снятию симптомов рефлюкс-эзофагита, которые воспринимаются пациентами как излечение. Все народные средства лечения ГПОД по своему механизму действия сопоставимы с лекарственными препаратами — они либо уменьшают кислотность желудочного сока, либо меняют кислотность (нейтрализуют) сам желудочный сок. Но как правило, эффективность народных средств при грыже пищевода ниже на 50–70% по сравнению с лекарственными препаратами.
Рис. 3. Грыжа пищеводного отверстия диафрагмы до оперативного вмешательства (схема).
Хирургические методы лечения грыжи пищеводного отверстия диафрагмы (грыжи пищевода)
При отсутствии эффекта от медикаментозной терапии ГПОД показано оперативное лечение, суть которого заключается в восстановлении нормальных анатомических отношений в области пищевода и желудка.
Показания к хирургическому лечению грыжи пищеводного отверстия диафрагмы:
Виды хирургического лечения при грыже пищеводного отверстия диафрагмы: все существующие на сегодняшний день хирургические методики лечения ГПОД направлены на устранение грыжи (ушивание пищеводного отверстия диафрагмы до нормального размера 4 см путем крурорафии) и хирургическое создание арефлюксного механизма, препятствующего забросу желудочного содержимого в пищевод. В большинстве отечественных клиник используются операции фундопликации по Ниссену, которая состоит в хирургическом обороте дна желудка вокруг пищевода на 360 градусов, что позволяет создать манжетку, препятствующую забросу желудочного содержимого в пищевод и, следовательно, развитию эзофагита.
Рис. 4. Окончательный вид операционного поля после крурорафии и физиологической фундопликации по Тоупе (270 град)
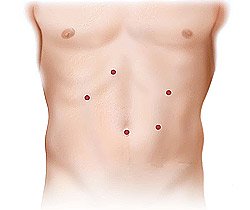
Рис. 5. Места проколов брюшной стенки при лапароскопической операции для ликвидации ГПОД
Операция фундопликации по Ниссену может выполняться открытым или лапароскопическим доступом, но при этом в своей основе она не лишена существенных недостатков. Первое — классическая фундопластика у пациентов с фиксированной, длительно существующей грыжей пищеводного отверстия диафрагмы может приводить к существенному ухудшению качества жизни пациента. В результате этого вида фундопликации формируется абсолютный клапан в области кардии, и пациент утрачивает полностью возможность использовать такой естественный защитный механизм желудка, как срыгивание или рвота. При приеме любых газированных напитков, от шампанского до газированной воды, газы жидкости не могут покинуть желудок через кардию и раздувают его. Чувство тяжести, боли в желудке также возникают при приеме большого количества пищи. Второе — классическая фундопластика не предусматривает фиксации сформированной манжетки, что ведет спустя некоторый срок к соскальзыванию манжеты и рецидиву заболевания. После фундопластики по Ниссену рецидив заболевания возникает всего спустя 1–2 года после операции.
Поэтому большинство европейских хирургов в своей практической работе используют парциальную фундопликацию по Тоупе на 270 градусов, которая позволяет гарантировать пациентам физиологическую работу сфинктера в послеоперационном периоде, а также сохранить естественные защитные механизмы — отрыжку и рвотный рефлекс, о важности которых для поддержания качества жизни пациентов говорилось выше.
С начала 90-х годов, для коррекции грыжи пищеводного отверстия диафрагмы, стали использоваться лапароскопический доступ, который позволяет хирургу выполнить любой вид фундопликации и надежно ушить грыжевой дефект в диафрагме. Формирование физиологической фундопликации по Тоупе требует от хирурга виртуозного владения эндоскопическим швом, поэтому прежде чем приступить к выполнению подобных операций, следует пройти длительную подготовку на специальных тренажерах.
Стоит отметить, что грыжа пищеводного отверстия диафрагмы часто сочетается с желчнокаменной болезнью и язвенной болезнью двенадцатиперстной кишки, которые также требуют оперативного лечения. В данной ситуации лапароскопический доступ представляется идеальным и позволяет одновременно выполнить симультанные (сочетанные) операции на разных органах брюшной полости, например, на желчном пузыре, на сфинктере фатерова соска, и собственно на диафрагме и желудке. При соответствующей квалификации хирурга длительность операции возрастает всего на 30–40 минут, а количество осложнений остается на низком уровне. При проведении симультанной операции лапароскопическим доступом через проколы для ГПОД одновременно проводится холецистэктомия (хронический калькулезный холецистит) и селективная проксимальная ваготомия (хроническая язвенная болезнь двенадцатиперстной кишки).
После лапароскопической операции по поводу коррекции грыжи пищеводного отверстия диафрагмы на коже живота остаются 3–4 разреза длиной по 5–10 мм. Пациенты с первого дня начинают вставать с постели, пить, а на следующие сутки принимать жидкую теплую пищу. Выписка из стационара проводится на 1–3 день в зависимости от тяжести заболевания. К работе пациент может приступить через 2–3 недели. Строгую диету следует соблюдать в течение полутора-двух месяцев, более мягкую — на протяжении полугода. Далее, как правило, пациент ведет обычный образ жизни — без медикаментов и соблюдения диеты. Лапароскопическая операция при ГПОД — самый лучший способ мгновенно скорректировать имеющуюся проблему и вернуть качество жизни пациентам.
Посмотреть видео операций в исполнении профессора Пучкова К.В. Вы можете на сайте «Видео операций лучших хирургов мира».
МКБ-10
Общие сведения
Грыжи пищеводного отверстия диафрагмы в современной герниологии встречаются достаточно часто. Вероятность образования диафрагмальной грыжи увеличивается пропорционально возрасту – с 9% у лиц моложе 40 лет до 69 % у лиц старше 70 лет. Наиболее часто грыжа пищевода образуется у женщин. В половине случаев заболевание протекает бессимптомно и остается нераспознанным. Иногда пациенты длительно лечатся у гастроэнтеролога по поводу сопутствующих заболеваний, определяющих ведущие клинические проявления, – хронического гастрита, холецистита, язвы желудка.
Причины
Аналогичная ситуация часто наблюдается у астенизированных, детренированных лиц, а также людей, страдающих заболеваниями, связанными со слабостью соединительной ткани (синдромом Марфана, плоскостопием, варикозным расширением вен, геморроем, дивертикулезом кишечника и т. д.). В связи с этим параэзофагеальная грыжа нередко сопутствует бедренной грыже, паховой грыже, грыже белой линии живота, пупочной грыже.
Факторами, увеличивающими риск развития грыжи, служат обстоятельства, сопровождающиеся систематическим или внезапное критическим повышением внутрибрюшного давления:
По имеющимся данным, около 18% женщин с повторной беременностью страдают диафрагмальной грыжей. Также к развитию грыжи предрасполагает нарушение моторики пищеварительного тракта при гипермоторных дискинезиях пищевода, сопутствующих язвенной болезни ДПК и желудка, хроническому гастродуодениту, панкреатиту, калькулезному холециститу.
Возникновению грыж способствует продольное укорочение пищевода вследствие его рубцово-воспалительной деформации, развившейся в результате рефлюкс-эзофагита, эзофагеальной пептической язвы, химического или термического ожога. Прямым следствием ослабления связочного аппарата диафрагмы служит расширение пищеводного отверстия и образование грыжевых ворот, через которые абдоминальный участок пищевода и кардиальная часть желудка пролабируют в грудную полость.
Классификация
На основе рентгенологических признаков и объема смещения желудка в грудную полость современные абдоминальные хирурги и гастроэнтерологи различают три степени грыжевого выпячивания:
В соответствии с анатомическими особенностями выделяют скользящую, параэзофагеальную и смешанную диафрагмальную грыжи. При скользящей (осевой, аксиальной) грыже отмечается свободное проникновение абдоминальной части пищевода, кардии и дна желудка через пищеводное отверстие диафрагмы в грудную полость и самостоятельный возврат (при смене положения тела) обратно в брюшную полость. Аксиальные грыжи встречаются в большинстве случаев и в зависимости от смещаемого участка могут быть кардиальными, кардиофундальными, субтотальными или тотальножелудочными.
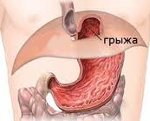
Параэзофагеальная грыжа характеризуется нахождением дистальной части пищевода и кардии под диафрагмой, но смещением части желудка в грудную полость и его расположением над диафрагмой, рядом с грудным отделом пищевода, т. е. параэзофагеально. Различают фундальные и антральные параэзофагеальные грыжи. При смешанной грыже сочетаются аксиальный и параэзофагеальный механизмы. Также в отдельную форму выделяют врожденный короткий пищевод с «внутригрудным» расположением желудка.
Симптомы грыжи
Около половины случаев протекают бессимптомно или сопровождаются слабо выраженными клиническими проявлениями. Типичным признаком патологии считается болевой синдром, который обычно локализуется в эпигастрии, распространяется по ходу пищевода или иррадиирует в межлопаточную область и спину. Иногда боль может носить опоясывающий характер, напоминая панкреатит. Нередко отмечаются загрудинные боли (некоронарная кардиалгия), которые могут приниматься за стенокардию или инфаркт миокарда.
Дифферециальными признаками болевого синдрома при грыже пищеводного отверстия диафрагмы служат: появление болей преимущественно после еды, физической нагрузки, при метеоризме, кашле, в положении лежа; уменьшение или исчезновение болей после отрыжки, глубокого вдоха, рвоты, смены положения тела, приема воды; усиление болей при наклоне вперед. В случае ущемления грыжевого мешка возникают интенсивные схваткообразные боли за грудиной с иррадиацией между лопатками, тошнота, рвота с кровью, цианоз, одышка, тахикардия, гипотония.
У трети больных ведущим симптомом является нарушение сердечного ритма по типу экстрасистолии или пароксизмальной тахикардии. Зачастую данные проявления приводят к диагностическим ошибкам и длительному безуспешному лечению у кардиолога. Поскольку грыжа закономерно ведет к развитию гастроэзофагеальной рефлюксной болезни, возникает группа симптомов, связанных с нарушением пищеварения. Пациенты, как правило, жалуются на отрыжку желудочным содержимым или желчью, чувство горечи во рту, отрыжку воздухом. Нередко отмечается срыгивание недавно принятой пищей без предшествующей тошноты; регургитация чаще развивается в горизонтальном положении, ночью.
Патогномоничным проявлением заболевания служит дисфагия – нарушение прохождения пищевого комка по пищеводу. Данное проявление чаще сопровождает прием полужидкой или жидкой пищи, слишком холодной или горячей воды; развивается при поспешной еде или психотравмирующих факторах. Для грыжи пищевода также характерны изжога, икота, боли и жжение в языке, охриплость голоса.
Осложнения
При попадании желудочного содержимого в дыхательные пути может развиваться трахеобронхит, бронхиальная астма, аспирационная пневмония. В клинической картине часто отмечается анемический синдром, связанный со скрытым кровотечением из нижних отделов пищевода и желудка вследствие рефлюкс-эзофагита, эрозивного гастрита, пептических язв пищевода.
Диагностика
Обычно грыжи впервые выявляются при проведении рентгенографии ОГК, рентгенографии пищевода и желудка либо в ходе эндоскопического обследования (эзофагоскопии, гастроскопии). Рентгенологическими признаками патологии служат высокое расположение пищеводного сфинктера, нахождение кардии над диафрагмой, отсутствие поддиафрагмального отдела пищевода, расширение диаметра пищеводного отверстия диафрагмы, задержка бариевой взвеси в грыже и др.
В ходе эндоскопии, как правило, определяется смещение пищеводно-желудочной линии выше диафрагмы, признаки эзофагита и гастрита, эрозии и язвы слизистой. Для исключения опухолей пищевода производится эндоскопическая биопсия слизистой и морфологическое исследование биоптата. С целью распознавания латентного кровотечения из ЖКТ исследуется кал на скрытую кровь.
Лечение грыжи пищевода
Лечение начинают с консервативных мероприятий. Поскольку в клинике на первый план выходят симптомы гастроэзофагеального рефлюкса, консервативное лечение направлено главным образом на их устранение. В комплексное медикаментозное лечение включаются антацидные препараты (гидроксид алюминия и магния, алюминия гидроксид, магния карбонат, магния оксид и др.), Н2-блокаторы гистаминовых рецепторов (ранитидин), ингибиторы протонного насоса (омепразол, пантопразол, эзомепразол). Рекомендуется нормализация веса, соблюдение щадящей диеты, дробное питание с последним приемом пищи не позднее 3-х часов до сна, сон в кровати с приподнятым изголовьем, исключение физических нагрузок.
К хирургическим методам прибегают при осложненных формах грыж (сужении пищевода, ущемлении диафрагмальной грыжи), безуспешности медикаментозной терапии или диспластических изменениях слизистой пищевода. Среди всего многообразия способов выделяют следующие группы вмешательств: операции с ушиванием грыжевых ворот и укреплением пищеводно-диафрагмальной связки (пластика диафрагмальной грыжи, крурорафия), операции с фиксацией желудка (гастропексия), операции по восстановлению острого угол между дном желудка и абдоминальным отделом пищевода (фундопликация). При формировании рубцового стеноза может потребоваться резекция пищевода.
Прогноз и профилактика
Осложненное течение грыжи сопряжено с вероятностью развития катарального, эрозивного или язвенного рефлюкс-эзофагита; пептической язвы пищевода; пищеводного или желудочного кровотечения; рубцового стенозирования пищевода; перфорации пищевода; ущемления грыжи, рефлекторной стенокардии. При длительном течении эзофагита повышается вероятность развития рака пищевода. После хирургического вмешательства рецидивы наблюдаются редко.
Профилактика образования грыжи, прежде всего, заключается в укреплении мышц живота, занятиях ЛФК, лечении запоров, исключении тяжелых физических нагрузок. Пациенты с диагностированной диафрагмальной грыжей подлежат диспансерному наблюдению у гастроэнтеролога.