Чем опасна лимфома средостения
Лечение опухолей средостения
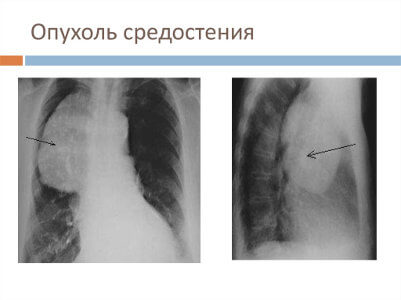
Развитие опухолей среди жизненно важных органов в ограниченном пространстве приводит к сдавлению, смещению элементов средостения, создавая риск для жизни больного.
Опухоли могут исходить из самих органов, тканей между ними и эктопированными тканями. Кисты являются следствием патологических процессов и пороков развития с формированием полостей. Патоморфологические формы характеризуются чрезвычайным многообразием. Наиболее распространенные — лимфомы, тимомы, ангиосаркомы, нейробластомы.
Особенностями опухолей средостения являются морфологические и анатомо-физиологические характеристики средостения, трудности морфологической верификации, неопределенность лечебной тактики при ряде заболеваний.
В структуре онкологических заболеваний опухоли средостения составляют 3–7 %, из них 80 % доброкачественные, 20 % — злокачественные. Озлокачествление отмечается в 17–41 % случаев.
Причины заболеваний опухолями средостения многообразны: ионизирующее излучение, контакт с канцерогенами, вирусы ВИЧ и Эпштейна — Барр, ряд других этиологических факторов.
Клинические симптомы заболевания:
Осложнения патологии связны с последствиями компрессионного синдрома — сдавления опухолью соседних жизненно важных органов и нарушения их функций.
Диагностика и хирургическая тактика
При тимомах часто возникает миастения, при лимфомах — анемия.
Диагноз ставят по результатам компьютерной томографии, лабораторных анализов. Информативны также МРТ, УЗИ и ПЭТ-КТ. Для диагностики используется эндоскопия (видеобронхоскопия, медиастиноскопия) и биопсия (забор образцов тканей) с последующим гистологическим исследованием.
Тактика лечения зависит от типа опухоли, ее локализации и распространенности. Наиболее эффективный метод лечения большинства видов опухолей средостения — радикальное хирургическое иссечение в пределах здоровых тканей с окружающей клетчаткой и лимфоузлами. Исключение — лимфомы, при них тактику лечения подбирают индивидуально, приоритет отдают химиолучевым методам.
Радикальное удаление опухолей по возможности проводят минимально инвазивным способом (видеоторакоскопия). Хирургическое лечение опухолей средостения также бывает паллиативным с целью декомпрессии внутренних органов. Сочетание хирургического лечения с лучевой и химиотерапией улучшает прогноз.
Консервативное лечение опухолей средостения, реабилитация и прогноз
Если опухоль средостения нерезектабельна, показаны лекарственная, лучевая и химиотерапия. С их помощью замедляют рост метастазов, уменьшают выраженность симптомов, улучшают общее состояние больного.
Индивидуальную лечебную схему подбирает лечащий врач с учетом размеров опухоли и степени поражения органов средостения. В периоде реабилитации показан сбалансированный рацион, отказ от вредных привычек, посильная двигательная и социальная активность, психотерапия, диспансерное наблюдение врача-онколога.
Пятилетняя выживаемость при злокачественных опухолях средостения не превышает 50 %. При появлении метастазов прогноз резко ухудшается, но даже в самых запущенных случаях можно улучшить состояние больного и добиться клинической ремиссии. При выявлении опухоли на бессимптомном этапе вероятность полного выздоровления — до 100 %, поэтому так важны регулярные профилактические осмотры. Чем раньше начато лечение, тем лучше прогноз для пациента.
Лимфома
Лимфома – это злокачественное заболевание, которое характеризуется поражением лимфатических узлов и внутренних органов, в которых скапливаются «опухолевые» лимфоциты.
Акции
Оперативные вмешательства со скидкой 7%.
Онкоконсилиум может потребоваться как при лечении в «СМ-Клиника», так и пациентам других медицинских учреждений с целью получения альтернативного мнения.
«СМ-Клиника» предоставляет своим пациентам предоперационное обследование со скидкой до 72%!
Консультация врача-хирурга по поводу операции бесплатно!
Содержание статьи:
Лимфома (lymphoma) – злокачественная опухоль клеток иммунитета.При ней лимфоциты увеличиваются до гигантских размеров, бесконтрольно делятся и поражают лимфатическую систему: лимфоузлы, костный мозг, вилочковую железу.
От других онкологических заболеваний лимфома отличается диссеминацией по всему организму: с током лимфы переродившиесязлокачественныеклетки попадают во внутренние органы и критически нарушают их работу. Болезнь долго течет бессимптомно, а когда начинает проявляться, то часто весь организм уже поражен.
Большинстволимфомхарактеризуетсяпрогрессирующим течением и высокой злокачественностью с метастазированием. Тем не менее при раннем их выявлении благоприятный прогноз достигает
Статистические данные о лимфомах:
Виды лимфом
Различают две основные группы заболевания – лимфому Ходжкина и неходжкинские лимфомы. Они развиваются из разного типа клеток, отличаются характером течения и по-разному реагируют на терапию.
Неходжкинские лимфомы (НХЛ)поражают не только В-, но и Т-лимфоциты. Всего выделено 30 подтипов.Большинство из них менее агрессивно, но и труднее лечится.
Классификация неходжкинских лимфом в соответствии с 4-й редакцией ВОЗ 2008 года:
По характеру поражения и патогенезу все лимфомы делятся на 3 основные группы:
Для каждого вида лимфом существует особая схема лечения.
Стадии лимфом
В зависимости от распространенности опухоли определяют стадию патологического процесса. В соответствии с международной классификацией AnnArborвыделяют 4 стадии заболевания:
Каждую стадию дополнительно маркируют титрами А и Б. Титр А указывает на отсутствие ключевых симптомов – лихорадки, сильной ночной потливости и резкого снижения веса. Титр Б указывает, что такие проявления есть.
Причины возникновения лимфом
Единого причинного фактора развития заболевания не выделено. На данный момент ученые считают, что патпроцесс запускается комплексом причин. К ним относят:
Симптомы
Помимо основных симптомов – лихорадки, сильной ночной потливости и резкого снижения веса – для патологии характерны:
Иногда возможен кожный зуд. При поражениях опухолью грудной клетки возможны затрудненное дыхание, одышка и кашель. При локализации новообразования в брюшной полости наблюдают расстройства пищеварения, тошноту, рвоту, распирающие боли в животе и нижней части спины. При поражении костного мозга больные жалуются на боли в костях.Если в патологию вовлечены лицевые и черепные структуры, есть жалобы на головные боли и распирающие боли в лице и шее.
Диагностика лимфом
Диагноз ставят по результатам микроскопического исследования биоптата – образца лимфоидной ткани. По результатам дифференциальной биопсии определяют тип опухоли.
Методы лечения
Наиболее распространенные методы лечения лимфом:
Они применяются как в виде отдельных курсов, так и в комплексе. Выбор лечебной схемы зависит от вида опухоли и общего состояния больного.
Лечебная тактика
Индолентные лимфомы могут не требовать лечения, а только наблюдения онкогематолога. Терапия показана при первых признакахпрогрессированияпатпроцесса. При локализованныхопухоляхдостаточнорадиотерапевтического облучения пораженных структур. При генерализованных формах показана химиотерапия.
При агрессивном течении заболевания одна из наиболее эффективных лечебных схем – химиотерапия по протоколу СНОР в сочетании с иммунотерапевтическимипрепаратами из группы моноклональных антител. При высокоагрессивных видах опухолей может быть назначена высокодозная химиотерапия в сочетании с трансплантацией кроветорных стволовых клеток.
Лечение отдельных типов лимфом
Радиотерапия – излучение высокой мощности – в качестве самостоятельного лечения ЛГМ может быть оправдана в отдельных случаях – когда в процесс вовлечена одна, максимум две группы лимфатических узлов. Чаще ее назначают в комплексе с химиотерапией. На поздних стадиях заболевания метод показан в качестве паллиативного лечения.
Биологические препараты – моноклональные антитела – при лечении лимфомы применяют для активизации иммунной системы. Лучевую терапию проводят регионарно, в области вовлеченных в онкологический процесс лимфоузлов.
В некоторых случаях при лечении ЛГМ оправдано удаление селезенки. Если увеличенные лимфатические узлы сдавливают соседние органы,может быть показано их иссечение.
При рецидивах заболевания, а также с целью уничтожения раковых клеток, на которые не действуют стандартные дозировки лучевой и химиотерапии, назначают высокие терапевтические дозы, разрушающие вместе с опухолью ткани костного мозга. После такого курса показана трансплантация органа. Взятые заранее собственные либо донорские стволовые клетки формируют новую иммунную систему.
Хорошие результаты в лечении НХЛ демонстрирует также комбинация лучевой и химиотерапии. В некоторых случаях успешно применяют инновационную техникулюмбально-пункционного введения противоопухолевых антител.
НХЛ с агрессивным течением плохо поддаются лечению. Наиболее эффективный метод борьбы с этим заболеванием – пересадка костного мозга.
Прогнозы
Прогноз для пациентов с лимфомами зависит от стадии процесса, возраста и состояния больного, а также от результатов терапии. При лимфоме Ходжкина пациенты молодого возраста на ранних стадиях,как правило, полностью выздоравливают. У 8 из 10 удается добиться устойчивой ремиссии. Пятилетняя выживаемость при 1-й стадии составляет 95%, при 4-й – 65%.
При НХЛ селезенки, лимфоузлов и слизистых средняя пятилетняя выживаемость – порядка 70%. При НХЛ ЖКТ, слюнных желез, глазных орбит средняя пятилетняя выживаемость – около 60%. Менее благоприятный прогноз у агрессивных НХЛ молочных желез, яичников, ЦНС и костей – пятилетняя выживаемость в среднем меньше 30%.
Клинические рекомендации после лечения лимфом и профилактика
Избегайте факторов риска – интоксикаций и контакта с канцерогенами. Вакцинируйтесь, а если заболели инфекционной болезнью – не занимайтесь самолечением.
При первых признаках лимфомы обращайтесь к врачу. Ежегодно проходите профилактические медосмотры, придерживайтесь правильного питания и старайтесь вести здоровый образ жизни.
Источники:
Поражение легких при лимфоме
Лимфома (лимфоролиферативный процесс) — это группа онкологических процессов с поражением лимфоцитов (клеток иммунной системы), которые сопровождаются изменениями в лимфатических узлах и сосудах. При этом может происходить метастазирование — миграция злокачественных клеток в соседние органы и ткани с образованием вторичных очагов рака. Увеличенные узлы при лимфоме (> 1 см в поперечнике) — плотные и абсолютно безболезненные, поэтому выявляемость заболевания на ранней стадии сравнительно низкая. В этой статье мы расскажем, какие бывают лимфомы, о симптомах, которые должны насторожить, о визуализации патологических изменений на КТ.
Лимфома легких — что это?
Лимфатическая система легких напоминает ветвистое дерево — ее сосуды пронизывают грудную клетку по всей длине и отвечают за лимфоток. Здесь расположено 13 разновидностей лимфотических узлов, классифицируемых по 5 группам:
1.Надключичные лимфатические узлы;
2.Верхние медиальные лимфатические узлы (паратрахеальные, преваскулярные, превертебральные);
3.Аортальные лимфатические узлы;
4.Нижние медиастинальные лимфатические узлы;
5.Корневые, долевые, (суб)сегментарные лимфатические узлы.
В узлах фильтруется лимфа и происходит созревание лимфоцитов. Лимфомы возникают в лимфатических узлах.
Пораженные лимфатические узлы зачастую не видны и не пальпируются. Патологические изменения — увеличенные лимфоузлы, уплотнение ткани — хорошо видны на мультисрезовом КТ-сканировании в высоком разрешении или на МРТ. Для определения специфики новообразования (нормальный или злокачественный процесс) лечащий врач может направить пациента на гистологическое исследование. В одних ситуациях увеличение узлов является относительной нормой (после перенесенных инфекционно-воспалительных заболеваний, травм, аллергических реакций), в других указывает на онкологический процесс. В последнем случае речь может идти о лимфоме.
Поскольку лимфатическая система представляет собой обширную сеть сосудов, капилляров и полостей, то злокачественные клетки могут распространиться по всему телу, образовав множественные диссеминированные метастазы.
Диагностика лимфомы легких
Обычно медицинские специалисты отдают предпочтение МРТ, поскольку отсутствует лучевая нагрузка однако в случае с обследованием воздушной ткани легочной паренхимы, которая в норме практически не содержит жидкость, наиболее подробные результаты обследования и детализированное изображение можно получить с помощью КТ легких. Если лимфома выявлена на МРТ, и у врача есть подозрение, что раковые клетки мигрировали в костную ткань, то пациенту будет рекомендовано дополнительное обследование костей. В ходе компьютерной томографии исследуют ткани разной морфологии, попадающие в зону интереса: кости, внутренние органы, сосуды. Для диагностики последних необходимо дополнительное контрастирование.
Симптомы лимфомы лёгких
Основным симптомом, по которому проще всего заподозрить лимфому легких, является увеличение лимфоузлов, локализованных в области ключиц, шеи, средостения, между ребрами. Некоторые узлы спрятаны в самой грудной клетки и не пальпируются. В таком случае лимфома дает о себе знать только тогда, когда увеличивается в размере и начинает давить на соседние органы, что вызывает дискомфорт.
Важно понимать, что увеличение лимфоузлов не является специфическим признаком злокачественной лимфомы. Оно наблюдается после антибактериальной терапии и при любом инфекционно-воспалительном заболевании — педикулезе, ОРВИ, инфекциях ротоглотки и гортани (включая заболевания стоматологического характера), при болезни кошачьих царапин (лимфоузлы увеличиваются в ответ на повреждение кожи или укус, но не сразу, а в течение последующих 3-20 дней).
Обычно лимфоузлы, увеличенные из-за воспалений, при пальпации болят и вызывают дискомфорт. При лимфоме узлы безболезненные.
Некоторые вирусы способны менять нормальную структуру ДНК лимфоцитов таким образом, что клетки превращаются в злокачественные. Так вирус Эпштейна–Барр (ВЭБ) или ВИЧ-инфекции в анамнезе существенно повышает риск развитие лимфом.
К ранним симптомам лимфомы легких относится:
В течение первых четырех недель проявляются и другие симптомы лимфомы лёгких:
У некоторых пациентов наблюдается кожный зуд. Если лимфома сдавливает органы дыхания или происходит их поражение агрессивными раковыми клетками, возможны затрудненное дыхание, кашель, одышка.
Диагностировать лимфому самостоятельно невозможно, необходимо медицинское исследование внутренних органов и тканей лимфатической системы методом КТ или МРТ.
Лимфома легких — это рак?
Не всегда. Однако к лимфомам относятся преимущественно злокачественные новообразования лимфатической системы, которые формируются из-за бесконтрольного накопления патологически измененных лимфоцитов. Исключением могут быть индолентные лимфомы. Они не требуют лечения, однако наблюдать их тоже важно. Если при этом у пациента проявляется вышеописанная симптоматика (температура, лихорадка, боль в грудной клетке), то обследование и лечение таких лимфом должно проводиться обязательно.
Злокачественные клетки-лимфоциты обладают формой, отличной от «правильных» клеток, и представляют собой фатальный «сбой» в работе организма. У таких клеток возникают совсем другие функции – они производят огромное количество белков и токсинов, при этом не уничтожаются клетками иммунной системы как враждебные.
Лимфомы не всегда являются первичным очагом онкологии. Патологически увеличенный узел или их группа (диссеминированная или локализованная в одном месте) часто бывает следствием метастатических процессов. Это происходит в связи с тем, что лимфатический узел выполняет функцию фильтра и накапливает в себе злокачественные клетки, отделившиеся от первично пораженного органа. В таком случае важно не только выявить лимфому, но и первичный очаг. Увеличение лимфоузлов легких может указывать на рак легких, молочной железы, средостения, желудка, то есть органов, расположенных в непосредственной близости.
Уточнить диагноз относительно доброкачественного или злокачественного новообразования можно по результатам биопсии (гистологического исследования образца ткани). Также пациент сдает клинический и биохимический анализы крови.На КТ легких врачи выявляют новообразование, могут оценить его размер, распространенность увеличенных лимфоузлов, однако сделать точный вывод о разновидности опухоли без анализов не представляется возможным.
Какие бывают лимфомы?
Первично лимфомы принято делить на две большие группы:
По данным НМИЦ онкологии им. Н.Н. Блохина, в России заболеваемость неходжкинскими лимфомами в 1,5-3 раза превышает заболеваемость лимфогранулематозом.
Разница между этими лимфомами становится ясна после морфологического исследования образца ткани (биопсии). При болезни Ходжкина в пораженных лимфоузлах обнаруживаются крупные мутировавшие клетки Березовского — Штернберга — Рида. Ходжкинские лимфомы отличаются более агрессивным течением с ярко выраженной симптоматикой, но они легко поддаются лечению.
Пораженные Ходжкинской болезнью лимфоузлы чаще всего расположены над ключицами, в области шеи, подмышечных впадин, средостения.
Неходжкинские лимфомы помимо B-лимфоцитов, поражают еще и T-лимфоциты. Заболевание обычно протекает без выраженной симптоматики и тяжело лечится. Но сначала необходимо правильно определить разновидность неходжкинской лимфомы — актуальная классификация состоит из 30 наименований, включая:
4 стадии лимфомы легких
Стадии течения заболевания определяют по распространенности лимфом и объему пораженной ткани:
При этом симптомы лимфомы могут быть выраженными уже на первой стадии, а могут не ощущаться пациентом практически до четвертой.
Лимфома легких на КТ
Признаки лимфомы легких особенно выражены на четвертой стадии заболевания, когда болезнь поражает дыхательный орган. На КТ при этом будут видны увеличенные лимфоузлы, формирующие цепочки, конгломераты. При этом у пациента может также наблюдаться отек легких. Однако высокая разрешающая способность КТ позволяет выявить лимфому на ранней, первой стадии.
На КТ лимфомы, как и любые уплотнения, визуализируются сравнительно более светлым цветом. В норме воздушная легочная паренхима практически однородного темного цвета. Иногда таких уплотнений несколько и они диссеминированны. Контуры лимфомы четкие и ровные. Вокруг патологических очагов обнаруживаются участки «матового стекла».
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Чем опасна лимфома средостения
а) Сокращения:
• Лимфома Ходжкина (ЛХ)
• Неходжкинская лимфома (НХЛ)
• Диффузная В-крупноклеточная лимфома (ДККЛ)
• В-крупноклеточная лимфома средостения (медиастинальная ДККЛ)
• Медиастинальная лимфома «серой зоны» (медиастинальная ЛСЗ)
• Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ)
• Лимфаденопатия (ЛАП)
б) Определение:
• Неоднородная группа злокачественных новообразований, происходящих из лимфоцитов
• Лимфома Ходжкина (ЛХ):
о Злокачественное новообразование, развивающееся из В-клеток герминативного центра или В-клеток постгерминативного происхождения
о Определяются по наличию клеток Березовского-Штернберга и их вариантов на фоне воспаления
• Неходжкинская лимфома (НХЛ):
о Неоднородная группа злокачественных новообразований, развивающихся из предшественников В-клеток, предшественников Т-клеток, зрелых В-клеток, зрелых Т-клеток или естественных клеток-киллеров
в) Синонимы:
• Болезнь Ходжкина, лимфогранулематоз
г) Клинические аспекты лимфомы средостения. Частые варианты поражения средостения при лимфоме:
• При ЛХ и НХЛ часто наблюдается поражение органов грудной клетки, как за счет развития опухоли в средостении, так и за счет системных проявлений заболевания
• Объемное образование переднего средостения:
о Лимфома Ходжкина (ЛХ):
— Второй по частоте признак ЛХ:
Чаще всего локализуется в шее о Первичные неходжкинские лимфомы (НХЛ) средостения (в основном в переднем средостении):
— ДККЛ
— Медиастинальная лимфома «серой зоны» (медиастинальная ЛСЗ)
— Т-лимфобластная лимфома средостения (медиастинальная ЛБЛ)
• Рассеянная лимфаденопатия (ЛАП) (объемное образование в переднем средостении отдельно не выявляется):
о При НХЛ в опухолевый процесс часто вовлекается средостение: наблюдается лимфаденопатия нескольких групп лимфатических узлов (вместо отдельного объемного образования в переднем средостении)
о В таких случаях патологические изменения расцениваются не как первичные лимфомы средостения, а как проявления системного заболевания
• Реже первичные или вторичные лимфомы выявляются в других органах:
о Легкие
о Плевра
о Перикард
о Сердце
о Грудная стенка
о Кости
д) Стадирование лимфомы средостения:
1. Классификация Лугано (модифицированная Анн-Арбор):
• Локализованное заболевание:
о I:
— Поражение одного лимфатического узла или одной группы лимфатических узлов
— Экстралимфатическое поражение (Е): поражение одного экстралимфатического органа при отсутствии поражения лимфатических узлов
о II:
— Поражение двух или более групп лимфатических узлов по одну сторону диафрагмы
— Экстралимфатическое поражение (Е): стадия I или II и ограниченное вовлечение в опухолевый процесс прилежащих экстралимфатических органов
о II массивная:
— II стадия + массивная лимфаденопатия
• Распространенное заболевание:
о III:
— Поражение лимфатических узлов по обе стороны диафрагмы; поражение лимфатических узлов над диафрагмой и селезенки
о IV:
— Вовлечение в опухолевый процесс отдаленных экстралимфатических органов
• Оценка по результатам ФДГ-ПЭТ/КТ:
о В настоящее время данный метод является стандартом для стадирования лимфомы и установления объема поражения перед началом лечения
• Рентгенография органов грудной клетки для стадирования не используется
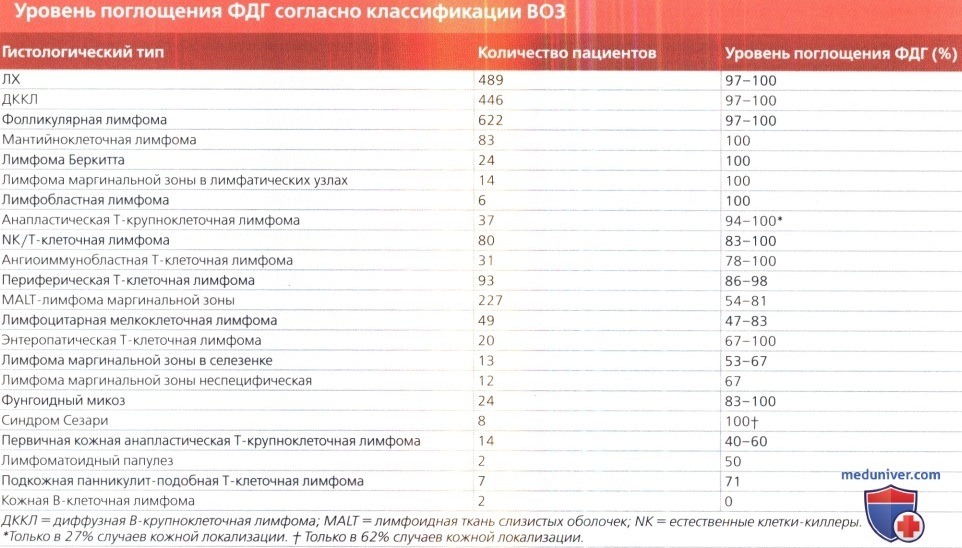
• ФДГ-ПЭТ/КТ является стандартом для стадирования лимфом, интенсивно поглощающих ФДГ:
о Лимфоме соответствует очаг накопления ФДГ в лимфатическом узле или экстралимфатическом органе
о Метод подходит для диагностики большинства гистологических типов лимфом, за исключением хронического лимфоцитарного лейкоза, лимфоцитарной мелкоклеточной лимфомы, лимфоплазмоцитарной лимфомы, макроглобулинемии Вальденстрема, фунгоидного микоза и НХЛ маргинальной зоны, если только не подозревается трансформация в агрессивную форму
• Для стадирования лимфом, не накапливающих ФДГ, предпочтительнее использовать КТ:
о Шесть наиболее крупных доминантных патологических участков в органах-мишенях (лимфатические узлы и экстралимфа-тические органы); определение размера в двух измерениях (по длинной и по короткой оси)
о Критерий ЛАП; размер по длинной оси> 1,5 см
о Экстралимфатические патологические участки: размер по длинной оси> 1,0 см
о При наличии более шести патологических участков (в том числе в лимфатических узлах и экстралимфатических органах) количественная оценка остальных патологических изменении не проводится:
— К таким патологическим изменениям также относят плевральный или перикардиальный выпот и асцит
• Индексы А и В:
о Отсутствие (А) или наличие (В) одного или более одного системного проявления:
— Лихорадка неясного генеза> 38,3°С
— Ночная потливость
— Необъяснимая потеря веса в течение предыдущих 6 месяцев
о Используются только при лимфоме Ходжкина (ЛХ)
• Индекс X (массивная лимфаденопатия):
о Существуют разногласия по поводу определения о Неблагоприятный прогностический фактор
о Не является обязательным; вместо него может указываться наибольший размер опухоли:
— Имеет значение для определения прогноза при лимфоме Ходжкина (ЛХ):
Определяется при КТ (рентгенография не используется)
10 см или > 1 /3 поперечного размера грудной клетки на уровне любого грудного позвонка
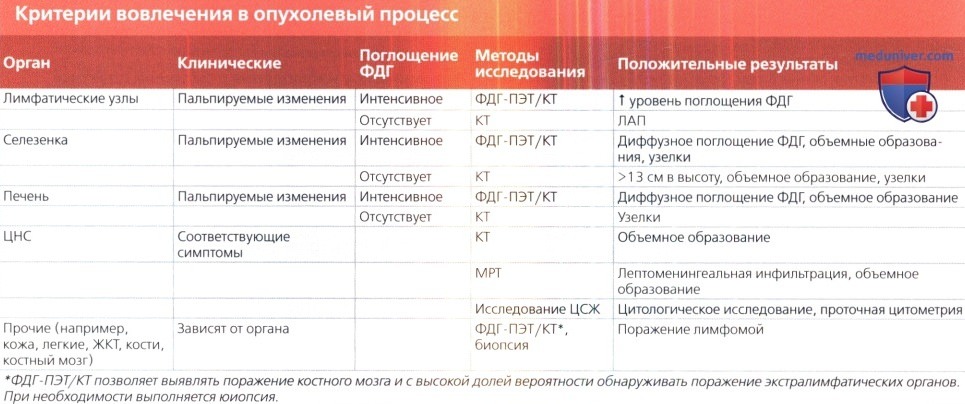
• Поражение селезенки:
о Лучше всего выявляется при ФДГ-ПЭТ/КТ
— Спленомегалия:
Критерий спленомегалии: размер> 13 см
— Узловые образования:
— Единичное объемное образование больших размеров
• Поражение печени:
о Лучше всего выявляется при ФДГ-ПЭТ/КТ:
— Диффузное или очаговое повышение уровня поглощения ФДГ± наличие единичных или диссеминированных узелков
• Поражение костного мозга:
о Роль биопсии костного мозга в свете ФДГ-ПЭТ/КТ:
— При лимфоме Хожкина (ЛХ) не назначается
— Показана при ДККЛ, если результаты ПЭТ отрицательные, а результаты гистологического исследования сомнительные; имеет большое значение для тактики ведения пациента
— Характеризуется низкой чувствительностью при выявлении поражения костного мозга в случае фолликулярной лимфомы, мантийноклеточной лимфомы и большинства медленно растущих лимфом; в целях стадирования обычно требуется выполнение биопсии
— Диффузное повышение уровня поглощения ФДГ при отсутствии очагов: реактивная гиперплазия (отсутствие лимфоматозного поражения)
• При сомнительных результатах гистологического исследования или подозрении на наличие злокачественной трансформации оценка должна проводиться посредством ПЭТ, для того чтобы под контролем данного метода выполнить биопсию
е) Оценка лимфомы средостения в ходе лечения и в конце лечения:
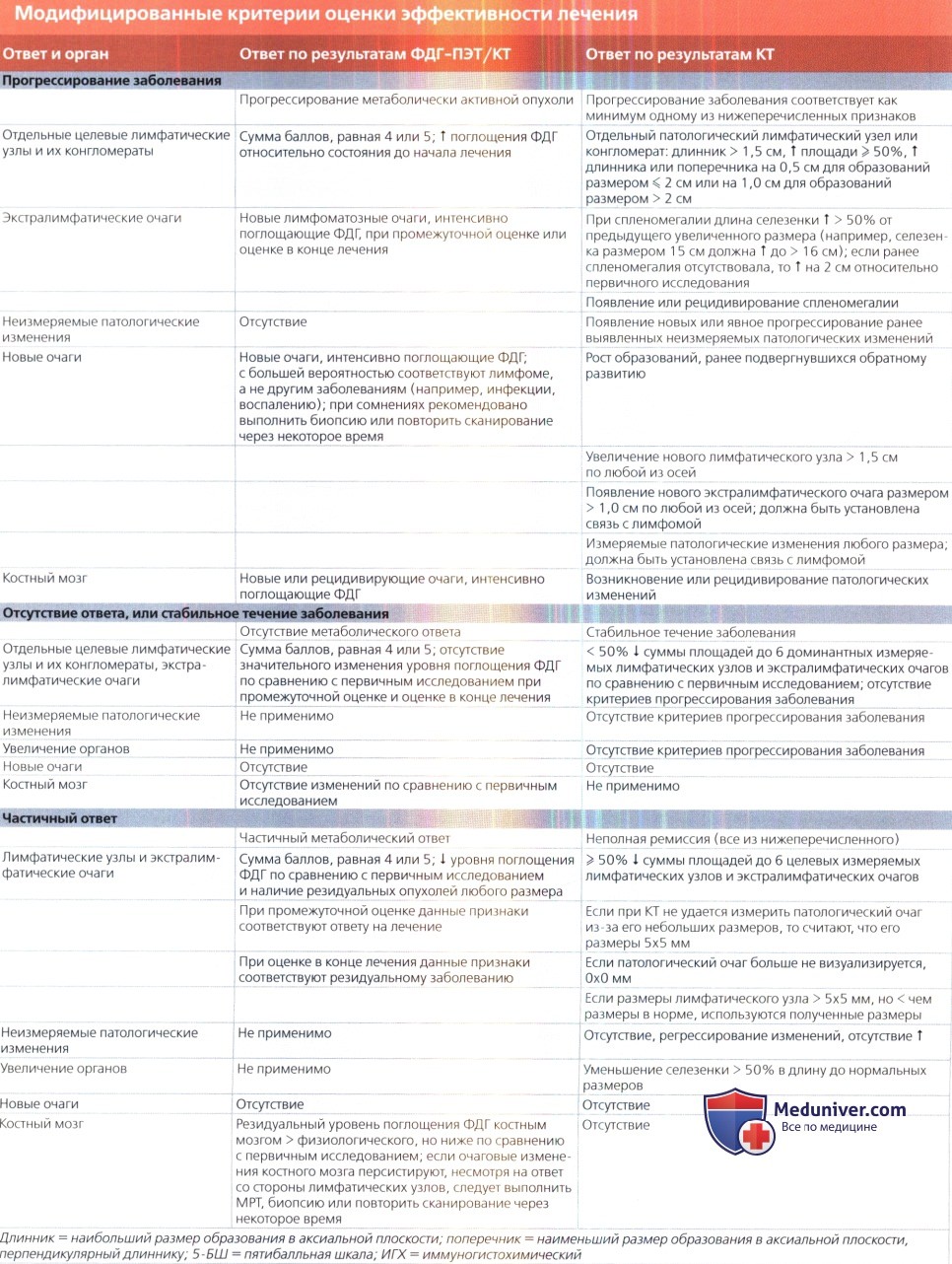
1. Оценка лимфом, интенсивно накапливающих ФДГ, проводится по пятибалльной шкале при ФДГ-ПЭТ/КТ, а лимфом, не поглощающих ФДГ, — при КТ:
• Пятибалльная шкала при ФДГ-ПЭТ/КТ:
о 1: отсутствует поглощение ФДГ
о 2: уровень поглощения опухолью не превышает уровня поглощения средостением (опухоль печень (умеренно)
о 5: опухоль > печень (значительно) или выявление новых патологических очагов
о X: новые очаги повышенного накопления ФДГ, вероятнее всего, не связанные с лимфомой
о Сумма баллов, равная 1 или 2: полный метаболический ответ
о Сумма баллов, равная 3: при промежуточной оценке с большой долей вероятности говорит о полном метаболическом ответе, при окончательной оценке свидетельствует в пользу благоприятного прогноза:
— В исследованиях, в которых критерием замены терапии является результат ФДГ-ПЭТ/КТ, сумма баллов, равная 3, обычно расценивается, как неадекватный ответ на лечение, что позволяет избежать недостаточной терапии
о Сумма баллов, равная 4 или 5:
— снижение относительно состояния до начала лечения:
Частичный метаболический ответ на лечение при промежуточной оценке посредством ФДГ-ПЭТ/КТ
После лечения определяется резидуальная метаболически активная опухоль
— повышение уровня поглощения ФДГ относительно состояния до начала лечения, слабо выраженное снижение уровня поглощения ФДГ или появление новых очагов
• Промежуточная оценка посредством ФДГ-ПЭТ/КТ для выявления положительного ответа на ранних этапах лечения (в основном в целях научного исследования):
о Достоверный прогностический фактор при лимфоме Ходжкина (ЛХ) и агрессивной форме нехожкинской лимфомы (НХЛ)
о Превосходит Международную прогностическую балльную систему и Международный прогностический индекс
о В настоящее время отсутствуют убедительные доказательства того, что замена терапии на основании результатов промежуточной оценки посредством ФДГ-ПЭТ/КТ позволяетулучшить исход
о Замена терапии на основании результатов промежуточной оценки посредством ФДГ-ПЭТ/КТ рекомендована только в случае явного прогрессирования заболевания
• Критерии эффективности лечения по его окончании при оценке с использованием ФДГ-ПЭТ/КТ (у всех пациентов):
о Полный ответ: отсутствие повышенного накопления ФДГ даже при отсутствии динамики размеров патологического образования
о Резидуальная метаболически активная опухоль: сниженный уровень поглощения ФДГ относительно состояния до начала лечения, однако > уровня поглощения ФДГ печенью; следует выполнить биопсию для определения возможности проведения консервативной терапии (особенно в случае ЛХ и ДККЛ)
о Прогрессирование заболевания: повышение уровня поглощения ФДГ относительно состояния до начала лечения, слабо выраженное снижение уровня поглощения ФДГ или появление новых очагов
• Критерии эффективности лечения по его окончании при оценке с использованием КТ (у некоторых пациентов):
о Частичный ответ: снижение более чем на 50% суммарных размеров шести наиболее показательных лимфатических узлов или экстра-лимфатических очагов
о Прогрессирование заболевания: повышение на 50% размера по короткой оси одного лимфатического узла
• ФДГ-ПЭТ/КТ рекомендовано выполнять при фолликулярной лимфоме с большой опухолевой массой после проведения химиотерапии ритуксимабом
• При воспалении, обусловленном лечением, могут выявляться участки неспецифического повышения уровня поглощения ФДГ:
о При промежуточной оценке следует выполнять исследование через как можно больший срок после проведения химиотерапии
о Как минимум через три недели, желательно через 6-8 недель о Через две недели после терапии гранулоцит-колониестимули-рующим фактором
о Через три месяца после лучевой терапии
2. Особенные случаи:
• Если конгломерат лимфатических узлов распадается на несколько отдельных лимфатических узлов, для оценки размера распавшегося образования складывается площадь каждого лимфатического узла
• Если отдельные лимфатические узлы сливаются в один конгломерат, площадь конгломерата сравнивается с суммой площадей каждого лимфатического узла; увеличение > 50% свидетельствует в пользу прогрессирования заболевания
3. Динамическое наблюдение в рутинной практике:
• Не применяется (особенно при ЛХ и ДККЛ)
• Выполняется только по клиническим показаниям
• Проведение динамического наблюдения может считаться рациональным при исследовании резидуальных медленно растущих лимфом
ж) Роль КТ с контрастным усилением при лимфоме средостения. При КТ с контрастным усилением могут быть обнаружены изменения, не выявляемые при нативной КТ:
• Редко влияет на тактику лечения
• Характеризуется более высокой дозой облучения
• Оптимально использовать в сочетании с ФДГ-ПЭТ
з) Список литературы:
1. Castillo JJ et al.: The biology and treatment of plasmablastic lymphoma. Blood. 125(15):2323-30, 2015
2. Xie Y et al: The Histological Classification of Diffuse Large В-cell Lymphomas. Semin Hematol. 52(2):57—66, 2015
3. Barrington SF et al: Role of imaging in the staging and response assessment of lymphoma: consensus of the International Conference on Malignant Lymphomas Imaging Working Group. J Clin Oncol. 32(27/3048-58, 2014
4. Cheson BD et al: Recommendations for initial evaluation, staging, and response assessment of Hodgkin and non-Hodgkin lymphoma: the Lugano classification. J Clin Oncol. 32(27)3059-68, 2014
5. Dabrowska-lwanicka A et al: Primary mediastinal large В-cell lymphoma. Curr Hematol Malig Rep. 9(3)273-83, 2014
Редактор: Искандер Милевски. Дата публикации: 4.2.2019