Чем опасна гранулема на шве
Гигантская гранулема инородного тела в зоне лапаротомной раны как следствие инфицирования шовного материала
Закрытие операционной раны после вмешательств, выполняющихся через лапаротомный доступ, является исключительно важной частью операции. Несмотря на доминирующую в настоящее время концепцию закрытия раны «через все слои», по-прежнему во многих лечебных учреждениях применяется принцип послойного закрытия раны с отдельным ушиванием фасций, мышц, подкожной клетчатки и кожи. Мышцы, являясь волокнистой структурой, хорошо удерживаются в стянутом состоянии только в том случае, когда линия шва перпендикулярна линии миофибрилл. Подобная ситуация возникает при ушивании мышц, расслоенных в ходе оперативного доступа (трансректальный, косой переменный разрезы). При ушивании пересеченных мышц нить шва, наложенного вдоль волокон, легко прорезывается через ткань, нередко уже в процессе завязывания узла. Применение П-образных, Z-образных, 8-образных швов для сведения мышц по нашему мнению создает лишь иллюзию прочности ушитого слоя. Для надежной аппозиции и иммобилизации мышечного слоя в обязательном порядке следует захватывать в шов над- и подлежащие листки фасции или апоневроза, что достигается только при ушивании раны через все слои. При закрытии дефекта расслоенных мышц формируются отдельные мышечные швы из абсорбируемого монофиламентного или комплексного материала размером 2/0-0 со сроком потери прочности не менее 3 недель (например, Coated Vicryl, Biosyn, PGA, Polysorb, Safil) на колющей или колюще-режущей (типа Tapercut) игле в 3/8 окружности. Необходимость применения при ушивании мышц только абсорбируемого шовного материала, что особенно актуально при контаминированных и инфицированных операциях, позволим себе проиллюстрировать следующим клиническим примером.
Пациент З., 29 лет, поступил в отделение абдоминальной хирургии 18.02.2016 с жалобами на постоянные среднеинтенсивные тупые боли в правой подвздошной области без иррадиации, периодически – озноб. Боли указанной локализации и характера с прогрессивным нарастанием их интенсивности отмечает в течение последних трех суток, связывает их возникновения с эпизодом переохлаждения. Из анамнеза известно, что в декабре 2010 года больной перенес аппендэктомию по поводу флегмонозного аппендицита, послеоперационный период осложнился нагноением операционной раны. При осмотре: состояние средней тяжести, t 38,70C, определяется широкий послеоперационный рубец в правой подвздошной области, кожные покровы над ним не изменены; в проекции рубца пальпаторно выявлено глубокорасположенное, малоболезненное и малоподвижное объемное образование 10х5 см; других патологических симптомов при физикальном обследовании не выявлено; в общем анализе крови – лейкоцитоз 11х109/л с незначительным сдвигом формулы влево.
При ультразвуковом исследовании брюшной полости в правой подвздошной ямке определяется изоэхогенное образование 8х4 см с гипоэхогенными включениями, окруженное капсулой; определение экстра- или интраперитонеальной локализации образования оказалось затруднительным. При компьютерной томографии брюшной полости в правой подвздошной области, в тканях передней брюшной стенки наиболее вероятно – предбрюшинно определяется объемное образование 8,0х4,5 см с капсулой и очагами пониженной плотности. Клинический диагноз: Абсцедирующая гранулема послеоперационного рубца передней брюшной стенки, состояние после аппендэктомии; Сorpus alienum-?
В неотложном порядке больной был оперирован. После иссечения послеоперационного рубца кожи и подкожной клетчатки вскрыт апоневроз. В мышечном слое определяется плотное овоидное образование с неровной поверхностью, не связанное с париетальной брюшиной. Интраоперационный диагноз: Абсцедирующая межмышечная гранулема передней брюшной стенки. Произведено иссечение гранулемы в пределах здоровых тканей. Мышечно-апоневротический слой ушит непрерывным швом петлевой нитью PDS Plus 0; отдельные швы на подкожную клетчатку и непрерывный интрадермальный шов кожи нитью Monocryl Plus 3/0. Послеоперационный период протекал гладко, выписка на 4 сутки.
При макроскопическом исследовании операционного препарата выявлено, что образование представлено толстой (до 1 см) фиброзной капсулой, отграничивающей скопление до 10 мл сливкообразного гноя; в толще фиброзной капсулы выявлены две лавсановые лигатуры размером 2 с множественными узлами. При микроскопическом исследовании капсула образования представлена фиброзной тканью с включениями гигантских клеток инородных тел, на внутренней поверхности капсулы – картина гнойного воспаления. Заключительный клинический диагноз: Абсцедирующая межмышечная гранулема (лигатурный абсцесс) послеоперационного рубца передней брюшной стенки, состояние после аппендэктомии.
Приведенный клинический пример еще раз наглядно демонстрирует необходимость применения при ушивании мышц только абсорбируемого шовного материала, что особенно актуально при контаминированных и инфицированных операциях.
Статья добавлена 28 марта 2016 г.
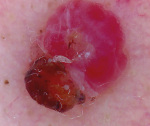
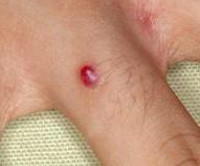
Пиогенная гранулема – это доброкачественное новообразование кожи или слизистых оболочек сосудистой природы. Внешне представляет собой округлое образование (папулу) диаметром до 1,5 сантиметров ярко-красного, вишневого или черно-коричневого цвета. Объем опухоли заполнен мелкими сосудами и капиллярами, окруженными соединительной тканью. Поверхность легко травмируется и обильно кровоточит. Определить вид новообразования врачу помогает внешний осмотр, дерматоскопия, данные гистологического исследования. Если уплотнение не подвергается обратному развитию самопроизвольно, показано хирургическое лечение (электро-, крио- или лазеркоагуляция).
МКБ-10
Общие сведения
В практической дерматологии пиогенная гранулема встречается под названием ботриомикома, телеангиэктатическая гранулема, гемангиома грануляционного типа, эруптивная ангиома. Внутри опухолевого узла соединительная ткань образует прослойки, что определяет наиболее подходящее с точки зрения гистологии определение патологии «дольчатая капиллярная гемангиома». Встречается у подростков, взрослых до 30 лет. Одинаково часто диагностируется у пациентов обоих полов. Гормональные перестройки вызывают частое развитие заболевания у беременных (примерно 5% случаев). Описаны случаи множественной ботриомикомы, ее подкожного или подслизистого расположения, формирования сосудистых образований на внутренней поверхности пищевода и кишечника.
Причины
Этиология заболевания до конца не изучена. Предположения о микотическом генезе патологии, высказываемые в XIX в., в дальнейшем не получили своего подтверждения. Несостоятельными оказались теории, согласно которым заболевание имеет воспалительную или вирусную природу. Теперь ботриомикому относят к числу ангиом, развивающихся как реактивный процесс на месте микротравм. В генезе заболевания основное значение имеют:
Патогенез
В основе развития папулы лежит реактивное разрастание грануляционной ткани под влиянием внешних и внутренних воздействий. Грануляции состоят из новообразованных сосудов и соединительной ткани, обеспечивают быстрое заживление раны. Они создают условия для последующей эпителизации раневой поверхности, формирования рубца. Гранулема является следствием нарушения нормального процесса формирования грануляций, чрезмерного развития сосудов, активного деления фибробластов, избыточной продукции волокон соединительной ткани при травме. Нормальная толщина грануляционного слоя составляет 1-2 мм. Диаметр патологического образования может достигать полутора сантиметров.
Развитие пиогенной гранулемы во многом повторяет процесс заживления раны. Папула состоит из артериол, венул, капилляров, небольшого количества фибробластов, соединительнотканных волокон. Чем дольше существует новообразование, тем больше в нем становится соединительной ткани. Завершающая стадия – выраженный фиброз папулы, сопровождающийся эпителизацией ее поверхности.
Симптомы пиогенной гранулемы
В 75% случаев рост узла начинается на неизмененной коже. Микротравмы, которые могут привести к появлению ботриомиком, часто остаются незамеченными пациентом. Помимо пальцев и слизистой полости рта, папулы могут появиться на коже лица, тыле кистей, ладонях, шее, груди, верхней части спины. У беременных уплотнения образуются преимущественно на слизистой десен верхней челюсти, внутренней поверхности губ.
Достигнув определенного размера, папула начинает постепенно уплотняться за счет активного развития соединительнотканных прослоек вплоть до полного фиброза. Тромбозы, запустевание сосудов приводят к очаговым некрозам пиогенной гранулемы. При устранении причинного фактора образование может исчезнуть самостоятельно. Обратное развитие гранулемы может занять несколько месяцев.
Осложнения
Единственное значимое осложнение пиогенной гранулемы – обильное кровотечение, которое открывается при повреждении уплотнения. При длительном истечении крови из множественных узлов у пациента существует риск развития анемии. При наружной локализации образований источник кровопотери можно легко установить. Заподозрить кровотечение из желудочно-кишечного тракта бывает намного сложнее. Трудности может вызвать проведение дифференциальной диагностики ботриомикомы и кровоточащей язвы желудка или кишечника.
Диагностика
Доброкачественную пиогенную гранулему необходимо отличать от целого ряда других патологических образований. Здесь решающее значение имеют внешний вид узла, его микроскопическое строение, любые другие данные, которые помогают дерматологу поставить точный диагноз: скорость роста новообразования, наличие провоцирующих факторов, эффективность проводимого ранее лечения, сопутствующие заболевания. Ценную информацию позволяют получить:
Сложные диагностические случаи могут потребовать осмотра дерматоонколога, хирурга. На ботриомикому внешне похожа беспигментная меланома, плоскоклеточный рак кожи, кожные метастазы опухолей костей, внутренних органов, ряд других злокачественных новообразований. Расположение очагов между лопатками может быть одним из проявлений болезни Ходжкина, что требует внимания гематолога.
Лечение пиогенной гранулемы
Врачебная тактика в отношении новообразования определяется рядом факторов: давностью существования, расположением, обильностью кровотечений, наличием у женщины беременности. Периодически кровоточащий узел пальца придется удалить сразу же, чтобы облегчить пациенту выполнение повседневных дел. Образование слизистой рта, которое появилось во время беременности, рекомендуется наблюдать несколько месяцев после родов. Если пиогенная гранулема не регрессирует самопроизвольно, ее удаляют во время небольшой амбулаторной операции. Методы хирургического лечения включают:
Независимо от того, какой хирургический метод применялся, в месте проведения манипуляции остается ранка округлой формы, покрытая плотной темной корочкой. Под ней создаются оптимальные условия для эпителизации. Корочку нельзя удалять до полного заживления ранки, иначе есть риск развития рубца. Это единственное ограничение послеоперационного периода. Назначение консервативного лечения целесообразно только при первых признаках рецидива. В этом случае местно применяется мазь, содержащая 5% имиквимод.
Прогноз и профилактика
В случае установленного и подтвержденного диагноза пиогенной гранулемы прогноз для жизни и выздоровления благоприятный. Регресс уплотнения без лечения наблюдается в каждом втором случае. Хирургическая операция дает полное излечение, однако всегда существует риск рецидива. Молодая папула может появиться на том же месте, где располагался удаленный узел. Упорное течение требует более внимательного отношения к причинным факторам появления пиогенной гранулемы, их устранения по мере возможности. Способы профилактики ботриомикомы ввиду отсутствия точных данных об этиологии заболевания не разработаны; следует избегать травмирования кожи и слизистых, своевременно лечить дерматозы.
Олеогранулема
Что такое олеогранулема?
Олеогранулема – это локальное разрушение жировой ткани, в основе которого лежит воспалительный процесс, возникающий на фоне травмы, хирургического вмешательства, попадания в ткани инородного тела. Лечением этого состояния занимается хирург.
Исторически олеогранулема связывается с поражением полового члена. Среди представителей закрытых социальных кругов (тюремные заключенные, военнослужащие, воспитанники детских домов) иногда бытует мнение, что с помощью инъекций маслянистых веществ (вазелин), вводимых в ткань пениса можно увеличить его размер.
Сразу же после манипуляции орган действительно увеличивается диаметре, но после распространения вещества под кожей развивается воспаление. Появляется характерная клиническая симптоматика.
Виды олеогранулемы
Современное понятие «олеогранулемы» шире и включает следующие виды патологического состояния:
Олеогранулема ягодичной области. Возникает в месте инъекционного введения медикаментозных средств при несоблюдении правил выполнения этой инвазивной манипуляции.
Симптомы олеогранулемы
Клиническая картина заболевания зависит от вида гранулемы и индивидуальных особенностей организма. Некоторые пациенты обращаются с жалобами через 1,5-2 недели после воздействия провоцирующего фактора. Но встречаются случаи, когда патология проявляется через месяцы, а иногда – и годы.
Типичными симптомами олеогранулемы являются:
Появление хотя бы одного из указанных клинических признаков является показанием к срочной консультации с врачом. В противном случае воспаление распространяется на близлежащие ткани. При присоединении бактериальной флоры симптоматика усугубляется – образуются гнойные очаги, абсцессы. Пациент жалуется на общее недомогание, повышение температуры тела, потерю трудоспособности.
Причины олеогранулемы
Патогенетической основой развития олеогранулемы является локальное воспаление.
Патологическая реакция является ответом на раздражающий фактор. В роли последнего могут выступать:
В основе патологии лежит воспаление. Ключевыми «игроками» этого процесса являются иммунные клетки, нейтрофилы, эозинофилы (тучные клетки).
Факторами, которые могут влиять на качество работы этого механизма и увеличивать риск развития олеогранулемы, являются:
Злоупотребление пластическими операциями также является фактором риска. Частые хирургические вмешательства с использованием синтетических материалов увеличивают риск развития заболевания.
Послеоперационные рубцы
Ткань послеоперационного рубца отличается по внешнему виду и структуре от здоровой ткани, она более грубая и плотная. Рубцы формируются на протяжении 3-х месяцев после оперативного вмешательства.
Виды послеоперационных рубцов
Келоидный. Бугристый рубец из разросшейся соединительной ткани красного или синюшного цвета. На вид напоминает опухоль или шляпку гриба. Размер келоидного рубца больше самой раны, он болит, чешется, иногда пульсирует.
Гипертрофический. Внешне похож на келоидный, но его размеры не выходят за пределы раны. Гипертрофический рубец не доставляет неприятных ощущений, со временем светлеет.
Нормотрофический. Хорошо заживающий рубец – вначале выпуклый и покрасневший, спустя 3 месяца становится почти незаметным, чувствительность отсутствует.
Осложнения послеоперационных рубцов
Лигатурный свищ послеоперационного рубца. На месте шва образуется воспаленный полый канал (отверстие), из которого выделяется гной, иногда моча и кал. Причина осложнения – попадание через шов в организм инфекции или аллергия на нити, которыми зашивали рану. Свищ может перерасти в абсцесс, флегмону или сепсис.
Инфильтрат послеоперационного рубца. Это уплотнение на месте шва, внутри которого скапливается гной. На ощупь инфильтрат очень болезненный, горячий, красного цвета. Возникает из-за инфицирования шва.
Гранулема послеоперационного рубца. На месте рубца как реакция на инородные тела (нити швов) возникают гранулемы – узелки из плотной ткани до 2 мм в диаметре, иногда они содержат гной. Гранулемы сопровождаются повышением температуры тела у больного.
Эндометриоз послеоперационных рубцов. Возникает после гинекологических операций на полости матки, из-за попадания частиц эндометрия в рану. Пациентки чувствуют боль в области рубца, из шва выделяется кровь, на рубце появляются плотные узелки.
Лечение осложнений послеоперационных рубцов может быть как хирургическим, так и консервативным. Лигатурный свищ и инфильтрат обычно требуют оперативного вмешательства и повторного зашивания раны. Гранулемы чаще всего рассасываются самостоятельно, но нуждаются в асептической обработке и наблюдении врача. При лечении эндометриоза рубца назначают прием гормональных средств.
Для удаления келоидных рубцов используют методы эстетической хирургии.
Лазерное лечение послеоперационных рубцов
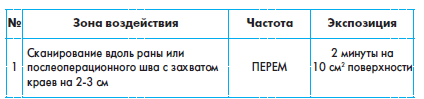
Обрабатывать шов лазером можно через марлевую повязку (1-3 слоя), однако в этом случае эффект будет меньше – из-за того, что повязка пропитана лекарственными мазями и выделениями из раны. Если в ране находится гной, воздействовать на нее не следует. Необходимо снять повязку, а сам шов очистить от гноя и высушить. Лучше всего процедуру лазерной терапии осуществлять в момент перевязки.
Рана обрабатывается на расстоянии 0,5-1 см. Вначале воздействуют на области вокруг раны, постепенно двигаясь к ее центру со скоростью 1 см в секунду.
Лечение будет эффективней, если дополнительно воздействовать через кожу на кровь на участках возле раны. Пациентам со слабой иммунной системой или интоксикацией организма целесообразно использовать добавочно метод «универсальная реабилитационная программа» и «общесоматическая биостимуляция».
В день проводится 1 процедура, всего в курсе лечения от 7 до 10 процедур. После окончания процедуры на рану накладывается обычная повязка. Если рана полностью не зажила, курс можно повторить спустя месяц.
Обработку рубцов нужно начинать как можно раньше, но при этом не ранее, чем через 10 дней после того, как сняли швы, иначе может открыться кровотечение.
Усилить результативность лечения можно, добавив воздействие на крупные сосуды, расположенные рядом с рубцом. Это следует делать на протяжении 5 минут с частотой 50 Гц.
Лечение рубцов лазером включает от 2 до 5 курсов, каждый с перерывом в 30 дней. Курс состоит из 10-12 процедур. Длительность терапии тем дольше, чем больший «возраст» рубца.
Заболевание пиогенная гранулема: причины, диагностика, лечение
Автор:
Рецензент:
Терапевт, ревматолог, кардиолог
Лечение гранулемы: клинические рекомендации
Гранулема – небольшое ограниченное узловое скопление грануляций в ткани, развивающееся в ответ на хронический воспалительный процесс или присутствие инородного тела. Причины образования гранулемы – различные инфекционные и неинфекционные агенты. В некоторых случаях этиология заболевания неизвестна. Послеоперационная гранулема представляет собой уплотнение (узелок) на поверхности или в толще рубца. Чаще всего ее образование – это реакция на инородное тело (нерассасывающийся шовный материал). При гнойной гранулеме возникают боль, повышение температуры тела, гиперемия в области уплотнения.
Эозинофильная гранулема
Этим термином обозначают патологию неясной этиологии, характеризующуюся интенсивной пролиферацией ретикулогистиоцитарных элементов с образованием в костях инфильтратов.
Обычно поражаются кости:
Заболевание развивается медленно. Первые симптомы эозинофильной гранулемы – припухлость и болезненность в очаге поражения. В дальнейшем возможны спонтанные переломы.
У детей отмечаются случаи самопроизвольной стабилизации и регресса процесса (вплоть до полного выздоровления). При необходимости лечения гранулемы назначают глюкокортикостероиды (местно и/или парентерально), проводят ПУВА-терапию.
Заболевание пиогенная гранулема
Пиогенные гранулемы – сосудистые узелки красного цвета с влажной или покрытой корками поверхностью. Размер образований обычно не превышает 20 мм в диаметре. Эпидермис, покрывающий сосудистые узелки, достаточно тонкий, поэтому «болячка» легко кровоточит. Во время беременности образования иногда разрастаются (так называемая опухоль десен беременных, или телеангиэктатический эпулис).
Заболевание пиогенная гранулема диагностируется так: проводят иссечение ткани с последующим гистологическим исследованием. Лечение заключается в удалении (иссечении или кюретаже) и электрокоагуляции. Возможны рецидивы заболевания. Подробнее о патологии читайте на нашем сайте https://www.dobrobut.com
Как вылечить гранулему у ребенка
Причины кольцевидных гранулем у детей неизвестны. Ученые полагают, что в формировании заболевания участвуют клеточные иммунные реакции четвертого типа и патологии тканевых моноцитов. Иногда клинические проявления болезни наблюдаются после длительной инсоляции, укусов насекомых, травм, вакцинации.
Развитие кольцевидной гранулемы – это доброкачественный процесс, характеризующийся образованием узелков или папул, которые формируют своеобразное кольцо вокруг участков неизмененной кожи. Высыпания желтовато-коричневого, телесного или голубоватого цвета расположены в виде единичных или множественных очагов. Характерная локализация – тыльная поверхность кистей, стоп. Очаги поражения могут сливаться, образуя кольца.
У детей часто наблюдается спонтанный регресс высыпаний. Если процесс распространенный или высыпания беспокоят (возникают зуд, боль) – назначают лечение. Вылечить гранулему у ребенка можно с помощью мазей с кортикостероидами и внутриочагового введения гормональных препаратов. Также успешно применяются ПУВА-терапия, импульсный лазер.
Гранулема на корне зуба
Периапикальные и апикальные гранулемы – те, которые развиваются на верхушке корня зуба или вокруг него. Они состоят из пролиферирующей массы грануляционной ткани, населенной бактериями. Формирование «зубных» гранулем – это попытка организма остановить распространение инфекционного процесса из зубов на другие органы и ткани.
Периапикальные гранулемы растут медленно. Они могут достигать нескольких сантиметров в диаметре. Небольшие образования (несколько миллиметров в диаметре) не имеют четко определенных границ, а потому их трудно идентифицировать. Обычно периапикальные гранулемы не «выдают» себя какими-либо симптомами. Лишь присоединившаяся вторичная инфекция может спровоцировать развитие боли.
Гранулема верхушки корня зуба – проявление верхушечного периодонтита с образованием грануляционной ткани. Основной фактор формирования гранулемы на корне зуба – бактериальная инфекция. Вокруг гранулемы образуется капсула из коллагеновых волокон. При удалении зуба мешковидное образование обычно извлекают вместе с зубом.
Удаление гранулемы на корне зуба проводят путем апикальной резекции. К сожалению, ее единственной альтернативой является удаление зуба.