Чем опасна бессимптомная бактериурия при беременности
Влияние бессимптомной бактериурии на течение беременности и родов
Дата публикации: 11.11.2019 2019-11-11
Статья просмотрена: 260 раз
Библиографическое описание:
Панина, К. А. Влияние бессимптомной бактериурии на течение беременности и родов / К. А. Панина, В. И. Волкова. — Текст : непосредственный // Молодой ученый. — 2019. — № 45 (283). — С. 259-261. — URL: https://moluch.ru/archive/283/63682/ (дата обращения: 12.12.2021).
Целью данного исследования явилось изучение влияния бессимптомной бактериурии на возникновение осложнений беременности и родов. Были проанализированы амбулаторные карты 328 беременных за 2018 г. Среди них истинная бактериурия была выявлена у 21 (6,4 %) женщины. В возрастном аспекте основную массу составили женщины в возрасте от 21 до 30 лет. Преобладали женщины со второй и третьей беременностью (87,2 %). Клинических симптомов не выявлялось ни у одной из беременных. Осложнениями настоящей беременности у 45,3 % были преэклампсия. Выявлен также значительный уровень угрозы преждевременных родов 25,7 %. Необходимо проводить профилактику инфекционных заболеваний беременных женщин, своевременную диагностику. При установлении бессимптомной бактериурии начинать качественную антибиотикотерапию. Лечение ББ у беременных приводит к снижению риска преждевременных родов или рождения детей с низкой массой тела.
Ключевые слова: бессимптомная бактериурия, мочеполовая система, комменсальная колонизация, очаг хронической инфекции, осложнения беременности и родов.
Введение. Присутствие бактерий в моче у беременных без каких-либо клинических и лабораторных признаков воспаления в мочеполовой системе инфекционной природы наблюдается часто и от инфекционно-воспалительных урологических заболеваний встречается часто и относится к комменсальной колонизации. Определение понятия бессимптомной бактериурии (ББ) включает следующее — бактериурия, равная или превышающая 105 КОЕ/мл в двух последовательных пробах мочи, собранных с соблюдением правил гигиены с интервалом не менее 24 часов при обнаружении одного и того же вида бактерий и без клинической картины инфекции [1]. Бессимптомная бактериурии у беременных обнаруживается в 21,3 % случаев на 100 тыс. Данный диагноз относят к группе высокого риска развития острого цистита и гестационного пиелонефрита. Считается, что бессимптомная бактериурия также сопряжена с осложнениями беременности и родов: преждевременные роды, преэклампсия, антенатальная гибель плода, гипотрофии новорожденного. ББ может препятствовать развитию суперинфекции вирулентными уропатогенами, вследствие этого лечение ББ необходимо проводить только при наличии доказанной пользы для пациента, чтобы исключить воникновение риска селекции резистентных и эрадикации потенциально протективных штаммов микроорганизмов [2].
Цель исследования: изучить влияние бессимптомной бактериурии на возникновение осложнений беременности и родов.
Материалы иметоды. Изучены амбулаторные карты 328 беременных за 2018 г. на базе женской консультации «Областной клинической больницы № 2» г. Оренбурга. Исследованию подвергали результаты общего и бактериологического анализа мочи при диагностике бессимптомной бактериурии и после проведенного лечения. В дальнейшем изучили течение беременности данной группы пациенток, количество осложнений во время беременности и в родах. Исследование проведено с помощью статистического анализа.
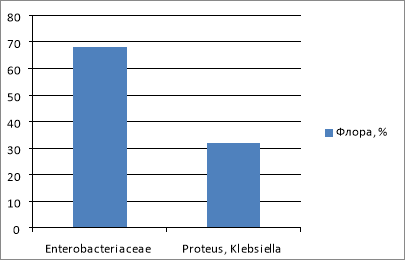
Результаты исследования. Истинная бактериурия была выявлена у 21 (6,4 %) женщины. Видовой состав выделенной флоры представлен следующим образом на рис. 1:
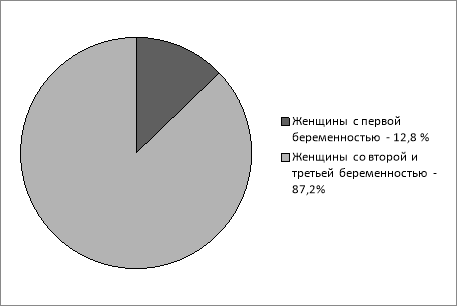
Данный график показывает, что наиболее часто высевались представители семейства Enterobacteriaceae (68.2 %), среди которых преобладающим видом явилась (53.6 %). Значительно реже выделялись микроорганизмы родов Proteus, Klebsiella (31.8 %). В возрастном аспекте основную массу составили женщины в возрасте от 21 до 30 лет. Преобладали женщины со второй и третьей беременностью (87,2 %), как показано на рис. 2.
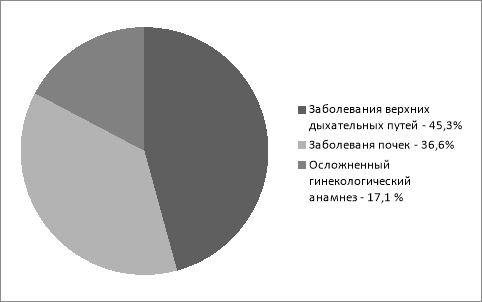
Клинических симптомов не выявлялось ни у одной из беременных. У всех бактериурия была обнаружена в первой половине беременности. Предрасполагающие факторы носительства дремлющей инфекции мочеполовых путей, выявленные из анамнеза, представлены на рис. 3.
Из данной диаграмма следует, что заболевания верхних дыхательных путей составили — 45.3 %, перенесенные в детстве заболевания почек — 36.6 %, осложненный гинекологический анамнез повлиял в 17.1 % случаев. Осложнениями настоящей беременности у 45,3 % были преэклампсия. Выявлен также значительный уровень угрозы преждевременных родов 25,7 %. У 20,2 % роды были осложненными — кровотечения, преждевременные роды.
Выводы. Таким образом, установлено, что наиболее частая причина возникновения бессимптомной бактериурии — перенесённая инфекция или очаг хронической инфекции в организме беременной женщины и определенно существует взаимосвязь бессимптомной бактериурии с возникновением осложнений беременности и родов. Поэтому необходимо проводить профилактику инфекционных заболеваний беременных женщин, своевременную диагностику, особенно у женщин с заболеваниями мочеполовых органов в анамнезе, а при установлении бессимптомной бактериурии, начинать качественную антибиотикотерапию, так как антибактериальная терапия существенно снижает число клинических эпизодов ИМП по сравнению с плацебо или отсутствием лечения [2]. Лечение ББ у беременных приводит к снижению риска преждевременных родов или рождения детей с низкой массой тела.
Бессимптомная бактериурия у беременных
 | Бактериурия у беременных женщин проявляется, по разным данным, в 4-9% случаев. |
Кроме того, у беременных женщин при бактериурии может проявиться расширение мочеточника, нефролитиаз. Особенно часто это происходит в третьем триместре беременности. Еще один важный момент – повышенный риск рождения ребенка со слишком низким весом либо преждевременного начала родов у беременных, которые не лечат бессимптомную бактериурию. При правильном подходе к терапии бактериурии при беременности в большинстве случаев удается предупредить возможные осложнения.
Причины возникновения бактериурии у беременных
Диагностика и лечение
Профилактика бессимптомной бактериурии у беременных
При необходимости врач может назначить проведение УЗИ почек. Также иногда следует пройти курс лечения антимикробными препаратами с целью снижения риска развития у беременной женщины гнойного пиелонефрита, а также гипотрофии плода и преждевременного рождения ребенка. При первом же визите в женскую консультацию с целью профилактики женщину сразу же направляют на бактериологическое исследование мочи.
Запись на прием по телефону (343) 379-07-70 или через сайт клиники.
Мы работаем 7 дней в неделю с 8:00 до 20:00.
Имеются противопоказания. Ознакомьтесь с инструкцией или проконсультируйтесь у специалиста.
Неосложненная инфекция мочевых путей у беременных. Современные представления о лечении и профилактике

В данной статье изложены современные представления об инфекции мочевыводящих путей у беременных. Раскрыты особенности антибактериальной терапии в зависимости от локализации инфекционного процесса в мочевых путях, представлена тактика ведения беременных
In the article, modern views on urinary tract infection in pregnant women are presented. The features of antibacterial therapy depending on the localization of the infectious process in the urinary tract are revealed, the tactics of management of pregnant women according to clinical recommendations are given. Phytotherapy and prevention in this disease are covered.
Инфекции мочевых путей (ИМП) являются одними из самых частых осложнений, которые могут развиваться в период беременности у женщин. Ежегодно частота данной патологии растет и составляет от 20% до 40% [2, 4, 7]. Так, острый пиелонефрит беременных встречается примерно в 10% случаев, включая обострения хронического пиелонефрита. При этом около 80% обострений происходят во II триместре беременности (в сроке 22–28 недель), реже в III и I триместрах [1, 3, 7].
Этому способствуют как общеизвестные женские анатомические особенности мочеиспускательного канала (короткая уретра, близкое нахождение прямой кишки и половых путей), так и изменения, происходящие в организме женщины на фоне беременности. В этот период у женщин происходит изменение гормонального фона, связанное с развитием гиперпрогестеронемии. На этом фоне развивается дилятация чашечно-лоханочной системы (ЧЛС) и мочевых путей. Кроме того, имеет значение давление матки на мочевые пути по мере увеличения сроков беременности. В дополнение к вышеперечисленному развитию гестационного пиелонефрита способствуют пограничные и патологические варианты течения беременности (многоводие, многоплодие, крупный плод) [7].
Таким образом, проблема лечения и профилактики инфекций мочевых путей является не только общемедицинской, но и социальной.
Под термином ИМП понимают инфекцию, которая присутствует в мочевых путях (ИМВП), но при этом нет прямого поражения почек. Это понятие объединяет все инфекционно-воспалительные заболевания органов мочевыделительной системы. Термин «бактериурия» указывает, что бактерии не только присутствуют в мочевых путях, но и активно размножаются [2, 4].
Неосложненной инфекцией нижних мочевыводящих путей считают заболевания, при которых у пациентов отсутствуют структурные или функциональные нарушения мочевыделительной системы и нет тяжелой сопутствующей патологии.
Под бессимптомной бактериурией (ББ) понимают наличие двух последовательных (с промежутком 24 часа) положительных результатов бактериологического исследования мочи (> 100 000 КОЕ/мл) у женщин, при которых был выявлен один и тот же штамм возбудителя ИМП при отсутствии клинических проявлений заболевания [2, 4].
Определение и лечение ББ наиболее важно у беременных женщин, так как уменьшает риск развития пиелонефрита [4, 6, 7].
Частота встречаемости ББ у беременных женщин в популяции составляет около 6%, связана она с нахождением патогенных микроорганизмов в периуретральной области еще до предстоящей беременности. Этот фактор представляет риск развития пиелонефрита в период беременности, может приводить к преждевременным родам, анемии у женщины, способствовать развитию преэклампсии [1, 7].
Выделяют факторы риска развития пиелонефрита во время беременности, к которым относят ББ, не диагностированную до наступления беременности, врожденные пороки развития почек и мочевыводящих путей, рефлюксы, хронические заболевания почек.
К наиболее частым возбудителем неосложненной ИМВП относят уропатогенную Escherichia coli, выявляющуюся у 85% пациентов; реже встречаются такие возбудители, как Staphylococcus saprophyticus, Proteus mirabilis, Enterococcus spp., Klebsiella spp. и прочие представители семейства Enterobacteriaceae [2–5]. В таблице представлены основные критерии диагностики ИМВП у беременных.
Острый пиелонефрит у беременных характеризуется, как правило, внезапным началом, с высокой температурой тела с ознобом, интоксикацией, болями в поясничной области или подреберьях на стороне поражения. При отсутствии эффекта от проводимой терапии необходимо исключать осложненное течение пиелонефрита – гнойные формы заболевания (апостематозный пиелонефрит, карбункул почки, паранефрит).
Кроме того, пиелонефрит у беременных может протекать со стертой клинической симптоматикой, что может затруднить диагностику заболевания [3, 7].
Лечение неосложненных ИМВП у беременных, выбор антибактериального препарата имеют большое значение не только для здоровья матери, но и плода [1].
У беременных женщин, независимо от срока, ББ подлежит обязательному лечению [2, 6] антибактериальными препаратами.
Средства выбора при ББ:
Альтернативная терапия:
Для лечения острого цистита у беременных используется фосфомицина трометамол, бета-лактамные антибиотики и нитрофураны, средняя длительность лечения — 7 дней, начиная со II триместра беременности.
Схемы лечения острого цистита у беременных:
При лечении острого пиелонефрита беременных при наличии значительного расширения верхних мочевых путей рекомендуется установка мочеточникового самоудерживающего катетера (стента) либо чрезкожная пункционная нефростомия [2, 5, 6]. При остром пиелонефрите беременных рекомендуемая длительность антибиотикотерапии составляет 14 дней:
Средства выбора при остром пиелонефрите беременных:
Альтернативная терапия:
Оценивается эффективность лечения по клиническим и лабораторным изменениям. У беременных бактериологическое исследование мочи рекомендуется проводить через 1–4 недели после лечения и 1 раз перед родами.
Такие группы антибактериальных препаратов, как фторхинолоны, не рекомендуют использовать при беременности, так как они вызывают нарушения в синтезе хрящевой ткани плода. В первой половине беременности не должны использоваться тетрациклины, триметоприм, а в третьем — нитрофурантоин [1].
Из фитопрепаратов эффективно и безопасно применение Канефрона Н. В его состав входят трава золототысячника, корень любистока и листья розмарина. Канефрон Н обладает противовоспалительным, спазмолитическим, мочегонным и нефропротективными действиями. Его назначают по 2 драже 3 раза в день либо по 50 капель 3 раза в день. После купирования проявлений ИМВП рекомендуется продолжить прием Канефрона Н с целью профилактики до 1 месяца, возможно его непрерывное применение до трех месяцев [2, 6].
С профилактической целью ИМВП возможно использование продуктов клюквы (биодобавка Монурель), растительных уросептиков фитолизин (по 1 чайной ложке 3–4 раза в день — 2–6 недель), использование пробиотиков (вагинальные аппликации препаратов, содержащих лактобактерии, по 1–2 раза в неделю).
В целом прогноз лечения неосложненной ИМВП у беременных является благоприятным.
Учитывая особенности течения неосложненной ИМВП у беременных, знание современных особенностей возбудителей заболевания, подходов к диагностике и лечению имеет большое значение не только для нефрологов и терапевтов, но и для врачей других специальностей.
Литература
О. Б. Поселюгина, доктор медицинских наук, профессор
ГБОУ ВПО ТвГМУ МЗ РФ, Тверь
Неосложненная инфекция мочевых путей у беременных. Современные представления о лечении и профилактике/ О. Б. Поселюгина
Для цитирования: Лечащий врач № 9/2018; Номера страниц в выпуске: 14-15
Теги: женщины, инфекционно-воспалительные заболевания, органы мочевыделительной системы
Бессимптомная бактериурия у беременных — это лабораторно определяемое в период гестации патологическое состояние, при котором повторное исследование мочи с перерывом в 24 часа и более позволяет выявить в анализах один и тот же микроорганизм в титре от 100 000 КОЕ/мл. Клиническая симптоматика отсутствует. Расстройство диагностируется при помощи общего анализа мочи, бактериологического посева, скринингового фотоколориметрического ТТХ-теста. Лечение проводят с использованием фосфомицинов, полусинтетических пенициллинов, цефалоспоринов, синтетических нитрофуранов, растительных уроантисептиков.
МКБ-10
Общие сведения
Бессимптомная бактериурия (ББУ, асимптоматическая или скрытая хроническая бактериурия) выявляется у 2,5-26% беременных. У пациенток с низким социально-экономическим статусом синдром развивается в 5 раз чаще. Зачастую невоспалительная бактериальная колонизация мочевыделительного тракта предшествует гестации. У 52,3% беременных бессимптомную бактериурию выявляют в I триместре, у 35,4% — во II и у 12,3% — в III. Согласно рекомендациям ВОЗ, клинически значимым является повышение содержания бактериальных агентов до 100 тыс. и более КОЕ/мл. Однако по наблюдениям специалистов в сфере урологии, акушерства и гинекологии, риск осложненного течения гестации возникает даже при титрах от 100 до 10000 КОЕ/мл.
Причины
Патологию вызывают микроорганизмы-комменсалы, в норме колонизирующие периуретральную и перианальную области. У 95% пациенток высеивается моноинфекция. Почти в 2/3 случаев этиопатогены грамотрицательны: у 51,7% беременных с бессимптомной бактериурией в анализах определяется кишечная палочка, реже встречаются протей, клебсиелла, энтеробактер, цитробактер, псевдомонады, неферментирующие бактерии. Грамположительная микрофлора представлена стафилококками (эпидермальным, гемолитическим, сапрофитным), пиогенным стрептококком, фекальным энтерококком.
Риск развития патологического состояния повышается у женщин с бактериальным вагинозом, ранее перенесенными урогенитальными инфекциями, врожденными аномалиями развития мочевыводящих органов, нефролитиазом в анамнезе, длительным курением, сахарным диабетом, частыми ангинами и ОРЗ. Специфическими факторами, способствующими развитию скрытой хронической бактериурии в гестационном периоде, являются характерные метаболические, уродинамические изменения и механические воздействия:
Патогенез
Механизм развития бессимптомной бактериурии у беременных основан на восходящем распространении микроорганизмов-комменсалов по мочевыводящему тракту. Крайне редко инфицирование происходит гематогенным путем. Обычно этиопатогены, персистирующие на слизистых оболочках периуретральной зоны, попадают в мочевыделительную систему через расслабленный сфинктер мочеиспускательного канала. Недостаточный иммунный ответ не обеспечивает полную элиминацию бактерий, концентрация которых оказывается недостаточной для возникновения классической воспалительной реакции. Благодаря наличию адгезинов, гемолизина и других факторов вирулентности инфекционные агенты колонизируют уротелий. Ускоренному бактериальному росту способствуют физиологическое повышение pH мочи и возможная глюкозурия.
Осложнения
Клинически скрытая бактериурия ничем не проявляется, однако даже при низком титре микроорганизмов (100-10 000 КОЕ/мл) достоверно чаще наблюдается осложненное течение беременности. В 20-40% случаев на фоне бессимптомной бактериурии у беременных развивается острый гестационный пиелонефрит. Усиление местного и системного синтеза простагландинов, являющихся стимуляторами миометрия, провоцирует преждевременные роды. Возрастает риск гестозов, анемии беременных, фетоплацентарной недостаточности, внутриутробной гипоксии плода, задержки его развития, инфекционных осложнений (хориоамнионита, послеродового эндометрита). Показатели недоношенности и неонатальной смертности при ББУ повышаются в 2-2,9 раза. Показательно, что лечение своевременно диагностированной бессимптомной бактериурии существенно снижает вероятность осложнений.
Диагностика
Сложность выявления синдрома связана с отсутствием симптоматики и патогномоничных жалоб. Бессимптомная бактериурия у беременных диагностируется лабораторно. Диагностическую настороженность вызывают сопутствующие нарушения — учащение мочеиспускания за счет возможной транзиторной или постоянной глюкозурии, влагалищные выделения, рези, жжение, боль, дискомфорт в области наружных гениталий, свидетельствующие о вероятном инфекционно-воспалительном процессе.
С учетом риска осложнений микробиологический скрининг показан всем беременным при постановке на учет в женскую консультацию. Диагноз бессимптомной уроинфекции устанавливается только в тех случаях, когда при выявлении бактерий в моче отсутствуют клинические, лабораторные и инструментальные признаки инфекционно-воспалительных заболеваний мочевыделительных органов. План обследования обычно включает:
Для исключения воспалительных урологических заболеваний и оценки функциональных возможностей почек в качестве дополнительных исследований рекомендованы анализ мочи по Нечипоренко, почечные пробы (нефрологический комплекс), общий и биохимический анализы крови, УЗИ почек, УЗДГ почечных сосудов. Рентгенологические или эндоскопические методы применяют только в сложных диагностических случаях с учетом возможных негативных последствий для женщины или плода. Истинную бессимптомную уроинфекцию дифференцируют с ложной бактериурией вследствие загрязнения материала, пиелонефритом, циститом, уретритом. Кроме акушера-гинеколога, пациентку осматривают терапевт, уролог, нефролог.
Лечение бактериурии у беременных
Выявление микроорганизмов в моче во время беременности даже при отсутствии клинической симптоматики и других признаков воспаления служит достаточным основанием для назначения антибактериальной терапии. Лечение, как правило, проводится амбулаторно с эмпирическим выбором одной из рекомендованных схем. Беременным может быть назначен:
Через 14 дней после окончания курсового приема антибиотика выполняется повторное бактериологическое исследование мочи. Если бактериурия отсутствует, продолжается динамическое наблюдение за беременной. Для закрепления терапевтического эффекта используют немедикаментозные методы: усиление мочевыделения за счет обильного питья, снижение pH при помощи употребления кислых напитков (клюквенного морса и др.). Если выявлены факторы, повышающие риск развития бессимптомной уроинфекции, показана фитотерапия с использованием растительных антисептиков комплексного действия. При повторном обнаружении скрытой бактериурии назначается другая антибактериальная схема или препарат, подобранный с учетом чувствительности микроорганизмов. Предпочтительным методом родоразрешения беременных, которые перенесли ББУ, являются естественные роды. Кесарево сечение выполняют только при наличии акушерских или экстрагенитальных показаний.
Прогноз и профилактика
Эффективность коротких антибактериальных курсов при лечении бессимптомной бактериурии достигает 79-90%. Прогноз беременности и родов при своевременном выявлении и адекватной терапии синдрома благоприятный: у 70-80% беременных с признаками ББУ удается предупредить развитие пиелонефрита, у 5-10% — недоношенность ребенка. Первичная профилактика бессимптомной уроинфекции направлена на устранение факторов, способствующих возникновению бактериурии: предгравидарную санацию урогенитальных органов, отказ от курения, коррекцию веса для снижения вероятности развития инсулинорезистентности, питье морсов для подкисления мочи, превентивный прием уроантисептиков беременными из группы риска.
Чем опасна бессимптомная бактериурия при беременности
Бессимптомная бактериурия — это состояние, при котором в посеве мочи выявлен рост бактерий (в норме моча стерильна), при этом отсутствуют признаки инфекции : боли или дискомфорт при мочеиспускании, повышенная температура и другие субъективные признаки заболевания мочевыводящих путей.
Беременные женщины входят в группу повышенного риска возникновения бессимптомной бактериурии, 2-7% беременных ставят такой диагноз.
Почему у беременны х возникает повышенный риск развития бактериурии?
Изменения в организме во время беременности увеличивают вероятность попадания возбудителей инфекций в мочевыводящие пути. Во время вынашивания ребенка растущая матка сдавливает мочеточники, мочевой пузырь, нарушая нормальный отток мочи, что способствует проникновению бактерий к почкам.
Группы повышенного риска среди беременных — женщины, страдающие хроническими заболеваниями мочевыводящих путей (цистит, пиелонефрит, мочекаменная болезнь и т.п.), будущие мамы с сахарным диабетом. При каждой последующей беременности риск возникновения бактериурии растет.
Влияет ли бессимптомная бактериурия на течение беременности?
Запущенная бессимптомная бактериурия может привести к осложнениям со стороны мочевыводящих путей (возникает цистит, пиелонефрит), и акушерских осложнений — преждевременных родов и рождения детей с недостаточной массой тела. После родов у женщины могут возникнуть: анемия, сепсис и дыхательная недостаточность.
Диагностику бессимптомной бактериурии проводят культуральным методом исследования мочи, с обязательной идентификацией и оценкой количества возбудителя. Обычный общий анализ мочи и быстрые тесты не используется для диагностики. Чаще всего при бактериурии оказывается кишечная палочка (e.coli) и стрептококки группы В.
Диагностическими критериями является выявление одного и того же штамма бактерий в количестве более чем 105 КОЕ / мл в моче, взятой при мочеиспускании, двукратно с интервалом не менее 24 часов (наиболее часто интервал составляет 5-7 суток, столько нужно для того, чтобы получить результаты после проведения первого исследования). Обязательное условие для установления диагноза — выявление одного и того же возбудителя. Если моча собирается с помощью катетера, для установления диагноза достаточно однократного исследования. Для некоторых микроорганизмов, например, для группы стрептококков группы В, достаточно 104 КОЕ / мл бактерий для установления диагноза.
Для своевременного выявления бессимптомной бактериурии забор мочи для культурального исследования проводят у всех беременных, без учета группы риска при первом визите, и постановке на учет (обычно это 12-16 недель беременности). При подтверждении наличия флоры в моче его повторяют.
Если при первом исследовании бактериурия не выявлена — повторный посев не проводится. У женщин, относящихся к группе риска, врач может проводить обследование чаще.
Как правильно проводить сбор мочи?
Нужно собирать среднюю порцию утренней мочи с минимизацией обсеменения посторонней флорой. Перед сбором мочи желательно провести туалет половых губ, хотя согласно данным исследований, это не влияет на результаты исследований. При устойчивой бактериурии можно провести забор мочи катетером (чтобы исключить попадание бактерий из половых губ в мочу).
Что делать при обнаружении бессимптомной бактериурии?
Можно ли предотвратить возникновение бессимптомной бактериурии?
К сожалению, никаких доказа нных методов, которые предотвращали бы появление бактерий в моче, нет. Женщинам, которые относятся к группе риска, во время беременности желательно проводить супрессивную антибиотикотерапию с целью предотвращения осложнений. Но г лавный залог успеха — это своевременная диагностика.

.gif)