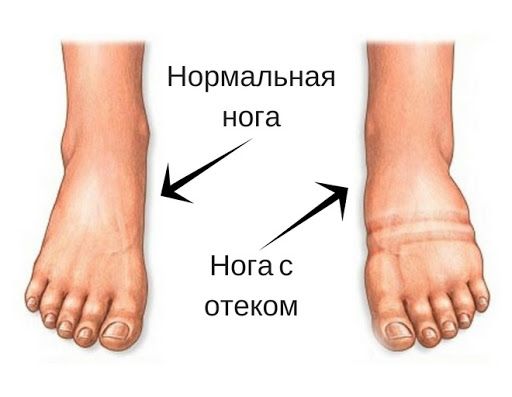
Чем опасен пониженный креатинин
Креатинин: все, что нужно знать
Креатинин – это химическое соединение, которое возникает в процессе распада молекул белка.
Креатинин образуется из креатина – кислоты, которая участвует в обмене энергии в мышечных клетках. Каждый день около 2% азотосодержащей карбоновой кислоты преобразуется к креатинин. Он поступает к почкам через кровь, где осуществляется фильтрация и образуется урина.
Большая часть креатинина выводится из огранизма через почки. На протяжении суток содержание креатинина в крови циркулирует примерно на одном и том же уровне. Это происходит потому, что состояние мышечной массы в том числе остается неизменным.
Здоровые почки контролируют уровень креатинина в рамках определенной нормы.
Дисфункция почек приводит к нарушению процесса выведения из организма креатинина с мочой и повышению его уровня за пределы допустимых значений.
Высокий уровень креатинина является показателем почечной недостаточности. Определить свой уровень пациент может с помощью биохимического анализа крови.
Существует усовершенствованный метод для определения состояния почек – клиренса креатинина, который показывает количество выводимого креатинина за конкретный промежуток времени.
Для мужчины средних лет нормой считается содержание 71-106 мкмоль/л креатинина в крови, для женщины – 36-90 мкмоль/л.
У мужчин среднего возраста, ведущих активный образ жизни, может наблюдаться повышенное количество креатинина. Чем старше пациент, тем меньше креатинина в крови он имеет.
Содержание креатинина у детей находится в пределах 20 мкмоль/л или немного больше в зависимости от физического развития. Пациенты со слабым здоровьем, неразвитой мускулатурой, малой массой тела и плохим аппетитом наблюдаются низкие показатели содержания креатинина.
Для пациентов с одной почкой средние значения будут колебаться в пределах 180-190 мкмоль/л. Превышение допустимой нормы уровня креатинина в крови, обнаруженное при анализе, может являться сигналом о почечной дисфункции.
Критические значения в 800 мкмоль указывают на экстренную необходимость в процедуре диализа крови с помощью специализированного оборудования.
При обнаружении дисфункции почек и превышения допустимого уровня креатинина важно определить, как давно возникли сбои в организме.
Симптомы превышения уровня креатинина.
Пределы симптоматики наличия почечной недостаточности достаточно широки. Плохое самочувствие и боль в пояснице вследствие интенсивных физических нагрузок могут свидетельствовать о нарушении функционирования почек.
Из наиболее распространенных симптомов следует выделить следующие:
Определение клиренса креатинина.
Показатель клиренса креатинина дает возможность определить эффективность работы почек наиболее точно и информативно, чем стандартный тест. Для этого необходимо сдать кровь и мочу, причем урину необходимо собирать в течение 24 часов до анализа.
Существует третий способ определения количества креатинина в крови – соотношение креатинина и азота. Его необходимо проводить при подозрении на обезвоживание.
Подготовка к сдаче анализа на уровень креатинина
Порядок сдачи анализа на креатинин
Область сгиба локтя обрабатывается спиртом, после чего накладывается наплечный жгут для приостановки оттока крови в венах и увеличения давления в кровеносных сосудах. Далее осуществляется пункция в вену стерильным шприцем для забора крови. После проведения укола на его место клеится лейкопластырь с ватой, которая смочена антибактериальным раствором.
Начать собирать мочу необходимо до полудня, однако первую порцию мочи после пробуждения собирать не следует. При следующих позывах к мочеиспусканию сбор мочи осуществляется в стерильную тару вместимостью около 5 л. Разделение мочи на отдельные контейнеры не допускается. Исключите возможность соприкосновения с внутренней стороной контейнера. Тару необходимо хранить в холодильнике либо в другом прохладном месте вдали от солнечного света. Последнее мочеиспускание необходимо осуществить по прошествии 24 часов после первой порции – то есть в первой половине следующего дня. Не допускается попадание посторонних элементов в контейнер с мочой, таких как волосы, кровянистые выделения, частицы кала и т.п.
Возможные последствия, возникающие в результате анализа на креатинин:
Итоговые результаты анализа на креатинин и их значение.
В зависимости от используемых в лаборатории реактивов и единиц измерения нормы могут различаться:
Превышение нормы содержания креатинина в крови.

Высокий уровень клиренса может быть следствием перенапряжения, разрыва мышц, отравления монооксидом углерода, беременности, а также может возникнуть из-за полученных ожогов.
Повышенное соотношение креатинина и азота свидетельсвует о почечной недостаточности в острой стадии, которая может возникнуть вследствие шоковых состояний или обезвоживания. Наличие камней в почках, а также внутреннее кровотечение также увеличивают риски высокого соотношения креатинина и азота.
Низкие показатели креатинина в крови.
Креатинин (венозная кровь) в Шилово
Исследование направлено на оценку функции почек. Проводится как в рамках стандартного биохимического скрининга, так и при подозрении на заболевания почек. Анализ также используется для оценки прогрессирования поражения почек и эффективности проводимой терапии.
Приём и исследование биоматериала
Комплексы с этим исследованием
Когда нужно сдавать анализ Креатинин?
Подробное описание исследования
Почки постоянно фильтруют кровь и выводят из организма вещества, образовавшиеся в ходе метаболизма. Одним из таких веществ является креатинин.
Креатинин представляет собой метаболит, который образуется при распаде аминокислоты креатина. Он производится в мышцах в процессе их работы. По своей структуре креатинин является небольшой молекулой, что позволяет ему практически полностью выводиться почками. Благодаря постоянной фильтрации и выведению, уровень креатинина в плазме крови остается относительно постоянным.
Если же функция почек нарушена, фильтрация ухудшается и уровень креатинина в крови повышается, а в моче — снижается. Изменение уровня креатинина в плазме крови может свидетельствовать о наличии патологии почек. К ним относят: острый и хронический гломерулонефрит, пиелонефрит, поражение почек при сахарном диабете, артериальной гипертензии, мочекаменной болезни, амилоидозе.
Изменение уровня креатинина также может указывать на нарушения в работе других органов. Повреждение мышц, в том числе при травмах или обширных ожогах, вызывает увеличение концентрации креатинина в крови. Аналогичная ситуация наблюдается на фоне голодания и инфекционных заболеваний. В таком случае организм может использовать белок мышц как источник энергии. При гиперфункции щитовидной железы уровень данного показателя в крови также возрастает.
Однако клиническое значение уровень креатинина имеет в связи с возможностью проведения оценки функции почек на основании данного показателя. Нарушение фильтрационной способности почек длительное время может протекать бессимптомно. Поэтому лабораторные исследования, направленные на определение содержания креатинина и мочевины в крови, являются важнейшими маркерами наличия почечной патологии.
Прогрессирование заболеваний почек проявляется следующими симптомами:
Выработка креатинина организмом зависит прежде всего от абсолютного количества мышечной массы, именно поэтому в норме уровень креатинина у детей ниже, чем у взрослых, а у женщин меньше, чем у мужчин. Также его уровень может незначительно повышаться после тяжелых физических нагрузок.
Таким образом, анализ уровня креатитина позволяет заподозрить нарушение функции почек. Для более детальной оценки патологии необходимо дополнительное исследование его концентрации в суточной моче, а также содержания альбумина, мочевины в организме.
Особенности и преимущества методики
Закрытая автоматическая аналитическая система CobascSystems (Roche, Швейцария).
Жизнь при хронической почечной недостаточности
Как живут люди с хронической почечной недостаточностью? Если болезнь не на терминальной стадии, то пациенты проходят консервативное лечение. Стадию определяют по скорости клубочковой фильтрации (СКФ). При терминальной 5-й стадии она ниже 15 мл/мин/1,73м² — здесь уже требуется диализ или трансплантация почки. Хронической считают почечную недостаточность с 3-ей по 5-ю стадии — СКФ ниже 60 мл/мин/1,73м². На любой из них пациент должен вести особый образ жизни: соблюдать диету и ряд рекомендаций, назначаемых врачом.
В чем особенности жизни при ХПН и что делать
При хронической недостаточности почки перестают нормально выполнять свою функцию — выведение продуктов обмена с мочой. В результате они копятся в организме человека. В первую очередь это мочевина и креатинин. Именно по уровню последнего оценивают функцию почек. Высокий креатинин — это нарушение функции почек. Поэтому при ХПН важно регулярно сдавать анализы для проверки уровня этого продукта распада. Чтобы он не повышался, необходимо следовать ряду правил.
Избегать тяжелой физической нагрузки
Она повышает уровень креатинина. Это обусловлено тем, что данное вещество — конечный продукт креатин-фосфатной реакции в мышцах при их энергетическом обмене, работе и возникновении травм. Отсюда высокая физическая нагрузка — это высокий уровень креатинина, с которым и без того не работающие почки не могут справиться.
Ограничить белковые продукты
При хронической почечной недостаточности в диете ограничивают белок: при СФК ниже 50 мл/мин — до 30-40 г/сут., ниже 20 мл/мин — до 20-24 г/сут. Это необходимо, чтобы уменьшить нагрузку на почки. В то же время с началом диализа количество белка увеличивают до 1,1-1,5 г/кг/сут. Все потому, что в процессе диализа вымывается много важных компонентов, и белок на состояние почек влияет уже не так сильно.
Употреблять достаточно углеводов и жиров
Вместо белка в рационе должно быть достаточное количество углеводов и жиров. Основу рациона составляют сложные углеводы, которые не повышают глюкозу и медленно всасываются, и ненасыщенные жиры, полезные для сердца и сосудов.
Соблюдать калорийность рациона
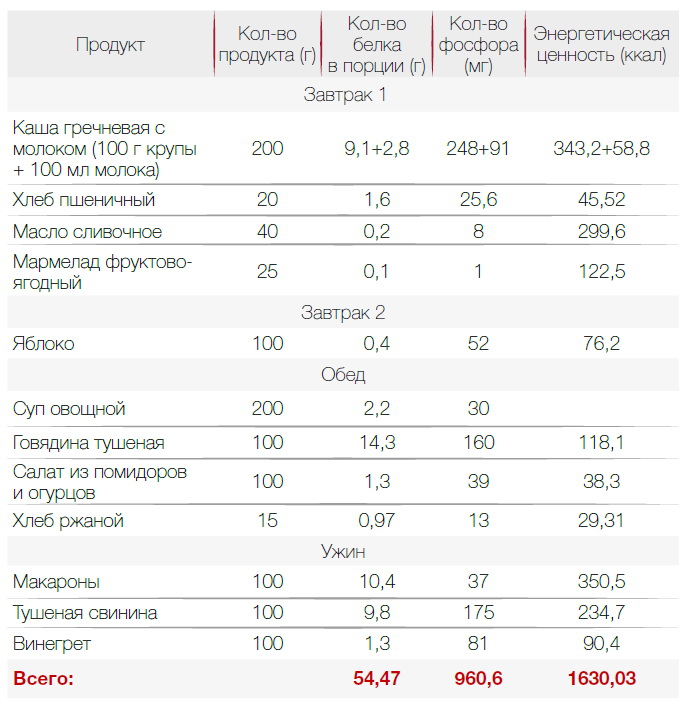
В диете при хронической почечной недостаточности важна калорийность. Она должна быть высокой — около 3000 ккал для восполнения всех витаминов и минералов. Диета назначается индивидуально, поэтому 3000 ккал — ориентировочное число. Пример меню с учетом требований приведен ниже.
Контролировать поступление микроэлементов и воды
Поскольку почки плохо работают, они не выводят калий, а от его избытка нарушается работа сердца. Поэтому количество калия, поступающего с пищей, нужно контролировать. Он содержится в картофеле и других овощах. Чтобы снизить количество калия, эти овощи перед приготовлением нужно порезать и замочить на 6-10 часов, причем как можно чаще воду менять.
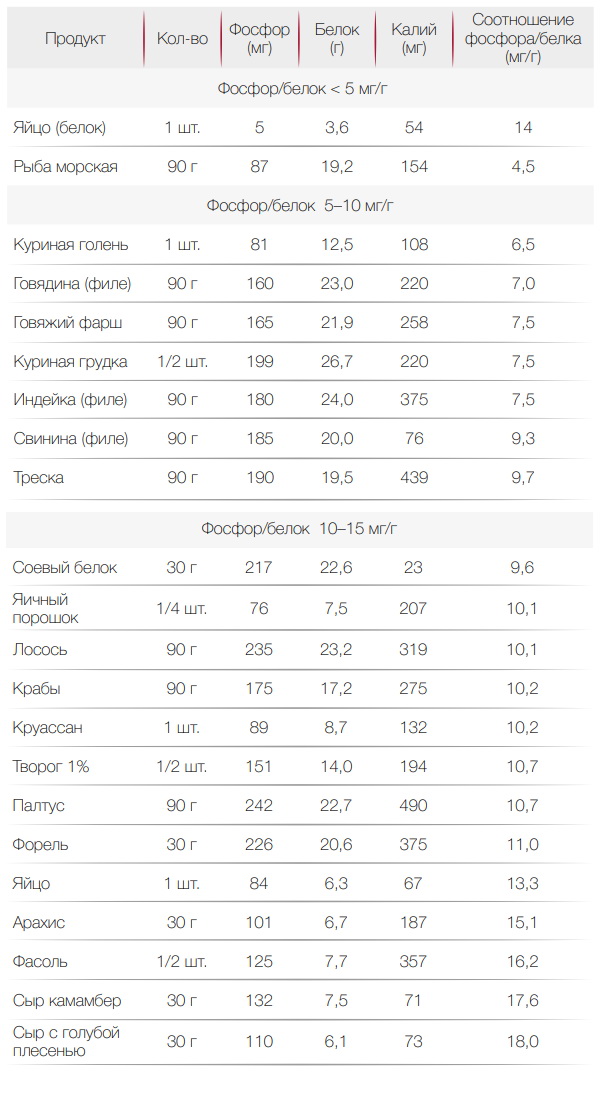
Еще необходимо ограничить поступление фосфора. При ХПН он может привести к поражению костей и сердца. Фосфор содержится в белковой пище. В растительной тоже есть, но из нее фосфор усваивается хуже. Также его количество снижается при термической обработке пищи. Выбирая продукты, стоит обращать внимание на те, что имеют низкий фосфорно-белковый индекс — ниже 20 мг/г. Примеры продуктов питания при почечной недостаточности с таким индексом приведены в таблице.
Другое важное правило питания при ХПН — следить за питьевым режимом. При выраженных отеках приходится уменьшить количество выпиваемой воды. В таком случае нужно ежедневно в одно время, после опорожнения мочевого пузыря и кишечника взвешиваться. Если вес резко увеличился — значит произошла задержка жидкости. При ограничениях количества воды можно рассасывать кусочек льда, а с сухостью во рту поможет справиться полоскание, жевательная резинка, леденцы или долька лимона.
Контролировать артериальное давление
Кровяное давление нужно контролировать, оно должны быть на уровне не выше 130/80, максимальные показатели — 140/90. Для этого на диете при ХПН количество соли в день ограничивается 2-3 г в сутки. При развитии выраженной гипертензии необходимо перейти на бессолевую диету.
Чтобы уменьшить количество соли в сутки, можно следовать таким советам:
Полезные советы для пациентов с ХПН
Образ жизни пациента с хронической почечной недостаточностью действительно полон ограничений, но это помогает долгое время поддерживать организм в нормальном состоянии. Специалисты рекомендуют вести дневник питания, внося в него все употребляемые продукты. Этот дневник в дальнейшем может быть полезен и для врача, который сможет скорректировать рацион, если состояние вдруг ухудшилось.
На кухне под рукой всегда стоит держать таблицы с содержанием в продуктах всех микро- и макроэлементов и их энергетической ценности. Для более точных расчетов рациона нужно иметь кухонные весы. Все это поможет предотвратить повышение креатинина и ухудшение работы почек.
Всегда нужно учитывать, что приведенные советы носят общий характер. Для получения точных рекомендаций необходимо обратиться к врачу. В Государственном центре урологии вы можете получить помощь по полису ОМС. Диагностика и лечение будут для вас бесплатными. Просто запишитесь на прием в онлайн-форме или по контактному номеру клиники.
Креатинин
Уровень креатинина в крови отражает состояние белкового обмена в организме, работоспособность почек. Биохимический анализ крови на креатинин назначают для выявления нарушений функций почек, оценки эффективности лечения заболеваний внутренних органов и систем. На уровень креатинина влияет объем мышечной массы, пол, возраст, характер питания, наличие воспалительных процессов в организме. Норма креатинина в крови — от 50 до 110 мкмоль/л.
Поликлиника Отрадное предлагает сдать анализ крови на креатинин в удобное для вас время или оформить выезд медицинского сотрудника на дом для забора крови. Мы используем только одноразовые вакуумные системы. В клинике действуют технология штрихкодирования, что исключает возможность случайной подмены пробирок. По результатам исследования можно получить консультацию специалиста.
Что такое креатинин
Креатинин это конечный продукт распада креатинфосфата, который задействован в энергетическом обмене мышечной и других тканей. Образуется в мышцах, затем выделяется в кровь, и выводится из организма почками с мочой. Креатинин это азотистый шлак, и при повышенном содержании в крови, оказывает токсическое воздействие на органы и системы.
У здорового человека его концентрация в крови постоянна, и практически не меняется на протяжении суток. Уровень креатинина зависит от скорости образования в мышцах и выведения почками. Когда фильтрующая функция почек нарушена, креатинин в моче снижается, а его уровень в крови растет.
Что показывает креатинин, кому назначают анализ
Результаты определения уровня креатинина в крови используют для диагностики заболеваний сердечно-сосудистой, пищеварительной, эндокринной, нервной систем, степени тяжести патологии, результативности лечения.
Биохимический анализ крови на креатинин назначают, чтобы оценить выделительную функцию почек.
Признаки нарушения фильтрации и секреции почек:
отечность лица и ног;
увеличение объема живота;
уменьшение объема выделяемой мочи;
боль в пояснице, под ребрами вдоль позвоночника;
дискомфорт при мочеиспускании;
темный цвет мочи с кровяными сгустками;
повышенное артериальное давление.
О поражении тканей почек и интоксикации организма азотистыми шлаками свидетельствует мышечная слабость, быстрая утомляемость, головокружение, потеря аппетита, сонливость, рассеянность внимания.
Определение креатинина в крови — обязательное исследование перед плановым и экстренным хирургическим вмешательством, МРТ и КТ с контрастом, при обширных ожогах и травмах с большим процентом поражения мышц.
Анализ на креатинин проводят пациентам с заболеваниями, которые сопровождаются нарушением работы почек:
системной красной волчанкой,
Оценка уровня креатинина в крови включена в комплекс скрининговых обследований при ведении беременности.
Анализ не имеет противопоказаний и ограничений.
Подготовка к анализу
Биоматериал для исследования — сыворотка венозной крови. Процедуру предпочтительно выполнять утром натощак.
Для информативности анализа необходимо соблюдать правила подготовки к сдаче биоматериала:
Выдержать 8–12 часов голода. Ограничений в употреблении негазированной воды нет.
В течение суток контролировать количество белковой пищи.
За два дня до исследования не употреблять жирную пищу, кофе, алкоголь.
Накануне не перегружать организм физически, ограничить факторы стресса, посещение сауны, бани.
В течение 30–40 минут перед исследованием воздержаться от курения.
Некоторые лекарственные препараты влияют на уровень креатинина, поэтому важно за 7–10 дней сообщить врачу информацию о лекарствах, которые принимаете. При необходимости они будут временно отменены.
Важно! Если в один день с анализом запланированы другие терапевтические процедуры, то их выполняют после сдачи крови.
Результаты анализа готовы на следующий день, в экстренных случаях — через час. Исследование уровня креатинина входит в биохимический анализ крови, мочи, в пробу Реберга, что более информативно для оценки функций почек.
Интерпретация результатов
Референсные значения определяются возрастом, полом, мышечной массой и телосложением. У женщин и астеников концентрация креатинина в крови ниже, чем у мужчин и гиперстеников.
У здоровых женщин старше 20 лет в норме концентрация креатинина в крови составляет 50–98 микромоль/л, у мужчин — 64–111 мкмоль/л. С возрастом после 60 лет количество креатинина незначительно увеличивается, и на несколько микромоль превышает верхнюю границу нормы.
У детей концентрация креатинина более низкая:
от рождения до года — 15–37 мкмоль/л;
от года до 5 лет — 21–42 мкмоль/л;
от 5 до 10 лет — 28–65 мкмоль/л;
от 10 до 15 лет — 34–77 мкмоль/л;
от 15 до 20 лет — 51–92 мкмоль/л.
При физиологических причинах содержание креатинина в крови незначительно выше или ниже нормы. Чем сильнее величина отклонения, тем тяжелее патологический процесс.
Причины отклонения показателей от нормы
Физиологическое изменение показателей происходит при преобладании в рационе белковой пищи, в периоды стресса, после интенсивной физической нагрузки. Также на результат влияют некоторые лекарственные препараты, беременность, хорошо развитая мышечная масса.
Высокий креатинин
Ложное повышение уровня креатинина дает прием некоторых антибактериальных, противовоспалительных, диуретических препаратов, стероидных гормонов, аспирина, фруктозы, глюкозы.
Причины патологического роста уровня креатинина:
Увеличивают содержание креатинина обширные травмы, ожоги, воспаления мышечной ткани, обезвоживание, доброкачественные опухоли вилочковой железы, злокачественные новообразования.
Повышен креатинин в крови при желудочно-кишечных кровотечениях, кишечной непроходимости, сердечной недостаточности, инфаркте миокарда, миокардите.
В третьем триместре превышение верхней границы нормы происходит из-за сдавления плодом почек, недостаточного их кровоснабжения.
Низкий креатинин
Снижают уровень креатинина в крови заболевания, связанные с нарушением синтеза антидиуретического гормона — мышечная дистрофия, анорексия, кахексия, несахарный диабет. Причинами недостаточного содержания креатинина становится ампутация конечностей, гемодиализ (внепочечное очищение крови), дефицит белковых продуктов в рационе.
При беременности, особенно в первом и втором триместре, увеличивается объем крови и клубочковой фильтрации, соответственно, снижается количество креатинина в крови.
Где сдать анализ на креатинин
Поликлиника Отрадное предлагает безопасно и быстро сдать анализ на креатинин. Цена зависит от вида анализа и срочности выполнения. Наши цены доступные, и ориентированные на людей с любым уровнем дохода. Благодаря собственной лаборатории мы полностью контролируем качество исследования, и выдаем результаты максимально быстро, а большой опыт лаборантов гарантирует точность результатов.
Почечная недостаточность: симптомы, стадии, лечение
Почечная недостаточность – острое или хроническое заболевание, при котором нарушаются фильтрационная, выделительная и другие функции почек с развитием многочисленных сбоев в работе всего организма. При этом происходит отравление собственными токсичными продуктами обмена веществ, попавшими в кровь – уремия. Патология, особенно при стремительном развитии, может угрожать жизни больного и требует скорейшего лечения.
Распространенность хронической болезни почек во всем мире в среднем составляет 13,4%. В России почечная недостаточность встречается у 36% лиц старше 60 лет и у 16% граждан трудоспособного возраста.
Причины
Хроническая форма заболевания чаще всего развивается как осложнение других патологий. Ранее основной причиной почечной недостаточности считался гломерулонефрит. В настоящее же время ведущее место занимают гипертоническая болезнь и сахарный диабет, приводящие к поражению мелких сосудов, питающих почки, и стойкому нарушению кровообращения в них.
Острая почечная недостаточность (ОПН) более чем в половине случаев связана с травмой или перенесенными операциями на органах малого таза. Развивается она также при неправильном приеме лекарственных препаратов, нарушении работы сердца, кровотечениях и шоке, генерализованной аллергической реакции, обезвоживании, циррозе, отравлении, аутоиммунных и инфекционных болезнях, онкологии, переливании несовместимой крови.
Симптомы почечной недостаточности
Почки не только очищают кровь от токсинов и выводят их из организма, но также регулируют водно-солевой баланс, контролируют уровень артериального давления, тонус сосудов, концентрацию гемоглобина, помогают в сохранении здоровья опорно-двигательного аппарата и сердца. Учитывая такое многообразие функций органа, почечная недостаточность проявляется многочисленными симптомами, выраженность которых зависит от стадии и формы заболевания.
При остром повреждении почек на начальной стадии имеются лишь проявления основного заболевания. Далее следует самая тяжелая, олигурическая стадия, продолжительностью до 3-х недель, со снижением суточного объема мочи менее 500 мл. Первым признаком болезни становится резкое уменьшение или прекращение мочеиспускания.
Состояние часто обратимо (если обратимо основное заболевание или состояние, приведшее к ОПН) и при правильном лечении переходит в полиурическую стадию почечной недостаточности с восстановлением объема мочи. При этом самочувствие пациента нормализуется, но может развиваться обезвоживание организма и присоединиться инфекция. Стадия полного восстановления продолжается от шести месяцев до года. При выраженных нарушениях состояние переходит в хроническую форму.
Хроническая почечная недостаточность (ХПН) развивается медленно, в течение нескольких месяцев и даже лет, и приводит к стойким изменениям в органе. На начальном этапе специфических симптомов обычно не бывает, но иногда человек может заметить снижение объема выделяемой мочи. Либо единственным проявлением патологии может быть никтурия – частое ночное мочеиспускание.
Осложнения
Болезнь осложняется появлением артериальной гипертензии, анемии, перикардита, аритмии и сердечной недостаточности, остеопороза, подагры, энцефалопатии, язвенной болезни желудка и двенадцатиперстной кишки, атеросклероза сосудов с развитием инфаркта и инсульта, синдрома беспокойных ног.
У детей почечная недостаточность приводит к задержке роста костной ткани.
Развитие почечной недостаточности у женщин во время беременности сопряжено с невынашиванием плода или формированием у него врожденных пороков.
Без лечения ХПН может закончиться смертью пациента от сердечно-сосудистых осложнений или уремической комы.
Диагностика
При первичном обследовании врач собирает анамнез заболевания, уточняя жалобы и давность симптомов. Далее проводятся осмотр кожных покровов, пальпация и поколачивание пальцами поясничной области.
Лечение почечной недостаточности
Обязательно проводятся диагностика и лечение патологии, послужившей причиной почечной недостаточности, а также устранение факторов риска.
При выраженном или длительном нарушении фильтрационной функции почек пациенту показано аппаратное очищение крови – гемодиализ. Процедура проводится регулярно и позволяет убрать из организма токсичные вещества. Альтернативой выступает перитонеальный диализ, при котором в брюшную полость вводится с последующим удалением специальный раствор, забирающий на себя вредные вещества.
В случае тяжелого течения хронической почечной недостаточности выполняется операция по трансплантации почки. После пересадки проводится курс терапии препаратами, подавляющими иммунитет, чтобы не произошло отторжения донорской ткани.