Чем опасен панкреатит поджелудочной железы
Диагноз панкреатит: чем опасен, способы лечения
При упоминании о заболевании поджелудочной железы у многих возникает ассоциация с диабетом. Безусловно, диабет является наиболее распространенным заболеванием, связанным с повреждением поджелудочной железы, но и сам этот орган как часть пищеварительной системы подвержен воспалительному процессу, называемому панкреатитом. В данной статье мы собрали основную информацию, которую необходимо знать о причинах и симптомах панкреатита, выясним опасен ли панкреатит и какие способы лечения предлагает современная медицина.
Поджелудочная железа и ее функции
Поджелудочная железа расположенная в центре верхней части брюшной полости около двенадцатиперстной кишки. Она выполняет две важнейшие функции в организме:
Панкреатит и его виды
Панкреатит – это патологическое воспаление поджелудочной железы, которое может проявляться остро или хронически. При воспалении ферменты, которые обычно должны попадать в пищеварительный тракт, начинают повреждать саму железу и выделяться в окружающие ткани и кровоток. Это может вызвать местные осложнения, такие как накопление жидкости вокруг поджелудочной железы (ложная киста). В результате заболевания пищеварение замедляется и становится болезненным.
Существует 2 вида панкреатита:
Наибольшую опасность для здоровья представляет не панкреатит, а осложнения в виде диабета и рака.
Панкреатит: симптомы
Симптомы панкреатита разнообразны и зависят от типа воспаления. Иногда, панкреатит может быть и бессимптомным в течение длительного времени и в то же время вызывать повреждение органа.
Ведущим симптомом острого панкреатита является очень сильная боль в верхней части живота, иногда отдающая в спину. Боль усиливается в положении лежа и после еды и иногда не уменьшается даже после приема болеутоляющих средств. При наклоне вперед и скручивании в позу эмбриона наблюдается облегчение боли. Другими симптомами, которые могут возникнуть в этом состоянии, являются тошнота, рвота, сильная слабость, повышение температуры, усиленное сердцебиение, вздутие живота. В тяжелых случаях воспаление также приводит к обезвоживанию, низкому кровяному давлению, внутреннему кровотечению.
В случае хронического панкреатита симптомы воспаления повторяются. К болям обычно добавляются потеря веса, мягкие и жирные испражнения, что указывает на неспособность переваривать определенные продукты, особенно жиры. Наследственный хронический панкреатит обычно начинается в подростковом возрасте как серия кратковременных приступов болей в животе, проблем с пищеварением, тошноты, рвоты и лихорадки. Со временем частота приступов увеличивается, и в конечном итоге состояние может ухудшиться в хроническое воспаление.
Каковы причины возникновения панкреатита?
Считается, что у большинства людей, страдающих хроническим панкреатитом, он развивается в результате чрезмерного употребления алкогольных напитков в течение длительного периода времени, что приводит к повреждению поджелудочной железы и образованию рубцов. В других случаях причины хронического панкреатита могут быть связаны с метаболическими проблемами, наследственными или вовсе быть неизвестными.
Употребление алкоголя
Многократное и длительное употребление алкоголя является основным фактором риска развития острого панкреатита, так как алкоголь может воздействовать на фермент, расщепляющий пищу трипсин, пока он еще находится в поджелудочной железе. Это повреждает окружающие ткани, вызывая воспаление. Неизвестно, почему или как это происходит. Согласно одной из теорий, молекулы этанола заставляют клетки поджелудочной железы активировать трипсин раньше, чем необходимо. Кроме этого, алкоголь может привести к образованию белковых пробок, действие которых может быть аналогичным с камнями, блокирующими желчевыводящие протоки.
Камни в желчном пузыре
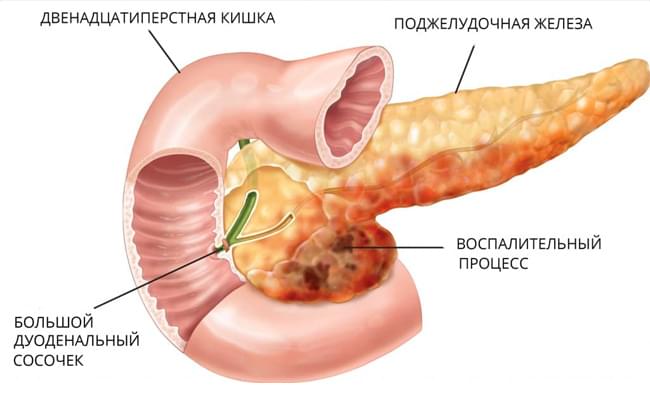
Связь между панкреатитом и камнями желчного пузыря основана на анатомическом разделении протока, который отвечает за дренаж поджелудочных соков и желчного пузыря, известный как большой сосочек двенадцатиперстной кишки. Камни в желчном пузыре могут блокировать протоки для секреции панкреатических соков, заключая их внутри железы. Закупорка мешает правильному функционированию поджелудочной железы и вызывает активацию трипсина, пока он еще находится внутри поджелудочной железы, тем самым вызывая раздражение и воспаление поджелудочной железы.
Другие причины панкреатита включают:
Не зависимо от причины, ясно следующее: когда трипсин вырабатывается поджелудочной железой, он остается неактивным и не способен расщеплять белки. Только после того, как он покидает поджелудочную железу и попадает в кишечник, то становится активным и способен расщеплять белки. В случаях острого панкреатита трипсин активируется в поджелудочной железе и начинает переваривать его клетки. Другими словами, поджелудочная железа начинает переваривать себя, вызывая воспаление.
Кто подвержен появлению панкреатита?
Панкреатит может возникнуть у любого, но чаще встречается у людей, которые находятся в определенных группах риска. Они включают людей, злоупотребляющих алкогольными напитками в течение длительного периода времени, а также пациентов с желчекаменнной болезнью.
От хронического панкреатита чаще всего страдают мужчины в возрасте от 35 до 40 лет. Средний возраст для развития острого панкреатита в связи с употреблением алкоголя составляет 38 лет, а в связи с закупоркой желчными камнями – 69 лет.
Диагностика панкреатита
При обнаружении симптомов панкреатита, описанных выше, необходимо обратиться к врачу гастроэнтерологу. Для постановки диагноза панкреатит врачу необходима информация от пациента о симптомах, которые он испытывает, и проведение физического обследования живота. При наличии воспаления некоторые области живота становятся очень чувствительными к прикосновению. Дальнейшая диагностика включает лабораторные анализы и визуализацию брюшной полости:
Панкреатит: лечение
Лечение острого панкреатита
Характер лечения острого панкреатита зависит от тяжести его проявления. Он может протекать с умеренной тяжестью, не вызывая осложнений, или быть серьезным, требующим немедленной госпитализации.
Легкая форма острого панкреатита
Основной целью терапии является поддержка основных функций организма, чтобы дать время поджелудочной железе восстановиться. Она включает:
Большинство людей с легким острым панкреатитом могут быть выписаны из больницы в течение недели.
Тяжелая форма острого панкреатита
Тяжелая форма заболевания требует немедленной госпитализации и введения инфузионных растворов и анальгетиков. При таком типе воспаления организм также может потерять большое количество жидкости, уменьшая объем крови до опасного. Тяжелый приступ обычно длится всего несколько дней, если нет осложнений и некроза ткани поджелудочной железы или накопления жидкости вокруг железы.
В отделении интенсивной терапии проводится тщательный мониторинг состояния пациента на протяжении двух недель, поскольку тяжелый панкреатит может вызвать повреждение сердца, легких или почек.
Если причиной острого воспаления стали желчные камни, то обычно требуется удаление желчного пузыря или эндоскопическое удаление камней. После операции воспаление уменьшается и поджелудочная железа, как правило, возвращается к нормальному функционированию.
Некротический панкреатит
Крайне тяжелые случаи панкреатита могут привести к гибели ткани поджелудочной железы (некрозу). У 40-70% пациентов это осложнение развивается на второй или третьей неделе заболевания. Мертвые ткани являются хорошей средой для развития инфекции, которая распространяется в кровоток (сепсис), а оттуда во все остальные органы. Поскольку инфекция поджелудочной железы является основной причиной смертности, может потребоваться хирургическое вмешательство для удаления поврежденной ткани, если развивается вторичное воспаление. Польза от профилактической антибактериальной терапии является на сегодняшний день спорной. Лечение антибиотиками начинают только при подтверждении бактериальной причины воспаления.
Лечение хронического панкреатита
Лечение панкреатита на хроническом уровне сложнее и длительнее. Оно будет направлено на улучшение метаболических процессов, поскольку поджелудочная железа не способна функционировать должным образом.
Лечение включает в себя богатую углеводами диету с низким содержанием жиров для облегчения пищеварения, частый прием пищи небольшими порциями. Если возникает боль, следует переходить только на жидкую пищу. При всех типах панкреатита настоятельно рекомендуется избегать употребления алкоголя.
В дополнение к диетическому питанию назначают прием пищеварительных ферментов в виде таблеток (Панкреатин, Креон, Мезим). Принимать их необходимо во вместе с приемом пищи, чтобы улучшить усвоение питательных веществ.
Если были повреждены клетки железы, отвечающие за эндокринные функции, то необходим прием инсулина.
Очень важно снизить частоту приступов, поскольку воспаление может стать причиной восприимчивости органа к бактериальной или грибковой инфекции. Внутри поджелудочной железы могут образовываться мешки с панкреатической жидкостью, которые способны проникать в нижнюю брюшную полость и вызывать тяжелые инфекции. Кроме того, панкреатит может развиться в рак поджелудочной железы.
Основы правильного питания при панкреатите
Строгая диета при панкреатите – залог успешного лечения и быстрого выздоровления. Диета состоит из натуральной и свежей пищи. В ней нет места для алкоголя, соленого, острого, жирного и жареного. Пренебрежение рекомендациями врача влечет за собой последствия и осложнения.
При хроническом панкреатите острая фаза сменяется ремиссией. Чтобы не наносить дальнейшего вреда организму и облегчить симптомы, рекомендуется придерживаться следующих правил питания:
Примерное меню на неделю при панкреатите:
Панкреатит
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
злоупотребление алкоголем и табаком
травмы живота, хирургические вмешательства
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
интоксикация пищевыми продуктами, химическими веществами
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита

Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
Бледный или желтоватый цвет лица.
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
Общий анализ крови
Биохимический анализ крови
УЗИ, МРТ или рентгенография органов брюшной полости
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите

Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Гастрит и панкреатит — тихая угроза для здоровья
Оба заболевания относятся к патологиям пищеварительной системы и характеризуются развитием воспалительного процесса. При гастрите воспалительный процесс развивается в слизистой оболочке желудка. Это состояние может протекать как в острой, так и хронической форме, с сохраненной, повышенной или пониженной кислотностью желудочного сока. При панкреатите воспалительный процесс локализуется в поджелудочной железе. По аналогии с гастритом, панкреатит может протекать в хронической или острой форме. Синонимом острого панкреатита является панкреонекроз. Оба заболевания несут прямую угрозу не только для здоровья но и для жизни человека.
Симптомы
Для того чтобы дифференцировать два заболевания важно ориентироваться в симптомах гастрита и панкреатита. Воспалительное поражение слизистой оболочки желудка сопровождается набором таких клинических признаков:
К дополнительным симптомам гастрита желудка относится общая слабость, бледность кожных покровов и снижение работоспособности.
Распознать панкреатит поджелудочной железы можно по таким характерным симптомам:
При хроническом панкреатите нарушается весь процесс переваривания пищи, так как поджелудочная железа перестает вырабатывать необходимое количество пищеварительных ферментов. В медицинской терминологии это состояние именуется “диспепсия”.
Осложнения гастрита и панкреатита
При воспалительном поражении слизистой оболочки желудка характер осложнений зависит от типа самого гастрита. При воспалении с повышенной кислотностью, основным осложнением является язвенная болезнь желудка и двенадцатиперстной кишки, которая при запущенном течении чревата перфорацией и развитием желудочного кровотечения. Гастрит с пониженной кислотностью чреват развитием онкологии желудка. Если говорить об осложнениях воспалительного процесса в поджелудочной железе, то наиболее опасен острый панкреатит или панкреонекроз. Это тяжелое состояние вызвано отмиранием ткани поджелудочной железы. При отсутствии своевременной квалифицированной помощи, панкреонекроз в 90% случаев заканчивается летальным исходом.
Диагностика и лечение
Несмотря на то, что оба заболевания относятся к патологиям пищеварительной системы, их диагностика и лечение имеют принципиальные различия. Наиболее информативным методом диагностики гастрита, является эзофагогастродуоденоскопия, позволяющая выявить минимальные изменения в слизистой оболочке желудка. Дополнительно используется pH-метрия желудочного сока, анализ жалоб пациента и общий клинический анализ крови, позволяющий обнаружить скрытое воспаление. Для диагностики хронического панкреатита используются такие методы обследования:
Для лечения гастрита используются препараты, нормализующие кислотообразующую функцию желудка, антациды, H2 гистаминовые блокаторы, обволакивающие средства, ингибиторы протонной помпы. Диета при гастрите и панкреатите не может быть одинаковой. Если гастрит протекает с повышенной кислотностью, то назначается лечебная диета — стол № 1 по Певзнеру. Для лечения поджелудочной железы при хроническом панкреатите назначаются обезболивающие препараты, капельное введение растворов электролитов, ингибиторы H2 гистаминовых рецепторов, ферментативные средства, антибиотики. Питание при панкреатите должно быть максимально щадящим. Назначается стол № 5 по Певзнеру. Острая форма панкреатита не лечится в амбулаторных условиях. Таким пациентам необходима экстренная госпитализация.
Клинически доказанным эффектом в поддержании здоровья всей пищеварительной системы, обладает метапребиотик Стимбифид Плюс. Комбинированное средство нормализует баланс желудочной и кишечной микрофлоры, ускоряет процесс естественного восстановления слизистой оболочки и благоприятно влияет на все звенья пищеварения. Стимбифид Плюс содержит только натуральные компоненты, на 100% безопасные для организма.
Чем опасен панкреатит поджелудочной железы
Содержание:
Чем опасен панкреатит
Хронический панкреатит – это прогрессирующее воспалительное заболевание поджелудочной железы, которое может быть обусловлено различными этиологическими факторами, однако в финальной стадии всегда приводящее к развитию экзокринной и эндокринной недостаточности железы. К ранним осложнениям панкреатита относятся синдром подпеченочной желтухи, абсцессы, кисты и псевдокисты, плеврит и пневмония, а также желудочно-кишечные кровотечения, а к поздним – собственно последствия недостаточной секреции поджелудочной ферментов и гормонов.
Причины возникновения
Поджелудочная железа – это железа внутренней и внешней секреции, она вырабатывает пищеварительные ферменты, биологически активные молекулы – регуляторы процесса пищеварения, а также гормоны инсулин и глюкагон, которые регулируют уровень глюкозы в крови. Среди наиболее распространенных причин воспаления поджелудочной железы выделяют алкогольную интоксикацию, различные заболевания желчных путей и зоны большого сосочка двенадцатиперстной кишки (туда впадают протоки поджелудочной и желчных путей). Выделяют два основных варианта хронического воспаления железы – обструктивный и кальцифицирующий. Первый вариант обусловлен тем, что на пути оттока секрета поджелудочной железы формируется то или иное препятствие (обструкция) – при желчнокаменной болезни, травмах, аномалиях развития или поражении места впадения протока в двенадцатиперстную кишку (БДС). Кальцифицирующий панкреатит развивается при злоупотреблении алкоголем, наследственных патологиях или при гиперпаратиреозе, когда в результате отложения кальция нарушается поступление панкреатического сока в протоки. В связи с тем, что поджелудочная железа вырабатывает ферменты, способные переваривать белки и жиры, то в результате нарушения поступления панкреатического сока в двенадцатиперстную кишку его компоненты от высокого давления в протоках начинают поступать и активироваться в тканях самой железы, происходит «самопереваривание» (некроз), химическое поражение поджелудочной.
Проявление
Клиническая картина обострения хронического панкреатита включает три основных симптомокомлекса:
Диагностика панкреатита
Диагностикой и лечением хронического панкреатита занимаются врачи-терапевты, гастроэнтерологи, при наличии показаний к операции – хирурги.
На первом этапе диагностики проводят сбор жалоб и анамнеза. Характер болевого синдрома и его локализация может указывать на очаг поражения: при поражении хвоста поджелудочной боль возникает в левом подреберье, при поражении тела – в эпигастрии, над пупком, при поражении головки – в правом подреберье. Опоясывающие боли, которые распространяются от подреберий к спине говорят о тотальном поражении. Боли могут быть приступообразные, постоянные или комбинированные. При обострении хронического рецидивирующего панкреатита боли острые, режущие, как при остром приступе, но разрешаются самостоятельно, а при хроническом болевом варианте – постоянные ноющие. Диарея при обострении панкреатита обычно переходит в запоры при стихании воспаления. При физикальном осмотре можно выявить на коже груди и живота сыпь, боль при пальпации области поджелудочной железы, положительные симптомы раздражения. Решающий этап в диагностике панкреатита – лабораторно-инструментальное обследование. В общеклиническом анализе крови отмечаются признаки воспаления, однако особо значение имеет повышение ферментов поджелудочной в биохимическом анализе крои и мочи (амилазы, липазы). При исследовании кала обнаруживают большое содержание непереваренных мышечных волокон и жиров (стеато и креаторея), большое диагностическое значение имеет снижение эластазы-1. При проведении дуоденального зондирования используют стимуляцию внешней секреции – секретинпанкреозиминовы тест (при нарушении внешнесекреторной функции объем секреции и количество ферментов снижается). Внутрисекреторная функция оценивается с помощью глюкозотолерантного теста, уровня инсулина или с-пептида. Из инструментальных методов используют УЗИ, КТ или МРТ, а также ретроградную холангиопанкреатографию.
Лечение обострений панкреатита
Лечение обострений направлено на подавление секреции поджелудочной железы, снижение продукции кислоты желудком, прямое подавление секреции, прекращение аутоактивации ферментов и коррекцию интоксикации. Пациентам рекомендуется голод, проводят эвакуацию содержимого желудка, назначают лекарственные препараты (ингибиторы протонной помпы, блокаторы гистаминовых рецепторов, антациды, соматостатин, октреотид, ингибиторы ферментов и другие). Тяжелое обострение служит показанием к госпитализации. В фазе ремиссии рекомендовано соблюдение режима питания, исключение алкоголя, могут быть использованы ферментативные препараты и обезболивающие средства.