Чем опасен диабет беременных
Гестационный сахарный диабет при беременности
Марина Поздеева о нарушении толерантности к глюкозе, манифестирующем во время беременности и о том, почему возникает гестационный сахарный диабет
Около 7 % всех беременностей осложняются гестационным сахарным диабетом (ГСД), что составляет более 200 тысяч случаев в мире ежегодно [1]. Наряду с артериальной гипертензией и преждевременными родами ГСД относится к наиболее частым осложнениям беременности [2].
Патофизиология последствия гестационного сахарного диабета и влияние на плод
Начиная с самых ранних сроков беременности плод и формирующаяся плацента нуждаются в большом количестве глюкозы, которая непрерывно подается к плоду с помощью белков-транспортеров. В связи с этим утилизация глюкозы при беременности значительно ускоряется, что способствует снижению ее уровня в крови. Беременные женщины имеют тенденцию к развитию гипогликемии между приемами пищи и во время сна, так как плод получает глюкозу постоянно.
Чем опасен гестационный сахарный диабет при беременности для ребенка и матери:
По мере прогрессирования беременности чувствительность тканей к инсулину неуклонно снижается, и концентрация инсулина компенсаторно увеличивается [3]. В связи с этим повышается базальный уровень инсулина (натощак), а также концентрация стимулированного с помощью глюкозотолерантного теста инсулина (первая и вторая фазы инсулинового ответа). С увеличением гестационного срока повышается и элиминация инсулина из кровотока.
При недостаточной выработке инсулина у беременных развивается гестационный сахарный диабет, который характеризуется повышенной инсулинорезистентностью. Кроме того, для ГСД характерно увеличение содержания проинсулина в крови, что свидетельствует об ухудшении функции бета-клеток поджелудочной железы.
Факторы риска ГСД
Оценка риска развития ГСД должна производиться еще при первом визите беременной женщины к акушеру-гинекологу по поводу беременности. Существуют факторы, которые увеличивают риск развития ГСД по крайней мере вдвое [4], это:
Кроме того, вероятность ГСД повышают курение, малоподвижный образ жизни, генетическая предрасположенность к сахарному диабету (СД) 2‑го типа. В последние годы появилась информация, свидетельствующая, что низкорослость может быть ассоциирована с ГСД [5]. Более высока вероятность развития инсулинорезистентности во время беременности у женщин с нарушенной толерантностью к глюкозе (НТГ); пациенток, страдающих синдромом поликистозных яичников, а также артериальной гипертензией [4].
Выделяют и факторы риска, связанные с течением беременности. Так, вероятность развития ГСД значительно увеличивается при многоплодной беременности (в два раза при беременности двойней и в 4–5 раз — тройней), а также при быстрой прибавке в весе во время беременности. Применение бета-адреноблокаторов или кортикостероидов для предотвращения угрозы преждевременных родов повышает риск ГСД на 15–20 % и более [4].
К факторам риска ГСД, связанным с акушерским анамнезом, относятся:
Согласно стандартам Американской диабетической ассоциации 2013 года [6] женщину относят к категории высокого риска развития ГСД при выявлении у нее хотя бы одного из критериев: ожирение; отягощенная наследственность; ГСД в анамнезе; глюкозурия; синдром поликистозных яичников в анамнезе.
О низком риске развития ГСД говорят, если женщина отвечает всем нижеперечисленным критериям: возраст младше 25 лет; нормальный вес до беременности; принадлежность к этнической группе с низкой вероятностью развития СД; отсутствие родственников первой линии, страдающих СД; отсутствие НТГ в анамнезе; отсутствие отягощенного акушерского анамнеза.
Женщины, не попадающие в категорию высокого и низкого риска, имеют умеренный риск развития ГСД.
Диагностика гестационного сахарного диабета: показатели и норма
В 2012 году эксперты Российской ассоциации эндокринологов и эксперты Российской ассоциации акушеров-гинекологов приняли Российский национальный консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» (далее — Российский национальный консенсус). Согласно этому документу ГСД выявляют следующим образом:
1 фаза
при первом обращении беременной
2 фаза
на 24– 28‑й неделе беременности
В разных странах ПГТТ проводят с различной глюкозной нагрузкой. Интерпретация результатов также может несколько отличаться.
В России ПГТТ проводят с 75 г глюкозы, а в США и многих странах ЕС диагностическим стандартом признан тест со 100 г глюкозы. Американская диабетическая ассоциация подтверждает, что и первый, и второй вариант ПГТТ имеют одинаковую диагностическую ценность [6].
Интерпретацию ПГТТ могут проводить эндокринологи, акушеры-гинекологи и терапевты. Если результат теста свидетельствует о развитии манифестного СД, беременная немедленно направляется для ведения к эндокринологу.
Ведение пациенток с ГСД
В течение 1–2 недель после установки диагноза пациентке показано наблюдение акушерами-гинекологами, терапевтами, врачами общей практики.
Рекомендации для беременной с выявленным ГСД согласно Российскому национальному консенсусу:
Индивидуальная коррекция рациона в зависимости от массы тела и роста женщины. Рекомендуется полностью исключить легкоусвояемые углеводы и ограничить количество жиров. Пища должна распределяться равномерно на 4–6 приемов. В умеренных количествах могут быть использованы некалорийные подсластители.
Для женщин с ИМТ>30 кг/м2 среднесуточный калораж должен быть снижен на 30–33 % (приблизительно 25 ккал/кг в день). Доказано, что такая мера позволяет уменьшить гипергликемию и уровень триглицеридов плазмы [12].
Кроме того, пациентке рекомендуется вести дневник самоконтроля и пищевой дневник.
Показания к инсулинотерапии, рекомендации Российского национального консенсуса
При назначении инсулинотерапии беременную ведут совместно эндокринолог (терапевт) и акушер-гинеколог.
Лечение гестационного сахарного диабета у беременных: подбор фармакотерапии
Пероральные гипогликемические препараты во время беременности и лактации противопоказаны!
Все препараты инсулина в соответствии с рекомендациями Американской ассоциации по контролю за пищевыми продуктами и лекарственными препаратами FDA разделены на две группы:
В соответствии с рекомендациями Российского национального консенсуса:
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Гестационный диабет: особенности сахарного диабета при беременности
Гестационный диабет – это сахарный диабет, возникающий на фоне беременности. С такой проблемой сталкиваются от 1 до 20% (в среднем — 7%) будущих мам. Для большинства эта патология после родов проходит бесследно, но у 10-15% переходит в сахарный диабет II типа. Половина женщин, перенесших гестационный диабет во время беременности, приобретает диабет II типа в течение следующих 10-15 лет после родов.
Причины гестационного диабета
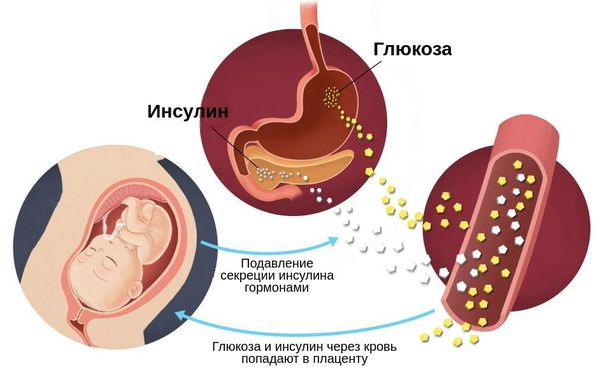
Точный механизм возникновения заболевания до сих пор не до конца ясен. Врачи склоняются к мнению, что гормоны, отвечающие за правильное развитие плода, блокируют выработку инсулина, что приводит к нарушению углеводного обмена. Во время беременности требуется больше глюкозы как для женщины, так и для ребенка. Организм компенсирует эту потребность, подавляя производство инсулина.
Есть и другие возможные причины гестационного диабета – например, аутоиммунные заболевания, разрушающие поджелудочную железу. В принципе, любая патология поджелудочной может увеличить риск диабета во время беременности.
Опасность диабета при беременности
Это патологическое состояние угрожает здоровью и матери, и ребенка. Плод еще до рождения начинает активно вырабатывать инсулин, чтобы компенсировать повышенную глюкозу в крови матери. Такие дети с рождения склонны к пониженному сахару в крови, у них выше риск ожирения и диабета II типа во взрослом возрасте.
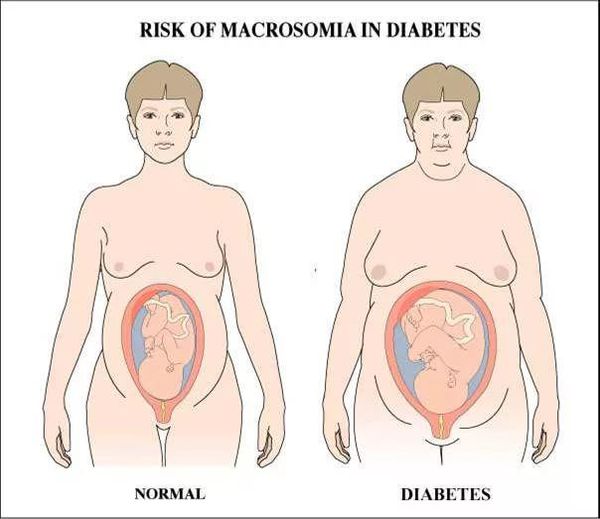
Другой тревожный фактор – диабет во время беременности способствует быстрому набору веса у малыша во внутриутробном периоде (макросомии). Это вызывает трудности в родах и несет угрозу для матери. Крупным считается ребенок больше 4 кг. У таких детей выше риск родовых травм, им с большей вероятностью потребуется кесарево сечение. Из-за крупных размеров плода может потребоваться родоразрешение раньше срока. При этом высок риск преждевременных родов.
Также высокий сахар у беременных повышает риск сердечно-сосудистых и нервных патологий плода, увеличивает риск респираторного дистресс-синдрома у малыша (состояния, затрудняющего дыхание) и в целом увеличивает частоту осложнений при беременности и родах.
Факторы риска гестационного диабета
Симптомы гестационного диабета
В большинстве случаев заболевание долгое время протекает бессимптомно, и в этом его опасность. Обычно проблему выявляют после 20-й недели беременности благодаря анализу крови на сахар.
Выраженные симптомы встречаются редко, и все они неспецифичны: сильная жажда, прибавка в весе, увеличенное ежедневное мочеиспускание. Иногда больные жалуются на усталость и отсутствие энергии.
Диагностика гестационного диабета
Есть и хорошая новость. Все беременные при постановке на учет в обязательном порядке сдают анализ крови на уровень глюкозы, поэтому, если регулярно проходить все назначенные обследования, вы обнаружите проблему на самом начальном этапе.
Нормальное значение – 3,3-5,1 ммоль/л при анализе крови из вены натощак. Пациентки, у которых уровень глюкозы превышает 5,1 ммоль/л, попадают в группу риска. В этом случае врач назначает анализ с нагрузкой глюкозой или тест на толерантность к глюкозе, чтобы подтвердить или опровергнуть диагноз. Его проводят на 24-28-й неделях беременности. Такое исследование включает два этапа: сначала женщина сдает обычный анализ крови на глюкозу натощак, после чего выпивает специальный раствор, содержащий 75 граммов глюкозы, и через два часа сдает анализ повторно. При подозрении на заболевание тот же анализ повторяют еще раз через несколько часов.
Диагноз «гестационный диабет» ставят, если уровень глюкозы крови натощак менее 7 ммоль/л, но выше 5,1 ммоль/л, а уровень глюкозы венозной крови через два часа после употребления 75 г глюкозы – выше 8,5 ммоль/л.
Лечение диабета беременных
Первый шаг в лечении ГСД – сбалансированная диета и умеренные физические нагрузки. Главная цель диеты – снизить сахар до нормальных значений, поэтому будущей маме придется отказаться от сладостей и быстрых углеводов.
Ходьба, плавание, водная гимнастика, лечебная физкультура для беременных – любая легкая активность пойдет на пользу.
Если диета и физические нагрузки не помогли снизить уровень сахара в крови, назначается инсулинотерапия.
Важно: при высоком сахаре женщина должна ежедневно проверять уровень глюкозы. Измерения проводятся натощак и через час после каждого приема пищи при помощи домашнего глюкометра.
Профилактика гестационного диабета
К сожалению, нет стопроцентно эффективных мер, которые защитили бы от этого заболевания.
Сахарный диабет беременных: рекомендации и дневник
Консультации ведут сотрудники кафедры эндокринологии и диабетологии Факультета Дополнительного Профессионального образования Федерального Государственного Автономного Образовательного Учреждения Высшего Образования «Российский Национальный Исследовательский Медицинский Университет имени Н. И. Пирогова» Министерства Здравоохранения Российской Федерации.
Гестационный сахарный диабет — заболевание, характеризующееся гипергликемией (повышением уровня глюкозы крови), которое впервые было выявлено во время беременности. Чаще всего у женщины гликемия нормализуется после родов, но сохраняется высокий риск развития сахарного диабета в последующие беременности и в будущем.
Гестационный сахарный диабет при беременности – достаточно распространенное заболевание в России и мире в целом. Частота встречаемости гипергликемии во время беременности по данным международных исследований составляет до 18%.
Нарушение углеводного обмена может развиваться у любой беременной с учетом тех гормональных и метаболических изменений, которые последовательно происходят на разных этапах беременности. Но наиболее высокий риск развития гестационного сахарного диабета у беременных с:
У здоровой беременной для преодоления физиологической инсулинорезистентности и поддержания нормального для беременности уровня глюкозы в крови происходит компенсаторное повышение секреции инсулина поджелудочной железой примерно в три раза (масса бета-клеток при этом увеличивается на 10-15%). Однако, у беременных, особенно при наличии наследственной предрасположенности к сахарному диабету, ожирении (ИМТ более 30 кг/м 2 ) и т. д. существующая секреция инсулина не всегда позволяет преодолеть развивающуюся во второй половине беременности физиологическую инсулинорезистентность. Это и приводит к повышению уровня глюкозы в крови и развитию гестационного сахарного диабета. С током крови глюкоза незамедлительно и беспрепятственно переносится через плаценту к плоду, способствуя у него выработке собственного инсулина. Инсулин плода, обладая «ростоподобным» эффектом, приводит к стимуляции роста его внутренних органов на фоне замедления их функционального развития, а избыток глюкозы, поступающей от матери посредством его инсулина откладывается с 28 недели беременности в подкожное депо в виде жира.
В результате хроническая гипергликемия матери наносит вред развитию плода и приводит к формированию, так называемой, «диабетической фетопатии». Это болезни плода, возникающие с 12-й недели внутриутробной жизни до родов:
При рождении детей с диабетической фетопатией чаще встречаются:
У детей, рожденных от матерей с недиагностированным, некомпенсированным гестационным сахарным диабетом, чаще встречаются:
Со стороны беременной при гестационном сахарном диабете чаще встречаются:
Гестационный сахарный диабет не имеет никаких клинических проявлений, связанных с гипергликемией (сухость во рту, жажда, увеличение объема выделенной за сутки мочи, зуд и т. д.), и поэтому требуется активное выявление этого заболевания у всех беременных.
Анализ и исследования на диабет у беременных
Всем беременным в обязательном порядке необходимо исследовать глюкозу в плазме венозной крови натощак, в условиях лаборатории – на фоне обычной диеты и физической активности – при первом обращении в женскую консультацию или перинатальный центр, не позднее 24 недели беременности.
Если результаты исследования соответствуют нормальным показателям во время беременности, то в обязательном порядке на 24-28 неделях беременности проводится пероральный глюкозотолерантный тест – ПГТТ («нагрузочный тест» с 75 г глюкозы) с целью активного выявления возможных нарушений со стороны углеводного обмена.
ПГТТ с 75 г глюкозы является безопасным и единственным диагностическим тестом для выявления нарушений углеводного обмена во время беременности.
Правила проведения ПГТТ
Этапы выполнения ПГТТ
После забора первой пробы плазмы венозной крови натощак пациентка в течение 5 минут выпивает раствор глюкозы, состоящий из 75 г сухой глюкозы, растворенной в 250-300 мл питьевой негазированной воды, или 82,5 мг глюкозы моногидрата. Начало приема раствора глюкозы считается началом теста.
Следующие пробы крови для определения уровня глюкозы венозной плазмы берутся через 1 и 2 часа после нагрузки глюкозой.
Нормы глюкоза венозной плазмы для беременных:
Правила хранения инсулина и проведения инъекций
Гипогликемия – состояние, характеризующееся низким уровнем сахара в крови. Гипогликемией считается сахар крови ниже 3,9 ммоль/л во время беременности только на фоне инсулинотерапии. Встречается при гестационном сахарном диабете очень редко.
Причины развития гипогликемии при гестационном сахарном диабете:
Признаки гипогликемии:
Что могут отметить окружающие, если у вас возникла гипогликемия:
Алгоритм действия при признаках гипогликемии
Самый надежный метод профилактики гипогликемии – регулярный самоконтроль гликемии.
Гестационный сахарный диабет у беременных
Программа наблюдения беременных с гестационным сахарным диабетом до родов эндокринологом:
Что такое гестационный сахарный диабет? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кирдянкиной Н.О., эндокринолога со стажем в 11 лет.
Определение болезни. Причины заболевания
Гестационный сахарный диабет (ГСД) — это нарушение углеводного обмена, которое развилось во время беременности. При этом на момент зачатия уровень глюкозы в крови будущей мамы не был высоким. Данный вид сахарного диабета может возникнуть при любой беременности, особенно многоплодной и наступившей в результате ЭКО.
Снизить риск развития ГСД у беременной можно, если вовремя его диагностировать и компенсировать нарушение обмена углеводов.
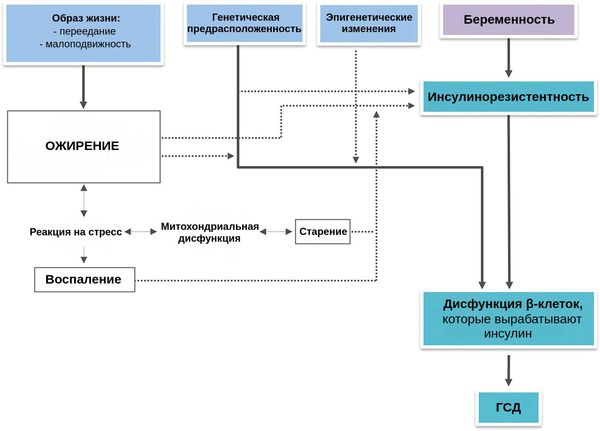
Развитие ГСД связано с генетической предрасположенностью. Она «активируется» под воздействием множества факторов риска [2] [3] [4] :
Симптомы гестационного сахарного диабета
Симптомы гипергликемии — высокого уровня глюкозы в крови — будут наблюдаться уже в первом триместре. Они могут быть схожи с признаками токсикоза беременных, поэтому таким пациенткам рекомендуется определить концентрацию глюкозы в крови натощак.
При обращении к врачу беременные могут жаловаться на сухость во рту, жажду, увеличение количества выпиваемой жидкости (больше 2 л), обильное выделение мочи, повышенный или пониженный аппетит, слабость, похудание, кожный зуд, особенно в области промежности, нарушение сна. Они склонны к гнойничковым заболеваниям кожи и фурункулёзу. Однако все эти признаки более характерны для пациенток с манифестным сахарным диабетом.
Если же углеводный обмен у женщины был нарушен до беременности, то она может жаловаться на ухудшение зрения, снижение чувствительности ног и отёчность.
Патогенез гестационного сахарного диабета
Во время здоровой беременности организм матери изменяется, чтобы обеспечить потребности растущего плода: адаптируется сердечно-сосудистая, почечная, дыхательная, метаболическая и эндокринная системы. Изменяется и чувствительность к инсулину: она увеличивается, способствуя усвоению глюкозы и её отложению в виде жировых запасов. Однако в дальнейшем также увеличивается выработка материнских и плацентарных гормонов, таких как эстроген, прогестерон, лептин, кортизол, плацентарный лактоген и плацентарный гормон роста. Они подавляют действие инсулина и приводят к развитию физиологической инсулинорезистентности — устойчивости к инсулину. В итоге уровень глюкозы в крови слегка повышается. Эта глюкоза легко транспортируется через плаценту к плоду, она необходима для его роста.
В большинстве случаев эти нарушения существуют ещё до беременности и могут прогрессировать. По этой причине повышается риск развития сахарного диабета 2-го типа после беременности, осложнённой ГСД.
ГСД и микробиота кишечника
Появляются доказательства того, что кишечный микробиом — сообщество микробов, обитающих в кишечнике — может воздействовать на метаболические заболевания, в том числе на развитие ГСД.
На состав кишечного микробиома влияют как события в начале жизни (преждевременные роды, кормление грудью), так и события в более позднем возрасте (диетические привычки и пристрастия, применение антибиотиков).
Firmicutes перерабатывают растительные полисахариды, поэтому высокое содержание клетчатки в пище увеличивает концентрацию этих бактерий, а животные белки, наоборот, снижают. По-видимому, это свойства Firmicutes имеют отношение к патогенезу ГСД, хотя механизмы, лежащие в основе этого влияния, неизвестны.
Классификация и стадии развития гестационного сахарного диабета
Собственной классификации у ГСД не существует. Он относится к разновидностям сахарного диабета, который подразделяют на следующие виды:
Сахарный диабет 1-го типа чаще всего встречается в детском и подростковом возрасте. Он связан с наличием аутоантител к инсулину, тирозинфосфатазе и островковым клеткам поджелудочной железы. Аутоантитела приводят к деструкции β-клеток и, как следствие, к абсолютной недостаточности инсулина.
Сахарный диабет 2-го типа чаще диагностируется с возрастом. Его патогенез похож на патогенез ГСД. В основе также лежит инсулинорезистентность — относительная недостаточность инсулина из-за нарушения работы β-клеток, которое приводит к гипергликемии. Так как выработка своего собственного инсулина в организме не нарушена, симптомы гипергликемии носят менее выраженный характер.
Диабет MODY — это диабет зрелого типа, который встречается у молодых людей и обусловлен генетически. Начинается это заболевание у людей до 25 лет. Сопровождается первичным дефектом в работе β-клеток поджелудочной железы.
Манифестный сахарный диабет — это нарушение концентрации глюкозы в крови, которое существовало ещё до беременности, но было диагностировано только во время беременности. Манифестным может быть как сахарный диабет 1-го и 2-го типа, так и другие специфические типы этого заболевания. Точный диагноз устанавливается уже после родов.
Осложнения гестационного сахарного диабета
ГСД может спровоцировать значительные неблагоприятные последствия у матери и у ребёнка, причём как ближайшие, так и отдалённые.
Осложнения у ребёнка
Макросомия является одной из наиболее важных проблем. Чрезмерное увеличение плода стимулируется влиянием инсулина. Он приводит к отложению большого количества подкожного жира и широким плечам ребёнка, которые не соответствуют тазу матери, из-за чего во время родов возникают травмы.
Младенцы матерей с ГСД, которые родились недоношенными, более склонны к развитию респираторного дистресс-синдрома (воспалительному поражению лёгких) и других проблем, связанных с рождением раньше срока.
При рождении младенцы с гиперинсулинемией склонны к гипогликемии — пониженному уровню глюкозы в крови. Она связана с внезапной изоляцией ребёнка от материнского источника глюкозы на фоне высокой концентрации собственного циркулирующего инсулина. Гипогликемия — экстренное состояние. Оно требует наблюдения, а иногда — интенсивной терапии и введения глюкозы внутривенно.
Помимо гипогликемии у детей часто наблюдается снижение кальция и повышение билирубина в крови, а также полицитемия — увеличение эритроцитов, лейкоцитов и тромбоцитов.
Осложнения у матери
Диагностика гестационного сахарного диабета
Диагностика ГСД сводится к определению уровня глюкозы в крови натощак. Кровь для анализа берётся только из вены. Определять гликемию с помощью анализа крови из пальца по уровню цельной капиллярной крови или глюкометром недопустимо, так как эти исследования не могут обнаружить нарушения углеводного обмена.
Перед измерением уровня глюкозы в венозной крови нельзя есть в течение 8-12 часов.
Полностью исключить ГСД это рутинное исследование не может, так как гликемия натощак у беременных всегда ниже, чем есть на самом деле. Поэтому всем беременным настоятельно рекомендуется проводить нагрузочный тест ПГТТ — пероральный глюкозотолерантный тест. Иначе его называют «тест на толерантность к глюкозе».
ПГТТ является оптимальным способом диагностики ГСД. Его проводят на 24-32 недели беременности только в лаборатории. Использование глюкометров запрещено.
Этапы ПГТТ [24] :
Во время теста пациентка должна сидеть на стуле, дёргаться и ходить запрещено, можно пить воду.
Как подготовиться к ПГТТ [24] :
Противопоказания к ПГТТ [24] :
Для установления диагноза ГСД по результатам ПГТТ достаточно одного из указанных изменений глюкозы [24] :
Пациенткам с ГСД рекомендовано динамическое выполнение УЗИ для поиска признаков диабетической фетопатии у плода. К основным признакам протокола УЗИ, на которые следует обращать пристальное внимание, относятся [3] [25] :
Дифференциальная диагностика
ГСД необходимо отличить от манифестного сахарного диабета. На него будут указывать следующие значения [24] :
Лечение гестационного сахарного диабета
Как только врач-эндокринолог или акушер-гинеколог установили диагноз ГСД, пациентке нужно рассказать о принципах рационального сбалансированного питания, необходимости ведения дневника питания, самоконтроля гликемии и контроля кетонурии — кетоновых тел в моче.
Диетотерапия
Питание беременной женщины должно содержать достаточное количество углеводов, исключая легко-усваиваемые (содержатся в белом хлебе, сладостях, некоторых фруктах и т. п.). Оптимальное количество углеводов в сутки — 175 г. Его нужно распределять на три основных приёма пищи и 2-3 перекуса.
Принципы диетотерапии:
Каждый приём пищи должен содержать медленно-усваиваемые углеводы, белок, моно- и полиненасыщенные жиры, пищевые волокна. Это повышает чувствительность к инсулину, способствует меньшей прибавке в весе, снижает частоту назначаемой инсулинотерапии при ГСД. Беременным с ожирением и патологической прибавкой веса рекомендуется ограничить калорийность питания, но не меньше чем на 1800 ккал/сут во избежание кетоза.
На фоне диетотерапии проводится самоконтроль гликемии: измерение глюкозы в крови натощак, в течение дня и перед основными приёмами пищи, на ночь (до 5,1 ммоль/л), через час после еды (до 7,0 ммоль/л).
Диетические рекомендации при ГСД [2] [3] [25] :
Молочные продукты лучше всего употреблять как перекус между основными приёмами пищи. С кефиром и молоком можно делать ягодные смузи.
Витаминотерапия
Как показывают различные исследования, витамина D влияет на выработку и дисфункцию инсулина, а также повышает чувствительность к этому гормону.
Инсулинотерапия
Схема инсулинотерапии подбирается врачом-эндокринологом индивидуально в зависимости от показателей самоконтроля гликемии:
На фоне инсулинотерапии самоконтроль гликемии проводится не менее семи раз в сутки:
НПХ-инсулин ( суспензия из инсулина и протамина ) обладает средней продолжительностью действия (12-16 часов). Его можно совмещать с инсулинами короткого действия.
Прогноз. Профилактика
Роды при ГСД проводятся на 38-39 недели беременности. Более ранее родоразрешение показано пациенткам с неконтролируемым ГСД. Тактику и показания к родам определяет акушер.
ГСД не является основанием для назначения досрочного родоразрешения и кесарева сечения.
Так как пациентки с ГСД находятся в группе риска развития ГСД в последующие беременности, ожирения и сахарного диабета 2-го типа в будущем, им нужно тщательно контролировать углеводный обмен. На сроке 4-12 недели после родов рекомендуется пройти повторный тест с нагрузкой (ПГТТ) для уточнения нарушений обмена углеводов.
Лечение пациенток с ГСД является идеальной платформой для предотвращения и профилактики диабета 2-го типа. Питание матери во время беременности может инициировать у ребенка каскад метаболических и воспалительных иммунных реакций, которые проявятся на более поздних этапах жизни. Поэтому условия питания в этот период могут обратить вспять растущую тенденцию заболеваний, связанных с западным образом жизни.