Чем обработать дренажное отверстие
Нефростомический дренаж
РУКОВОДСТВО ПО УХОДУ ДЛЯ ПАЦИЕНТОВ
СХЕМА МОЧЕВОЙ СИСТЕМЫ
Мочевая система удаляет ненужные вещества и регулирует количество воды в организме. Путем продукции и выведения мочи, ваш организм поддерживает точный баланс жидкости и другие важные химические вещества, необходимые для нормального функционирования.
Как моча покидает организм?
Части мочевой системы, которые важные для вас, ознакомьтесь с ними для понимания:
Выведение мочи начинается в почках, бобовидном органе размером с кулак. У вас есть 2 почки: одна с правой стороны вашего тела, другая – с левой. Каждая почка расположена в поясничной области спины и вырабатывает мочу. Почечная лоханка собирает мочу от почек. Трубка, называемая мочеточник, выводит мочу от каждой почки и выводит ее в мочевой пузырь, где моча накапливается до выведения из организма.
Моча покидает мочевой пузырь через другую трубку, называемую мочеиспускательный канал. У женщин, открытие уретры расположено во влагалище, у мужчин – на половом члене.
МУЖЧИНЫ
ЖЕНЩИНЫ
Когда используется нефростомическая трубка?
Когда отток мочи блокируется, отходы жизнедеятельности не могут быть выведены. Для предотвращения жизнеугрожающих осложнений, следует сделать другой путь для оттока мочи. Метод, выбираемый для устранения нарушения оттока, зависит от причины обструкции. Чрескожная нефростомическая трубка – один из путей для восстановления оттока и выведения отходов из организма.
Это длинная, тонкая, пластиковая трубка, которая вводится через почку в почечную лоханку. Введение называется «чрескожным», поскольку трубка идет через кожу в почку.
Что произойдет с вами до установки нефростомической трубки?
В какое место устанавливается нефростомическая трубка?
Нефростомическая трубка будет установлена прямо в почечную лоханку. Трубка будет отводить мочу в специальный мешок снаружи организма. Для отведения мочи из правой почки, трубка будет выходить на правой стороне спины около талии. Некоторым пациентам может требоваться 2 трубки, по одной для дренирования каждой почки. Нефростомическая трубка будет соединена с мочеприемником. Мочеприемник следует опорожнять когда он становится наполовину полным и перед отходом ко сну.
Как устанавливается нефростомическая трубка?
Чтобы знать точно, где находится почка, используется ультразвуковой и рентгеновские методы визуализации. Эти два метода позволяют наиболее точно узнать расположение чашечно-лоханочной системы почки и произвести установки трубки непосредственно в лоханку. Для произведения доступа осуществляется местное обезболивание кожи в зоне доступа и делается небольшой (около 1 см) разрез кожи. Специальное вещество (называется рентген-контрастное) вводится в почку через пункционную иглу после прокола.
Далее по проводнику под рентгеновским контролем в лоханку устанавливается нефростомическая трубка. Эта часть процедуры может быть некомфортной. Большинство пациентов переносят процедуру хорошо и выполнения общей анестезии не требуется. Важным недостатоком выполнения нефростомии под общей анестезией является невозможность пациента выполнять просьбы врача (задержать дыхание для неподвижности почки).
Когда нефростомическая трубка установлена правильно, проводник удаляется, по нефростоме вновь вводится контрастное вещество, для того, чтобы удостовериться, что трубка установлена правильно.
Некоторые трубки формируют в лоханке петлю для фиксации, некоторые трубки фиксируются внутри при помощи раздувающегося баллона. Также, обычно требуется фиксация трубки к коже швами и повязкой для большей надежности.
Буду ли я мочиться самостоятельно, даже если у меня есть нефростомическая трубка?
Если ваша другая почка работает нормально, вам все равно будет необходимо мочиться, поскольку моча из этой почки будет наполнять мочевой пузырь. Если у вас две нефростомические трубки в обеих почках, вам может потребоваться мочиться по нескольким причинам:
Ваш доктор объяснит вам, как ваш мочевой пузырь будет функционировать, когда установлены нефростомические трубки.
Как мне ухаживать за нефростомической трубкой?
Смена повязки
Содержите кожу вокруг нефростомической трубки в чистоте. Для предотвращения инфекции, стерильная повязка должна быть наложена на место, где трубка выходит из вашего организма. Расположение нефростомической трубки может быть сложным для вас, чтобы менять повязки.
Вам может потребоваться помощь другого человека для смены повязки и промывания. Способ ухода за вновь установленной трубкой отличается от способа ухода после заживления раны.
В течение первых 2 недель после нефростомии, стерильная марлевая повязка должна меняться ежедневно. Если вы предпочитаете стерильную прозрачную повязку, она должна меняться каждые 3 дня. После первых 2 недель, повязка должна меняться, как минимум, 2 раза в неделю (к примеру, каждый понедельник и четверг). Вы должны менять повязку, если она промокла.
Как принимать душ
Вы можете принимать душ каждые 48 часов, после того, как трубка установлена, но место вхождения трубки должно оставаться сухим. Вы можете защитить повязку полиэтиленовым покрытием, прикрепленным к вашей коже, таким образом ваша повязка полностью закрыта.
Место трубки должно оставаться сухим следующие 14 дней. После этого времени, как место заживает, вы можете принимать душ без повязки и полиэтиленового покрытия.
Место трубки должно очищаться при помощи мыльного раствора и воды и хорошо промываться. Следует использовать одноразовую тряпку для очищения места. Прием ванны или плавание не рекомендуется, пока трубка стоит на месте.
Специальные меры предосторожности для вас или ваших помощников
Если вам требуется помощь в смене повязки, вашему помощнику следует знать о некоторых мерах предосторожности:
СМЕНА НЕФРОСТОМИЧЕСКОЙ ПОВЯЗКИ: ПОСЛЕ УСТАНОВКИ НОВОЙ НЕФРОСТОМИЧЕСКОЙ ТРУБКИ
Необходимые материалы:
Важно: иногда для стабилизации нефростомической трубки, пластиковая платформа кладется в месте, где трубка выходит из кожи. Уточните у врача как обращаться с этим устройством.
ПРОЦЕДУРА
Укрепите трубку наклейкой на расстоянии 7 см от места выхода трубки. Снимите перчатки и выкиньте их. Вымойте ваши руки.
СМЕНА ПОВЯЗКИ ВОКРУГ НЕФРОСТОМИЧЕСКОЙ ТРУБКИ, КОГДА МЕСТО УСТАНОВЛЕННОЙ ТРУБКИ УЖЕ ЗАЖИЛО
Необходимые материалы:
ТЕХНИКА ЗАМЕНЫ
Во время смены нефростомы необходимо осматривать место входа трубки. Если место сухое и неповрежденное без кровотечения, продолжайте ваш обычный уход мытьем в душе и сменой повязки. Когда имеется кровотечение или инфицирование свяжитесь с вашим врачом и уточните, как обращаться с местом.
КАК МНЕ ПРОМЫВАТЬ НЕФРОСТОМИЧЕСКУЮ ТРУБКУ
Когда нефростомическая трубка установлена впервые, у вас может быть примесь крови в моче. Если доктор рекомендует, чтобы вы промывали нефростомическую трубку, следуйте инструкциям ниже.
Промойте нефростомическую трубку через резиновую пробку на трехходовом запорном кране, прикрепленному через вашу нефростомическую дренажную систему (трехходовой кран – это пластиковый клапан с тремя отверстиями и специальным краном, который контролирует поступление жидкости по устройству). Ваш доктор или медицинская сестра подсоединят нефростомичечкую трубку к крану. Мешок для сбора мочи будет подсоединен к крану. Третьей стороной является отверстие для промывания с колпачком (при наличии на данной модели).
Необходимые материалы:
Техника:
Выбросьте шприц. Установите колпачок в прежнюю позицию. Проверьте мочу в трубке или мешке для сбора мочи.
КОГДА ПРОМЫВАТЬ
В первые несколько дней после установки может потребоваться ежедневное промывание трубки. После того, как моча приобрела желтую естественную окраску, промывание, обычно не требуется, если вы принимаете достаточный объем жидкости.
КАК ЧАСТО СЛЕДУЕТ МЕНЯТЬ НЕФРОСТОМИЧЕСКУЮ ТРУБКУ
Поскольку в моче образуется слизь и фибрин, все нефростомические трубки в конце концов забиваются и требуют замены. Каждые 2-3 месяца вам может потребоваться визит к лечащему врачу для смены трубки. Процедура замены обычно короче, чем первичная установка. Большинство замен делаются в амбулаторном режиме и не требуют госпитализации.
КАК МНЕ ОБРАЩАТЬСЯ С МЕШКОМ ДЛЯ СБОРА МОЧИ?
СМЕНАМЕШКОВ(МОЧЕПРИЕМНИКА)
Мочеприемник следует менять каждые 7 дней. Если мешок загрязнен, имеет неприятный запах, или имеет повреждение, его следует заменить как можно скорее.До и после замены обязательно вымойте руки с мылом. Обработайте место соединения спиртом.
ИЗМЕНЕНИЕ ОБРАЗА ЖИЗНИ
СЕКСУАЛЬНАЯ АКТИВНОСТЬ
Ваша сексуальная функция должна оставаться прежней, какой она была до нефростомии. Когда вы планируете заняться сексом, опорожните мочеприемник и прикрепите его к внутренней части одежды верхней части тела. Это защитит трубку и предотвратит смещение.
ЭМОЦИОНАЛЬНЫЕ АСПЕКТЫ
Когда у вас есть нефростомическая трубка, это обычно связано с другими процессами в организме. Это может быть очень эмоциональным периодом, пока вы не научитесь ладить с переменами. Важно выражать свои ощущения и быть окруженным любящими людьми. При непонятных медицинских ситуациях вам необходимо всегда консультироваться у врача.
СОЦИАЛЬНАЯ АКТИВНОСТЬ
Следующие советы могут помочь вам получать удовольствие от социальной активности.
ВЕЩИ, КОТОРЫЕ СЛЕДУЕТ ПОМНИТЬ О ВАШЕЙ НЕФРОСТОМИЧЕСКОЙ
ДРЕНАЖНОЙ СИСТЕМЕ
Для поддержания вашей нефростомической дренажной системы в хорошем работающем состоянии, держите мочеприемник ниже уровня почек для предотвращения обратного заброса мочи в почки. Если система открыта (трубки разъединены), переходник необходимо обработать спиртовой салфеткой перед соединением.
Очень важно пить много жидкости. Поинтересуйтесь в вашего врача, сколько можно пить жидкости.
Обязательно звоните вашему доктору:
Уход за плевральной дренажной трубкой и клапаном Pneumostat™ для дренирования грудной клетки
Эта информация поможет узнать, как ухаживать за плевральной дренажной трубкой и клапаном Pneumostat для дренирования грудной клетки после вашей выписки из больницы.
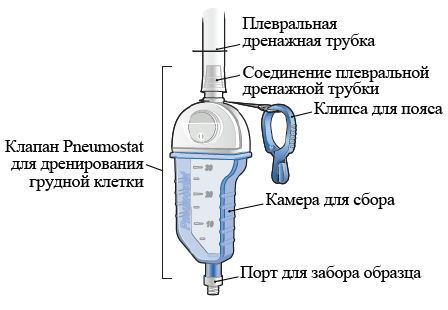
О плевральной дренажной трубке и клапане Pneumostat
Рисунок 1. Плевральная дренажная трубка и клапан Pneumostat для дренирования грудной клетки
Длительность использования плевральной дренажной трубки и клапана Pneumostat зависит от проведенной вам операции. Это также зависит от количества выделяемой жидкости. Оно не одинаково для всех. У некоторых людей количество выделяемой через дренаж жидкости большое, у некоторых — нет. Вас могут выписать из больницы с установленной плевральной дренажной трубкой и клапаном Pneumostat, если после операции все еще выделяется жидкость или наблюдается утечка воздуха из легких.
Уход за плевральной дренажной трубкой
Плевральная дренажная трубка будет закрыта повязкой.
Плевральная дренажная трубка может раздражать стенку грудной клетки, вызывая некоторую боль. Ваш медицинский сотрудник может выписать рецепт для приобретения обезболивающего лекарства, которое поможет снять боль. Если это лекарство не облегчает боль, позвоните вашему медицинскому сотруднику.
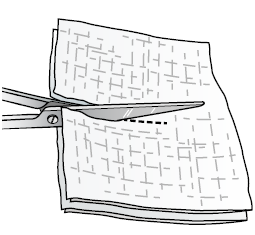
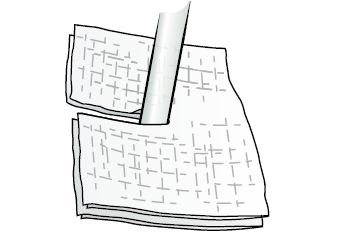
Как сменить повязку, наложенную на плевральную дренажную трубку
Рисунок 2. Как надрезать марлевые салфетки
Рисунок 3. Размещение марлевых салфеток вокруг плевральной дренажной трубки
Инструкции по принятию душа
Вы можете принимать душ, но повязка, наложенная на плевральную дренажную трубку, обязательно должна оставаться сухой.
Не принимайте ванну, не пользуйтесь джакузи, не плавайте и не погружайтесь в воду с установленной плевральной дренажной трубкой. Если вы случайно погрузились в воду, позвоните вашему медицинскому сотруднику.
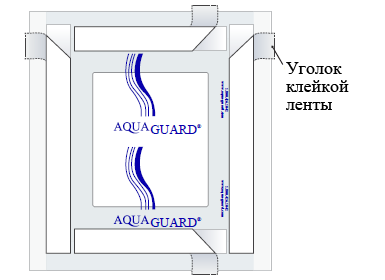
Как использовать водонепроницаемый пластырь AquaGuard
Перед принятием душа закройте повязку, наложенную на плевральную дренажную трубку, водонепроницаемым пластырем AquaGuard в соответствии с инструкциями ниже. Следите за тем, чтобы пластырь AquaGuard приклеился к коже, а не к повязке.
Рисунок 4. Как согнуть съемную ленту на пластыре AquaGuard
Чтобы снять пластырь AquaGuard, отклейте верхний левый или правый угол и осторожно потяните его вниз. Старайтесь отклеивать пластырь по направлению роста волос. Не тяните за плевральную дренажную трубку или наложенную на нее повязку.
Опорожнение клапана Pneumostat для дренирования грудной клетки
В первые несколько дней после операции жидкость, выделяющаяся из плевральной полости, может быть темно-красного цвета. Это обычное явление. По мере заживления раны жидкость может становиться розовой или бледно-желтой.
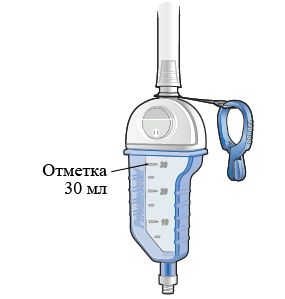
В случае выделения жидкости из грудной клетки она будет стекать через плевральную дренажную трубку в камеру для сбора, которой оснащен клапан Pneumostat. Камера для сбора может вмещать 30 миллилитров (мл) жидкости. Опорожняйте ее до того, как она наполнится до отметки 30 мл, чтобы избежать перелива (см. рисунок 5).
Как часто нужно опорожнять камеру будет зависеть от количества жидкости, выделяемой из грудной клетки. Оно не одинаково для всех. Перед выпиской из больницы медсестра/медбрат расскажет вам, чего стоит ожидать.
Рисунок 5. Отметка 30 мл на клапане Pneumostat для дренирования грудной клетки
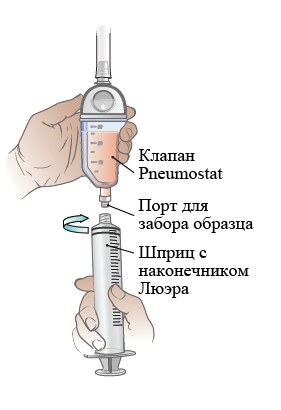
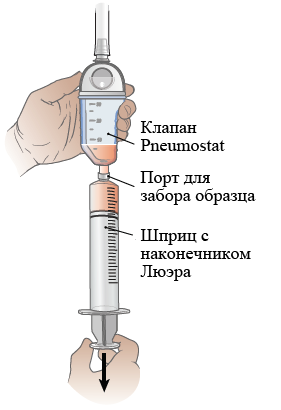
Выполните эти действия, чтобы опорожнить клапан Pneumostat. При выписке из больницы медсестра/медбрат выдаст вам все, что для этого нужно.
Рисунок 6. Как прикрутить шприц к порту
Рисунок 7. Как извлечь жидкость из камеры для сбора
Позвоните вашему медицинскому сотруднику, если из плевральной дренажной трубки выделяется больше жидкости, чем обычно.
Установка отсоединившегося клапана Pneumostat на место или устранение его подтекания
Клапан Pneumostat всегда должен быть подсоединен к плевральной дренажной трубке. Если он отошел от плевральной дренажной трубки, немедленно подсоедините его обратно, выполнив перечисленные ниже действия, а затем позвоните вашему медицинскому сотруднику.
Если клапан Pneumostat подтекает, убедитесь, что соединения герметичны. Если клапан все равно подтекает, позвоните вашему медицинскому сотруднику.
Когда следует обращаться к своему медицинскому сотруднику?
Позвоните своему медицинскому сотруднику, если у вас появились следующие симптомы:
Журнал дренажа
Каждый раз при опорожнении клапана Pneumostat записывайте дату, время и количество выделенной жидкости. Приносите журнал дренажа с собой на приемы в рамках последующего наблюдения, чтобы показывать его вашему медицинскому сотруднику.
Послеоперационный уход за швами, дренажами и ранами
Если у вас наложен пластырь, он может слегка отслоиться через несколько дней после операции. Оставьте его в покое, пока он сам не отпадёт.
Сначала вы можете испытывать дискомфорт или онемение вокруг раны; это нормально. Ваш хирург пропишет вам лекарство, чтобы вы чувствовали себя комфортно. В течение первых нескольких дней после операции принимайте обезболивающее регулярно или при первых признаках дискомфорта, соблюдая назначения врача. Немедленно уведомите своего хирурга, если боль внезапно усилится.
Рана может зудеть в течение нескольких дней после операции. Это может быть нормальным явлением или же признаком проблемы, такой как инфекция или наложения слишком плотных швов. Не чешите этот участок кожи; проконсультируйтесь с хирургом, если зуд вызывает дискомфорт.
Как насчет дренажей?
У вас может быть трубка (дренажная) в месте хирургического вмешательства для удаления избыточной жидкости или крови, которая собирается в сумку или небольшой контейнер. Примерно через неделю вы должны увидеть меньше отделений, и они также могут изменить свой окрас; например, от темно-красного до розового или желтого. Многие хирурги удаляют дренаж, если объём выделений составляет менее 30 мл. Если у вас есть дренаж, опорожняйте дренажный мешок три раза в день, следуя процедуре, которой вас должны были научить в больнице, и следите за тем, чтобы не отделить дренаж от пакета.
• Когда мне следует позвонить своему врачу?
• Немедленно позвоните своему хирургу, если у вас появятся какие-либо из следующих симптомов:
• озноб или температура выше 38,3 ° C
• ощущение тепла, отек, покраснение или боль в ране
• гной, неприятный запах или большой объём выделений из раны или дренажа
• внезапное чрезмерное кровотечение из раны или дренажа
• ощущение отвердения или припухлости вокруг раны или в районе швов и скоб.
Если ваша рана открылась, накройте ее марлей или чистым полотенцем, смоченным физиологическим раствором или чистой водой. Немедленно позвоните своему хирургу для получения дополнительных указаний или обратитесь в ближайшее отделение неотложной помощи.
Реклама. Имеются противопоказания. Проконсультируйтесь со специалистом.
Чем обработать дренажное отверстие
Дренирование открытых гнойных очагов необходимо, если после операции остались мертвые ткани, ниши и карманы, которые нельзя устранить оперативным путем по анатомическим соображениям (опасность повреждения крупных сосудов, нервов анатомических полостей и пр.).
Для дренирования следует применять марлевые дренажи, пропитанные одним из гипертонических (5—10%-ных) растворов средних солей с добавлением до 3 % перекиси водорода либо до 2 % хлорамина, до 0,5 % перманганата калия, 1 : 5000 фурацилина. Для ускорения секвестрации мертвых тканей добавляют до 1: 500—1:1000 йода, до 4 % скипидара. Заслуживают применения 15—20%-ные растворы мочевины, линименты синтомицина и А. В. Вишневского. При наличии большого количества мертвых тканей дренирование осуществляют с желудочным соком, лучше трипсином и трипсиноподобными ферментами или мазью ируксо-ла. Перед введением дренажей необходимо остановить кровотечение и выстлать рану марлевой салфеткой по Микуличу, обильно пропитанной 96%-ным этиловым спиртом. Под его влиянием суживаются капилляры лимфатических, артериальных и венозных сосудов, уменьшается всасывание экссудата при одновременном антисептическом воздействии на микробный фактор. Через 10—15 мин после такой обработки приступают к дренированию. Марлевые дренажи, смоченные одним из перечисленных растворов, рыхло вводят в каждую нишу или карман до дна. Целесообразнее применять более широкие дренажи, узкие хуже дренируют и скорее теряют дренажные свойства. В горловине раны дренажи должны располагаться свободно, иначе они плохо дренируют. Правильно примененные марлевые дренажи выполняют отсасывающую функцию и улучшают течение вскрытого инфекционного очага или инфицированной раны и способствуют подавлению возбудителя. Марлевые дренажи действуют несколько часов, затем их следует удалить, так как они начинают препятствовать выведению экссудата.
Показания к удалению дренажа: а) наружный конец стал сухим; б) полость вскрытого очага или раны переполнена гноем; в) ухудшается состояние животного и повышается общая температура. У рогатого скота, кроме этого, показанием к удалению дренажа служит обильное выпадение фибрина, который обтурирует выходное отверстие. В связи с такой реакцией рогатого скота на дренаж последний целесообразно смачивать фибринолизирующими растворами (желудочный сок, аллантоин, фибринолизин, 5—10%-ный раствор тиомочевины и др.).
Первую перевязку и извлечение дренажа необходимо производить через 24—48 ч после операции. В дальнейшем смену дренажа производят с учетом указанных признаков нарушения дренирования. Извлекают дренажи с соблюдением правил асептики и антисептики без травмирующих манипуляций. Грубо сделанная перевязка иногда приводит к рецидиву и генерализации возбудителя. Трудноизвлекаемые дренажи необходимо удалять последовательно: вначале дренаж, расположенный в центральной части раны, затем краевые. Удаляют их после длительного орошения подогретыми до 40 °С растворами перекиси водорода, 2%-ного хлорамина, гидрокарбоната аммония той же концентрации.
В тех случаях, когда после вскрытия и удаления мертвых тканей полость инфицированного очага содержит относительно мало мертвого субстрата, целесообразно применять марлевый дренаж, пропитанный линиментом А. В. Вишневского на рыбьем жире. Набухшие под его влиянием мертвые ткани подвергаются ферментативному расщеплению. В последующем, когда гнойный очаг или рана очистится от мертвых тканей, применяют линимент А. В. Вишневского на касторовом масле, который способствует отбуханию тканей, защищает их от сильных раздражений, благоприятно влияет на трофику и рост грануляций.
Б. Ф. Сметанин установил, что обильно пропитанный масляно-антисептический дренаж А. В. Вишневского обладает ничтожной капиллярностью, однако по мере стекания со свободного конца линимента его капиллярность нарастает и создаются условия тока раневого содержимого в повязку по типу крупнокапиллярного сифона. Кроме того, будучи антисептическим, дренаж А. В. Вишневского препятствует всасыванию в организм ядовитых продуктов тканевого распада и токсинов микробов из инфицированного очага.
В тех случаях, когда нужно длительно орошать вскрытый инфицированный очаг, применяют дренажи из резиновой или синтетической эластической трубки необходимой длины, диаметром 3—8 мм. Один из концов трубки косо срезают и закругляют острые края среза. Затем ножницами вырезают в стенке погружаемой части трубки небольшие оконца так, чтобы они располагались со всех ее сторон. Противоположный конец трубки рассекают вдоль на небольшом протяжении. Конец с вырезами осторожно вводят в полость до ее дна, а рассеченные части загибают и заводят в горловину полости или раны так, чтобы они упирались в стенки и фиксировали дренаж. При этом наружный конец дренажа должен выходить за пределы полости на несколько сантиметров. Если наружный конец дренажной трубки не рассечен, то его подшивают к повязке или к краям кожи. Через дренаж систематически орошают полость антисептическими растворами, линиментами. При наличии карманов желательно дренажную трубку ввести в каждый из них.
Трубчатые дренажи извлекают через 5—6 дней или по мере их закупорки. Промытые и прокипяченные, они могут быть вновь введены в полость. При необходимости дренажи можно оставлять в полостях мягких тканей (но не в суставах и сухожильных влагалищах) до заполнения последних грануляциями. В таких случаях дренажи постепенно извлекают и укорачивают. Необходимо учитывать, что трубчатые дренажи могут давить на ткани полостей, вызывать пролежни (некроз), особенно при нарушенной трофике. Поэтому резиновые и синтетические трубки должны обладать максимальной эластичностью и достаточной сопротивляемостью к сдавливанию.
Применение трубчатых дренажей противопоказано, если в стенке гнойной полости проходят сосудисто-нервные пучки или наблюдается легкая ранимость грануляций.
Рану с дренажем оставляют открытой или на нее накладывают повязки с целью защиты от загрязнений, раздражений и для усиления отсасывания экссудата и антисептизации. Повязки, пропитанные гипертоническими растворами, усиливают дренирование, а систематическое смачивание их антисептическими растворами и антибиотиками обеспечивает антисептизацию инфекционного очага и кожного покрова. Повязки, накладываемые на дистальные части конечностей (копыта), целесообразно пропитывать дегтем пополам с вазелиновым или растительным маслами.
Как только инфицированная рана освободится от мертвых тканей, покроется нормальными грануляциями и уменьшится отделение гноя, дренирование следует прекратить. Появление нормальных грануляций указывает на ликвидацию инфекционного процесса. Поэтому дальнейшее применение антисептических средств, сульфаниламидов, антибиотиков и гипертонических растворов нецелесообразно.