Чем обезболить послеоперационную боль
Послеоперационное обезболивание. Часть 1: Клиническое значение послеоперационного болевого синдрома
В этой белой, ослепительно сверкающей комнате он тоже не проронил ни слова. Даже когда ему объявили, что состояние сердца не позволяет усыплять его и операцию придется делать под местным наркозом, он только кивнул головой. Во время операции он не издал ни стона, ни крика. Василий Васильевич, сам делавший эту несложную ампутацию … несколько раз заставлял ассистента смотреть, не умер ли больной под ножом.
Когда пилили кость, боль была страшная, но он привык переносить страдания и даже не очень понимал, что делают у его ног эти люди в белых халатах, с лицами, закрытыми марлевыми масками.
Б. Полевой, «Повесть о настоящем человеке».
Выбор оптимального способа обезболивания у пациентов, подвергающихся оперативным вмешательствам, уже многие десятилетия является одной из самых актуальных проблем медицины. Проблема эта уже изначально мультидисциплинарна и служит предметом дискуссии как для хирургов различной специализации, так и для анестезиологов-реаниматологов, травматологов-ортопедов, гинекологов, урологов, стоматологов. В настоящее время доступен и используется в повседневной клинической практике весьма обширный арсенал средств и методов фармакологического воздействия, позволяющий достаточно эффективно контролировать послеоперационную боль. Используемые в современной клинике методы обезболивания после оперативных вмешательств предполагают возможность применения анальгетиков и анестетиков с различным механизмом действия и путями введения как в моноварианте, так и в составе комбинированной мультимодальной анальгезии. Тем не менее, несмотря на значительное количество средств и методов применяемых в современной клинике для послеоперационного обезболивания, «золотой стандарт» анальгезии для оперированных пациентов пока еще не установлен. В этой связи по-прежнему актуальным является внедрение в клиническую практику анальгетических препаратов, обладающих универсальностью, эффективностью и безопасностью использования.
Боль является индивидуальным субъективным ощущением, включающим сенсорные, эмоциональные и поведенческие аспекты, вызванным имеющимся или вероятным повреждением тканей. Понимание физиологии боли важно для выбора адекватного метода ее купирования.
Официальное определение Международной Ассоциации по Изучению Боли (IASP) характеризует боль как: «неприятное ощущение и эмоциональное переживание, связанное с имеющимся или вероятным повреждением тканей, или же описываемое пациентом терминами, характеризующими состояния при подобных повреждениях» (IASP, 1979).
Существует значительная индивидуальная вариабельность восприятия боли, которая определяется полом и возрастом пациентов, генетическими, а также социо-культурными факторами. Большую роль в интенсивности послеоперационного болевого синдрома играют индивидуальные особенности пациента. Выделяют группы пациентов повышенного риска в отношении неадекватности послеоперационного обезболивания. К ним относят детей, пациентов пожилого и старческого возраста, пациентов, испытывающих трудности в общении, обусловленные тяжелым состоянием, психическими нарушениями, языковым барьером и т. д.
В основе отношения к боли лежит личный болевой опыт, неразрывно связанный с социальными, экономическими и культурными основами жизненного опыта. В частности, большую роль играет болевой опыт пациентов, переносивших разного рода оперативные вмешательства, сопровождавшиеся выраженной послеоперационной болью. У пациентов формируется болевой стереотип, своего рода условный рефлекс, пусковым моментом которого становится любое последующее оперативное вмешательство. Купирование послеоперационного болевого синдрома у таких пациентов представляет значительные трудности. По данным российских авторов, непреодолимый страх, боязнь боли и опасения ее неотвратимости испытывают более 85% пациентов, готовящихся к повторному оперативному вмешательству.
Известно, что эмоциональное состояние влияет на толерантность к боли. При увеличении степени выраженности отрицательных эмоций болевая чувствительность обостряется. Наиболее часто усиление болевого синдрома связано со страхом пациента. Страх перед болью обостряет все проявления боли – мышечное напряжение, увеличение ЧСС, АД, периферическую вазоконстрикцию и т. д.
К факторам, влияющим на интенсивность ПБС, также относятся:
— интенсивность ноцицептивной стимуляции при различном объеме травмирования тканевых структур;
— наличие предоперационной боли; интенсивность послеоперационной боли, а следовательно, и потребность в анальгетиках значительно выше у пациентов, страдавших от болей в предоперационном периоде;
— наличие воспалительного процесса в тканях до и после операции;
— злоупотребление алкоголем может приводить к истощению потенциальных возможностей антиноцицептивной системы, снижению уровня продукции эндорфинов, что способствует повышению интенсивности ПБС и потребности в опиоидных анальгетиках;
— ритмы болевой чувствительности; существуют отчетливые колебания порога болевой чувствительности в течение суток.
Очевидно, что на формирование и интенсивность болевого синдрома влияют вид хирургического вмешательства и связанную с ним степень травматичности операции. Принято выделять операции низкой, средней и высокой травматичности (табл. 1).
Таблица 1. Классификация хирургических вмешательств по степени травматичности.
Боли после операции
Автор, редактор и медицинский эксперт – Мураева Юлия Юрьевна.
Количество просмотров: 66 247
Дата последнего обновления: 16.11.2021 г.
Среднее время прочтения: 9 минут
Почему возникают послеоперационные боли
Как уменьшить послеоперациооную боль
К задачам послеоперационного обезболивания специалисты относят 4 :
Группы препаратов, которые используются как обезболивающие после операции:
Они действуют непосредственно на причину развития повышенной чувствительности, а именно – на выработку простагландинов и других биологически активных веществ, участвующих в воспалительном процессе. Есть методики, которые предлагают использовать НПВС еще за 20-30 минут до разреза, что позволяет снизить интенсивность боли в области послеоперационных швов. 4
Для каждого пациента комплексная схема обезболивания подбирается индивидуально. Во внимание принимаются такие факторы, как возраст, пол, объем хирургического вмешательства, сопутствующая патология, психические особенности, чувствительность к боли и ее наличие до операции.
Сколько длится послеоперационная боль
Для формирования хронической послеоперационной боли, в том числе рубцов, предрасполагающими факторами являются 6 :
Профилактика развития хронического болевого синдрома проводится в несколько этапов:
Современная комплексная (мультимодальная) тактика обезболивания включает использование комбинации нестероидных противовоспалительных средств, местных анестетиков, анальгетиков центрального действия и препаратов, действующих на уровне проводимости нервных импульсов. Она должна применяться на протяжении всего периода существования зоны поврежденных тканей до окончательного заживления.
Информация в данной статье носит справочный характер и не заменяет профессиональной консультации врача. Для постановки диагноза и назначения лечения обратитесь к квалифицированному специалисту.
Литература:
Послеоперационное обезболивание
После завершения хирургического вмешательства по окончании действия местных анестетиков одной из основных проблем раннего послеоперационного периода является болевой синдром. Для его лечения в современной амбулаторной практике используются ненаркотические анальгетики, которые, кроме обезболивающего действия, обладают жаропонижающими, противовоспалительными и десенсибилизирующими свойствами.
Анальгетик («обезболивающее», от др.-греч. a? — «без, против» и a. — «боль») — лекарственное вещество природного, полусинтетического или синтетического происхождения, предназначенное для снятия болевых ощущений — анальгезии.
Нестероидные противовоспалительные препараты (ненаркотические анальгетики, нестероидные противовоспалительные средства, НПВП, НПВС, НСПВП, NSAID) — группа лекарственных средств, обладающих обезболивающими, жаропонижающими, десенсибилизирующими и противовоспалительными эффектами, уменьшают боль, лихорадку и воспаление.
Для них характерны:
Использование в названии термина «нестероидные» подчеркивает их отличие от глюкокортикоидов, которые обладают не только противовоспалительным эффектом, но и другими, подчас нежелательными, свойствами стероидов.
Второе название ненаркотические противовоспалительные препараты (НПВП) уместно потому, что эти средства снижают восприятие боли без заметного нарушения других функций центральной нервной системы и лишены (в отличие от наркотических анальгетиков) психотропного действия (а значит и возникновения у пациента пристрастия к ним), угнетающего влияния на нервные центры, что позволяет их применять более широко, длительно, а также в амбулаторной практике [1, 2].
В механизме действия ненаркотических анальгетиков определенную роль играет влияние на таламические центры, которое приводит к торможению проведения болевых импульсов в коре мозга
Основной механизм действия НПВС J. Vane с соавторами открыли в 1971 году. Механизмом действия НПВС является подавление синтеза простагландинов (ПГ) путем ингибирования активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Повреждение тканей сопровождается нарушением целостности клеток. В ответ на любое повреждение структуры клеток запускается каскад реакций, приводящих к окислению арахидоновой кислоты. НПВС тормозят активность циклооксигеназ, таким образом, влияют на синтез простагландинов, а значит разрывают цепь воспалительной реакции [3].
Также в механизме действия ненаркотических анальгетиков определенную роль играет влияние на таламические центры, которое приводит к торможению проведения болевых импульсов в коре мозга. По характеру центрального действия эти анальгетики отличаются от наркотических тем, что не влияют на способность центральной нервной системы к суммации подкорковых импульсов [4].
У данной группы препаратов отчетливо проявляются противовоспалительный и жаропонижающий эффекты, которых нет у наркотических анальгетиков. Достоинством этих препаратов является отсутствие наркотического эффекта, что дало основание широко применять их в амбулаторной практике.
Классифицируются ненаркотические анальгетики по химической структуре:
По силе противовоспалительного действия средних доз НПВС располагаются в следующей последовательности (от максимальной вверху до минимальной внизу):
По анальгезирующему действию средних доз НПВС могут быть расположены в следующей последовательности (от максимальной вверху до минимальной внизу):
Большинство НПВС применяются внутрь. Они хорошо растворяются в липидах, плохо — в воде, хорошо абсорбируются из желудочно-кишечного тракта в виде недиссоциированных молекул путем пассивной диффузии.
Биодоступность (в фармакокинетике и фармакологии в широком смысле это количество лекарственного вещества, доходящее до места его действия в организме человека, — способность препарата усваиваться) НПВС составляет 70—100 %. Поскольку НПВС являются слабыми органическими кислотами, их всасывание улучшается в кислой среде. Сдвиг pH желудочного содержимого в щелочную сторону существенно уменьшает скорость всасывания. Максимальная концентрация большинства НПВС в крови достигается через 1—2 ч. Пища замедляет всасывание. Водорастворимые формы некоторых ЛС (натрия салицилат, диклофенак, метамизол, ацетилсалициловая кислота) можно вводить внутривенно или внутримышечно.
Ненаркотические анальгетики не угнетают дыхания, не вызывают эйфории и лекарственной зависимости, не обладают снотворным эффектом, не влияют на кашлевой центр
НПВС почти полностью (на 90—99 %) связываются с белками плазмы и вытесняют из этого комплекса другие лекарственные средства. Производные салициловой кислоты образуют с альбуминами сыворотки крови функционально активные комплексы. Вследствие высокой липидорастворимости НПВС хорошо проникают в ткани, особенно в синовиальную жидкость и воспалительный очаг. Концентрация лекарственного средства в синовиальной жидкости сохраняется дольше, чем в крови. Различные лекарственные средства в разной степени и с разной скоростью проникают в синовиальную жидкость и сохраняются в ней. Кинетика препаратов у больных ревматическими заболеваниями отличается от таковой у здоровых лиц.
У таких больных НПВС в несколько раз медленнее накапливаются в полости сустава и в концентрациях меньших, чем в крови. В то же время элиминация лекарственного средства из суставов происходит гораздо медленнее. Высокий уровень НПВС определяется в мышцах, сердце, легких, печени, низкий — в ликворе и мозге. НПВС подвергаются биотрансформации в печени до неактивных (реже до активных) метаболитов, экскретируются в основном почками в виде метаболитов путем активной канальцевой секреции. Экскреция лекарственного средства с мочой в неизмененном виде незначительная. Выведение НПВС из организма усиливается при повышении pH мочи. Некоторые лекарственные средства (индометацин, сулиндак, пироксикам) частично выделяются с желчью и участвуют в энтерогепатической циркуляции. НПВС хорошо проникают через плаценту, плохо — в материнское молоко.
Т 1/2 (период полувыведения — время, за которое сывороточная концентрация лекарственного вещества в организме во время стадии равновесия уменьшается вдвое) у лекарственных средств короткого действия составляет менее 6 ч, у препаратов длительного действия — более 6 ч. К основным ЛС короткого действия относятся ацетилсалициловая кислота, диклофенак, ибупрофен, индометацин, кетопрофен, нимесулид, флурбипрофен, этодолак. Основные лекарственные средства длительного действия — ацеклофенак, дифлунисал, мелоксикам, набуметон, напроксен, пироксикам, целекоксиб [4]. Довольно часто больным, которые получают НПВС, назначают и другие лекарственные препараты. При этом обязательно следует учитывать возможность их взаимодействия друг с другом. Так, НПВС могут усиливать действие непрямых антикоагулянтов и пероральных гипогликемических средств. (Антикоагулянты после операции в амбулаторной стоматологии обычно не назначаются, но следует узнать у пациента, не находится ли он на хроническом приеме таких препаратов в связи с соматическими заболеваниями.) В то же время они ослабляют эффект антигипертензивных препаратов, повышают токсичность антибиотиков-аминогликозидов, дигоксина и некоторых других лекарственных средств, что имеет существенное клиническое значение и влечет за собой ряд практических рекомендаций. Следует по возможности избегать одновременного назначения НПВС и диуретиков ввиду, с одной стороны, ослабления диуретического эффекта и, с другой, риска развития почечной недостаточности. Наиболее опасной является комбинация индометацина с триамтереном.
Многие препараты, назначаемые одновременно с НПВС, в свою очередь, могут влиять на их фармакокинетику и фармакодинамику:
Как было сказано выше, обезболивающий эффект НПВС усиливают седативные препараты, кроме того, действие НПВС усиливают антигистаминные средства.
Вследствие высокой липидорастворимости НПВС хорошо проникают в ткани, особенно в синовиальную жидкость и воспалительный очаг
Этими особенностями имеет смысл воспользоваться при назначении ненаркотических анальгетиков в послеоперационном периоде. Также выпускается целый ряд официнальных комбинированных препаратов, содержащих, кроме НПВС, другие лекарственные средства, которые благодаря своим специфическим свойствам могут усиливать анальгезирующий эффект НПВС, повышать их биодоступность и уменьшать риск нежелательных реакций. Для послеоперационного обезболивания имеют значение следующие комбинации:
Саридон
Состоит из парацетамола, пропифеназона и кофеина. Соотношение анальгетиков в препарате составляет 5:3. При таком соотношении они действуют как синергисты, так как парацетамол в данном случае в полтора раза увеличивает биодоступность пропифеназона. Кофеин нормализует тонус сосудов головного мозга, ускоряет кровоток, не оказывая стимулирующего влияния в используемой дозе на центральную нервную систему. Поэтому кофеин усиливает действие анальгетиков при головной боли. Помимо этого, он улучшает всасывание парацетамола. Саридон в целом характеризуется высокой биодоступностью и быстрым развитием анальгезирующего эффекта.
Показания:
Болевой синдром различной локализации (головная боль, зубная боль, боль при ревматических заболеваниях, дисменорея, лихорадка).
Дозировка:
По 1—2 таблетки 1—3 раза в день.
Форма выпуска:
Таблетки, содержащие по 250 мг парацетамола, 150 мг пропифеназона и 50 мг кофеина.
Пливалгин
Выпускается в виде таблеток, каждая из которых содержит по 210 мг парацетамола и пропифеназона, 50 мг кофеина, 25 мг фенобарбитала и 10 мг кодеина фосфата. Анальгезирующий эффект препарата усилен за счет наличия наркотических анальгетиков кодеина и фенобарбитала, обладающих седативным действием. Роль кофеина рассмотрена выше.
Показания:
Боли различной локализации (головная, зубная, мышечная, суставная, невралгия, дисменорея), лихорадка.
Предупреждения:
При частом использовании, особенно в повышенной дозе, может возникать чувство усталости, сонливости. Возможно развитие лекарственной зависимости.
Дозировка:
По 1—2 таблетки 3—4 раза в день [5].
Следует по возможности избегать одновременного назначения НПВС и диуретиков ввиду, с одной стороны, ослабления диуретического эффекта и, с другой, риска развития почечной недостаточности
Основные противопоказания для применения:
Подходы к рациональному назначению и дозированию НПВС:
Многие препараты, назначаемые одновременно с НПВС, в свою очередь, могут влиять на их фармакокинетику и фармакодинамику
Побочные эффекты, связанные с основным действием НПВС — подавлением синтеза простагландинов.
Гастротоксичность — диспептические расстройства, эрозии и язвы желудка и двенадцатиперстной кишки и последующие осложнения в виде кровотечений и перфораций. Необходимо одновременное назначение препаратов, защищающих слизистую оболочку желудочно-кишечного тракта. Наилучшим эффектом обладают препараты мизопростол и блокаторы протонного насоса (омепразол), могут быть эффективны высокие дозы Н2-блокаторов (фамотидин 40 мг 2 раза в сутки).
Нефротоксичность:
Нарушение свертывающей активности крови — через торможение агрегации тромбоцитов и образования протромбина в печени. Эти явления могут способствовать развитию кровотечений, прежде всего из желудочно-кишечного тракта.
Бронхоспазм — чаще у больных, уже страдающих бронообструктивным синдромом.
Пролонгация беременности и задержка родов.
Побочные эффекты, не связанные с основным действием НПВС — подавлением синтеза простагландинов
Гематотоксичность — снижение количества эритроцитов и лейкоцитов в крови вплоть до апластической анемии и агранулоцитоза. Наиболее выраженна у пиразолоновых производных.
Гепатотоксичность — повышение активности ферментов печени в крови, в редких случаях с развитием клинических проявлений гепатита.
Аллергические реакции — возможны, как и при использовании любых других лекарств, кожная сыпь, отек Квинке, анафилактический шок, синдромы Лайелла и Стивенса — Джонсона.
Обезболивающий эффект НПВС усиливают седативные препараты, кроме того, действие НПВС усиливают антигистаминные средства
Плановый контроль безопасности применения НПВС:
Эффект ингибирования агрегации тромбоцитов прекращается через 24—48 ч.
Биодоступность у взрослых составляет 100 % вне зависимости от способа введения.
Не выявлено наличия канцерогенного эффекта и мутагенноcти, не оказывает влияния на фертильность. Усиление и увеличение длительности обезболивания возможно при комбинации препарата с антигистаминными средствами первого поколения, обладающими седативным эффектом [6].
Рекомендуемые пероральные сочетания в первые сутки (не более 5 суток):
В последующие сутки — 1—2 раза в зависимости от интенсивности болевого синдрома, но не более 5 суток.
Таблица № 1. Сравнительная характеристика анальгезирующего действия НПВС на примере аспирина. Drugs of Choice from the Medical Letter, 1995
Таблица № 2. Влияние НПВС на эффект других препаратов. По Brooks P. M., Day R. O., 1991, с дополнениями
Список литературы находится в редакции
Послеоперационная боль: применение нестероидных противовоспалительных средств
Статьи
| Предупреждение! Препарат рецептурного отпуска! Использовать только после назначения врача! |
Авторы: Никода В.В.
Издание: Российский научный центр хирургии РАМН.
СТАТЬЯ
Неудовлетворительная эффективность обезболивающей терапии в послеоперационном периоде остается одной из наиболее актуальных проблем в медицине. Несмотря на широкий выбор медикаментозного и немедикаментозного обезболивания, 33-75% пациентов жалуются на среднюю и сильную боль (Ferrante F.M., VadeBoncouer T.R. 1998).
«Хирургический» стресс и послеоперационная боль усиливают нагрузку на практически все жизненно важные системы организма. Напряжение функций этих систем, прежде всего кровообращения и дыхания, проявляется повышением давления, тахикардией, нарушением ритма сердца, учащением дыхания и т.д. К другим клиническим проявлениям «дискомфорта», обусловленного болью в раннем послеоперационном периоде, относятся: снижение двигательной активности, неспособность пациента откашливать мокроту и глубоко дышать, «вынужденное» положение, депрессивное состояние. Известно, что после операций на грудной клетке, эпигастральной области, у пациентов с неадекватным обезболиванием в ближайшем послеоперационном периоде, отмечаются нарушения функции внешнего дыхания: снижается жизненная емкость легких (ЖЕЛ) на 50-75%, функциональная остаточная емкость легких (ФОЕЛ). Spence A.A., Smith G.(1971) выявили различия вентиляционно-перфузионных отношений и альвеолярно-артериального градиента по О2 у больных при эффективном и неэффективном обезболивании. Снижение ФОЕЛ до 60% от исходной величины увеличивает количество осложнений в системе дыхания. Кроме того, снижение ФОЕЛ до 40% от исходной величины повышает тяжесть легочных осложнений. Наконец, неэффективное обезболивание в ближайшие сутки послеоперационного периода, возможно, служит одной из причин формирования впоследствии хронической боли, которая может сохраняться у пациентов в течение длительного времени.
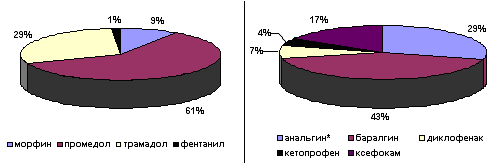
Появление умеренной или сильной боли в покое, при незначительных движениях заставляет пациента обратиться к медицинскому персоналу за болеутоляющим средством. Для лечения боли в послеоперационном периоде основной группой лекарственных средств остаются опиоидные аналгетики, которые по нашей оценке их назначают у 60% больных (рис. 1). В то же время, после обширных внутриполостных хирургических вмешательств, для достижения адекватного обезболивания у каждого третьего больного требуется введение опиоидов в дозах превышающих стандартно рекомендуемые (Лебедева Р.Н., Никода В.В., 1998). Очевидно, что тактика увеличения дозы опиоидных аналгетиков приводит к росту частоты побочных реакций: выраженной седации, угнетению дыхания, тошноты, рвоты, пареза ЖКТ, дисфункцию желче- и мочевыводящих путей. Желая избежать возникновение побочных эффектов при назначении опиоидов, врач ограничивает суточную дозу препарата, что является одной из основных причин неадекватного обезболивания. Двойственность положения заставляет клиницистов применять дополнительно препараты других лекарственных групп, способных потенцировать обезболивающий эффект опиоидов. Важным аспектом при этом, является возможность снижения дозы опиоидов.
У больных в послеоперационном периоде патогенетически обоснованным является применение группы нестероидных противовоспалительных средств (НПВС). Медиаторы (серотонин, цитокины, лейкотриены, простагландины), выделяющиеся в месте повреждения тканей, стимулируют полимодальные ноцицепторы, которые вновь усиливают их выделение, снижая, таким образом, порог болевой чувствительности (первичная гипералгезия). Местный отек ткани, вследствие нарушения проницаемости капилляров, под воздействием гистамина, брадикинина, еще более сенситизирует рецепторы (вторичная гипералгезия). Простагландины усиливают проницаемость капилляров и повышают чувствительность ноцицепторов на столько, что даже невредные в норме стимулы (например, давление) вызывают боль.
В практике отделений интенсивной терапии применение неопиодных аналгетиков до недавнего времени ограничивалось их назначением при слабых или средних болях различного происхождения. (тематический сайт: Боль. Аналгезия. ).
Значительное снижение (на 20-60%) потребления опиоидных аналгетиков (опиоид-сберегающий эффект) с одновременным улучшением качества обезболивания после различных хирургических вмешательствах отмечено многими авторами (Burns J.W.,1991; Kehlet H., Mather L.E. 1992; Merry 1992). Сочетанное применение опиоидов и представителей НПВС имеет ряд преимуществ по сравнению с монотерапией опиоидами: Реrttunen K.et al. (1992) отмечают после торакальных операций улучшение функции внешнего дыхания (менее значимое повышение раСО2, больше ЖЕЛ), Parker R.K., et al. (1994) указывают на более быстрое восстановление моторики ЖКТ у пациентов, оперированных в эпигастральной области.
В настоящее время, после небольших и малотравматичных операций целесообразно начинать обезболивание (при отсутствии противопоказаний) с монотерапии НПВС. Какие требования предъявляются сегодня к инъекционным НПВС, применяемым прежде всего в качестве аналгетиков?
Назначение НПВС, даже коротким курсом в послеоперационном периоде, может быть сопряжено с риском развития далеко небезобидных побочных эффектов. Противопоказания к назначению НПВС общеизвестны: повышенная чувствительность и аллергические реакции (отек Квинке, аллергический ренит, т.д.) на аспирин и другие представители группы НПВС, геморрагические диатезы, нарушение свертывающей системы крови, кровотечение в послеоперационном периоде, активная язва желудка или 12-перстной кишки (рецидивирующее течение), умеренные и тяжелые нарушения функции печени, почек, выраженная гиповолемия, предполагаемое или подтвержденное острое нарушение мозгового кровообращения, беременность.
Таблица. Изучение противовоспалительной и аналгетической активности в экспериментальных исследованиях на животных.
Фармакокинетические свойства. Лорноксикам, как и другие НПВС, при приеме внутрь быстро и полностью всасывается в желудочно-кишечном тракте, 99% его связывается с белками крови, период полувыведения, который не зависит от вводимой дозы, составляет 4 часа (Galbraith W.G. и соавт., 1990, Ankier S.I. и соавт., 1988). Лорноксикам подвергается метаболизму в печени, цитохромом Р450, преимущественно его изоферментом CYP-2C9. Неактивные метаболиты, производные 5-гидроксилирования, выводятся с мочей (1/3) и калом (2/3). Биодоступность лорноксикама при приеме внутрь и внутримышечном введении составляет 100%. Фармакинетические свойства лорноксикама у пациентов из «группы риска» (пожилой возраст, нарушение функции печени, почек) практически не меняются.
По второй схеме, лорноксикам вводили у 22 пациентов внутривенно в виде постоянной инфузии в дозе 1 мг/час. в течение до 2 суток. При сильных болях перед началом постоянной инфузии вводили начальную дозу лорноксикама 8 мг. При недостаточном обезболивающем эффекте назначали промедол 20 мг (п/к).
Интенсивность боли на 2, 3 и 4 час после первой внутривенной инъекции лорноксикама в дозе 0,1 мг/кг массы тела исследования снизилась с 3,6±0,6 до 2,7±0,5, 2,7±0,7 и 2,9±0,7 (M?() соответственно (p